Иногда пропадает глотательный рефлекс что это такое
Иногда пропадает глотательный рефлекс что это такое
В полости рта и глотки имеется несколько функциональных систем, в том числе жевательная система, глотательный аппарат, орган вкуса, глоточное лимфоидное кольцо, система прегастрального пищеварения и система артикуляции. Кроме того, в глотке пересекаются пищеварительный тракт и дыхательные пути.
Это обстоятельство требует наличия надежной рефлекторной защитной системы. Важной предпосылкой для этого является слаженная работа вегетативной и произвольной нервной системы, которые регулируют функцию глотки, а также слизистой оболочки, адаптированной к этой двойной функции.
Участие полости рта в дыхании является лишь вспомогательным; длительное дыхание через рот вызывает значительные местные изменения и может повлечь за собой и системные изменения. Типичные функциональные нарушения, связанные с дефектом иннервации, перечислены в таблице ниже.
а) Прием пищи. Подготовка пищевого комка и глотание. Нормальное питание требует нормальной функции жевательного аппарата и удовлетворительного состояния зубов, жевательных мышц и ВНЧС. Важна также нормальная функция ЧН.
Подготовка пищи к глотанию преследует цель уменьшить размер пищевого комка путем разжевывания и увлажнения пищи слюной, которая вырабатывается в количестве 1,0-1,5 л/сут. Слюна смачивает слизистую оболочку и подготавливает пищевой комок к глотанию.
Кроме того, ферменты, содержащиеся в слюне, подвергают пищу частичному химическому расщеплению для продолжения дальнейшего ее переваривания в ЖКТ.
Данные о недостаточном образовании слюны или нарушении ее состава представлены на в отдельных статьях на сайте. Удовлетворительное смачивание слизистой оболочки полости рта и глотки слюной необходимо также для нормальной речи и нормального восприятия вкуса.
б) Акт глотания представляет собой чрезвычайно сложный комплекс движений, регулируемых несколькими ЧН, в частности тройничным, лицевым вместе с барабанной струной, языкоглоточным, блуждающим, верхним и нижним гортанными, подъязычным, а также шейными нервами (шейное сплетение, С1-С4).
Центральная координация акта глотания осуществляется двигательной корой прецентральной извилины, миндалевидным телом, ядрами гипоталамуса и вентральной покрышки среднего мозга. Центры глотания расположены в ромбовидном мозге, ретикулярной формации и в продолговатом мозге. «Генератор паттерна», координирующий взаимодействие нервов и мышц, является врожденным.
– Оральная подготовительная фаза. В этой фазе пища разжевывается и смешивается со слюной. Губы сомкнуты, округлены и ретрагированы. Нижняя челюсть и язык двигаются во всех направлениях, щеки напряжены, мягкое нёбо обращено вперед.
– Оральная фаза. Пищевой комок продавливается вдоль спинки языка в ротоглотку, инициируя глотательный рефлекс. В нёбно-язычной дуге и в корне языка расположены соответствующие рецепторы.
– Глоточная фаза. Данная фаза глотательного рефлекса состоит из последовательных движений, включая закрытие гортани и дальнейшее продвижение пищевого комка через глотку в пищевод.
– Пищеводная фаза. Пищевой комок продвигается перистальтическими волнами через пищевод в желудок.
г) Патофизиологические аспекты. Закрытие входа в гортань надгортанником не является строго необходимым для нормального глотания. Пациентам, у которых надгортанник был удален, например во время онкологической операции, обычно нетрудно бывает научиться глотать.
Однако чувствительная иннервация гортаноглотки и входа в гортань гортанным нервом (ветвь блуждающего нерва), как и констриктор глотки для рефлекторного закрытия входа в гортань, должны быть сохранны. Повышение тонуса или спазм перстнеглоточной мышцы являются частым вегетативным нарушением, например при тиреотоксикозе или синдроме Пламмера-Винсона (Патерсона-Келли). Это может стать причиной ощущения «кома» на уровне перстневидного хряща при глотании, истинной дисфагии и, возможно, развития дивертикула гортаноглотки.
Нарушение глотания может наблюдаться также при параличе одного ЧН или более (особенно блуждающего нерва, но не языкоглоточного и подъязычного), при котором нарушается функция языка, мягкого нёба или мышц глотки.
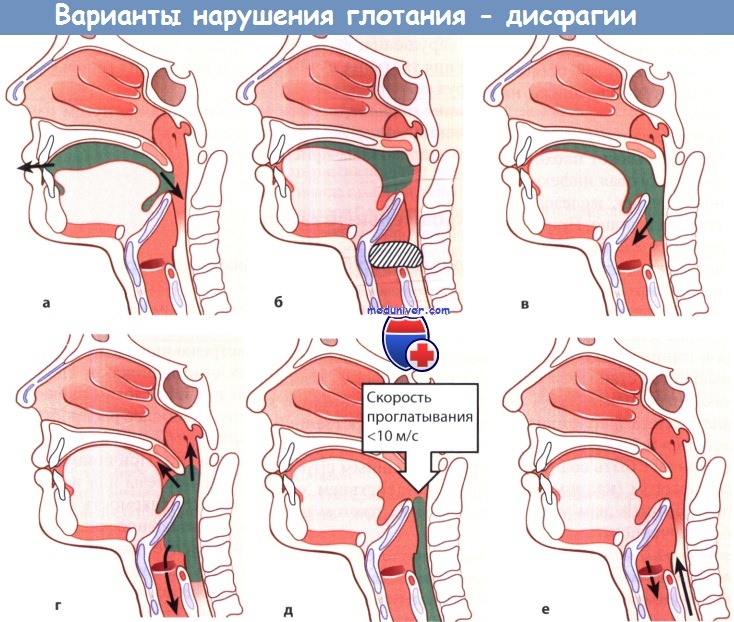
а Слюнотечение. б Ощущение кома в горле.
в Аспирация в гортань. г Регургитация.
д Одинофагия. е Послеглотательная аспирация.
– Вернуться в оглавление раздела “отоларингология”
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инсульт с нарушением глотания
Глотание является важным и сложным процессом, который включает в себя функционирование самых разных групп мышц и черепно-мозговых нервов. А нарушение глотания или дисфагия – является одной из ключевых проблем в организации питания у пациентов, перенесших инсульт.
Стоит отметить, что под нарушением глотания понимается любое, даже незначительное затруднение или возникновение дискомфорта при продвижении пищи в желудок. К дисфагии относится:
При этом у каждого из пациентов степень и характер нарушений может быть разным. Врачи отмечают, что даже при серьезных заболеваниях полное неспособность глотать встречается довольно редко. В большинстве случаев пациентам тяжело совершать глотательные движения и т.д.
Симптомы дисфагии
Симптомы дисфагии у пациентов также индивидуальны. Здесь может встречаться:
В большинстве случаев после инсульта у пациентов возникают проблемы при приеме жидкости или жидкой пищи. В некоторых случаях пациентам даже приходится заново учиться есть.
Хочется отметить, что причина таких затруднений может крыться в том, что при разного рода нарушениях в т.ч. инсультах, страдает нервная система, в результате чего может нарушаться чувствительность. Так, например, пациенты могут ощущать присутствие пищи в ротовой полости только одной из сторон рта, что и является причиной затрудненного пережевывания и глотания. В некоторых случая патологии ЦНС могут привести к потере вкусовых ощущений или проблемы с выработкой слюны.
Среди основных осложнений при дисфагии можно выделить:
Лечение
Инсульт с нарушением глотания у пациентов – довольно частое явление в современной медицинской практике. Как правило, глотательный рефлекс начинает восстанавливаться примерно через 2 или 3 недели после перенесенного приступа. Период полного восстановления, как отмечают врачи, у каждого пациента индивидуален. Некоторые незначительные нарушения могут оставаться на весьма продолжительное время.
При кормлении пациентов с нарушениями глотательной функции стоит придерживаться определенных правил. При этом больным регулярно следует выполнять упражнения, целью которых является улучшение глотательной функции и полное ее восстановление.
Перед проведением каких-либо лечебных действий необходимо адекватно оценить возможности пациента. Во-первых, необходимо определить может ли пациент поднимать и удерживать голову. Затем следует попросить пациента прокашляться и сглотнуть слюну. После этого пациенту можно дать ложку воды. В случаях, если вода будет свободно выливаться изо рта, а пациент не будет предпринимать попыток проглотить ее, следует продолжить кормление пациента через специальный зонд и несколько повременить с повторной попыткой.
Иногда пропадает глотательный рефлекс что это такое
Глотание – это сложный координированный рефлекторный акт, складывающийся из произвольной и рефлекторной фаз и обеспечивающий продвижение пищи из полости рта в желудок. При глотании сокращение мышц языка, мягкого неба, глотки, непосредственно проталкивающее пищевой комок, сочетается и дополняется сокращением мышц и смещением хрящей гортани, защищающих дыхательные пути от попадания в них пищи [1, 9].
Акт глотания состоит из трех фаз: ротовой произвольной, глоточной непроизвольной быстрой и пищеводной непроизвольной медленной. Определяющей фазой глотания является ротовая фаза, в процессе которой происходит формирование пищевого комка, перемещение пищи по направлению к зеву и проталкивание пищи в глотку. Ротовая фаза глотания обеспечивается сокращением жевательных мышц – собственно жевательной мышцы, височной мышцы, латеральной и медиальной крыловидных мышц, а также мышц, находящихся выше подъязычной кости- челюстно- подъязычной мышцы усиливает внутриротовое давление и способствует проталкиванию пищевого комкав сторону глотки. Одновременное сокращение подъязычно-язычной мышцы языка придает корню языка движение в направлении кзади и книзу. Эта часть процесса осуществляется произвольно [1, 6, 9].
После перемещения пищевого комка за пределы небных дужек сокращения мускулатуры становятся непроизвольными (глотательный рефлекс). Возбуждение рецепторов глотки и неба достигает по афферентным путям, в составе тройничного, языкоглоточного и верхнегортанного (ветвь блуждающего) нервов, продолговатого мозга, в котором расположен центр глотания. Отсюда возбуждение передается на эфферентные пути: двигательные ветви тройничного, подъязычного, добавочного и блуждающего нервов и достигает мышц рта, языка, неба, глотки, гортани и пищевода. В момент перемещения пищевого комка в глотку включается механизм защиты дыхательных путей от поступления туда пищевых масс [ 9].
После попадания пищи в глотку возникают последовательные сокращения среднего и нижнего сжимателей, способствующие продвижению пищи в пищевод. Обратное поступление пищи в рот становится невозможным, так как язык остается прижатым к небу. Продвижение пищи по пищеводу обеспечивается перистальтическими сокращениями мускулатуры пищевода. Вне акта глотания мышцы пищевода находятся в состоянии тонического сокращения. В момент глотания происходит подтягивание пищевода кверху и кпереди, вход в пищевод расширяется и рефлекторно расслабляется мускулатура. Вступивший в пищевод пищевой комок вследствие сокращения вышележащих отделов мускулатуры проталкивается в нижележащих участок, находящийся в состоянии расслабления, и так до кардии. Наступающее расслабление кардии является заключительной фазой акта глотания, во время которой пищевая масса проталкивается в желудок. Продолжительность всего периода глотания составляет 6-8 сек. Механизм проглатывания жидкости несколько иной. Сокращение мышц языка, дна полости рта и мягкого неба создает в ротовой полости настолько высокое давление, что под его влиянием жидкость «впрыскивается» в расслабляющийся к этому моменту пищевод и достигает кардии почти без участия мышц сжимателей глотки и пищевода. Этот процесс протекает в течение 2-3сек. [1, 6, 9].
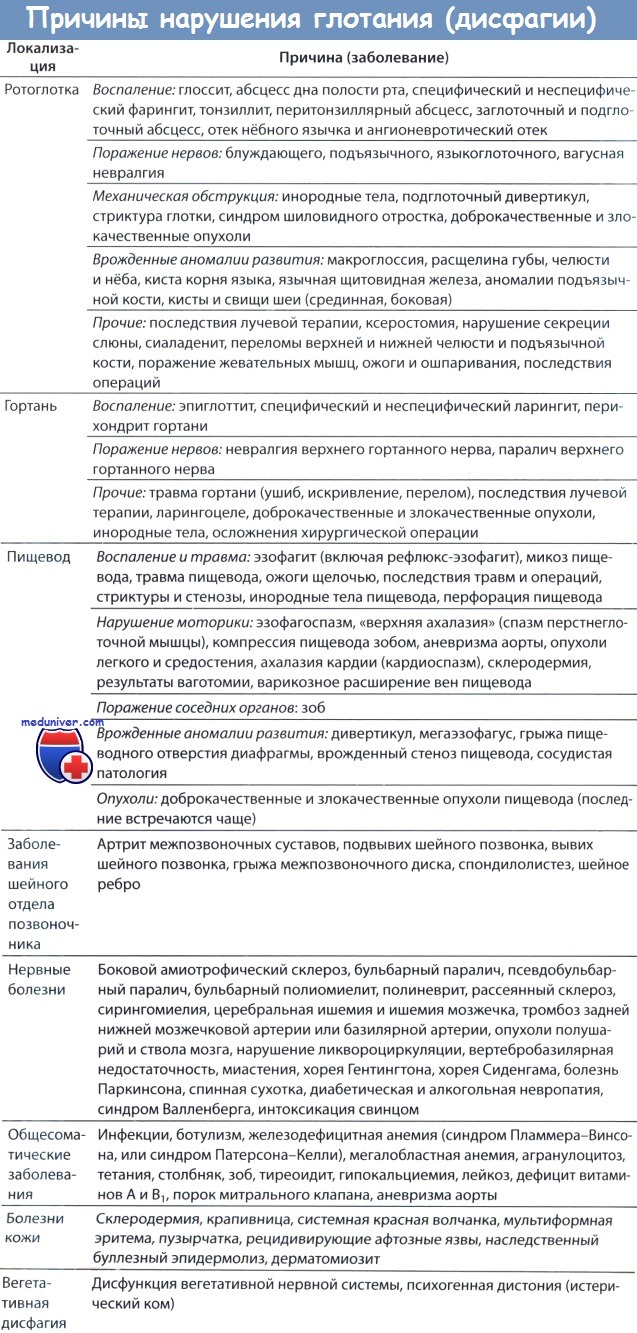
Нарушение глотания, или дисфагия (афагия – полная невозможность глотания), наблюдается при ряде заболеваний полости рта, глотки, пищевода, при патологии мышц, участвующих в акте глотания, при нарушении их иннервации, а также при нарушении центральной регуляции глотания [2, 3, 4, 5].
Как известно, центр глотания расположен в продолговатом мозге. При развитии деструктивных процессов в продолговатом мозге возникают разнообразные клинические синдромы, характер которых зависит от локализации и размеров патологического очага.
Наиболее характерным является бульбарный синдром, развивающийся при повреждении ядер блуждающего, подъязычного и языкоглоточного нервов. Характеризующийся острым или постепенным появлением расстройств глотания и речи. При этом развивается парез мышц мягкого неба, языка и глотки, возникает поперхивание, жидкая пища выливается через нос. При полной денервации этих мышц нарушается глотание пищи и слюны. Поражение мышц языка затрудняет перемещение пищи во рту при жевании, нарушает образование пищевого комка [5].
Спустя 10-14 дней после развития бульбарного паралича развивается атрофия мышц языка, в результате чего уменьшается его объем, появляется складчатость слизистой оболочки, возникают фасцикулярные подергивания. При одностороннем поражении ядер черепно-мозговых нервов язык отклоняется в сторону поражения. При двухстороннем нарушении функции IX, X, XII черепно-мозговых нервов возникают полная афагия, афония, угроза аспирационной пневмонии, в парализованных мышцах развиваются денервационные изменения.
Поражение вентральной части верхней половины продолговатого мозга проявляется бульбарным альтерирующим синдромом Джексона, характеризующимся периферическим параличом мышц языка на стороне и поражения, нарушением жевания и глотания. В то же время развивается центральный паралич конечностей на противоположной стороне. Поражение двигательных ядер черепно-мозговых нервов IX, X, XII обнаруживается при амиотрофическом боковом склерозе. Заболевание характеризуется дегенеративными изменениями и гибелью клеток коры больших полушарий головного мозга, ствола мозга, передних и боковых рогов спинного мозга. Этиология амиотрофического бокового склероза окончательно не выяснена. Считают, что в развитии этой патологии играет роль наследственный фактор, так как существуют семейные случаи заболевания, а также инфекционный фактор. При бульбарной форме амиотрофического бокового склероза отмечается расстройство глотания, выпадают небный и глоточный рефлексы, поражаются мышцы языка, нарушаются жевание и глотания, сопровождается развитием парезов и параличей [2, 3, 4, 5].
Довольно редкой формой патологии являются врожденные пороки развития продолговатого мозга, характеризующиеся образованием полостей и разрастанием глии в сером веществе продолговатого мозга. При этом сначала отмечаются поражение ядра тройничного нерва, а также нарушение болевой и температурной чувствительности на лице, затем постепенно присоединяются бульбарные расстройства – дисфагия, дисфония, дизартрия, появляются вегетативные кризы в виде тахикардии, нарушения дыхания, рвоты.
Дисфагия может быть одним из проявлений патологии эфферентных путей, обеспечиваемых двигательными ветвями тройничного, подъязычного, добавочного, блуждающего нервов, иннервирующих жевательные мышцы и мышцы, участвующие в акте глотания. Этиологические факторы, вызывающие поражения периферических двигательных проводников, могут быть эндо- и экзогенной природы, инфекционными и неинфекционными [5, 6].
Наиболее частыми причинами нарушения процессов глотания являются воспалительные процессы в нервных проводниках, обусловленные воздействием вирусов (грипп, энцефалит, полиомиелит), бактерии(дифтерия), различных токсических факторов. В ряде случаев повреждение нервов может быть травматического происхождения. В зависимости от степени поражения двигательных периферических нервов в мышцах, участвующих в жевании и глотании, возникают явления периферического атрофического паралича.
При таких заболеваниях, как полиомиелит, энцефалит, рассеянный склероз, отмечаются множественные очаги поражения структур центральной нервной системы (мост, продолговатый мозг, средний, промежуточный мозг) и периферической нервной системы. Так, бульбарная форма полиомиелита, сопровождающаяся поражением ядер IX и X пар черепно-мозговых нервов, характеризуется нарушениями глотания, жевания (фарингеальный паралич) и фонации (ларингеальный паралич). Одновременно отмечается развитие уоллеровской дегенерации в периферических проводниках. При клещевом энцефалите морфологические изменения выявляются преимущественно в гипоталамусе, ядрах таламуса, продолговатом мозге, среднем мозге, передних средних столбах спинного мозга. Нейроны, нейроглия, нервные волокна этих отделов вовлекаются в воспалительный процесс, сопровождающийся некрозом и гибелью нейронов, нервных волокон с последующим формированием полстей и глиомезодермальных рубцов. Наиболее частая и типичная форма клещевого энцефалита характеризуется бульбарным синдромом и развитием вялых атрофических параличей в мышцах с нарушенной иннервацией [5, 6, 7].
Акт глотания может нарушаться и вследствие блокады синаптической передачи нервного импульса на мышцу. Подобные расстройства встречаются при ботулизме, столбняке, и очень часто первыми симптомами при этих заболеваниях являются нарушения жевания, глотания, изменение голоса, речи. Нарушение ротовой фазы глотания имеет место при воспалительных процессах в ротовой полости (стоматиты, пародонтиты, актиномикоз, миастения). При хронических метаболических и эндокринных расстройствах (коллагенозах, микседема, диабет, тиреотоксикоз, амилоидоз, алкоголизм) часто обнаруживаются структурные изменения в мышечной ткани, в том числе в жевательной мускулатуре и мышцах, обеспечивающих акт глотания. Последнее сочитается с изменением тонуса мышц и нарушением моторики [4, 5, 6].
Дисфагия, обусловленная нарушением глоточной фазы процесса глотания, часто встречается при инфекционном фарингите, аллергическом отеке глотки, опухолевом процессе, а также при патологии мышц, обеспечивающих глотание, нарушением их иннервации или патологии центров глотания [4, 5, 6, 8].
При патологии мышц сжимателей глотки или при нарушении их иннервации страдает механизм защиты носоглотки и нижележащих дыхательных путей от попадания в них пищевых масс. Последнее приводит к нарушению дыхания и развития аспирационной пневмонии.
Нарушение пищеводной фазы глотания может быть обусловлено заболеваниями, вызывающими нарушение моторики пищевода (ахалазия), воспалительными, аллергическими, грибковыми поражениями пищевода, ожогами, опухолевым процессом и специфическими поражениями (туберкулез, сифилис) пищевода.
Нарушение моторики пищевода проявляется гипокинезией (вплоть до полной атонии) и гиперкинезией.
Ахалазия пищевода – это довольно редкое заболевание, встречается у лиц любого пола и возраста, чаще между 20-40 годами. Ахалазия может вызвать дисфагию по нескольким причинам:
1) из-за нарушений иннервации пищевода и его кардиального сегмента при патологии интрамуральных нервных сплетений (мейснеровское, ауэрбаховское);
2) из-за увеличения давления в области нижнего пищеводного сфинктера выше 30мм.рт.ст., (в 3-5 раз выше нормы) и обусловлена кардиоспазмом, вызванным активацией симпатической системы;
3) из-за неадекватной релаксации нижнего пищеводного сфинктера при глотании.
Нарушение моторики пищевода и глотания возникает при диффузном спазме пищевода, когда отмечается патологическое сегментарное спонтанно возникающее и повторяющееся сокращение мышц пищевода. Эти сокращения могут быть излишне затянутыми или слишком мощными (более 20 мм.рт.ст.). Этиология этого заболевания не выяснена [4, 5, 6].
Дисфагия является постоянным симптомом эзофагоспазма – спастической дискинезии пищевода. Эзофагоспазм может быть первичным и возникать при нарушении корковой регуляции функций пищевода и вторичным, возникающим на фоне таких заболеваний, как эзофагит, язвенная и желчнокаменная болезнь, дивертикулез пищевода и др. В случаях эзофагоспазма отмечаются гипертрофия мышечной оболочки пищевода и деструктивные изменения в интрамуральных нервных сплетениях. Нарушение глотания при эзофагоспазме могут быть непостоянными, постоянными и парадоксальными, т.е. возникают при питье жидкости и отсутствуют при проглатывании твердой пищи.
Дисфагия является одним из основных симптомов при воспалительном поражении пищевода различной этиологии. При аллергическом воспалении возникают диффузная или очаговая гиперемия слизистой, выраженный отек и геморрагии слизистой. В зоне воспаления накапливаются биологически активные вещества, ионы водорода, возникает болевой синдром, нарушается тонус гладкой мускулатуры, суживается просвет пищевода. Указанные изменения приводят к нарушению глотания [4, 5, 6].
Нарушение пищеводной фазы глотания, связанное с расстройствами моторики пищевода, может быть при поражении гладкой мускулатуры пищевода. Так, при коллагенозах (склеродермия) из-за патологии гладкой мускулатуры дистального отдела отсутствует перистальтика в нижних 2/3 пищевода, резко снижается давление в нижнем пищеводном сфинктере.
Неспецифические расстройства моторики пищевода и нарушение глотания развиваются при хроническом алкоголизме, диабете, заболеваниях щитовидной железы и др., обусловлены изменениями структуры гладких мышц, снижением их тонуса.
Этиологическими факторами развития воспаления пищевода и нарушения глотания являются вирусы и кандиды. Эзофагит, вызванный вирусом простого герпеса, характеризуется выраженным болевым синдромом, дисфагией. Больные отказываются от приема даже жидкой пищи и воды, что приводит к обезвоживанию организма [4, 5, 6, 8].
При грибковом поражении пищевода дисфагия и боль при глотании являются основными симптомами заболевания. Среди грибковых поражений пищевода и глотки наиболее часто встречается кандидомикоз. Он возникает на фоне длительной терапии антибиотиками, кортикостероидными препаратами, у ослабленных больных. При грибковых поражениях пищевода на его стенке обнаруживаются специфические деструктивные изменения в виде инфильтрата, папулы, язвы и абсцесса, которые могут осложняться прободением, кровотечение, развитием свищей пищевода с трахеей, бронхами, средостением, плеврой.
Нарушение пищеводной фазы глотания наблюдается при заболеваниях, вызывающих механическое сужение пищевода на любом его участке. Рубцовые стенозы, развивающиеся после химических или термических ожогов, могут быть различной локализации и глубины и всегда сопровождаются нарушением глотания твердой, а в тяжелом случае и жидкой пищи. Механическим препятствием, нарушающим естественное прохождение пищи, являются опухоли пищевода, как доброкачественные, так и злокачественные. Наиболее ранним и частым симптомом внутрипросветных опухолей является дисфагия, которая может нарастать по мере роста опухоли [4, 5, 6].
Сужение просвета пищевода и нарушение глотания сопровождают такие хронические инфекции, как туберкулез и сифилис. Инфильтративный процесс или рубцевание туберкулезных и сифилитических язв вызывают стенозирование пищевода, дисфагию и резкую боль при проглатывании.
Последствия нарушения глотания. Стойкой нарушение глотания затрудняет прием пищи, ведет к истощению организма. Различные расстройства глотания могут привести к попаданию слюны и пищевых частиц в дыхательные пути, вызывать стойкий кашель, чихание, нарушение дыхания. При попадании пищи в бронхи могут развиться аспирационная пневмония и даже гангрена доли легкого. При ахалазии кардиальной части пищевода возможен рефлюкс пищи в полость рта с последующей аспирацией в дыхательные пути. При ослаблении кардиального сфинктера возникают условия для гастроэзофагального рефлюкса и развития пептических язв пищевода.
Управление нейрогенной дисфагией: использование загустителя жидкостей и пищи (анализ двух клинических случаев)
В статье анализируются преимущества, которые дает использование загустителя в управлении нейрогенной дисфагией различной этиологии на примере двух случаев: с крикофарингеальной дисфункцией и замедлением инициации глотательного рефлекса.
The paper addresses the advantages of using food thickener in management of neurogenic dysphagia with different etiology (cricopharyngeal dysfunction and delayed swallowing reflex cases).
Нарушение глотания, «дисфагия», — термин, который обозначает любое затруднение или дискомфорт при продвижении пищи изо рта в желудок, и является общим названием расстройств акта глотания [1]. Глотание — это настолько тонкая и точно координированная последовательность событий, захватывающих значительное анатомическое «пространство» от губ до кардии, что нарушение возможно на различных этапах и по различным причинам, обусловливая диагностические сложности и терапевтические трудности при заболеваниях нервной системы. Нейрогенная дисфагия наблюдается при поражении нервной системы и мышц, участвующих в глотании, и может быть обусловлена нейрочувствительной и/или нейродвигательной дисфункцией и/или нарушением функций центральной обработки [1, 2].
Дисфагия — весьма распространенная проблема в неврологической практике, среди больных, нуждающихся в длительном уходе, а также старых людей [3–5]. Лучшее медицинское обслуживание, совершенствование медикаментозного лечения и прогресс медицины улучшают вероятность продления жизни. Число людей в возрасте старше 65 лет быстро растет. По расчетам Национального исследовательского совета Национальной академии США (National Research Council of National Academy of Sciences of the United States, NRC NAS), пропорция людей в возрасте 65+ к группе 20–64-летних к 2050 году увеличится на 80%, что делает совершенствование управления дисфагией особенно актуальным [6]. Затруднения глотания, являясь факторами риска аспирации и пневмонии (вплоть до развития дыхательной недостаточности), дегидратации и неудовлетворительного питания, зачастую приводят к плохому функциональному и жизненному прогнозу и социальной дезадаптации [7–9].
Профилактика дисфагии при поражении нервной системы или неврологическом заболевании невозможна. Однако при адекватной оценке и лечении расстройств, возникающих в результате дисфагии, можно предотвратить осложнения, требующие применения дорогостоящих методов лечения. Самым распространенным и очевидным методом в реабилитации дисфагии является диетический, который подразумевает подбор пищи определенной консистенции и изменение вязкости жидкостей, глотание которых было бы безопаснее и эффективнее [10, 11]. Цель этой статьи продемонстрировать на примере двух разных больных с нарушенным глотанием расширение возможностей управления нейрогенной дисфагией при использовании загустителя.
Материалы и методы обследования
Анализировались истории болезни двух пациентов с нейрогенной дисфагией. Случай 1: тяжелая постинсультная дисфагия (бульбарный синдром, синдром нарушения защиты дыхательных путей, крикофарингеальная дисфункция с аспирацией), искусственное кормление через назогастральный зонд, умеренная дисфония, легкая дизартрия. Случай 2: умеренная нейрогенная дисфагия (замедление инициации глотательного рефлекса, высокий риск аспирации «жидких» жидкостей, легкая дегидратация; замедление очищения пищевода); гастроэзофагеальная рефлюксная болезнь (ГЭРБ); хронический гастрит, холецистолитиаз, хронический панкреатит).
Диагностическая программа состояла из: 1) заполнения опросника Eating Attitude Test-10 (EAT-10) [12]; 2) клинического обследования (оценка неврологического и соматического статуса, наблюдение во время глотания различных видов и объемов жидкости и пищи, исследование дыхательной системы и анализ трофологического статуса; 2) гибкой носовой эндоскопии до и во время акта глотания; 3) видеорентгеноскопии акта глотания; 4) магнитно-резонансной томографии (МРТ) головы. Эндоскопическое и видеорентгеноскопическое исследование глотания проводилось с использованием загустителя Ресурс Тикен Ап Клиа (Resource Thicken Up Clear).
Результаты
Случай 1. Больной К., 74 лет. Поступил в научный центр неврологии РАМН с жалобами на невозможность глотать (даже слюну); гнусавый оттенок голоса; похудание. Нарушение глотания возникли после острого нарушения мозгового кровообращения (ОНМК) с образованием ишемического очага в продолговатом мозге (верифицирован при МРТ). За месяц похудел более чем на 10% от массы тела. Объективно: индекс массы тела (ИМТ) = 21,5. Напряжение мимической мускулатуры симметричное, чуть снижено; сила жевательных мышц удовлетворительная. Открывание рта (на 3 см) и движения нижней челюсти умеренно ограничены. Гипестезия лица справа. Асимметрия носогубных складок, хуже показывал зубы справа. Слабость периоральной мускулатуры. Кормление через назогастральный зонд. Часто сплевывал слюну (слюна вязкая, пенистая, белесая).Фонация ограничена, мягкое небо за корнем языка; рефлекс с него отсутствует, глоточный рефлекс снижен. При питье воды первый глоток не вызвал видимых изменений, после второго глотка слабый кашель, «увлажнение» голоса. Голос тихий, периодически «влажный», иногда с носовым оттенком. Движения языка ограничены в стороны, сила умеренно снижена в правой половине. Язык влажный, краевая атрофия слева. Элементы дизартрии. Симптомы орального автоматизма. Сила в мышцах шеи удовлетворительная. Дыханием управлял. Речевой выдох укорочен. Кашлевой толчок умеренно ослаблен. Счет по опроснику EAT-10 = 36. При гибкой носовой эндоскопии (рис. 1) выявлено: гиперемия и отечность слизистых носа, глотки и гортани с участками атрофии слизистой носа, задней стенки глотки, левого грушевидного кармана; неполное смыкание мягкого неба с задней стенкой глотки при функциональных пробах. При глотке из ротоглотки в носоглотку выдавливалась белесая густая слизь. Умеренное сужение полости глотки в переднезаднем размере. Умеренное количество слизи в грушевидных карманах (больше справа) и перед входом в пищевод. Чувствительность слизистой значительно снижена, S > D. Голосовая щель широкая. Между голосовыми складками спереди слизь. Правая половина гортани отстает. Голосовая щель смыкается полностью. При проверке глотания (жидкий болюс и пюре: 2–3 мл) зарегистрировано накопление обоих видов болюса на стенках глотки (больше пюре), в валлекулах, в грушевидных карманах (D > S) и перед входом в пищевод. Часть болюса перетекала через заднеправые отделы в преддверие гортани, а затем в подскладковое пространство без откашливания. Аспирированный болюс откашливался по просьбе. При видеорентгеноскопии акта глотания отмечен остаток болюса на стенках и структурах глотки (D > S); дополнительные глотки с усилием, провоцировавшие нарастание крикофарингеальной дисфункции; аспирация. Альбумин в крови на нижней границе нормы. Больному проводилась функциональная электростимуляция по индивидуальной программе с использованием аппарата VocaSTIM с положительным результатом. После повторной эндоскопии глотания с использованием болюсов, загущенных Ресурс Тикен Ап Клиа, стала возможной безопасная тренировка маленькими болюсами загущенного до консистенции сиропа водного настоя ромашки. Прибавил в весе на 1 кг. У этого больного этиология дисфагии ясна — стволовой инсульт.
Случай 2. Больная А., 60 лет. Поступила в научный центр неврологии РАМН с жалобами на выраженные затруднения при глотании жидкостей. Для того чтобы сделать глоток, вынуждена была значительно сокращать его объем; долго удерживать болюс в преддверии рта, причмокивая губами и выбирая момент; наклонять голову вперед; натуживаться/напрягать шею и только после этого глотать (но только лишь небольшую часть болюса). Часто жидкость «шла не туда», при этом либо закашливалась, либо успевала выплюнуть. Если в таком случае возникал рвотный позыв, то как будто срабатывал «лифт», и жидкий болюс успешно попадал в пищевод. С плотной пищей вышеописанные проблемы возникали редко. Трапеза значительно удлинилась и сопровождалась постоянной отрыжкой воздухом. Дисфагия возникла за 4 года до обращения, была эпизодической и, как правило, после физической нагрузки или эмоционального перенапряжения. Постепенно продолжительность эпизодов нарушенного глотания увеличивалась, а «светлые» промежутки сокращались. Последние 3 месяца перед поступлением затруднения глотания увеличились: удавалось выпивать в течение суток не более полулитра жидкости, а последние дни — только несколько глотков. Испытывала постоянную жажду, очень мало ела из-за сухости во рту. За 3 месяца похудела на 19,4% от массы тела. В течение многих лет занималась садом/огородом: обрабатывала 30 соток для продажи полученного урожая (с ручным поливом). Объективно: ИМТ = 28,1. Сухость слизистой ротовой полости, языка; снижение тургора кожи. Язык густо обложен белым налетом. Изменен стереотип питья: причмокивая, долго удерживала минимальный объем в преддверии рта, пожевывала, наклоняла голову к груди, с усилием глотала: что-то проглатывала, что-то сплевывала. Иногда этот процесс сопровождался рвотными движениями, однократно кашлем. В процессе трапезы огорчалась, нервничала. Во время глотка подвижность подъязычной кости была значительно ограничена. Счет по опроснику EAT-10 = 27. При видеорентгеноскопии акта глотания (рис. 2) зарегистрировано пролонгирование удержания жидкого болюса в преддверии рта; все глотки осуществлялись с напряжением, усилием и наклоном головы к груди; фиксировались дополнительные глотки; замедление инициации глотательного рефлекса на 3–4 секунды; эпизоды сокращения мягкого неба при сохраняющейся неподвижности подъязычной кости/эпизоды неподвижности обеих структур при достижении болюса валлекул или грушевидных карманов; в последнем случае отмечена регургитация болюса в рот; замедление очищения пищевода. На МРТ головного мозга — единичные супратенториальные очаги сосудистого генеза. Использование загустителя Ресурс Тикен Ап Клиа сразу же изменило клиническую ситуацию. Сначала применялись жидкости, загущенные до консистенции крема, затем — они чередовались с консистенцией сиропа, а затем использовалась комбинация сиропоподобной консистенции с незагущенной жидкостью. Восстановился водный баланс. Появилась уверенность и спокойствие во время трапезы. Больной проводилась функциональная электростимуляция по индивидуальной программе с использованием аппарата VocaSTIM. Стал меняться стереотип питья, сократилось время трапезы. При видеорентгеноскопии акта глотания зафиксировано сокращение отсрочки глотательного рефлекса, уменьшение дополнительных глотков и напряжения при глотании, сокращение времени задержки болюса во рту. Прибавила в весе на 6 кг. У этой больной с изолированным нарушением инициации глотательного рефлекса трудно однозначно обозначить причину и уровень «поломки» механизма доставки информации от чувствительных рецепторов рта, глотки и гортани до корковых центров и обратно с реализацией двигательных ответов. Скорее всего, проблема формировалась долго и была обусловлена повреждением рецепторов вследствие ГЭРБ на фоне длительной и не физиологичной физической нагрузки.
Обсуждение
Осложнения дисфагии обусловлены: 1) снижением эффективности глотания (недостаточность питания/истощение и/или обезвоживание, которое усугубляется слюнотечением) и 2) нарушением безопасности глотания (удушье с закупоркой дыхательных путей и дыхательной недостаточностью или чаще аспирацией (трахеобронхит, пневмония, ателектаз и/или эмпиема)). Потеря удовольствия от еды и питья, ожидание проблем, которые возникают ежедневно, переносятся очень эмоционально и тяжело. В результате качество жизни ухудшается, развивается депрессия и десоциализация. Страх задохнуться и умереть, необычность испытываемых ощущений, тщетность попыток объяснить всю тревожность ситуации и описать свои проблемы, которые возникают при каждой трапезе, заставляют «ходить по врачам». Однако жалобы столь экзотичны для обычной практики врачей, не испытывающих проблем с глотанием, что нередко таких пациентов направляют к психиатру (как например, во втором случае). Близкий счет по EAT-10 у наших больных при разной тяжести дисфагии как раз свидетельствует, как остро воспринимается угроза аспирации. «Жидкие» жидкости создают наибольший риск аспирации для больных с нейрогенной дисфагией [13]. В то время как простая модификация пищи и загущение жидкости могут привести к значительному улучшению самочувствия, настроения и состояния, сокращая риск небезопасного глотка, обеспечивая эффективную доставку жидкости и нутриентов и возможность тренировки самой функции глотания. Во-первых, загущенные жидкости легче контролировать, поскольку повышенная вязкость обеспечивает более медленное перемещение болюса как из ротовой полости, так и по глотке. Так, во втором случае применение загустителя сократило опасность аспирации стекающей в глотку жидкости, когда дыхательные пути не защищены. Во-вторых, загущенные жидкости способствуют увеличению продолжительности сокращений глотки и открытия верхнего пищеводного сфинктера (первый случай). Хотя сама по себе модификация диеты не лечит лежащее в основе возникновения дисфагии неврологическое заболевание [14]. Раньше в клинической практике мы использовали продукты, которые готовятся с загустителями или имеют загущенную консистенцию (например, кисели фруктовые, молочный, овсяный, гороховый). В этом году в России появился в продаже загуститель Ресурс Тикен Ап Клиа, предназначенный для пациентов старше 3 лет, в составе которого используется не крахмал, а ксантановая камедь. Он имеет целый ряд исключительно важных качеств, которые мы по достоинству оценили: 1) очень быстро и легко готовится; сразу же можно использовать; 2) нужная степень густоты сохраняется в течение долгого времени; 3) загущает широкий спектр напитков: как горячих, так и холодных; кислых, сладких, нейтральных (например, фруктовый сок, коктейли), а также богатых белками или жирами (молоко, супы); 4) продукты и напитки можно затем охлаждать, замораживать или разогревать; 5) для всех видов жидкостей пригодна одна и та же дозировка, чтобы получить нужную консистенцию; 6) снижает риск аспирации, облегчает глотание, сокращает продолжительность трапезы; 7) не фракционируется в ротовой полости из-за воздействия амилазы слюны; 8) жидкость легко усваивается в желудочно-кишечном тракте, устраняя дегидратацию; 9) после загущения не меняет прозрачность, вкус, цвет и запах жидкости; не образует комочков; 10) экономичен. Все это не только способствует реализации программы реабилитации жизнеобеспечивающей функции глотания, но и обеспечивает приверженность больного и его родственников, а также участвующего медицинского персонала, для корректного выполнения рекомендаций и достижения необходимого результата.
Выводы
Литература
ФГБУ НЦН РАМН, Москва






_575.jpg)