Большой сальник что это где расположен функция
Большой сальник что это где расположен функция
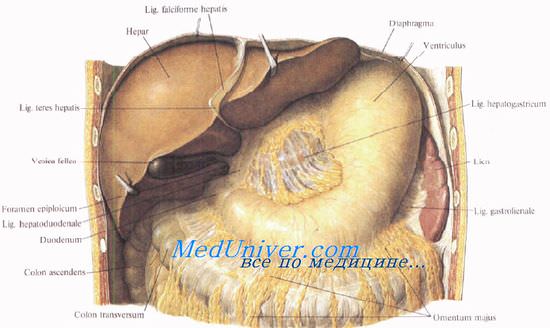
Малый сальник — листки висцеральной брюшины, переходящие с диафрагмы на печень и далее на желудок и двенадцатиперстную кишку. Он состоит из четырех связок, непосредственно переходящих слева направо одна в другую: печеночно-диафрагмальной, lig. hepatophrenicum (от диафрагмы к печени), печеноч-но-пищеводной, lig. hepatoesophageale (от печени к брюшной части пищевода), печеночно-желудочной, lig. hepatogastricum (от ворот печени к малой кривизне желудка) и печеночно-дуоденальнои (печеночно-двенадцатиперстной), lig. hepatoduodenale (от печени к начальному отделу двенадцатиперстной кишки).
В клинической анатомии малым сальником обычно называют лишь две последние связки — печеночно-желудочную и печеночно-дуоденальную. поскольку они хорошо видны во время операций, а остальные можно выделить, лишь применяя специальные методы препарирования.
В печеночно-желудочную связку на малой кривизне желудка приходит левая желудочная артерия, анастомозирующая с идущей справа правой желудочной артерией. Здесь же располагаются одноименные вены и лимфатические узлы.
Печеночно-дуоденальная связка, занимающая крайнее правое положение в составе малого сальника, справа имеет свободный край, являющийся передней стенкой сальникового отверстия, foramen omentale (epiploicum) [Winslowi].
Между листками связки располагаются общий желчный проток, воротная вена и общая, а затем собственная печеночная артерии. О деталях взаимоотношений между содержимым печеночно-дуоденальной связки сказано в остальных статьях.
САЛЬНИК
САЛЬНИК (omentum) — складка висцеральной брюшины. Различают малый и большой С. Малый С. (omentum minus) представляет собой дупликатуру брюшины, идущую от ворот печени к малой кривизне желудка и двенадцатиперстной кишке. Большой С. (omentum majus, epiploon) отходит от большой кривизны желудка.
Содержание
Эмбриология
Малый и большой С. являются производными первичных брыжеек (см. Брюшина, эмбриология). Малый С. образуется из вентральной брыжейки желудка и двенадцатиперстной кишки (вентрального мезогастрия), к-рая в результате эмбрионального поворота желудка и двенадцатиперстной кишки приобретает поперечное положение. Большой С. развивается из дорсальной брыжейки желудка (дорсального мезогастрия), по мере поворота желудка перемещающейся влево и распространяющейся в каудальном направлении. Встречаясь с брыжейкой поперечной ободочной кишки, большой С. срастается с ней и отклоняется вентрально, ложась на петли тонкой кишки. Развитие малого и большого С. связано с формированием сальниковой сумки (bursa omentalis). Ее зачаток образуется еще до начала дорсального мезогастрия, к-рое увеличивается влево, поэтому желудок, совершив поворот, оказывается лежащим вентрально от сальниковой сумки. В дальнейшем рост сальниковой сумки происходит в каудальном направлении — она располагается между пластинками большого сальника.
Анатомия
Форма, размеры и положение большого С. имеют индивидуальные особенности и изменяются с возрастом. У новорожденных С. короткий и не содержит жира. На 1-м году жизни С. быстро увеличивается в размерах, в нем появляется жировая ткань. Однако наиболее интенсивное развитие жировой ткани в С. приходится на период полового созревания.
Большой С. богато васкуляризо-ван ветвями правой и левой желудочно-сальниковых артерий (аа. gastro-epiploicae dext. et sin.). Отток крови происходит по одноименным венам в воротную вену. Лимф, сосуды впадают в правые и левые желудочно-сальниковые и средние ободочные лимф. узлы.
Гистология
Брюшина (см.), образующая С., состоит из мезотелия и собственной пластинки, содержащей рыхлую сеть эластических и коллагеновых волокон. В местах, где проходят сосуды и нервы, соединительная ткань более плотная. Между трабекулами соединительной ткани в большом С. находятся жировые дольки, а также скопления макрофагов и лимфоцитов, образующие млечные пятна (см.).
Функциональное значение сальника до конца не изучено. Известна важная роль большого С. в защите органов брюшной полости от инфекции. М. И. Штуцер (1913) показал, что при введении туши в брюшную полость экспериментальных животных основная масса ее частиц резорбируется большим С. в течение 6 мин.; смыть эти частицы или отделить их от С. не удается, тогда как с остальной поверхности брюшины тушь легко смывается. Через 24 часа после введения туши С. принимает интенсивно черную окраску, а свободных частиц туши в брюшной полости не находят. В С. тушь откладывается в лимф, узлах, эндотелии лимф, сосудов и млечных пятнах. При введении в брюшную полость взвеси бактерий часть их погибает под действием бактерицидных свойств серозной жидкости, а часть захватывается и разрушается мезотелием С., клетками его млечных пятен и гистиоцитами соединительнотканной основы.
На внутрибрюшную иммунизацию С. реагирует активной выработкой антител; при этом титр антител в нем значительно выше, чем в селезенке и печени. При проникающих ранениях живота С., закрывая раневое отверстие, препятствует эвентрации и защищает брюшную полость от инфицирования.
При повреждениях органов брюшной полости экспериментальных животных в лимф, сосудах большого С. обнаруживают частицы ткани поджелудочной железы, селезенки, печени, эпителий желчного пузыря, эритроциты, полиморфно-ядерные лейкоциты, бактерии. Инородные тела, попадающие в брюшную полость и не поддающиеся рассасыванию, осумковываются в большом С. независимо от места введения их в брюшную полость. Способность большого С. к инкапсуляции инородных тел в брюшной полости показывают и клин, наблюдения. При острых воспалительных заболеваниях органов брюшной полости во время операции обычно обнаруживают, что большой С. отграничивает очаг воспаления от свободной брюшной полости.
Методы обследования
Возможности для клин, исследования С. ограничены, т. к. патол. изменения в нем обычно сочетаются с заболеваниями или повреждениями других органов брюшной полости.
Как правило, характерных жалоб или анамнестических данных, свойственных именно патологии С., выявить не удается. Данные физикаль-ного обследования С. обычно также малоинформативны, т. к. не позволяют дифференцировать заболевания С. и органов брюшной полости. Косвенную информацию о состоянии С. удается получить с помощью контрастных рентгенологических и эндоскопических методов исследования жел.-киш. тракта. Деформация или смещение различных его отделов, обнаруживаемые при этом, могут быть обусловлены патол. процессами в С. В нек-рых случаях (напр., при кистах или опухолях С.) важное диагностическое значение имеет ультразвуковая диагностика (см.), а также компьютерная томография (см. Томография компьютерная). Распространенным и весьма информативным методом исследования С. является лапароскопия (см. Перитонеоскопия), позволяющая осмотреть значительную часть большого и малого С., а при необходимости произвести также прицельную биопсию его с последующим гистол. и цитол. исследованием.
Патология
Аномалия развития — врожденное отсутствие большого С.— встречается редко. При врожденных отверстиях в большом С. возможно ущемление как части С., так и других органов брюшной полости. Клинически это проявляется симптомами острого живота (см.).
Повреждения С. часто сочетаются с повреждениями других органов брюшной полости и могут возникать в результате закрытых и проникающих травм живота. Изолированные повреждения С. встречаются редко. В результате тупой травмы может возникать гематома С. с последующим нагноением, а при разрывах гематомы — значительные внутрибрюшные кровотечения. Лечение оперативное.
Острый воспалительный процесс в С.— оментит — обычно возникает вследствие распространения на С. воспаления с органов брюшной полости и характеризуется клин, симптоматикой острого живота. Хрон. воспаление С., как правило, является следствием острого оментита, но иногда имеет специфический (чаще туберкулезный) характер. При этом пораженный участок С. утолщается за счет развития соединительной ткани и образования спаек с органами брюшной полости. Воспалительный инфильтрат в таких случаях может достигать значительных размеров и пальпироваться через переднюю брюшную стенку. Лечение туберкулезного оментита специфическое.
При абсцедировании воспалительного инфильтрата развивается клин, картина отграниченного или диффузного перитонита (см.).
В случае приращения большого С. в результате хрон. воспаления к нижним отделам передней брюшной стенки или органам малого таза возможно сдавление сальником нек-рых органов брюшной полости, чаще тонкой или толстой кишки, что клинически проявляется симптомами рецидивирующей непроходимости кишечника (см.). При этом иногда встречается синдром натянутого С. (синдром Кноха), проявляющийся упорными болями, иногда рвотой, возникающей при попытке встать, отклонить туловище назад, разогнуться и т. д.
Ущемление С. чаще наблюдается при грыжах передней брюшной стенки, но иногда и при так наз. сальниковых грыжах (см. Грыжи). При этом в сальниковое отверстие внедряется часть С., к-рая затем вследствие нарушения кровообращения подвергается некрозу. Клинически это состояние проявляется картиной острого живота и требует срочного оперативного лечения.
Редким заболеванием является заворот большого С., как правило, приводящий к его некрозу с развитием симптомов перитонита. Лечение оперативное.
Тромбоз сосудов С., встречающийся при выраженном атеросклерозе, обычно также приводит к некрозу С.
Паразитарные заболевания С., обычно эхинококков (см.), встречаются редко. При этом в брюшной полости может пальпироваться чаще подвижное опухолевидное образование. Лечение оперативное.
Доброкачественные опухоли С. (липома, ангиома, лимфангпома и др.) встречаются редко; они представляют собой подвижные новообразования, иногда пальпирующиеся через переднюю брюшную стенку. Из злокачественных опухолей чаще наблюдается саркома, реже рак и эндотелиома. При злокачественных опухолях С. часто поражается вторично вследствие развития в нем метастазов опухолей в основном органов брюшной полости.
Операции
Операции при патол. процессах в С. и его повреждениях заключаются в основном в его резекции с удалением пораженных участков.
Анатомо-физиологические особенности большого С. позволяют использовать его при оперативных вмешательствах на ряде органов брюшной и грудной полостей. Напр., большим С. тампонируют с гемостатической целью раны печени и селезенки. При перфорации каллезной язвы желудка или двенадцатиперстной кишки часть большого С. на ножке подшивают к краям перфоративного отверстия. Участки С. могут быть также использованы для перитонизации линии анастомоза, наложенного на органах жел.-киш. тракта. При оперативном лечении цирроза печени (см.) большой С. подшивают к париетальной брюшине передней брюшной стенки (см. Тальмы — Драммонда операция) или диафрагмальной поверхности печени (омен-тогепатопексия), что приводит к развитию дополнительных портокавальных анастомозов. Для улучшения кровообращения в миокарде производят оментокардиопексию (см. Артериализация миокарда).
При операциях на поджелудочной железе, а также при ревизии задней стенки желудка верхнюю часть большого С. (желудочно-ободочную связку) рассекают и проникают в сальниковую сумку. Малый С. рассекают при операциях на внепеченоч-ных желчных путях, резекции желудка, гастрэктомии, ваготомии, при доступе к поджелудочной железе н дренировании сальниковой сумки.
Библиография: Барон М. А. Реактивные структуры внутренних оболочек (серозных, мозговых, синовиальных, эндокарда и амниона), Л., 1949; Елизаровений С. И. К хирургической анатомии полости малого сальника, Архангельск, 1949, библиогр.; Запорожец А. А. Инфицирование брюшины через физически герметичный кишечный шов, Минск, 1968; Нечипоренко Ф. П. Анатомические варианты большого сальника человека и их практическое значение в хирургии, Нов. хир. арх., № 3, с. 45, 1957; Панченков H. Р. и Стрекаловский В. П. Перекручивание большого сальника, в кн.: Вопр. диагностики и лечения забол. органов пищеварения, под ред. С. И. Бабичева и Б. С. Брискина, с. 125, М., 1974; Хирургическая анатомия живота, под ред. А. Н. Максименкова, с. 116, Л., 1972; Are у L. В. Developmental anatomy, Philadelphia, 1974.
Г. А. Покровский; В. С. Сперанский (ан., гист., эмбр.).
Воспаление и последствия удаления сальника брюшной полости
Все органы и системы человека покрыты специальной оболочкой, которая предотвращает трение органов друг о друга, способствует поддержанию постоянства внутренней среды, адсорбирует избыточное количество жидкости и выполняет трофические функции. Эта материя в медицине получила название брюшина. По передней части кишечника она формирует складку, которая визуально напоминает фартук.
Строение, расположение и функции сальника брюшной полости
В процессе эволюции человек стал прямоходящим, в результате чего органы его брюшной полости стали беззащитными. Чтобы сократить вероятность травматизации, образовался дополнительный орган, который получил название сальник.
Большой сальник – это четыре своеобразных листка, которые дублируют форму брюшины. Начинается у боковой поверхности желудка и заканчивается у поперечно-ободочной кишки. В анатомии этот участок получил название – желудочно-кишечная связка. В ней находится большое скопление нервов и сосудов. Свободный край сальника, словно фартук, опустился еще ниже и покрыл петли тонкого кишечника. Также сальник в брюшине человека находится позади поперечно-ободочной кишки, плотно соприкасаясь с брыжейкой и париетальной брюшиной.
Полости между четырьмя листами соединительных тканей заполнены жировой клетчаткой. За счет этого сальник и получил название большой.
Малый сальник брюшной полости имеет немного другое анатомическое строение. Этот орган включает в себя три связки, которые переходят из одной в другую.
Также существует такое понятие, как сальниковая сумка. Представляет собой большую щель, которая была образована брюшиной. С обеих сторон ограничивает себя задней стенкой желудка, большим и малым сальником, париетальным листком и небольшим участком поджелудочной железы.
Сальниковая сумка, как и сами сальники, выполняют единственную, но порой жизненно важную функцию – защитную. При ранениях и повреждениях брюшной полости они закрывают повреждения, минимизируя кровопотери и предотвращая попадание в организм различных инфекций. При обострении аппендицита сумка спаивается с висцеральной брюшиной и не позволяет аппендиксу достигать критических размеров.
Симптомы и причины воспаления сальника
Оментит – это заболевание, сопровождающееся воспалением сальника. Представляет собой складку висцеральной брюшины. В зависимости от этиологии воспалительного процесса недуг делится на первичный и вторичный.
Первичная форма развивается в результате инфекционного заражения, травматического ранения и/или интраоперационного повреждения целостности. В хирургии более распространено вторичное воспаление. Развивается оно в результате воздействия следующих провоцирующих факторов:
Сальники быстро вовлекаются в воспаление из-за большого количества жировых тканей с рыхлой структурой и обильного кровоснабжения.
Симптомы заболевания зависят напрямую от характера воспалительного процесса и провоцирующих факторов. При острой форме течения недуга пациенты отмечают острые боли, которые не имеют определенной локализации. Параллельно могут стремительно развиваться все признаки отравления организма: головокружение, головные боли, повышение температуры тела и рвота.
При подозрении на оментит требуется незамедлительно обратиться за консультацией в медицинское учреждение. Врач в ходе осмотра отмечает мышечное напряжение в области расположения сальника, порой пальпируется уплотнение. Как правило, человек находится в полусогнутом состоянии, поскольку не может полностью разогнуть туловище.
Если своевременно не принять меры, воспаление приведет к образованию спаек, которые нарушают прохождение пищи по кишечнику, способствуют образованию запоров, а также полной или частичной непроходимости кишечника.
Последствия удаления сальника в брюшной полости
Лечение большого и малого сальника в зависимости от сложности течения недуга и сводится к консервативному или оперативному вмешательству.
Удаление большого сальника, как правило, требуется при лечении онкологических заболеваний кишечной трубы. Этот шаг жизненно необходим, поскольку в толще брюшины практически всегда образуется большое количество метастазов. По одному они не удаляются, поскольку это нецелесообразно и не эффективно.
В ходе операции доктор вскрывает брюшную полость продольным разрезом, чтобы открыть доступ к поражениям. Если большой сальник удалять через поперечный доступ, значительно увеличивается вероятность рецидива онкологического заболевания.
Прогнозы зависят от стадии развития недуга и масштабов поражения органа. При грамотном терапевтическом курсе и своевременном начале лечения исход благоприятен. Как правило, уже по истечении нескольких месяцев пациенты возвращаются к привычному образу жизни.
Если развилось генерализированное поражение с острым отравлением, это может стать причиной тяжелых состояний, которые несут угрозу жизни – сепсис, шок.
Профилактика сводится к своевременному и грамотному лечению хронических и острых заболеваний, тщательной внутрибрюшной ревизии в процессе выполнения лапаротомии. После оперативного вмешательства людям показано проходить 1-2 раза в год ультразвуковое обследование брюшной полости (УЗИ).
Многие пациенты переживают, как после удаления сальника изменится их жизнь, будет ли она по-прежнему полноценной. Как показывает практика, для организма удаление этого органа не несет никаких последствий.
Большой сальник что это где расположен функция
Сальниковая сумка, bursa omentalis, располагается позади желудка и малого сальника, имеет вид фронтально расположенной щели и является наиболее изолированным пространством верхнего этажа брюшной полости. В ней выделяют переднюю, заднюю, верхнюю, нижнюю и левую стенки, а справа — преддверие сальниковой сумки.
Передней стенкой сальниковой сумки являются малый сальник (lig. hepatogastricum и lig. hepatoduodenale), задняя стенка желудка и lig. gastrocolicum.
Задней стенкой сальниковой сумки — париетальный листок брюшины, покрывающий поджелудочную железу, аорту, нижнюю полую вену, левую почку, левый надпочечник и нервные сплетения верхнего этажа брюшной полости.
Верхней стенкой сальниковой сумки — хвостатая доля печени и частично диафрагма.
Нижней стенкой сальниковой сумки — брыжейка поперечной ободочной кишки.
Левой стенкой сальниковой сумки — селезенка и ее связки: ligg. gastrosplenicum et phrenicosplenicum.
Правой стенки сальниковой сумки нет: справа полость сальниковой сумки распространяется сначала в преддверие сальниковой сумки, а затем в сальниковое отверстие.
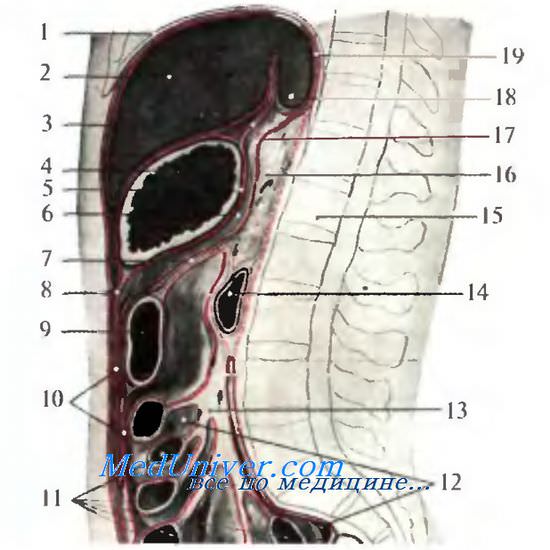
Сальниковое отверстие, foramen omentale (epiploicum) [Winslowi], связывает полость сальниковой сумки с остальной брюшинной полостью. Оно ограничено спереди печеночно-дуоденальной связкой, lig. hepatoduodenale, сзади — париетальной брюшиной, покрывающей v. cava inferior, и печеночно-почечной связкой, lig. hepatorenale; сверху — хвостатой долей печени и снизу — почечно-дуоденальной связкой, lig. duodenorenale, и pars superior duodeni. Сальниковое отверстие имеет диаметр 2—3 см. При воспалительных процессах оно может быть закрыто спайками, в результате чего сальниковая сумка оказывается полностью изолированной.
Самая правая часть сальниковой сумки, где располагается сальниковое отверстие, называется преддверием сальниковой сумки, vestibulum bursae omentalis. Оно расположено позади печеночно-дуоденальной связки и ограничено сверху хвостатой долей печени, снизу — двенадцатиперстной кишкой, сзади — париетальной брюшиной, покрывающей нижнюю полую вену.
На задней стенке сальниковой сумки выделяют две складки брюшины: гастропанкреатическую, plica gastropancreatica, и печеночно-панкреатическую, plica hepatopancreatica (иногда их называют связками). Под первой, располагающейся слева и связывающей малую кривизну желуцка и верхний край поджелудочной железы, проходят a. gastrica sinistra и v. gastrica sinistra
Печеночно-панкреатическая складка лежит правее, идет от поджелудочной железы к пилорическому отделу желудка и далее к печени. Под ней располагаются лимфатические узлы, а в верхнем отделе может проходить a. hepatica communis. Между обеими складками имеется отверстие, через которое осуществляется вход в верхнее углубление сальниковой сумки, recessus superior, расположенное позади хвостатой доли печени и достигающее пищевода и диафрагмы. Позади желудочно-ободочной связки располагается нижнее углубление, recessus inferior, слева переходящее в селезеночное углубление, recessus splenicus.
В сальниковую сумку попадает содержимое желудка при прободении язвы, находящейся на его задней стенке, с последующим развитием ограниченного перитонита. К перитониту могут приводить гнойно-некротические панкреатиты. Гнойный экссудат из сальниковой сумки может попадать в подпеченочное углубление, если сальниковое отверстие не закрыто спайками.
Иммунные структуры большого сальника и их роль в метастазировании злокачественных опухолей
Полный текст
Аннотация
Метастазирование злокачественных опухолей в большой сальник представляет собой одну из актуальных проблем онкологии. В работе приведён обзор литературы последних лет по строению и функциям иммунных структур большого сальника и характеристике их особенностей, способствующих или препятствующих опухолевой диссеминации. Описан клеточный состав лимфоидных узелков и млечных пятен, показаны функциональные и фенотипические свойства макрофагов и лимфоцитов. Охарактеризованы уникальные субпопуляции иммунокомпетентных клеток, свойственных именно этому органу, и синтезируемые ими цитокины. Особое внимание уделено окружающей иммунокомпетентные клетки висцеральной жировой ткани и её влиянию на их функции. Анализ данных литературы позволил выявить двойственную роль, то есть как защитную, так и иммуносупрессивную, лимфоидных структур большого сальника. Первая, по-видимому, связана преимущественно с ответом на бактериальные патогены, а вторая реализуется при метастазировании злокачественных опухолей. Сделан акцент на иммунологические механизмы, создающие локальные условия для роста и развития метастазов, в частности на провоспалительные цитокины, хемокины, ростовые факторы, секретируемые иммунными, опухолевыми, мезотелиальными клетками, а также значение в этом процессе окружающей висцеральной жировой ткани. Показана разнонаправленная прогностическая значимость ряда локальных клеточных и цитокиновых факторов при опухолях, метастазирующих в сальник и брюшину. Возможные подходы к лечению, включающему иммунотерапию, должны быть направлены не только на элиминацию опухолевых клеток, но и на преодоление иммуносупрессивной среды. В этом плане представляются перспективными перепрограммирование макрофагов, коррекция гипоксического микроокружения, поиск новых контрольных точек.
Ключевые слова
Полный текст
В настоящее время внимание исследователей всё больше привлекает микроокружение злокачественных опухолей, которое может модифицировать их биологическую активность и влиять на течение заболевания [1]. Проводят углублённое изучение клеточных и растворимых факторов иммунной системы, присутствующих в ткани опухолей и окружающих их тканях.
Поскольку довольно частыми сайтами метастатического поражения бывают сальник и брюшина, представляет интерес изучение наличия в них различных факторов локального иммунитета, которые могут как способствовать, так и препятствовать диссеминации опухоли.
Структурные компоненты большого сальника: лимфоидные узелки и млечные пятна
Большой сальник — производное дорсальной брыжейки желудка, занимает 15,2% всей площади брюшины. Сальник выполняет различные функции — антимикробную, водно-солевой регуляции, регенерации, ангиогенеза, генерации стволовых клеток, синтеза регуляторных молекул, жирового обмена. Его считают органом, интегрирующим процессы метаболизма, воспаления и иммунитета [2].
Ещё в ХХ веке было обнаружено, что большой сальник содержит много лимфоидных узелков, присутствие которых максимально к моменту рождения (до 31,5% всей площади органа) и постепенно снижается с возрастом. Наиболее крупные лимфоидные узелки определяют у детей в возрасте 4–12 лет и подростков, с возрастом появляется общая тенденция к уменьшению плотности и размеров этих иммунных структур. Плотность расположения узелков в левой половине большого сальника выше, чем в правой, что может быть связано с анатомической близостью к богатым микрофлорой нисходящей и сигмовидной кишке. Наименьший размер узелков отмечен в верхних отделах большого сальника (желудочно-ободочной связке).
В местах расположения в большом сальнике лимфоидных узелков локализована обильная сосудистая сеть с извитыми кровеносными капиллярами [3]. К узелкам прилежат посткапиллярные венулы с высоким эндотелием, ядра клеток которого как бы выступают в просвет венул. Среди клеток в лимфоидных узелках выявлены малые и средние лимфоциты, которые расположены группами рядом со стенками посткапиллярных венул. О миграции лимфоцитов из лимфоидных узелков в брюшную полость может свидетельствовать расположение многочисленных лимфоцитов вокруг капилляров и посткапиллярных венул, как и лимфоцитарная инфильтрация мезотелия над узелками.
В сальнике также обнаружены структуры, получившие название млечных пятен, которые по строению похожи на лимфоидные узелки после антигенной стимуляции, однако не имеют капсулы, синусов и росткового центра, но обладают собственной капиллярной сетью и покрыты специализированным мезотелием. Строму млечного пятна составляют мезотелиальные и ретикулярные клетки. Отмечено, что млечные пятна, имеющие стабильную структуру и динамичный клеточный состав, служат источником экстренного выхода свободных макрофагов и лимфоцитов в брюшную полость [4].
Любое раздражение брюшной полости вызывает перестройку млечных пятен, превращая их в «активные», при этом они увеличиваются в размерах, жировые клетки в них вытесняются клеточными элементами иммунной системы. Активные млечные пятна определяют в сальнике и в норме, иммунодепрессивные воздействия приводят к уменьшению размеров и плотности иммунных структур большого сальника, а антигенная стимуляция — к их гиперплазии.
Иммунокомпетентные клетки большого сальника
С учётом таких находок, сделанных преимущественно морфологическими методами на протяжении ХХ века, сложилось мнение, что большой сальник можно отнести к органам иммунной системы, обеспечивающим защиту в полости брюшины. Иммунологические исследования позволили выявить, что сальник содержит большое количество иммунокомпетентных клеток: макрофагов, лимфоцитов различных субпопуляций и пр. Клетки, содержащиеся в млечных пятнах, подразделяют на структурные (фибробласты, адипоциты, клетки мезотелия и эндотелия), функциональные (макрофаги, стромальные клетки, клетки высокого эндотелия венул) и мигрирующие (лимфоциты, гранулоциты, моноциты) [5].
Макрофаги. В млечных пятнах происходят развитие и дифференцировка перитонеальных макрофагов, баланс субпопуляций которых (М1 и М2) весьма важен для реализации реакций локального иммунитета. В литературе подробно описана роль М1-макрофагов как иммуностимулирующих и противоопухолевых и М2 — как обеспечивающих регенерацию и стимулирующих опухолевый рост [6], охарактеризованы цитокины и хемокины, опосредующие такие эффекты, и приведены данные о том, что ассоциированные с опухолью макрофаги принадлежат преимущественно к субпопуляции М2. Подчёркивают роль участия ассоциированных с опухолью макрофагов в создании тканевого микроокружения, благоприятствующего неоангиогенезу, экстравазации и инвазии опухолевых клеток, поддержанию их устойчивого роста во вторичных очагах [7, 8].
Судя по публикациям последних лет, разделение макрофагов на субпопуляции М1 и М2 неполно. Так, недавно выявленная субпопуляция макрофагов, экспрессирующих LL-37 и ISG-15 и поддерживающих раковые стволовые клетки [9], представляется важным участником процессов рецидивирования и метастазирования, которые, возможно, реализуются и в сальнике, учитывая обильное представительство макрофагов в его лимфоидных структурах.
Лимфоциты. Т- и В-лимфоциты, присутствующие в брюшной полости, имеют общие черты:
– они образуются вне обычных мест дифференцировки В- и Т-клеток, возможно, локально;
– обладают относительно примитивной антиген-распознающей способностью, позволяющей распознавать скорее группы антигенов, чем индивидуальные эпитопы;
– среди них высока доля аутореактивных клеток.
Физиологическая значимость этого компартмента иммунной системы пока не выяснена, однако, по-видимому, он участвует во взаимодействии с кишечной микробиотой.
Лейкоцитарный состав млечных пятен и узелков сальника отличается от состава других лимфоидных органов [10]. В первую очередь эти различия касаются состава В-лимфоцитов. Так, считают, что В-клетки составляют большую часть млечных пятен [11], хотя в обзоре 2016 г. приводят различные данные с широкими колебаниями количества этих клеток от 10 до 30% [5].
В любом случае, сальник служит важным источником клеток субпопуляции В1 (CD5+IgMhiIgDloCD45+CD23–), которая в крови является минорной, на её долю приходится 20% общего числа В-клеток, подразделяемых на B1а и В1b в зависимости от экспрессии CD5+. Эта эволюционно наиболее ранняя субпопуляция В-лимфоцитов, обеспечивающая иммунный ответ на тимус-независимые антигены, в эмбриональном периоде образуется в основном в костном мозге из гемопоэтических предшественников, способных обеспечивать их лимфопоэз в сальнике, где после миграции в брюшную полость они сохраняют способность к самоподдержанию [12].
Во взрослом организме В1-лимфоциты преобладают в брюшной и других серозных полостях, накопление их в сальнике зависит от присутствия хемокина CXCL13 [11]. В этот период жизни В1-клетки считают резидентными для сальника и перитонеальной полости, тогда как В2 — рециркулирующими. В отличие от других органов иммунной системы, в лимфоидных структурах сальника количество B1-клеток (IgMhiIgDlo), образующих низкоаффинные антитела — иммуноглобулины классов М (IgM) и А (IgA), превышает количество фолликулярных B2-клеток (IgMloIgDhi), способных после дифференцировки в плазматические клетки синтезировать весь спектр классов Ig [10]. В настоящее время установлено, что часть В1-клеток (CD5+) обладает функциями В regs, синтезирующих интерлейкин-10 (ИЛ-10) и стимулирующих опухолевый рост путём подавления цитотоксической активности CD8+ Т-клеток, синтеза интерферона γ и фактора некроза опухоли α (TNFα) Т-клетками и моноцитами [13]. В другом исследовании показано, что у больных раком желудка после операции количество этих лимфоцитов в крови нарастает, причём происходит экспрессия мембранных маркёров активации, что авторы расценивают как позитивный результат [14]. Таким образом, в различных работах указывают на разнонаправленное действие субпопуляции В1, в частности В1а-клеток, на опухолевый рост.
В сальнике и брюшной полости, кроме В-лимфоцитов, сосредоточены СD3+СD4–СD8–-субпопуляции αβ-Τ-клеток и некоторые разновидности γδ-Τ-клеток. Эти минорные Т-клеточные субпопуляции, которые выявляют стандартной T-B-NK-панелью антител как дубль-негативные, причисляются рядом авторов, по крайней мере, частично, к Т regs [15]. Большое их количество выявлено в образцах некоторых опухолей, например недифференцированных рецидивных сарком мягких тканей [16], что позволяет предположить их ростостимулирующую роль и в сальнике.
В сальнике содержатся также рециркулирующие CD4+ и CD8+ T-лимфоциты, хотя и в меньшем количестве, чем в других органах иммунной системы, и резидентные лимфоциты, обеспечивающие врождённый иммунитет (ILCs), не экспрессирующие антиген-специфических рецепторов, однако экспрессирующие соответствующие транскрипционные факторы и способные к синтезу широкого спектра цитокинов. Известна их роль в регуляции воспаления, гомеостаза, ремоделирования ткани слизистых оболочек, взаимодействия с факторами адаптивного иммунитета [17]. Особенно много среди них ILC2, сходных по спектру синтезируемых цитокинов с Th2 [18], которые экспрессируют ST2 и отвечают на локальные изменения концентрации ИЛ-33. В свою очередь ИЛ-33-индуцированная экспрессия ИЛ-5 ILC2-клетками вызывает локальную дифференцировку клеток B1 в IgM-секретирующие В-клетки [18]. Такой механизм показан в лимфоидных фолликулах перикарда, однако, судя по тому, что ILC2-клетки присутствуют и в сальнике, подобный процесс возможен и в нём [19]. С учётом того, что экспрессия ИЛ-33 в опухолевых клетках повышает их иммуногенность через стимуляцию СD8+-лимфоцитов, а экспрессия в клетках стромы проявляет иммуносупрессивное действие, реализуемое через Т regs [20], действие ILC2 на опухолевый рост может быть разнонаправленным.
В сальнике присутствует значительное количество различных иммунокомпетентных клеток с супрессорной функцией. По-видимому, биологический смысл этого связан с необходимостью не только защиты от патогенной микрофлоры, но и сдерживания иммунного ответа на комменсальные виды микроорганизмов кишечника. Как следует из данных литературы, многочисленные виды синантропной микробиоты участвуют в формировании факторов локального иммунитета, проявляют синергизм с ними, а также во многом обусловливают эффект иммуннотерапии [21].
Кроме обычных Т-регуляторных клеток, в сальнике выявлена их уникальная субпопуляция, связанная с висцеральной жировой тканью (ВЖТ-ассоциированные T regs) [22], экспрессирующая хемокиновые рецепторы CCR1 и CCR2, характеризующаяся синтезом большого количества иммуносупрессивного цитокина ИЛ-10 и экспрессией CD36-подобных белков, участвующих в метаболизме жирных кислот [22]. Фенотип этих лимфоцитов контролируется транскрипционными факторами PPARγ, BATF и IRF4, а также ИЛ-33 через ST2 [22, 23], как и ILC2. Удаление ВЖТ-ассоциированных T regs путём блокады рецептора ИЛ-33 повышает чувствительность жировой ткани к инсулину, что предполагает участие этих клеток в регуляции не только иммунного ответа, но и метаболизма [24], изменения которого в свою очередь также могут опосредованно влиять на активность различных звеньев иммунной системы. Потеря этих клеток снижает способность организма к развитию воспалительных реакций [22].
Иммуносупрессивную роль играют также миелоидные супрессоры CD33+ (MDSCs), миграция которых регулируется фактором роста эндотелия сосудов (VEGF — от англ. vascular endothelial growth factor) и количество которых в сальнике больных раком яичника обратно пропорционально количеству CD8+ TILs [25]. Вследствие продукции ими NO-синтазы-2 и NO [26] они вызывают дифференцировку Th17, нарушающих функционирование Th1 и CD8+ T-клеток и при хронической стимуляции ассоциированных с туморогенезом. Высказано предположение, что взаимосвязь между Th17-клетками и MDSCs в перитонеальной полости, в частности в сальнике, становится драйвером метастазирования и прогрессирования рака яичника [27].
Кроме обилия иммунокомпетентных клеток с супрессивными функциями, при опухолевом росте происходит также изменение функций иммунных структур и клеток сальника, изначально активирующих иммунный ответ. В условиях развития опухоли и под её влиянием активность, которая позволяет млечным пятнам реагировать на патогены, облегчает сбор и формирование отдельных опухолевых клеток, находящихся в брюшной полости. Эту активность выявляют у мышей после инъекции опухолевых клеток, которые через несколько часов появляются в млечных пятнах, а за несколько дней образуют целые колонии. Таким образом, фактически млечные пятна способствуют распространению опухолевого процесса [28].
По-видимому, этому может содействовать гипоксия, участки которой найдены в млечных пятнах, где концентрируются опухоль-ассоциированные макрофаги, синтезирующие VEGF и другие проангиогенные факторы, такие как TNFα, ИЛ-8, фактор роста фибробластов-β [29], а также выделяющие большое количество матриксных металлопротеиназ, например MMP-7 [30]. В гипоксическом микроокружении экспрессируется индуцируемый гипоксией фактор HIF-1α, который считают основным фактором, контролирующим фенотип стволовых опухолевых клеток [31]. С учётом того, что клетки млечных пятен проявляют активность преимущественно против зрелых опухолевых клеток [32], эти структуры могут становиться депо для их предшественников.
В формировании иммунодепрессии участвуют и мезенхимальные стволовые клетки, обладающие регенеративным потенциалом, миграция которых в сальник развивается при его поражении. Опухолевые клетки могут попадать в млечные пятна как активно вследствие хемотаксиса, например путём селективного рекрутирования CCR4-экспрессирующих опухолевых клеток CCL22-экспрессирующими макрофагами [33], так и пассивно с током перитонеальной жидкости, а условия гипоксии способствуют индукции эпителиально-мезенхимального перехода, также зависящего от HIF-1α [34]. При имплантации в млечные пятна опухолевых клеток выявляют синтез VEGF-C и VEGF-A в мезотелиальных клетках [35].
На основании многочисленных находок иммуносупрессивных и ростостимулирующих факторов в сальнике некоторые авторы считают его идеальной средой для развития метастазов [27].
Тем не менее, он также содержит клетки, потенциально способные инициировать противоопухолевые реакции иммунитета, например CD8+ T-лимфоциты, присутствие которых положительно влияет на общую выживаемость у больных раком яичников [36], хотя другими исследователями такое влияние не отмечено [37]. Показано, что Т-клетки в сальнике выделяют гораздо большее, чем в других органах, количество провоспалительных цитокинов, предназначенных для противоинфекционной защиты [38]. Однако, как известно, часть их них при гиперпродукции стимулирует рост опухоли, в частности через усиление неоангиогенеза [39]. Кроме того, эти Т-клетки характеризуются изменённым метаболизмом с повышенным поглощением жирных кислот, которые наряду с глицерином являются основными продуктами адипоцитов.
Влияние адипоцитов сальника на иммунокомпетентные и опухолевые клетки
Своеобразие иммунных функций сальника не в последнюю очередь обусловлено их модуляцией окружающей ВЖТ. Адипоциты регулируют функции иммунных клеток и обеспечивают их энергией, синтезируют антимикробные и противовоспалительные молекулы, а также гормоны жировой ткани (адипокины) [40], усиливая таким образом хоуминг, миграцию и инвазию опухолевых клеток.
CD1d-рестриктированные Т-киллеры (NKT-клетки) чаще, чем в других лимфоидных органах, содержатся в лимфоидных узелках и млечных пятнах сальника [10]. Они выделяют ИЛ-4, активируя через этот путь CD1d+ В-клетки, что стимулирует образование антител против некоторых паразитарных антигенов (плазмодия, трипаносом, лейшманий). CD1d– рестриктированные линии NKT-клеток не только распознают гликолипиды, в том числе паразитарные, в ассоциации с CD1, но и опосредуют цитокин-синтезирующие функции Т-клеток типов Т1 и Т2 и перфорин-гранзимную цитотоксичность [41]. Однако эти клетки, изолированные из сальника мышей и людей с ожирением, а также онкологических больных, синтезировали ИЛ-10 [42], что предполагает не только их противовоспалительную, но и иммуносупрессирующую в условиях метаболических изменений, в том числе вызванных опухолевым ростом, активность.
При изучении взаимодействия клеток сальника и Т-лимфоцитов мышей было установлено, что они не только подавляют пролиферацию активированных Т-лимфоцитов, но и вызывают их гибель, не оказывая влияния на неактивированные Т-лимфоциты, из чего авторы заключили, что клетки сальника выделяют иммуносупрессивные вещества и предложили использовать сальник для индукции иммуносупрессии, необходимой при трансплантации тканей [43].
В сальнике содержится большое количество поступающих из циркуляции Т-клеток памяти (Tm), генерированных в различных слизистых оболочках, что показано в эксперименте на мышах, у которых после интраназального заражения вирусом гриппа специфические Th2-клетки и CD4+ и CD8+ Tm были найдены в сальнике и перитонеальной полости [11], из чего следует, что клетки, обладающие хоуминг-эффектом по отношению к любым слизистым оболочкам, способны накапливаться в сальнике [44]. При этом субпопуляции Tm CD8+ могут формироваться под действием локальных условий.
Подробно описан механизм этого процесса у больных опухолями пищевода и желудка, связанными с ожирением [45]. Основную роль в их миграции из крови в сальник играет фракталкин — хемокин, вырабатывающийся многими клетками, в том числе адипоцитами [46]. Чувствительность к нему зависит от мембранной экспрессии CX3CR1 и различна у разных субпопуляций Tm CD8+. Контакт с фракталкином вызывает специфический эндоцитоз CX3CR1 CD8+ лимфоцитами, при этом снижается количество Tem-клеток и периферических Тm и возрастает количество CX3CR1- CD8+ лимфоцитов, экспрессирующих L-селектин (CD62L), то есть в присутствии фракталкина происходит конверсия Tem-клеток в Tсm.
Теми же авторами у таких же больных установлено снижение присутствия в сальнике NK-клеток вследствие усиления их гибели под действием секретируемых факторов, причём меняется не только количество, но и функциональная активность естественных киллеров: снижается количество TNF-α+ и NKP46+ NK и повышается доля NK-клеток, синтезирующих ИЛ-10 [47].
Приведённые данные иллюстрируют пластичность микроокружения иммунных клеток в сальнике и возможность его изменения под действием адипокинов.
В опухолевых клетках, метастазирующих в сальник, также происходят изменения клеточного метаболизма, например усиливаются процессы окисления жирных кислот, при этом в них повышается синтез белка HER3, что облегчает метастазирование и имплантацию [48]. Описано участие в локальном неоангиогенезе адипоцитов, экспрессирующих белки, связывающие жирные кислоты [49], в том числе FABP4, который способствует переносу липидов в опухолевые клетки, усиливая их пролиферацию и инвазивность [40].
Стратегии преодоления локальной иммуносупрессии
Итак, несмотря на обилие лимфоидных элементов в брюшной полости, они не предотвращают имплантацию опухолевых клеток и рост метастазов, что предполагает недостаточно эффективное распознавание и мощное иммуносупрессивное окружение. Тем не менее, присутствие CD8+ T-клеток среди TILs при метастатическом раке яичника положительно коррелирует с общей выживаемостью таких больных, а их отсутствие — с неэффективностью лечения [36, 50]. И напротив, наличие в опухолевой асцитической жидкости высокого уровня T regs [51], а также различных цитокинов, прежде всего провоспалительных [52], расценивают как неблагоприятный прогностический фактор.
Стратегии применения локальной (интраперитонеальной) иммунотерапии предполагают задействовать различные врождённые и адаптивные компартменты иммунной системы. Антиген-распознающие клетки сальника предлагают стимулировать липосомами, покрытыми олигоманнозой и нагружёнными антигенами, вызывающими специфический CD8+ опосредованный ответ против опухолевых антигенов [53]. Многообещающим терапевтическим подходом для лечения злокачественных новообразований путём воздействия на макрофагальное звено может стать переключение направления дифференцировки макрофагов с фенотипа М2 на М1 [18], а также коррекция гипоксического микроокружения [54], поиск новых контрольных точек, в качестве которых рассматривали молекулы семейства ингибирующих рецепторов LILRB (leukocyte immunoglobulin-like receptors LIT-2 и LIT-4) [55], однако для воздействия на макрофаги сальника их не применяли.
Подходы, мишенью которых служит NK-звено, также описаны в литературе. Есть сообщения об эффективном подавлении опухолевого роста при внутрибрюшинном введении вакцин из летально облучённых опухолевых клеток за счёт развития местного NK-опосредованного иммунного ответа в млечных пятнах [56].
В экспериментальном исследовании Courtney Alicia Cohen удалось предотвратить формирование туморогенного каскада в микроокружении опухоли яичников путём введения ИЛ-12 в мембранно-связанной форме. Авторы наблюдали снижение содержания количества опухолеассоциированных макрофагов и нейтрофилов в сальнике за счёт уменьшения уровня их хемоаттрактантов, что привело к торможению роста экспериментальной опухоли, хотя и без формирования иммунологической памяти. Введение липосом, нагружённых ИЛ-12, вызывало реактивацию TILs Т-лимфоцитов из опухолей яичника, которые демонстрировали анергию, при трансплантации в сальник иммунодефицитных мышей. Были получены торможение опухолевого роста и увеличение выживаемости [57].
Продолжают совершенствовать подходы к LAK- и TIL-терапии в клинике. Применение внутриполостной адоптивной иммунотерапии при опухолевых серозитах позволяет улучшить результаты лечения онкологических больных [58]. Есть опыт достижения положительного эффекта комплексного лечения асцитной формы рака яичников с внутрибрюшинным введением интерферона γ [59], механизм которого также может быть связан с перепрограммированием макрофагов на тип M1 под действием этого цитокина [60].
Заключение
Итак, данные литературы свидетельствуют не только о защитной роли лимфоидных структур большого сальника, но и об их иммуносупрессивном действии. Первая, по-видимому, связана преимущественно с ответом на бактериальные патогены, а второе реализуется при метастазировании злокачественных опухолей. Резидентные клетки иммунной системы не могут предотвратить рост метастатической опухоли. Напротив, провоспалительные цитокины, хемокины, факторы роста, секретируемые иммунными, опухолевыми, мезотелиальными клетками, создают условия для развития опухоли, чему способствует окружающая жировая ткань. Возможные подходы к лечению, включающему иммунотерапию, должны быть направлены не только на элиминацию опухолевых клеток, но и на преодоление иммуносупрессивной среды.
Авторы заявляют об отсутствии конфликта интересов по представленной статье.