частое мочеиспускание у женщин какой врач лечит
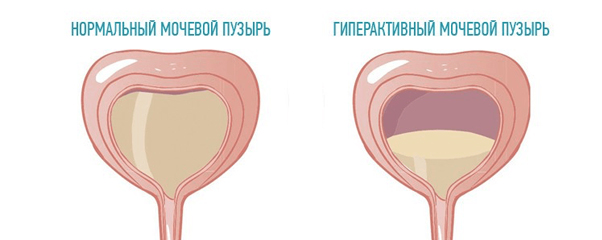
Гиперактивный мочевой пузырь (ГМП)
Гиперактивный мочевой пузырь (ГМП) — это симптомокомплекс, сопровождающийся ургентностью, ноктурией (частое мочеиспускание по ночам) с недержанием мочи или без такового и учащенным мочеиспусканием при отсутствии доказанной инфекции мочевых путей или другой очевидной патологии нижнего отдела мочевых путей.
Императивное (ургентное) недержание мочи — это периодические неконтролируемые подтекания мочи на фоне внезапного позыва к мочеиспусканию. Этот позыв является столь категоричным (императивным), что человек просто не успевает дойти до туалета. Практически сразу после позыва начинается выделение мочи.
ГМП — широко распространенный синдром. По данным Международного общества по удержанию мочи, его симптомы есть у 17 % взрослого населения Европы. Необходимо отметить, что ГМП без недержания мочи («сухой ГМП») отмечается у 7,6 % женщин, а ГМП в сочетании с ургентным недержанием мочи — у 9,3 %. В настоящее время наблюдается тенденция к увеличению случаев ГМП с недержанием мочи у женщин от 12 % в возрасте до 60 лет до 20 % в возрасте 65 лет и старше. В целом это более выражено у женщин после 44 лет, а у мужчин — после 64 лет. Однозначных данных по распространенности ГМП в России нет, однако принято считать, что она аналогична таковой в европейских странах.
Несмотря на то, что ГМП чаще диагностируют в пожилом возрасте, его симптомы встречаются и в других возрастных группах. Наибольшее число больных отмечено в возрасте старше 40 лет. У мужчин старше 60 лет четко прослеживается тенденция к увеличению заболеваемости, а у женщин — к снижению. Таким образом, ГМП является достаточно распространенным клиническим синдромом, встречающимся в различных возрастных группах и приводящим к физической и социальной дезадаптации.
Основной причиной ургентного и учащенного мочеиспускания служат особые изменения в детрузоре (мышечная оболочка мочевого пузыря), приводящие к его непроизвольным сокращениям. У пациентов с ГМП нервные окончания, расположенные в мочевом пузыре, находятся в состоянии хронического раздражения, хаотично передают сигналы в головной мозг. Это не позволяет мочевому пузырю адекватно накапливать мочу и приводит к его непроизвольным сокращениям во время наполнения, что проявляется ургентным недержанием.
Значимость проблемы ГМП заключается в выраженном негативном влиянии на качество жизни пациентов. ГМП становится причиной социальной дезадаптации и серьезных психологических проблем, приводит к отказу от привычного образа жизни, например, из-за существенного влияния на профессиональную деятельность.
Пациентам требуется базовое обследование для исключения урологических и других заболеваний, способных вызвать ургентное и учащенное мочеиспускание. Диагностика ГМП может быть успешно проведена амбулаторно и в большинстве случаев не требует специальных методов обследования.
Как правило, пациентам с учащенным и ургентным мочеиспусканием, с целью исключения других заболеваний проводят оценку частоты мочеиспускания, анализы мочи, УЗИ почек, мочевого пузыря, простаты, определяют объем остаточной мочи.
Данные дневника мочеиспусканий также имеют важное значение и позволяют распознать гиперактивный мочевой пузырь.
Подходы к лечению ГМП
Лечение ГМП начинают с немедикаментозных методов.
Поведенческая терапия при лечении ГМП направлена на формирование новой модели мочеиспускания или восстановлении прежней, при которой этот процесс вновь становится контролируемым для пациента.
Анализируя данные дневника мочеиспусканий вместе, врач должен обратить внимание на эпизоды с наиболее продолжительным промежутком времени между мочеиспусканиями и максимальным объемом выделенной мочи. Совместно с врачом вы сможете определить минимальный промежуток времени, который необходимо соблюдать между мочеиспусканиями, например, каждые 2 часа, не раньше. Такой режим соблюдается в течение 2 недель, далее при успешном выполнении этого условия промежуток между мочеиспусканиями удлиняется каждую неделю на 15 минут, пока не будет достигнут 3- или 4-часовой интервал.
Коррекция питьевого режима
Страдая недержанием мочи и/или учащенным мочеиспусканием, вы сами часто ограничиваете количество принимаемой жидкости, стараясь таким образом уменьшить непроизвольную потерю мочи. Для уменьшения частоты мочеиспусканий в ночное время необходимо ограничить прием жидкости как минимум за 4 часа до сна. Характер принимаемой жидкости является важным фактором, увеличивающим интенсивность ургентных позывов и количество образуемой мочи. Так, кофеинсодержащие жидкости (кофе, чай, кока-кола и др.) не только обладают слабым диуретическим действием, но и учащают мочеиспускание. Прием подобных напитков должен быть ограничен 1–2 чашками в день.
Таблетированные препараты, как правило, врач назначает в начале лечения, но следует уточнить у врача о возможных побочных эффектах такой терапии.
Применение ботулинического нейропротеина при лечении урологических заболеваний позволяет успешно справляться с симптомами ГМП, коррекция которых ранее считалась неэффективной и даже невозможной. Механизм действия ботулотоксина типа А (БТА) заключается в блокировании выброса медиатора — ацетилхолина, что приводит к расслаблению детрузора и увеличению объема мочевого пузыря. Инъекции БТА проводят внутридетрузоро (внутрипузырно). Для сохранения стойкого положительного эффекта важно и необходимо с момента постановки диагноза соблюдать принцип непрерывного лечения ГМП.
В клинических исследованиях было показано, что однократное внутрипузырное введение БТА является эффективным, снижает выраженность симптомов ургентного недержания мочи, улучшая качество жизни. Лечение в среднем проводят каждые 4–8 месяцев.
При обсуждении вопроса о проведении ботулинотерапии следует иметь в виду, что в России существует только один оригинальный токсин, официально разрешенный к применению в урологии и имеющий безупречную доказательную базу, подтверждающую его эффективность, безопасность и переносимость.
Прежде чем обратиться к специалисту, ответьте на следующие вопросы
Если вы ответили положительно на 2 или более вопроса, вам следует обратиться к специалисту.
Частое мочеиспускание
Частым мочеиспусканием называют потребность в мочеиспускании более 8–10 раз в сутки. В норме человек посещает туалет 4–8 раз в сутки, в зависимости от индивидуального рациона питания и количества потребляемой жидкости.
Учащенное мочеиспускание может наблюдаться как у мужчин, так и у женщин, независимо от возраста. Если оно не связано с употреблением определенных продуктов (арбуза, дыни, клюквы, цитрусовых, огурцов), напитков, обладающих мочегонным действием (кофе, чай, алкоголь), обильным питьем, приемом мочегонных препаратов, следует подозревать патологическую природу этого состояния и обратиться к врачу.
Частое мочеиспускание называют поллакиурией, потребность в мочеиспускании в ночное время (более 1 раза за ночь) — никтурией, болезненное мочеиспускание — дизурией, увеличение объема образования мочи (свыше 1800 мл в сутки) — полиурией. Поллакиурия может провоцировать непроизвольное (неконтролируемое) выделение мочи, проявляющееся при подъеме тяжестей, чихании, кашле, стрессе, внезапном и трудно сдерживаемом позыве к мочеиспусканию. Это состояние называют недержанием мочи или инконтиненцией.
Частые позывы к мочеиспусканию могут сопровождаться следующими симптомами: болезненное мочеиспускание, жжение при мочеиспускании, острые позывы к мочеиспусканию, дискомфорт и боль внизу живота, боль в пояснице с распространением в пах, моча мутного цвета с неприятным запахом, кровь в моче, необычные выделения из полового члена или влагалища, лихорадка, тошнота и рвота, повышенный аппетит, сильная жажда, необъяснимая потеря веса.
Причины частого мочеиспускания
К причинам, провоцирующим частое мочеиспускание, относятся:
Когда при частом мочеиспускании необходимо обратиться к врачу?
«Временными», не требующими лечения, причинами частого мочеиспускания могут являться изменения рациона, чрезмерное употребление жидкости, стрессовые ситуации, переохлаждение. Однако, если частое посещение туалета вызвано острыми позывами к мочеиспусканию, сопровождается болью в нижних отделах живота, болью и жжением во время мочеиспускания, изменением цвета мочи, другими настораживающими симптомами, необходимо проконсультироваться с врачом. Специалист определит тактику лечения на основании анамнеза, осмотра и диагностических исследований (анализа мочи, УЗИ мочевыделительной системы, урофлоуметрии и других уродинамических тестов, цистоскопии).
Обратитесь за неотложной медицинской помощью, если частое мочеиспускание сопровождается лихорадкой, сильной болью в поясничной области, рвотой, гематурией, повышенным аппетитом, сильной жаждой, повышенной утомляемостью, необъяснимой потерей веса.
К каким врачам обращаться по поводу частого мочеиспускания?
В зависимости от сопутствующих симптомов, для определения причин частого мочеиспускания необходимо записаться на консультацию к урологу, эндокринологу, неврологу, гинекологу, онкологу.
ЦИСТИТ У ЖЕНЩИН
Цистит – это воспаление мочевого пузыря. Чаще от него страдают женщины. Цистит возникает в результате попадания патогенной флоры в мочеиспускательный канал и размножения бактерий в мочевом пузыре. В зависимости от течения может быть острым или хроническим. Острый цистит проявляется внезапно, вскоре после воздействия неблагоприятных факторов. Хроническая форма характеризуется длительным течением, симптомы то обостряются, то затихают. Этот вид патологии возникает как осложнение других болезней мочеполовой сферы.
Симптомы
Первые признаки, которые должны насторожить:
При более длительном течении появляются стойкие признаки общей интоксикации: озноб, слабость и быстрая утомляемость, повышение температуры, головная боль, потливость. Недуг, помимо слизистой оболочки мочевого пузыря, может поражать мышечный слой. При этом возникает постоянное ощущение тяжести и распирания внизу живота, недержание мочи.
Цистит после полового контакта
Воспаление иногда развивается как результат некоторых мочеполовых инфекций или после незащищенного сексуального контакта. Существует такое понятие, как «цистит медового месяца», или дефлорационный. Это развитие острой формы заболевания вследствие начала половой жизни у женщины. Женская уретра намного шире и короче, чем у мужчин. Партнер может быть носителем патогенных бактерий и не чувствовать никаких симптомов. При первом сексуальном контакте в мочеиспускательный канал попадает набор новых бактерий. Вместе с ними в организм может проникнуть инфекция, вызывающая заболевание.
Стоит отметить, что риск воспаления мочевого пузыря после секса существует для всех женщин, вне зависимости от того, первый половой контакт у них случился или нет.
О чем говорит кровь в моче
Этот симптом – прямой повод для немедленного обращения к врачу. Цистит с кровью называется геморрагическим. Это самая тяжелая форма, чаще всего связанная с попаданием в организм аденовирусной инфекции. При гемморагической разновидности заболевания пациентки страдают от сильных болей в животе, отдающих в промежность. Мочеиспускание – частое и болезненное. Температура тела повышена, общая интоксикация быстро нарастает.
Кровь в моче появляется из-за повреждения сосудов, расположенных вблизи мочевого пузыря. Инфекция может попадать в кровоток и быстро распространяться по всему организму. Частые осложнения после геморрагического цистита – пиелонефрит и другие воспаления почек.
Эта форма также может перейти из острой в хроническую с периодами ремиссии. Но лучше всего не затягивать процесс, а сразу обращаться к врачу и лечить недуг при первых проявлениях.
Цистит во время менструации
Проявления острой формы или обострения хронической часто возникают у женщин во время месячных. Это связано с тем, что бактерии попадают в мочеиспускательный канал вместе с кровью.
Спровоцировать обострение в начале цикла могут:
При месячных цистит проявляется сильными болями в животе, которые пациентка может спутать с менструальными. На фоне воспаления могут возникать сбои цикла, задержки. Это связано с влиянием воспалительного процесса на организм женщины.
Важно! Боль внизу живота, задержка месячных и частые позывы к мочеиспусканию могут быть признаками не цистита, а беременности. Поэтому при возникновении таких симптомов нельзя заниматься самолечением. Нужно сразу же обращаться к врачу.
Беременность и цистит
Это заболевание – самое распространенное среди урологических проблем, которым подвержены будущие мамы. Из-за беременности снижается иммунитет, а значит – больше риск воспаления мочевого пузыря.
В период ожидания ребенка риск выше и по ряду других причин.
Опасность для здоровья матери и плода:
Почему возникает цистит
Основная причина – проникновение в полость мочевого пузыря бактерий, вирусов, грибков и других патогенных микроорганизмов.
Самые распространенные возбудители инфекции:
Цистит могут вызывать также следующие факторы:
В чем разница между острым и хроническим циститом
Острое течение заболевания начинается с сильной болезненности внизу живота, частых интенсивных позывов к мочеиспусканию, многие из которых оказываются безрезультатными. Если опорожнение мочевого пузыря происходит, это сопровождается режущей болью и зудом. Острое течение недуга всегда причиняет сильный дискомфорт, который буквально вынуждает обратиться к врачу.
В этом состоянии наблюдается количественное и качественное изменение мочи пациентки: сначала ее может быть много, а затем объем выделяемой урины сильно уменьшается. При прогрессировании заболевания цвет жидкости темнее, она становится менее прозрачной, появляются примеси гноя и крови. Типичный симптом острого цистита – подтекание или недержание мочи.
Хронический цистит – состояние даже более опасное, чем острый. При длительном течении болезни клетки эпителия мочевого пузыря меняются, образуются кисты, что повышает риск онкологических проблем. Признаки хронического недуга могут усиливаться и ослабевать с течением времени: боли в нижней части живота и при мочеиспускании, чувство распирания, частые походы в туалет, ноющая боль в пояснице и т.д. Когда болезнь переходит в стадию ремиссии, пациентки не считают необходимым продолжать лечение. При обострении многие не обращаются к врачу, используя «проверенные» методы лечения. Хронический цистит может быть следствием не до конца вылеченного острого.
Многие пациентки годами страдают от сменяющих друг друга ремиссий и обострений. Но при правильном подборе терапии и соблюдении схемы лечения симптомы быстро проходят, а заболевание удается вылечить полностью.
Сколько дней длится цистит?
Продолжительность острого приступа болезни – 5-7 дней, при условии своевременного назначения терапии. Первые два дня пациентка находится в среднетяжелом состоянии, она не может вести обычный образ жизни из-за сильных болей.
Приступы хронического цистита могут быть разными по времени. В среднем они проходят через 10 дней. Периоды ремиссии могут занимать от месяца и более.
Можно ли при цистите посещать баню или лежать в горячей ванне?
Нет. Перегревать организм и в частности органы малого таза при острой фазе этого заболевания категорически противопоказано. Если болезнь имеет бактериальную природу, баня или горячая ванна приведут к размножению патогенной среды, выделению гноя, появлению внутренних абсцессов. При вирусной или другой природе заболевания перегрев ускорит микроциркуляцию, что усилит воспаление и может стать причиной появления крови в моче. Греть организм при этой болезни не стоит, чтобы не спровоцировать сильный жар и усиление болей.
После того как болезнь успешно излечена при помощи препаратов или в период стойкой ремиссии баня не опасна, а напротив, может быть полезна для здоровья пациента. Посещение бани или сауны оказывает общеукрепляющее влияние на организм:
Такое воздействие может стать отличной профилактикой цистита и других воспалительных процессов. Главное условие – посещать баню только в стадии ремиссии, не пытаясь «вылечить» болезнь с ее помощью.
К какому врачу обращаться и какие анализы сдавать?
Диагностикой и лечением этого заболевания занимается уролог. Специалист знает, как оценить состояние пациентки, а также какую схему лечения выбрать, чтобы снять воспаление и не нанести вред здоровью. Самолечение и тем более игнорирование симптомов могут привести к серьезному ухудшению ситуации и значительным последствиям: переходу острой стадии в хроническую, развитию воспаления почек, разрастанию кист и т.д.
Поэтому при появлении любых из перечисленных признаков нужно незамедлительно обращаться к врачу-урологу. Доктор проводит обследование, ставит точный диагноз и подбирает подходящую терапию.
Для подтверждения цистита врач назначит:
Исследования мочи позволяют обнаружить, какой именно патогенный организм стал причиной заболевания. А значит, подобрать правильное лечение. Также очень важно отследить наличие и количество белка в урине. Это может быть сигналом нарушения работы почек.
Цистоскопия – инвазивное эндоскопическое исследование полости мочевого пузыря. Цистоскоп состоит из металлической трубки с видеокамерой на конце, которая вводится в пузырь через уретру, а также набора миниатюрных инструментов. С его помощью осматривают слизистую, берут образец ткани для гистологии и удаляют полипы.
Ультразвуковое исследование позволяет оценить состояние органов и прилегающих тканей.
Стоимость приема врача и диагностических исследований при цистите зависит от выбора клиники, состояния пациентки, анамнеза и других факторов. Эту информацию уточняют при записи к специалисту или на сайте медучреждения.
Лечение цистита
План терапии для пациента составляет врач-уролог. Обычно лечение цистита проводится в амбулаторных условиях. К госпитализации прибегают только в тяжелых случаях: при сильной интоксикации, беременности, распространении воспалительного процесса на почки и других осложнениях.
При лечении цистита специалисты советуют соблюдать несколько важных правил:
Как помочь себе в домашних условиях
При появлении первых признаков воспаления, до обращения к врачу, пациентка может принять некоторые меры, чтобы облегчить свое состояние и снять сильную боль.
Все эти методы подходят для облегчения состояния и снятия сильной боли до визита к врачу. Но вылечить недуг с их помощью невозможно. Назначить терапию, которая поможет справиться с болезнью навсегда, может только врач.
Препараты для лечения цистита
Для избавления от этого заболевания в острой и хронической формах применяют антибиотики, противовоспалительные, иммуномодулирующие и обезболивающие препараты. Антибактериальные таблетки, подобранные специалистом с учетом результатов анализов, дают быстрый и стойкий терапевтический эффект.
В числе самых распространенных лекарственных препаратов в таблетках, применяемых для лечения цистита:
Фурадонин.
Препарат из ряда нитрофуранов для лечения инфекций мочеполовой сферы. Активен в отношении большинства микроорганизмов (грамположительных и грамотрицательных). К нему часто вырабатывается устойчивость. Препарат используют при лечении и профилактике инфекций, в том числе после инвазивных исследований уретры и мочевого пузыря. Дозировка для взрослых: 100-150 мг 3-4 раза в день после еды, с большим количеством жидкости.
Нитроксолин.
Цистон.
Фурагин.
Фуразолидон.
Противомикробный препарат на основе нитрофуранов. Активен в отношении большинства микробов, устойчивость к нему развивается медленно. Применяется для лечения кольпитов, уретритов, дизентерии и других болезней. Принимать по 100 мг 4 раза в день, после еды, обильно запивая водой.
Левомицетин.
Антибиотик широкого спектра бактериостатического действия, эффективен даже в отношении бактерий, устойчивых к пенициллину и тетрациклину. Используется для лечения различных инфекций, в том числе мочевыводящих путей. Дозировка для взрослых: 200-400 мг, 3 раза в сутки, за полчаса до еды.
Норбактин.
Антибактериальный препарат, который относится к группе фторхинолонов. Имеет выраженное бактерицидное действие в отношении широкого спектра микроорганизмов. Активно используется для лечения половых инфекций и заболеваний мочевыводящих путей. Дозировка для взрослых: 400 мг 2 раза в день.
Ципролет.
Антимикробный препарат из группы фторхинолонов. Оказывает быстрое бактерицидное действие на многие грамположительные и грамотрицательные организмы. Эффективно помогает при инфекциях всех видов, в том числе поражающих почки и мочеполовую систему. Взрослым назначают по 100–200 мг 2 раза в день независимо от приема пищи.
Бисептол.
Флемоксин солютаб.
Действующее вещество – амоксициллин. Антибиотик широкого спектра, из группы полусинтетических пенициллинов. Активен в отношении большинства бактерий, вызывающих инфекции мочеполовой системы. Дозировка: 500–700 мг 2 раза в сутки, независимо от приема пищи.
Трихопол.
Производное 5-нитромидозола, противопротозойный препарат с выраженным антибактериальным действием. В сочетании с амоксициллином и самостоятельно используется при лечении заболеваний мочеполовой системы и других инфекций. Принимают во время еды по 250 мг 3 раза в день.
Канефрон.
Растительное средство, которое используют для лечения и профилактики обострений цистита. Устраняет или снижает интенсивность резей в уретре, снимает воспаление. Дозировка: по 2 драже 3 раза в день во время еды.
Свечи для лечения цистита
Многие лекарственные средства выпускают в нескольких формах. Помимо таблеток для быстрой доставки действующего вещества через слизистые применяют вагинальные и ректальные суппозитории. Свечи хорошо подходят людям с нарушениями работы ЖКТ. Кроме того, вагинальные суппозитории с противовоспалительным, противогрибковым и бактерицидным действием лучше останавливают распространение болезнетворных микроорганизмов непосредственно в зоне поражения. Это намного эффективнее, чем применение таблеток.
Капсулы
Еще одна распространенная лекарственная форма при лечении цистита. Их особенность в том, что капсулы принимают реже, чем таблетки. В большинстве случаев – 1 раз в сутки. Концентрация действующего вещества в капсуле выше. Но ее твердая желатиновая оболочка, постепенно растворяясь, обеспечивает оптимальное усвоение препарата.
В капсулах чаще всего назначают:
Азитромицин.
Антибиотик широкого спектра действия из группы макролидов-азалидов. Замедляет размножение бактерий, а в высокой концентрации оказывает бактерицидный эффект. Дозировка – 2 капсулы (по 500 мг одномоментно).
Монурал.
Антибиотик с бактерицидными свойствами, имеющий широкий спектр действия в отношении бактерий, вызывающих инфекции мочеполовых путей. Препарат используют при лечении цистита, в том числе с кровью. Монурал разрешен для применения беременными женщинами, так как не вредит здоровью плода.
Принимают одну дозу (3 грамма), при необходимости прием препарата можно повторить через сутки.
Эффективность лекарств зависит от ряда факторов, включая тип возбудителя, тяжесть состояния, наличие осложнений и общий анамнез пациентки. Поэтому так важен индивидуальный подбор лекарственной терапии на основании результатов анализов.
Физиотерапия при цистите
Физиотерапевтические методики используют при хроническом течении заболевания. Процедуры можно проводить параллельно с медикаментозной терапией.
Народные методы лечения цистита
Облегчить состояние можно не только лекарственными препаратами, но и методами нетрадиционной медицины. В качестве дополнения к основной терапии и по согласованию с лечащим врачом допустимо использование народных средств.
Настой из семян укропа.
Залить кипятком одну столовую ложку семян, накрыть и дать настояться 2 часа. Можно использовать с этой целью термос. Напиток принимают по стакану три раза в день до облегчения состояния.
Отвар пшена.
2 столовые ложки пшена залить 500 мл кипятка, поставить на слабый огонь и варить 4 – 5 минут. Затем дать отвару настояться, перелить в стакан, остудить. При остром цистите отвар принимать по 20 мл каждый час в первый день, по 60 мл – во второй, по 100 мл – в третий. Лечение продолжается до 7 дней.
Отвар ромашки.
10 граммов сушеных цветков залить стаканом кипятка, накрыть и дать настояться полчаса. На протяжении всей болезни по 60 мл отвара принимать за полчаса да еды.
Ягоды и листья брусники.
Ягоды можно просто есть, а из листьев готовят целебный настой. Для этого одну столовую ложку измельченных листьев залить стаканом кипятка, накрыть, дать настояться несколько часов. При остром цистите этот напиток нужно пить трижды в день по 60 мл.
Для лечения цистита также хороши отвары и настои толокнянки, березовых листьев, полевого хвоща, подорожника, семян льна, корня солодки, петрушки, листьев черной смородины, чистотела, череды, шалфея, календулы, липы. Специальные сборы и лечебные чаи можно купить в аптеке или приготовить самостоятельно.
Эффективное средство для облегчения общего состояния при цистите – теплые (не горячие!) сидячие ванночки. Эти процедуры снимают боль в мочеиспускательном канале, расслабляют, способствуют опорожнению мочевого пузыря. Для ванночек хорошо использовать настои шалфея, ромашки, хвои, полевого хвоща. Температура воды – не больше 42 °C. Процедуру проводят перед сном, на 15 минут.
Важно! Ванночки противопоказаны при геморрагическом цистите!
Интересный народный способ борьбы с болезнью – ароматерапия. Сторонники такого лечения советуют использовать эфирные масла при первых признаках цистита. Для снятия болевых приступов рекомендуется вдыхать ароматы аниса, бергамота, ели и кедра, сосны, кипариса, лайма, лаванды, эвкалипта, чайного дерева.
Лечебная смесь: 10 капель масла лаванды, 8 капель бергамота, 5 капель эвкалипта, 3 капли чайного дерева. Масла добавляют в аромалампу.
Также к числу популярных нетрадиционных методов лечения цистита относят акупунктуру (иглоукалывание) и гомеопатию.
Диета при лечении цистита
Быстрее справиться с болезнью помогает преимущественно молочно-растительный рацион. Нужно есть больше овощей, фруктов, кисломолочных продуктов. Стоит отказаться от жирного, жареного, острого, соленого, обилия пряностей. Алкоголь на время лечения медикаментами строго под запретом. Лучшее решение – преимущественно вегетарианская пища и много воды.
Соблюдение диеты помогает облегчить состояние:
Своевременное обращение за медицинской помощью, грамотный подбор препаратов и строгое соблюдение рекомендаций – это условия успешного преодоления болезни. Не затягивайте с визитом к врачу!