Индапамид или эналаприл что лучше
Лекарства от высокого давления для пожилых
Артериальное давление считается одним из главных показателей состояния организма, так как оно отражает работу сердечно-сосудистой, эндокринной и нервной системы, почек, кроветворения. Повышение давления может быть эпизодическим или стойким. Универсальных лекарств от высокого давления у пожилых людей не бывает — препараты должны назначаться врачом, с учетом клинической картины и индивидуальных особенностей пациента.
первичной, когда она высокое давление является ведущим симптомом;
вторичной, когда она сопровождает заболевания почек, эндокринной и нервной системы. В этом случае повышенное давление — один из симптомов.
Гипертония относится к числу хронических заболеваний, которые могут прогрессировать, поэтому требует постоянной терапии. Чтобы поддерживать давление в пределах нормы, нужен хороший препарат. Выбрать его можно только после диагностики, по рекомендациям специалиста.
Причины повышенного давления у пожилых
почек и надпочечников;
стенозе (коарктации) аорты и атеросклерозе.
Факторами риска считаются также употребление большого количества соли, нервные перегрузки, наследственность, вредные привычки.
Пациентам старше 60 лет рекомендуется обращаться к врачу, если есть хотя бы один из следующих симптомов:
головная боль, локализованная в области затылка и сопровождающаяся головокружением;
чувствительность к перемене погоды;
повышенная утомляемость, общая слабость, нарушения памяти;
ощущение удушья, боли в груди;
повторяющиеся приступы тошноты.
Виды препаратов
Лекарства от повышенного давления для пожилых людей можно разделить на:
Антагонисты кальция
Артериальные сосуды сохраняют тонус в норме, благодаря ионам кальция. Средства с их содержанием способствуют расслаблению сосудистых стенок, из-за чего снижается артериальное давление. Из побочных действий отмечается учащенное сердцебиение, периодическое головокружение.
Дилтиазем
Препарат назначается при диагностировании серьезных патологий сердца, вызванных прогрессирующей гипертонией.
наличие артериальной гипертензии;
профилактические меры при загрудинных болях (приступы стенокардии);
предупреждение развития аритмии, представленной наджелудочковыми пароксизмами, экстрасистолией, трепетаниями и мерцаниями предсердий.
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Эналаприл плюс индапамид
В сентябре 2005 г. медицинскому сообществу были представлены результаты исследования ЭПИГРАФ (Эналаприл Плюс Индапамид в лечении стабильной артериальной Гипертензии: оценка эффективности и безопасности РАциональной комбинированной Фармакотерапии). С
В сентябре 2005 г. медицинскому сообществу были представлены результаты исследования ЭПИГРАФ (Эналаприл Плюс Индапамид в лечении стабильной артериальной Гипертензии: оценка эффективности и безопасности РАциональной комбинированной Фармакотерапии). С препаратом энзикс компании Хемофарм концерн А. Д. (эналаприл плюс индапамид), а также с его формами энзикс дуо и энзикс дуо форте отечественные врачи уже имели возможность познакомиться на практике. На основании проведенного исследования, а также собственного опыта профессора Л. Б. Лазебник, Д. В. Небиеридзе, В. Ю. Мареев, Ф. Т. Агеев представили интересные заключения. Во-первых, даже при умеренной гипертонии монотерапия неэффективна рекомендуется сразу начинать гипотензивную терапию препаратами двух классов. Во-вторых, доказана действенность сочетания ингибитора АПФ и диуретика, эта комбинация достоверно улучшает качество жизни больных с АГ. В-третьих, дозы и количество назначаемых препаратов должны быть адекватны степени повышения АД. Отмечалось также, что на сегодняшний день практикующие врачи не всегда соблюдают жесткие требования Всероссийского научного общества кардиологов (ВНОК) по достижению целевых уровней АД, особенно систолического.
Комбинированная терапия – не только повышение эффективности антигипертензивной терапии, но и удобство для пациентов
Проблема эффективного лечения гипертонической болезни (эссенциальной артериальной гипертонии — АГ) продолжает оставаться актуальной, несмотря на появление высокоэффективных антигипертензивных препаратов. Необходимость снижения артериального давления (АД)
Проблема эффективного лечения гипертонической болезни (эссенциальной артериальной гипертонии — АГ) продолжает оставаться актуальной, несмотря на появление высокоэффективных антигипертензивных препаратов. Необходимость снижения артериального давления (АД) до целевых величин была известна давно. Еще в достаточно раннем исследовании HDFP [1] при 5-летнем наблюдении за 10940 больными (в возрасте 30–69 лет) с диастолическим АД (ДАД) > 90 мм рт. ст., получавшими «систематическое» лечение «старыми» препаратами по так называемой «ступенчатой» схеме (хлорталидон или триамтерен, резерпин или метилдопа, гидралазин, гуанетидин) было показано снижение смертности от всех сердечно-сосудистых заболеваний на 17% по сравнению с больными, леченными «обычным» методом. Повторное обследование спустя 12 лет показало, что в группе «систематически» леченных гипертрофия левого желудочка была менее выраженной.
Однако количество «респондеров» (лиц, у которых были получены целевые величины АД) в различных исследованиях, получавших один антигипертензивный препарат, было весьма невелико. Так, в работе [2] было показано, что среди больных АГ, получавших один препарат, адекватное снижение диастолического давления было достигнуто лишь в 37% случаев. Авторы полагают, что одной из причин неудовлетворительного результата явилась именно монотерапия, не позволяющая «блокировать» различные механизмы, ответственные за подъем АД. Подобное заключение еще раз ставит перед лечащим врачом ряд вопросов: следует ли все же отдать предпочтение монотерапии или же комбинировать препараты различных групп друг с другом. Следует подчеркнуть, что «удобство» лечения играет не последнюю роль в неукоснительном следовании больного предписаниям врача. Все еще бытующая среди практических врачей тенденция к «монотерапии» АГ с помощью препаратов пролонгированного действия могла бы быть полностью принята, если бы не два обстоятельства: одно из них уже упомянуто выше; а другое заключается в том, что у части больных полная доза того или иного препарата (назначаемая при невысоком эффекте при средних дозах) вызывает появление побочных действий, что также не способствует следованию больного рекомендациям врача. С другой стороны, сами врачи (учитывая необязательную вероятность появления побочных действий при назначении полной дозы антигипертензивного препарата) проводят так называемую «субоптимальную» терапию малыми дозами, не обеспечивающими нормализацию АД. Наконец, у ряда больных после нескольких месяцев лечения (а иногда и раньше) возникает «эффект ускользания», выражающийся в постепенном снижении эффективности применяемого лечения. Все это объясняет тот факт, что при наблюдении за 1292 больными гипертонической болезнью (мужчинами), с исходным диастолическим давлением 95–109 мм рт. ст., получавшими монотерапию в течение 1 года [3], величины этого показателя ниже 90 мм были получены лишь у 40–60% больных. Последнее обстоятельство особенно важно и, по-видимому, может быть объяснено тем, что в ответ на прием одного антигипертензивного средства у больных гипертонической болезнью происходит «запуск» (или усиление активности) механизмов, противодействующих понижению АД.
В настоящее время приоритет принадлежит комбинированной терапии. Основные принципы комбинированной терапии были сформулированы еще в 1988 г. (M. Epstein и J. Oster) и заключались в следующем:
Эти принципы оказались весьма жизнеспособными и способствовали не только укреплению позиций концепции комбинированной терапии, но также привели к появлению на фармацевтическом рынке самых различных сочетаний лекарственных препаратов.
В настоящее время имеется достаточно много комбинаций антигипертензивных препаратов (два препарата в одной таблетке). Обращает на себя внимание тот факт, что в большинстве комбинаций присутствует тиазидный или тиазидоподобный диуретик, что, вероятно, связано с тем, что добавление этого препарата не только усиливает действие первого препарата (к которому добавляется диуретик), но и позволяет более быстро получить антигипертензивный эффект.
Среди таких комбинаций присутствует сочетание b-адреноблокатора и тиазидного диуретика: атенолол + хлорталидон — 50/100 мг + 12,5/25 мг, метопролол + гидрохлоротиазид (ГХТЗ) — 50/100 мг + 25/50 мг, бисопролол + ГХТЗ — 2,5/5/10 мг + 12,5–25,0 мг. Комбинация ингибитора ангиотензин-превращающего фермента (ИАПФ) и диуретика также пользуется большой популярностью, среди них наиболее распространены следующие комбинации: каптоприл 25, 50 мг + ГХТЗ 12,5 мг, цилазаприл 5 мг + ГХТЗ 12,5 мг; эналаприл 10, 20 мг + ГХТЗ 12,5, 25 мг; лизиноприл 10/20 мг + ГХТЗ 12,5/25 мг; рамиприл 5 мг + фуросемид 20 мг; периндоприл 2/4 мг + индапамид 0,625/1,25 мг. Комбинации блокатора рецепторов к ангиотензину II с диуретиком также присутствуют на фармацевтическом рынке, это комбинация лозартана и ГХТЗ, валсартана с ГХТЗ, ирбесартана и ГХТЗ.
Многочисленные рандомизированные клинические исследования и опыт реальной клинической практики показали все преимущества комбинированной терапии, которые могут быть суммированы следующим образом:
Таким образом, все пациенты, принимавшие участие в исследовании, хорошо реагировали на прием препаратов, у большинства больных АД нормализовалось или существенно снизилось. Эффективность в группе комбинированной терапии во время ожидаемого максимального эффекта превосходила аналогичные показатели в группах монотерапии. Весьма существенно, что данное исследование доказало большую эффективность в снижении САД по сравнению с монотерапией. Общеизвестно, что САД находится в более тесной связи с развитием различных осложнений, наблюдаемых у больных АГ, нежели ДАД, к тому же эффективность различных препаратов в снижении САД менее выражена, чем при снижении ДАД. Практические врачи знают, как сложно снизить САД менее 140 мм рт. ст., особенно у пациентов старшей возрастной группы.
В отечественном исследовании [6] 42 больных АГ со 2-й степенью повышения АД были разделены на три группы, одна из которых получала монотерапию амлодипином (Нормодипином) в среднем 8,9 ± 0,6 мг/сут, другая — монотерапию лизиноприлом (Диротоном) в средней дозе 17,5 ± 1,4 мг/сут, третья — комбинацию Нормодипина (6,8 ± 0,7 мг/сут) и Диротона (8,7 мг/сут). Спустя 12 недель комбинированная терапия Нормодипином и Диротоном привела к достоверно большему снижению АД, нежели в группах больных, получавших монотерапию. Существенно, что у больных, получавших комбинацию препаратов, был больший индекс Е/А, показатели эндотелий-зависимой вазодилатации (ЭЗВД) также были большими у больных, получавших комбинацию Нормодипина и Диротона.
В другом исследовании [7] лечение 40 больных с рефрактерной АГ (ранее получавших не менее трех препаратов) комбинацией Нормодипина (10 мг) и Диротона (20 мг) привело к снижению АД менее 140/90 мм рт. ст. в 92% случаев. Добавление небольшой дозы гидрохлоротиазида (12,5 мг) привело к нормализации АД у всех больных.
Таким образом, комбинация лизиноприла (Диротона) и амлодипина (Нормодипина) весьма благоприятна в силу следующих обстоятельств:
Таким образом, комбинированная терапия с помощью препаратов с фиксированными дозами (два препарата в одной таблетке) имеет ряд преимуществ для больного: простота дозирования, удобство однократного приема. Для врача также имеется ряд положительных сторон в виде уверенности в желании больного следовать предписанным рекомендациям (compliance), возможности обходиться меньшими дозами входящих в состав таблетки препаратов и меньшей вероятности появления дозозависимых побочных эффектов. На современном этапе воззрений на терапию артериальной гипертонии (гипертонической болезни) принцип комбинированной терапии следует признать приоритетным, при этом комбинация двух препаратов в одной таблетке является весьма удобной для больных, что увеличивает приверженность пациентов к постоянному лечению. Это убедительно подтверждается как зарубежными [8, 9], так и отечественными исследованиями [10].
Литература
В. И. Маколкин, доктор медицинских наук, профессор, член-корреспондент РАМН
ММА им. И. М. Сеченова, Москва
Эффективность и переносимость эналаприла и индапамида при коррекции артериальной гипертензии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ММА имени И.М. Сеченова
А ртериальная гипиертензия (АГ) – неинфекционная пандемия, определяющая структуру инвалидизации и летальности при сердечно–сосудистых заболеваниях в социально–значимой группе населения. Развитие первичной АГ детерминировано множеством взаимодействующих факторов: от генетической предрасположенности до социальных условий окружающей среды. АГ, начинающаяся как функциональное расстройство, в большинстве случаев, последовательно, через различные патофизиологические механизмы приводит к специфическим поражениям органов – «мишеней» (ЦНС, сердце, почки), трансформируясь из фактора риска в заболевание.
По данным различных авторов, АГ в 80% и более случаев сочетается с различными видами метаболических нарушений, вошедших в мировую клиническую практику под термином «метаболический синдром», включающий дислипидемию, нарушение углеводного обмена и инсулинорезистентность (ИР), абдоминальное ожирение [1,3,5,15].
С позиций современного представления о механизмах формирования высоких цифр АД назначаемые антигипертензивные препараты должны обладать следующими свойствами:
1. Эффективно снижать АД (достижение целевого уровня АД);
2. Предупреждать (уменьшать) поражение органов «мишеней»;
3. Не вызывать метаболические нарушения;
4. Быть безопасными в применении и не оказывать побочных эффектов;
5. Обладать пролонгированным гипотензивным действием (уменьшение кратности приема) [9].
Тиазидные и тиазидоподобные диуретики можно условно разделить на два поколения: первое поколение – производные бензотиадиазина (гидрохлортиазид и др.) и бензолсульфонамида (хлорталидон и др.); второе поколение – производные хлорбензамида (индапамид, ксипамид и др.), содержащие метилиндолиновую группу.
2. Уменьшение общего периферического сосудистого сопротивления (ОПСС);
4. Изменение вязкостных свойств крови за счет ингибирования агрегационной активности тромбоцитов.
Применение индапамидов в суточной дозе 2,5 мг оказывает гипотензивный эффект без существенного влияния на диурез.
По своей гипотензивной активности индапамид превосходит в 30 раз действие спиронолактонов, в 100 раз – фуросемида и в 300 раз – хлорталидона при применении в сопоставимых дозах.
Особое внимание привлекает тот факт, что индапамидоподобные диуретики не обладают синдромом «отмены», не вызывают побочных метаболических нарушений: не оказывают отрицательного влияния на обмен глюкозы и уровень атерогенных липидов крови. В исследованиях последних лет, показано, что индапамид способствует нормализации уровня глюкозы у диабетиков II типа, профилактируя дабетическую нефропатию [10,15]. Индапамид, улучшая микроциркуляцию в почке, устраняет микроальбуминурию, являющуюся маркером генерализованного поражения сосудов и предиктором сердечно–сосудистых осложнений. Аналогичная закономерность отмечена при исследовании обмена холестерина (Х) и триглицеридов (ТГ) у пациентов с дислипопротеинемией. Индапамид снижает уровень атерогенного холестерина низкой плотности (ХЛПНП) и ТГ, одновременно увеличивая концентрацию липопротеидов высокой плотности (ХЛПВП).
Таким образом, индапамид, сочетая в себе все положительные фармакодинамические, фармакокинетические и экономические достоинства, при отсутствии побочных эффектов других диуретиков, является препаратом первой линии в плане лечения больных АГ и хронической сердечной недостаточности.
В настоящее время иАПФ, несмотря на их большое количество, согласно химической структуре ответственной за связывание системного и тканевого АПФ, составляют три группы:
1. Содержащие сульфгидрильную группу (каптоприл);
3. Содержащие фосфильную группу (фозиноприл).
Каптоприл действует как активный препарат, выделяется почками, что ограничивает его применение при нарушении функции почек, требует минимум двукратного применения в сутки.
Эналаприл метаболизируется в организме и действует за счет своих активных метаболитов, превосходит по длительности и силе действия каптоприл, что позволяет его однократное суточное применение и в меньших дозах по сравнению с каптоприлом, выделяется через почки.
Фозиноприл действует через метаболиты, применяется однократно в сутки и имеет два пути выведения – почки и желудочно–кишечный тракт.
Все иАПФ обладают кардио–, вазо–, нефро–протекторными и метаболическими эффектами:
1. Кардиопртективные эффекты: восстановление баланса между потребностью и обеспечением миокарда О2, снижение пред– и постнагрузки на ЛЖ, уменьшение объема и массы ЛЖ, замедление ремоделирования ЛЖ, уменьшение симпатической стимуляции, антиаритмический эффект;
2. Вазопротекторные эффекты: прямой антиатерогенный эффект, антипрофилиративный и антимиграционный эффект на гладкомышечные клетки, нейтрофилы и моноциты; улучшение и восстановление функции эндотелия; антитромбоцитарный эффект, усиление эндогенного фибринолиза, улучшение податливости артерий и снижение их тонуса;
3. Нефропротекторные эффекты: снижение внутриклубочковой гипертензии, увеличение скорости клубочковой фильтрации, увеличение Na + –уреза и уменьшение К + –уреза, уменьшение протеинурии, увеличение диуреза;
4. Метаболические эффекты: усиление распада липопротеидов очень низкой плотности и снижение синтеза ТГ, усиление синтеза ХЛПВП, повышение чувствительности клеточных рецепторов к инсулину и усиление потребления глюкозы.
Резюмируя выше изложенное, можно утверждать, что на сегодняшний день иАПФ являются перспективной группой препаратов в лечение АГ, многопрофильность действия позволили назвать их «золотым стандартом в терапии сердечно–сосудистых заболеваний».
Целью данной работы является изучение эффективности и переносимости тиазидного диуретика – индапамида и ингибитора АПФ – эналаприла у больных АГ.
Материалы и методы исследования
Нами был обследован 51 пациент с АГ 1–2 ст. по классификации ВОЗ [4]: 10 мужчин и 41 женщина в возрасте 60–78 лет (средний возраст 66,1±3,7 года). Критерии включения в исследование больных АГ: систолическое АД от 140 до 180 мм рт.ст., диастолическое АД – от 90 до 110 мм рт.ст. Средняя длительность АГ по всей группе больных составила 12,3±4,5 лет.
Всем больным до лечения и через 24 недели после лечения проводилось суточное мониторирование АД (СМАД) на комплексе АВРМ – 04 (Венгрия), регистрация стандартной ЭКГ на шестиканальном электрокардиографе «Kenz» (Япония), ЭхоКГ исследование в М и В режимах на аппарате «Тоshiba – 104A» (Япония) с расчетом массы миокарда ЛЖ (ММЛЖ) по формуле предложенной Devereux R. и Reichek N. [8] и индекса ММЛЖ: ИММЛЖ = ММЛЖ/площадь поверхности тела. Одновременно проводилось исследование электролитов в сыворотке (Na, K, Ca) и биохимических показателей крови: содержание глюкозы и толерантность к глюкозе по стандартной методике путем забора крови через 120 мин после 75 г нагрузкой глюкозой; уровень липидов (общий холестерин – ОХ, ТГ, ЛПВП).
В зависимости от программы лечения больные АГ случайной выборкой были распределены на две группы: А – 26 пациентов получали индапамид в дозировке от 1,5 до 3 мг/сутки; группа Б – 25 пациентов, у которых базовой гипотензивной терапией был Эналаприл от 10 до 40 мг/сутки.
В начале исследования больным АГ в качестве монотерапии назначали один из 2 изучаемых препаратов в минимальной дозе один раз в сутки утром. После первого приема препаратов больные находились под наблюдением врача в течение 2–4 часов для своевременного распознавания «гипотонии первой дозы». Контрольное исследование проводили через 4 недели. Если по данным СМАД АД достигало нормальных величин (среднедневное АД 140/90 мм рт.ст. и менее, и средненочное АД 125/80 мм рт.ст. и менее), доза препарата оставалась неизменной до конца исследования, т.е. до 24 недель. В том случае, если через 4 недели по результатам СМАД АД оставалось повышенным (среднедневное АД > 140/90 мм рт.ст. и/или средненочное АД > 125/80 мм рт.ст.) дозу препатата увеличивали. При этом при среднедневном АД, равном или более 140/90 мм рт.ст., а средненочном 125/80 мм рт.ст. и менее увеличивали утреннюю дозу. При средненочном АД 125/80 и более, независимо от уровня среднедневного АД, добавляли второй (вечерний) прием препарата. В том случае, если при СМАД не было отмечено нормализации АД как в дневное, так и в ночное время, дозу препарата вновь увеличивали. Окончательной считали ту максимальную дозу препарата, при приеме которой у больного не возникали побочные эффекты, либо дозу препарата, на которой была достигнута норма АД (среднедневное АД 140/90 мм рт.ст. и менее, и средненочное АД 125/80 мм рт.ст. и менее). После достижения окончательной дозы препарата она оставалась неизменной до конца исследования, т.е. до 24–й недели лечения. На 24–й неделе исследования во время последнего визита пациента повторно проводили СМАД, лабораторные исследования.
Статистическую обработку полученных данных выполняли с применением программного пакета электронных таблиц Microsoft Excel. Для установления взаимосвязи признаков применяли многофакторный корреляционный анализ с использованием критериев Пирсона и Спирмана. При обработке результатов и выявления корреляционных связей применялась значимость (вероятность) отклонений р Результаты лечения
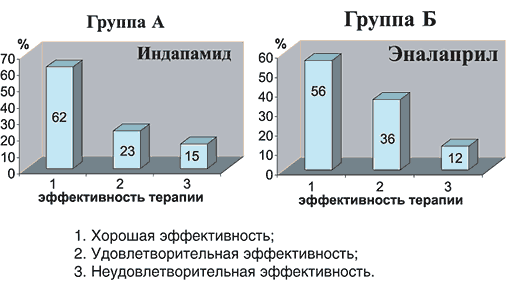
На рисунке 1 представлены результаты гипотензивной эффективности к концу программы исследования у больных АГ в зависимости от программы лечения.
Рис. 1. Диаграммы эффективности лечения больных АГ
В группе А хорошая эффективность назначенной терапии была у 16 пациентов (61,5%), удовлетворительная – у 6 пациентов (23%), неудовлетворительная – у 4 пациентов (15%); в группе Б хорошая эффективность лечения зарегистрирована у 14 пациентов (56%), удовлетворительная – у 9 пациентов (36%), неудовлетворительная – у 3 пациентов (12%).
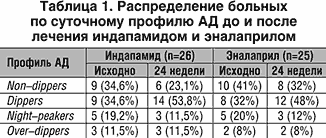
В таблице 1 представлена динамика профиля АД, характеризющий циркадный ритм, нарушения которого чаще всего встречаются у больных с сахарным диабетом II типа, с толерантностью к углеводам, с симптоматической АГ (феохромацитома, гипертония почечного генеза, ХПН), у лиц пожилого возраста.
Как видно из таблицы, в группе А, где в программу лечения был включен индапамид, до начала лечения non–dippers и night–peakers суммарно составили 53,8%, а в группе Б (лечение эналаприлом) – 61%, соответственно. Наличие патологического non–dipper и night–peaker – типов суточного профиля АД у больных, страдающих АГ, можно считать неблагоприятным прогностическим признаком. Общеизвестно, что «монотонный» суточный ритм АД часто встречается у пациентов с нарушением углеводного обмена и рассматривается, как одно из проявлений синдрома инсулинорезистентности (ИР) [2]. Сходный характер нарушений двухфазного ритма АД у больных двух групп позволяет предполагать, что эти изменения являются маркерами нарушений углеводного обмена. В результате лечения индапамидом и эналаприлом через 24 недели в обеих группах число больных с ночной гипертензией (night–peakers) и недостаточным ночным снижением АД (non–dippers) уменьшилось и в группе А составило 34,6% (практически вдвое), в группе Б – 44%, соответственно (p 0,05). По данным различных авторов, нетиазидные диуретики и ингибиторы АПФ не повышают вероятность развития сахарного диабета (СД) II типа [2,12,15].
В ходе лечения индапамидом и эналаприлом также не отмечено статистически достоверной динамики (различной направленности) в липидном спектре крови (р>0,05 по всем показателям). Уровень ХС при терапии индапамидом недостоверно увеличился на 0,75% (с 5,35±0,39 ммоль/л до 5,39±0,49 ммоль/л). В результате лечения эналаприлом имелась недостоверная, но отчетливая тенденция к снижению общего ХС на 5,51% (с 5,26±0,75 ммоль/л до 4,97±0,52 ммоль/л), Схожие данные были получены при оценке влияния препаратов на ТГ плазмы крови. Так, индапамид уменьшал уровень ТГ на 2,4% (с 1,499±0,41 ммоль/л до 1,463±0,35 ммоль/л), тогда как эналаприл на 2,86% (с 1,40±0,33 ммоль/л до 1,36±0,32 ммоль/л), однако эти изменения были недостоверными (р>0,05). Отсутствие отрицательного влияния индапамида и эналаприла на метаболизм липидов отмечено в целом ряде исследований [2,13,14,15,17,18].
Уровень мочевой кислоты (МК) повысился на фоне лечения индапамидом на 2,51% (с 234,00±29,09 мкмоль/л до 239,88±35,95 мкмоль/л) и уменьшился на 0,89% (с 224,30±35,93 мкмоль/л до 222,30±25,07 мкмоль/л) при лечении эналаприлом. Однако, эти изменения были недостоверными. В некоторых исследованиях [6] уровень МК повышался достоверно при приеме индапамида, однако, P. Weidmann [18] выявил увеличение МК при коротко длящейся терапии, а при пролонгированном приеме количество МК в крови уменьшается до исходных значений. По данным ряда авторов [7] эналаприл может увеличивать содержание МК в крови, однако имеются сообщения о нейтральном действии препарата [12,13]. Кроме того, индапамид уменьшал уровень мочевины на 3,83%, тогда как эналаприл увеличивал на 3,04%, однако эти изменения были недостоверны (р>0,05).
На фоне 24–х недельного цикла терапии обоими препаратами (индапамид и эналаприл) наряду со снижением АД все пациенты отмечали заметное улучшение общего состояния, проявляющееся уменьшением или исчезновением головной боли, шума в ушах, головокружения. У большинства пациентов повысилась трудоспособность и переносимость повседневных физических нагрузок. Из 26 пациентов группы индапамид полный курс лечения завершили все пациенты. Среди больных этой группы у 22% пациентов побочных эффектов не зарегистрировано – отличная переносимость. Хорошая переносимость выявлена более чем у половины пациентов (59%). Тяжелые побочные эффекты, требующие отмены препарата (неудовлетворительная переносимость), не выявлены. Самыми распространенными были сухость в полости рта – у 8 человек (30,8%), ортостатическая гипотония и головокружение – у 4 человек (15,4%), головные боли и запоры – у 2 пациентов (7,7%), зуд и парастезии – у 2 человек (7,7%), тошнота, кожная сыпь, нарушение координации отмечены в единичных случаях (3,8%).
В группе эналаприла примерно у четверти больных (21%) побочных эффектов не зарегистрировано – отличная переносимость. Хорошая переносимость установлена более чем у половины пациентов (52%). Тяжелые побочные эффекты (выраженный сухой кашель), требующие отмены препарата (неудовлетворительная переносимость), зарегистрированы у 4 человек (16%), миалгии, головокружение, кожная сыпь отмечены в единичных случаях (4%).
Как известно, уровень АД в организме определяется двумя физиологическими параметрами: МО (минутный объем) и общим периферическим сосудистым сопротивлением (ОПСС). Данную зависимость можно представить в виде следующей формулы:
При внезапном повышении МО (повышение активности симпатичеческой нервной системы), организм через функционирование барорефлекторного компенсаторного механизма уменьшает ОПСС, «гасит» эффект возросшего МО и способствует удержанию величины АД в пределах нормы.
Однако у некоторых индивидуумов отмечается неадекватность барорефлекторного контроля, что будет затруднять адекватную реакцию организма на колебания АД и способствовать «стабилизации» высоких цифр АД.
Таким образом, основная патофизиологическая сущность АГ определяется дисбалансом вазодилатирующих и вазоконстрикторных систем, которая усугубляется нарушением метаболизма глюкозы и липопротеидов, ответственных за атерогенез.
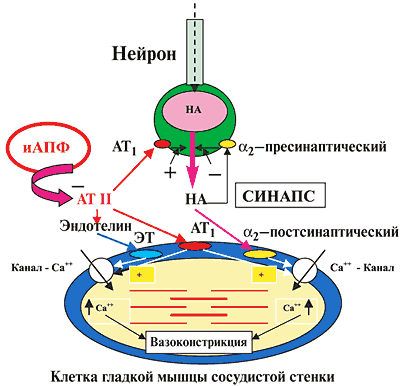
На рисунке 2 представлена схема основных вазоконстрикторных систем и их взаимосвязь с поверхностью гладкомышечной клетки сосудистого русла и нервного симпатического окончания.
Рис. 2. Схема основных вазоконстрикторных систем и место действия иАПФ
Высвобождаемый из терминальных окончаний нейрона норадреналин (НА) через постсинаптические a2–адренорецепторы, расположенные на поверхности мышечной клетки, вызывает вазоконстрикцию, путем воздействия на кальциевые каналы и увеличения концентрации ионизированного Са 2+ на сократительных внутриклеточных структурах (актин–миозин) гладкой мышцы. Одновременно высвобождаемый НА ограничивает свое выделение через стимуляцию пресинаптического a2–адренорецептора, лимитируя пролонгирование вазоконстрикторного эффекта.
Ангиотензин–II (АТ II), который образуется в результате деятельности циркулирующей и локальной (тканевой) РААС, свое вазоконстрикторное влияние осуществляет через несколько механизмов:
– прямое воздействие на АТ1–рецепторы, расположенные на поверхности мышечной клетки (постсинаптические рецепторы);
– усиление выделения НА из нейрона через стимуляцию АТ1–рецепторов (пресинаптических), расположенных на нервных окончаниях;
– усиление выделения эндотелиальными клетками еще одного мощного вазоконстриктора – эндотелина–1;
– увеличение входа в клетку ионизированного Са 2+ (раскрытие медленных кальциевых каналов).
Индапамидоподобные диуретики (в частности индапамид) гипотензивный эффект реализуют через удаление Na + из сосудистой стенки (снижение чувствительности гладкой мышцы к симпатическому импульсу), уменьшение концентрации Ca 2+ в миоплазме исполнительной клетки, снижение агрегационной активности тромбоцитов и выработки тромбоксана (мощного вазоконстриктора) через кальциевый механизм, сохранение нормального уровня концентрации Mg 2+ внутри клетки – природного, физиологичного антагониста Ca.
Таким образом, препараты индапамид и эналаприл (иАПФ), обладая хорошей гипотензивной эффективностью в сочетании с метаболической нетральностью глюкозного и липидного обмена, имеют низкий процент побочных эффектов по сравнению с другими гипотензивными препаратами, их можно рекомендовать, как препараты первой линии в лечении АГ.
1. Бутрова С. А. Метаболический синдром: патогенез, клиника, диагностика, подходы к лечению. Русский медицинский журнал 2001; 2: 56 – 60.
2. Кобалава Ж. Д., Котовская Ю. В, Школьникова Е. Э. Динамика показателей суточного мониторирования артериального давления и качества жизни у больных с систолической гипертонией при монотерапии арифоном. Терапевтический архив 1998; 9: 67 – 69.
3. Оганов Р. Г., Александров А. А. Гиперинсулинемия и артериальная гипертония: возвращаясь к выводам United Kingdom Prospective Diabetes Study. Русский медицинский журнал 2002; 10; 11: 486 – 491.
4. Рекомендации всемирной организации здравоохранения и международного общества гипертонии. 1999.
5. Шестакова М. В., Чугунова Л. А., Шамхалова М. Ш. Сердечно – сосудистые факторы риска у пожилых больных сахарным диабетом 2 типа и методы их коррекции. Русский медицинский журнал 2002; 10; 11: 480 – 485.
6. Achimastos A., Liberopoulos E., Nikas S. et al. The effects of the addition of micronised fenofibrate on uric acid metabolism in patients receiving indapamide. Curr Med Res Opin 2002; 18(2): 59–63.
7. De Rosa M. L., Cardace P., Rossi M. et al. Comparative effects of chronic ACE inhibition and AT1 receptor blocked losartan on cardiac hypertrophy and renal function in hypertensive patients. J Hum Hypertens 2002; 16(2): 133–140
8. Devereux R., Reicher N. Echocardiographic assessment of left ventricular mass in man. Circulation 1977; 55: 613–618
9. Guidelines Subcommittee. 1999 World Health Organization: International Sosiety of Hypertension guidelines for the management of hypertension. J Hypertens 1999; 17; 2: 151–183.
10. Kuo S. W., Pei–Dee, Hung Y. J. et al. Effect of indapamide SR in the treatment of hypertensive patients with type 2 diabetes. Am J Hypertens 2003 Aug;16(8):623–8
11. Lacourciere Y., Belanger A., Godin C. Long–term comparison of losartan and enalapril on kidney function in hypertensive type 2 diabetics with early nephropathy. Kidney Int 2000; 58(2): 762–769.
12. Mancia G., Omboni S., Agabiti–Rosei E. et al. Antihypertensive efficacy of manidipine and enalapril in hypertensive diabetic patients. J Cardiovasc Pharmacol 2000; 35 (6): 926 –931.
14. Ocon J, Mora J. Twenty–four–hour blood pressure monitoring and effects of indapamide. Am J Cardiol. 1990 May 2;65(17):58H–61H
15. Resnick L. M. Ionic basis of hypertension, insulin resistance, vascular disease and related disorders. The mechanism of «sindrom X». Am J Hypertens 1993; 6:123S–134S.
16. Tan K. W., Frise S. A. Efficacy and tolerability of doxazosin versus enalapril in the treatment of patients with mild–to–moderate hypertension. Clin Ther 1997; 19(3): 459–470.
17. Verdecchia P., Schillaci G., Reboldi G. P. Long–term effects of losartan and enalapril, alone or with a diuretic, on ambulatory blood pressure and cardiac performance in hypertension: a case–control study. Blood Press Monit. 2000; 5(3): 187–193.
18. Weidmann P. Metabolic profile of indapamide sustained–release in patients with hypertension: data from three randomised double–blind studies. Drug Saf 2001; 24(15): 1155–1165.