Индекс локальной сократимости миокарда 1 что это значит у взрослых
Индекс локальной сократимости миокарда 1 что это значит у взрослых
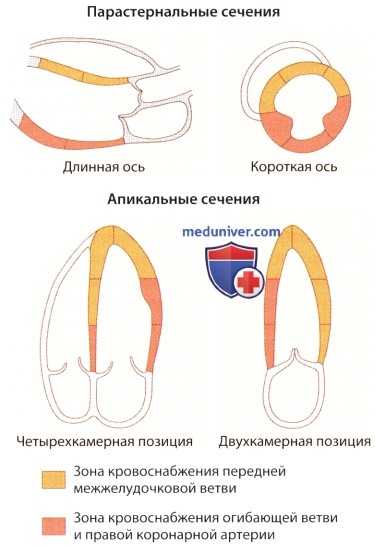
а) 16-сегментная модель. Интерпретация стресс-эхокардиограммы по сравнению с нагрузочным ЭКГ-тестом позволяет достичь гораздо большей точности в определении локализации индуцированной ишемии. По расположению ишемизированных сегментов желудочка можно сделать вывод о месте коронарного стеноза. При анализе локальной сократимости в покое или при нагрузке хорошо зарекомендовала себя 16-сегментная модель.
Эта модель была предложена Американским эхокардиографическим обществом (American Society of Echocardiography), и для нее была показана корреляция между положением ишемизированных сегментов и локализацией коронарного стеноза. Каждому из 16 сегментов соответствует зона перфузии одной из коронарных артерий, причем из-за перекрытия зон перфузии правой коронарной артерии и огибающей ветви эти два сосуда часто анализируются совместно.
б) Сечения. Обычно для оценки функции всех областей, т.е. всех 16 сегментов ЛЖ, используются 4 эхокардиографических сечения:
1. Длинная ось из парастернального или апикального доступа.
2. Короткая ось из парастернального доступа.
3. Апикальная четырехкамерная позиция.
4. Апикальная двухкамерная позиция.
в) Формы нарушения локальной сократимости. Сократимость каждого сегмента на различных фазах нагрузки описывается следующими терминами: нормокинезия, гипокинезия, акинезия или дискинезия.
У пациентов, имеющих нарушения локальной сократимости в покое, учет двухфазной реакции (начальное уменьшение диссинергии на низком уровне нагрузки с последующим прогрессированием диссинергии при высокой нагрузке) привел к повышению чувствительности в распознавании коронарной болезни сердца.
г) Дополнительные критерии. Более тонкими критериями положительной оценки являются тардокинезия (замедление сокращения стенки) и относительно недостаточный прирост систолического утолщения стенки при нагрузке. Но малоопытный исследователь должен с осторожностью применять эти дополнительные критерии, поскольку строгое их использование может привести к существенному снижению специфичности.
Кроме того, в различных работах было показано, что учет нарушений локальной сократимости, обнаруженных в покое, как критерий положительного заключения в дополнение к анализу индуцированных нарушений позволяет повысить чувствительность без потери специфичности.
д) Баллы. Использование так называемых баллов оценки локальной сократимости является попыткой внести количественный аспект в субъективный анализ сократимости. Общий балл рассчитывается как сумма баллов отдельных сегментов (от 1 для нормокинезии до 4 для дискинезии), поделенная на количество оцененных сегментов.
Редактор: Искандер Милевски. Дата публикации: 28.12.2019
Оценка локальной сократимости миокарда левого желудочка методом тканевой допплерографии у больных с различными формами ишемической болезни сердца
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Для неинвазивной оценки локальной сократимости миокарда левого желудочка (ЛЖ) наиболее часто используют эхокардиографию. Эта доступная и информативная методика имеет серьезный недостаток, связанный с необъективностью исследования. Стандартная ЭхоКГ позволяет оценивать локальную сократимость исследуемого сегмента левого желудочка только визуально в сравнении с сократимостью соседних зон; при этом на результат оценки в большой степени влияют опыт и квалификация исследователя [1]. При интерпретации стресс-ЭхоКГ требуется производить оценку локальной сократимости миокарда в динамике на фоне нагрузки, что делает результаты пробы еще более субъективными. Отсутствие количественных диагностических критериев является основной причиной низкой меж- и внутриоператорской воспроизводимости результатов стресс-ЭхоКГ 4.
В настоящее время тканевая допплерография чрезвычайно редко используется в обычной диагностической практике, поскольку эта методика еще недостаточно изучена. В литературе приводится более десятка скоростных, линейных и временных параметров, рассчитываемых при тканевой допплерографии, однако четкие количественные критерии гипоакинезии отсутствуют. Недостаточно подробно описаны изменения тканевой допплерографии на фоне нагрузки у здоровых лиц и пациентов с недостаточностью коронарного кровоснабжения. Особую проблему представляет феномен постсистолического укорочения (ПСУ), которое регистрируется при проведении тканевой допплерографии в зонах ишемии и очагового кардиосклероза [10, 11]. Большинство авторов признают, что появление ПСУ сопутствует патологическим процессам, протекающим в миокарде, однако данные литературы о том, как следует его интерпретировать, в настоящее время противоречивы и неоднозначны.
Цель проведенного нами исследования состояла в изучении практических возможностей тканевой допплерографии при выявлении нарушений локальной сократимости у больных с различными формами ИБС. Была поставлена задача выявить изменения показателей тканевой допплерографии, которые характеризуют диссинергию миокарда левого желудочка, как постоянную (при постинфарктном кардиосклерозе), так и преходящую (при ишемии на фоне фармакологической нагрузки). При этом мы стремились к тому, чтобы разработать как можно более специфичные и простые в применении диагностические критерии на основе показателей тканевой допплерографии, которые могли бы в будущем увеличить объективность и воспроизводимость результатов ЭхоКГ и стресс-ЭхоКГ.
Материал и методы
ЭхоКГ (стандартная и в режиме тканевой допплерографии) проводилась на ультразвуковой диагностической системе Vivid Five фирмы General Electric (США) секторным датчиком c частотой 3,75 МГц. Исследовалось движение продольных волокон миокарда в проекциях по длинной оси левого желудочка из верхушечного доступа. Тканевая допплерография проводилась в 4-, 3- и 2-камерной проекциях в каждом из 16 сегментов левого желудочка и в 4 точках митрального кольца: у основания заднеперегородочной, боковой, нижней и передней стенок левого желудочка. Оценивались следующие параметры.
1 Смещение (пройденный путь) в течение сердечного цикла рассчитывалось как интеграл от скорости по времени. Амплитуда систолического смещения измерялась в момент закрытия аортального клапана.
Оценивались также показатели тканевой допплерографии, характеризующие феномен ПСУ.
Статистическая обработка данных проводилась c помощью пакета программ STATISTICA 5,0 (StatSoft Inc., США, 1999). При анализе материала для всех параметров тканевой допплерографии рассчитывали среднее, стандартное отклонение (SD), медиану (med), 25 и 75 процентили, минимальное и максимальное значения.
Абсолютный и процентный прирост параметров тканевой допплерографии во время нагрузки представлен в виде доверительных интервалов для среднего. Достоверность различий значений параметров тканевой допплерографии в группах оценивалась по критерию t-Стьюдента и по непараметрическим критериям.
Использование тканевой допплерографии при оценке нарушений локальной сократимости в покое
Для того, чтобы оценить возможности тканевой допплерографии при выявлении нарушений локальной сократимости в покое, мы сравнили показатели тканевой допплерографии больных с постинфарктным кардиосклерозом и здоровых лиц. Сегменты больных с постинфарктным кардиосклерозом были разделены на 3 подгруппы по результатам двухмерной ЭхоКГ: нормокинетичные (n=184), гипокинетичные (n=121) и акинетичные (n=104). Дискинетичные сегменты были исключены из анализа вследствие малого их числа (n=4).
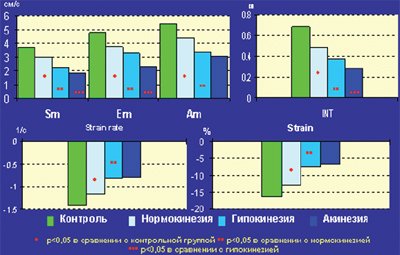
В подгруппах сегментов с нарушенной локальной сократимостью при сопоставлении с контрольной группой было выявлено достоверное снижение миокардиальных скоростей как в систолу (Sm), так и в раннюю и позднюю диастолу (Em и Am). Наряду со снижением скоростей в этих зонах отмечалось уменьшение амплитуды систолического смещения (INT), а также скорости и амплитуды систолической деформации (SR и ST). В подгруппе сегментов, где отсутствовал систолический прирост (акинезия), значения скоростных и линейных показателей тканевой допплерографии были достоверно ниже, чем в подгруппе с умеренным снижением сократимости (гипокинезия). Следует отметить, что в подгруппе визуально интактных сегментов у больных с постинфарктным кардиосклерозом также было выявлено небольшое, но достоверное снижение указанных параметров тканевой допплерографии по сравнению с контрольной группой (рис.1).
Рис. 1. Значения основных показателей тканевой допплерографии у больных с постинфарктным кардиосклерозом и в контрольной группе.
Временные интервалы TRS и TRE в гипо- и акинетичных сегментах были достоверно увеличены по сравнению с сегментами контрольной группы (172±59 и 154±53 мс в сравнении со 144±50 мс, p 0,05). Это может объясняться эффектом “подтягивания”, который приводит к ложному увеличению скоростных и линейных показателей в зонах гипоакинезии, граничащих с интактным миокардом. У больных с высокой ФВ и небольшим объемом пораженного миокарда “подтягивание ” в большей степени влияет на движение постинфарктных зон левого желудочка.
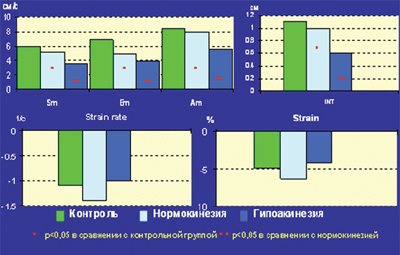
При тканевой допплерографии митрального кольца (МК) в точках, расположенных у основания стенок левого желудочка, содержащих два и более сегментов со сниженной сократимостью, были выявлены все описанные выше признаки сократительной дисфункции миокарда: снижение миокардиальных скоростей и систолического смещения, увеличение временных интервалов TRS и TRE. У основания нормокинетичных стенок левого желудочка показатели Sm, Em, Am и INT были выше, чем при гипоакинезии, однако достоверно ниже, чем в контрольной группе. SR и S на уровне митрального кольца у больных с постинфарктным кардиосклерозом и в контрольной группе достоверно не различались (рис. 2).
Рис. 2. Значения основных показателей тканевой допплерографии митрального кольца у больных с постинфарктным кардиосклерозом и в контрольной группе.
Эхокардиография сердца норма у взрослых в таблице
Таблица № 1. Нормальные значения размера, объема и ФВ ЛЖ в двумерной эхокардиографии (Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
| Показатели | Мужчины | Женщины | |||
| M ± SD | M ± 2SD | M ± SD | M ± 2SD | ||
| Размер ЛЖ | |||||
| КДР ЛЖ (мм) | 50,2 ± 4,1 | 42,0–58,4 | 45,0 ± 3,6 | 37,8–52,2 | |
| КСР ЛЖ (мм) | 32,4 ± 3,7 | 25,0–39,8 | 28,2 ± 3,3 | 21,6–34,8 | |
| Объем ЛЖ (биплановый метод) | |||||
| КДО ЛЖ (мл) | 106 ± 22 | 62–150 | 76 ± 15 | 46–106 | |
| КСО ЛЖ (мл) | 41 ± 10 | 21–61 | 28 ± 7 | 14–42 | |
| Объем ЛЖ на площадь поверхности тела (BSA) | |||||
| КДО ЛЖ индекс (мл) | 54 ± 10 | 34–74 | 45 ± 8 | 29–61 | |
| КСО ЛЖ индекс (мл) | 21 ± 5 | 11–31 | 16 ± 4 | 8–24 | |
| Фракция выброса ЛЖ (биплановый метод) | |||||
| ЛЖ ВФ (%) | 62 ± 5 | 52–72 | 64 ± 5 | 54–74 | |
BSA: площадь поверхности тела; ФВ: фракция выброса; ЛЖ: левый желудочек; КДР ЛЖ: конечный диастолический диаметр левого желудочка; КДО ЛЖ: конечный диастолический объем левого желудочка; КСО ЛЖ: конечный систолический объем левого желудочка; М: среднее значение; SD: стандартное отклонение
Таблица № 2. Эталонные значения объемов ЛЖ в двухмерной эхокардиографии (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Объемы ЛЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины | ||||
| КДО ЛЖ (мл) | 56–104 | 105–117 | 118–130 | ≥131 |
| Индекс КДО ЛЖ (мл/м²) | 35–75 | 76–86 | 87–96 | ≥97 |
| КСО ЛЖ (мл) | 19–49 | 50–59 | 60–69 | ≥70 |
| Индекс КСО ЛЖ (мл/м²) | 12–30 | 31–36 | 37–42 | ≥43 |
| Мужчины | ||||
| КДО ЛЖ (мл) | 67–155 | 156–178 | 179–201 | ≥202 |
| Индекс КДО ЛЖ (мл/м²) | 35–75 | 76–86 | 87–96 | ≥97 |
| КСО ЛЖ (мл) | 22–58 | 59–70 | 71–82 | ≥83 |
| Индекс КСО ЛЖ (мл/м²) | 12–30 | 31–36 | 37–42 | ≥43 |
КДО ЛЖ: конечный диастолический объем левого желудочка; КСО ЛЖ: конечный систолический объем левого желудочка
Таблица № 3. Расчет и контрольные значения фракции выброса ЛЖ (ФВ ЛЖ) в двумерной эхокардиографии (Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
| Женщины | Мужчины | |||
| Показатель | Норма | Гипертрофия | Норма | Гипертрофия |
| Масса ЛЖ (г) | 66–150 | >150 | 96–200 | >200 |
| Индекс массы ЛЖ (г/м²) | 44–88 | >88 | 50–102 | >102 |
| Масса ЛЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины | ||||
| Масса ЛЖ (г) | 66–150 | 151–171 | 172–182 | ≥183 |
| Индекс массы ЛЖ индекс (г/м²) | 44–88 | 89–100 | 101–112 | ≥113 |
| Мужчины | ||||
| Масса ЛЖ (г) | 96–200 | 201–227 | 228–254 | ≥255 |
| Индекс массы ЛЖ индекс (г/м²) | 50–102 | 103–116 | 117–130 | ≥131 |
Таблица № 6. Эталонные значения размера ЛП, площади ЛП и объема ЛП в двумерной эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Левое предсердие | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Размер левого предсердия | ||||
| Женщины | ||||
| КСД ЛП (см) | 2,7–3,8 | 3,9–4,2 | 4,3–4,6 | ≥4,7 |
| Индекс КСД ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
| Мужчины | ||||
| КСД ЛП (см) | 3,0–4,0 | 4,1–4,6 | 4,7–5,2 | ≥5,3 |
| Индекс КСД ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
| Площадь левого предсердия (женщины и мужчины) | ||||
| Площадь ЛП (см²) | ≤20 | 20–30 | 30–40 | >40 |
| Объем левого предсердия | ||||
| Женщины | ||||
| ЛП объем (мл) | 22–52 | 53–62 | 63–72 | ≥73 |
| Индекс объема ЛП (мл/м²) | 22 ± 6 | 29–33 | 34–39 | ≥40 |
| Мужчины | ||||
| ЛП объем (мл) | 18–58 | 59–68 | 69–78 | ≥79 |
| Индекс объема ЛП (мл/м²) | 22 ± 6 | 29–33 | 34–39 | ≥40 |
КСД ЛП (см): конечный систолический диаметр левого предсердия; ЛП: левое предсердие
| Левое предсердие | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины/Мужчины | ||||
| Индекс объема ЛП (мл/м²) | 16–34 | 35–41 | 42–48 | ≥48 |
| Показатель | Женщины | Мужчины | ||
| Индекс (см/м²) | Диаметр (см) | Индекс (см/м²) | ||
| Фиброзное кольцо АК | 2,3 ± 0,2 | 1,3 ± 0,1 | 2,6 ± 0,3 | 1,3 ± 0,1 |
| Синусы Вальсальвы | 3,0 ± 0,3 | 1,8 ± 0,2 | 3,4 ± 0,3 | 1,7 ± 0,2 |
| 2,6 ± 0,3 | 1,5 ± 0,2 | 2,9 ± 0,3 | 1,5 ± 0,2 | |
| Проксимальный отдел аорты | 2,7 ± 0,4 | 1,6 ± 0,3 | 3,0 ± 0,4 | 1,5 ± 0,2 |
| Размеры ПЖ | Женщины | Мужчины | ||
| Норма | Среднее ± SD | Норма | Среднее ± SD | |
| ПЖ базальный поперечный (см) | 25–41 | 33 ± 4 | 25–41 | 33 ± 4 |
| ПЖ средний поперечный (см) | 19–35 | 27 ± 4 | 19–35 | 27 ± 4 |
| ПЖ продольный (см) | 59–83 | 71 ± 6 | 59–83 | 71 ± 6 |
| ВТПЖ длинная парастернальная ось (мм) | 20–30 | 25 ± 2,5 | 20–30 | 25 ± 2,5 |
| ВТПЖ проксимальный отдел по короткой оси (мм) | 21–35 | 28 ± 3,5 | 21–35 | 28 ± 3,5 |
| ВТПЖ дистальный отдел по короткой оси (мм) | 17–27 | 22 ± 2,5 | 17–27 | 22 ± 2,5 |
| Толщина стенки ПЖ (мм) | 1–5 | 3 ± 1 | 1–5 | 3 ± 1 |
| Конечно-диастолическая площадь ПЖ (см²) | 8–20 | 14 ± 3 | 10–24 | 17 ± 3,5 |
| Индекс конечно-диастолической площади ПЖ на ППТ (см²/м²) | 4,5–11,5 | 8,0 ± 1,75 | 5–12,6 | 8,8 ± 1,9 |
| Конечно-систолическая площадь ПЖ (см²) | 3–11 | 7 ± 2 | 3–15 | 9 ± 3 |
| Индекс конечно-систолической площади ПЖ на ППТ (см²/м²) | 1,6–6,4 | 4,0 ± 1,2 | 2,0–7,4 | 4,7 ± 1,35 |
| Индекс конечно-диастолического объема ПЖ на ППТ (см²/м²) | 32–74 | 53 ± 10,5 | 35–87 | 61 ± 13 |
| Индекс конечно-систолического объема ПЖ на ППТ (см²/м²) | 8–36 | 22 ± 7 | 10–44 | 27 ± 8,5 |
ППТ: площадь поверхности тела; ПЖ: правый желудочек; ВТПЖ выносящий тракт правого желудочка;
SD: стандартное отклонение
Таблица № 10. Значения нормы и отклонения для правого желудочка, его выносящего тракта и легочной артерии в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Параметр | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Параметры ПЖ (верхушечная 4-х камерная позиция) | ||||
| Базальный поперечный (см) | 2,0–2,8 | 2,9–3,3 | 3,4–3,8 | ≥3,9 |
| Средний поперечный (см) | 2,7–3,3 | 3,4–3,7 | 3,8–4,1 | ≥4,2 |
| Продольный (см) | 7,1–7,9 | 8,0–8,5 | 8,6–9,1 | ≥9,2 |
| Поперечный диаметр ВТПЖ (парастернальная позиция, короткая ось) | ||||
| Над АоК (см) | 2,5–2,9 | 3,0–3,2 | 3,3–3,5 | ≥3,6 |
| Над ЛК (см) | 1,7–2,3 | 2,4–2,7 | 2,8–3,1 | ≥3,2 |
| Поперечный диаметр ЛА (парастернальная позиция, короткая ось) | ||||
| Под ЛК (см) | 1,7–2,3 | 2,4–2,7 | 2,8–3,1 | ≥3,2 |
АК: аортальный клапан; ЛК: клапан легочной артерии; ПЖ: правый желудочек; ВТПЖ: выносящий тракт правого желудочка
Таблица № 11. Значения нормы и отклонения для площади правого желудочка в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Площадь ПЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Диастолическая (см²) | 11–28 | 29–32 | 33–37 | ≥38 |
| Систолическая (см²) | 7,5–16 | 17–19 | 20–22 | ≥23 |
| Изменение площади (%) | 32–60 | 25–31 | 18–24 | ≤17 |
| Значения | Женщины | Мужчины |
| Индекс площади ПП, поперечный (см2/м2) | 1,9 ± 0,3 | 1,9 ± 0,3 |
| Индекс площади ПП, продольный (см2/м2) | 2,5 ± 0,3 | 2,4 ± 0,3 |
| Индекс объема ПП (мл/м2) | 21 ± 6 | 25 ± 7 |
Таблица № 13. Значения нормы и отклонения размеров правого предсердия в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Размер ПП | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Поперечный (ПР, см) | 2,9–4,5 | 4,6–4,9 | 5,0–5,4 | ≥5,5 |
| Индекс ПР (см/м2) | 1,7–2,5 | 2,6–2,8 | 2,9–3,1 | ≥3,2 |
Таблица № 14. Нормальные значения отдельных параметров в М-режиме (Biamino G, Lange L. Echokardiographie. Frankfurt: Höchst; 1983)
Таблица № 15. Эталонные значения левого желудочки и левого предсердия в М-режиме (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Параметры | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Значительное увеличение |
| Поперечный размер ЛЖ (женщины) | ||||
| КДР ЛЖ (см) | 3,9–5,3 | 5,4–5,7 | 5,8–6,1 | ≥6,2 |
| Индекс КДР ЛЖ (см/м²) | 2,4–3,2 | 3,3–3,4 | 3,5–3,7 | ≥3,8 |
| Поперечный размер ЛЖ (мужчины) | ||||
| КДР ЛЖ (см) | 4,2–5,9 | 6,0–6,3 | 6,4–6,8 | ≥6,9 |
| Индекс КДР ЛЖ (см/м²) | 2,2–3,1 | 3,2–3,4 | 3,5–3,6 | ≥3,7 |
| Поперечный размер левого предсердия (женщины) | ||||
| КСР ЛП (см) | 2,7–3,8 | 3,9–4,2 | 4,3–4,6 | ≥4,7 |
| Индекс КСР ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
| Поперечный размер левого предсердия (мужчины) | ||||
| КСР ЛП (см) | 3,0–4,0 | 4,1–4,6 | 4,7–5,2 | ≥5,3 |
| Индекс КСР ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
Таблица № 16. Эталонные значения массы миокарда левого желудочки и толщины стенок на эхокардиографии в М-режиме (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Параметры | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Значительное увеличение |
| Женщины | ||||
| Масса ЛЖ (г) | 67–162 | 163–186 | 187–210 | >210 |
| Индекс массы ЛЖ (г/м²) | 43–95 | 96–108 | 109–121 | >121 |
| ТМЖП (см) | 0,6–0,9 | 1,0–1,2 | 1,3–1,5 | >1,5 |
| ТЗСЛЖ (см) | 0,6–0,9 | 1,0–1,2 | 1,3–1,5 | >1,5 |
| Мужчины | ||||
| Масса ЛЖ (г) | 88–224 | 225–258 | 259–292 | >292 |
| Индекс массы ЛЖ (г/м²) | 49–115 | 116–131 | 132–148 | >148 |
| ТМЖП (см) | 0,6–1,0 | 1,1–1,3 | 1,4–1,6 | >1,6 |
| ТЗСЛЖ (см) | 0,6–1,0 | 1,1–1,3 | 1,4–1,6 | >1,6 |
Таблица № 17. Эталонные значения толщины межжелудочковой перегородки и задней стенки в М-режиме (конечно-диастолический размер). Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39.
| Толщина стенок | Женщины | Мужчины | ||
| Норма | Гипертрофия | Норма | Гипертрофия | |
| ТМЖП (см) | 0,6–0,9 | >0,9 | 0,6–1,0 | >1,0 |
| ТЗСЛЖ (см) | 0,6–0,9 | >0,9 | 0,6–1,0 | >1,0 |
Таблица № 18. Нормальные значения максимальной скорости кровотока по допплеру на сердечных клапанах по данным разных авторов.
| Сердечный клапан | V max (м/с), Авторы | ||
| Hatle | Kisslo | Labovitz | |
| Митральный клапан | 0,9 (0,6–1,3) | 0,9 (0,6–1,4) | 0,4–1,3 |
| Трикуспидальный клапан | 0,5 (0,3–1,3) | 0,6 (0,4–0,8) | 0,3–1,0 |
| Легочный клапан | 0,7 (0,6–1,3) | 0,7 (0,5–0,9) | 0,5–1,5 |
| Аортальный клапан | 1,3 (1,0–1,7) | 1,4 (0,9–1,8) | 0,5–1,8 |
| Восходящая аорта | 0,5–1,5 | ||
| Нисходящая аорта | 0,5–1,5 | ||
Таблица № 19. Нормальные значения показателей кровотока в выносящем тракте ЛЖ и ПЖ (Lancellotti et al. The EACVI Echo Handbook. Oxford: Oxford University Press; 2016).
| Параметр | ВТЛЖ | ВТПЖ |
| V max (м/с) | 0,88 (0,47–1,29) | 0,72 (0,36–1,08) |
| ET (мс) | 286 (240–332) | 281 (212–350) |
| AT (мс) | 84 (48–120) | 118 (70–166) |
| Ср.ускорение (м/с2) | 11 (5–17) | 3–9 |
| VTI (см) | 20–25 | – |
Таблица № 20. Нормальные значения показателей кровотока аорте и легочной артерии (Gardin J et al. Evaluation of blood flow velocity in the ascending aorta and main pulmonary artery of normal subjects by Doppler echocardiography. Am Heart J 1984; 107: 310).
| Параметр | Аорта | Легочная артерия |
| V max (м/с) | 0,92 (0,72–1,20) | 0,63 (0,44–0,78) |
| Время выброса ET (мс) | 294 (265–325) | 331 (280–380) |
| Время ускорения AT (мс) | 98 (83–118) | 159 (160–185) |
| Ср.ускорение (м/с2) | 9,40 (7,35–13,18) | 3,96 (2,70–5,15) |
| Ср.замедление (м/с2) | 4,73 (3,90–6,30) | 3,56 (2,57–4,60) |
Таблица № 21. Зависимые от возраста нормальные значения параметров наполнения ЛЖ (средние значения ± стандартное отклонение). Nagueh S et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography. Eur J Echo 2009; 10: 165–193.
| Параметр | 16-20 лет | 21-40 лет | 41-60 лет | >60 лет |
| Митральный клапан | ||||
| IVRT (мс) | 50 ± 9 | 67 ± 8 | 74 ± 7 | 87 ± 7 |
| Е/А соотношение | 1,88 ± 0,45 | 1,53 ± 0,4 | 1,28 ± 0,25 | 0,96 ± 0,18 |
| DT пика Е | 142 ± 19 | 166 ± 14 | 181 ± 19 | 200 ± 29 |
| Продолжительность А (мс) | 113 ± 17 | 127 ± 13 | 133 ± 13 | 138 ± 19 |
| Легочные вены | ||||
| Отношение PVs/PVd | 0,82 ± 0,18 | 0,98 ± 0,32 | 1,21 ± 0,2 | 1,39 ± 0,47 |
| PVa (м/с) | 16 ± 10 | 21 ± 8 | 23 ± 3 | 25 ± 9 |
| Продолжительность PVa (мс) | 66 ± 39 | 96 ± 33 | 112 ± 15 | 113 ± 30 |
Примечание: A: максимальная поздняя диастолическая скорость на МК; DT: время замедления; E: максимумальная ранняя диастолическая скорость на МК; IVRT: время изоволюметрического расслабления; PVa: кровоток в легочных венах при сокращении предсердий; PVd: диастолический кровоток в легочной вене; PVs: систолический поток в легочной вене