Инфаркт кости что это
Инфаркт кости что это
1. Синонимы:
• Остеонекроз, аваскулярный некроз, асептический некроз:
о Термины взаимозаменяемы и все относятся к некрозу кости
о Термин «инфаркт кости» принято применять к очагу, расположенному не субхондрально
2. Определение:
• Гибель костной ткани и костного мозга, вторично вследствие потери кровоснабжения
1. Общая характеристика:
• Лучший диагностический критерий:
о Классический не осложненный инфаркт:
– Серпигинозный или бесформенный склероз на рентгено-граммех
– Признак двойной линии на МРТ
о Широкий ряд других визуализационных признаков, зависящих от процесса заживления и стадии инфаркта
• Локализация:
о Трубчатые кости, зоны метафиза и диафиза
о Реже в плоских костях
2. Рентгенография при инфаркте кости:
• Широкий ряд других визуализационных признаков, зависящих от заживления или дегенерации:
о Первоначальная картина нормальная
о При ранней стадии инфаркта костей пальцев может визуализироваться периостит
о Со временем возможно развитие патологического усиления в различных очагах:
– Очаговый или диффузный склероз
– Серпигинозное дистрофическое обызвествление
о Кистозная дегенерация: нехарактерна:
– Умеренное распространение на вовлеченный участок кости
– Кисты могут приводить к развитию тонкого, склеротического кольца
о Редко развивается саркоматозная дегенерация:
– Изменения от характерных для доброкачественного образования, до признаков высоко агрессивного литического образования с разрушением кортикального слоя и распространением на мягкие ткани
– Как правило, переходит в злокачественную фиброзную гистиоцитому
4. Радионуклидные исследования:
• Остеосцинтиграфия:
о «Холодный» очаг в кости на ранней стадии
о По мере излечения, захват неоднородно повышается
в) Дифференциальная диагностика инфаркта кости:
1. Отек костного мозга:
• При ранних стадиях развития инфаркта без дистрофического обызвествления или признака двойной линии
2. Процесс замещения костного мозга, диффузный или очаговый:
• При ранних стадиях развития инфаркта, без дистрофического обызвествления или признака двойной линии
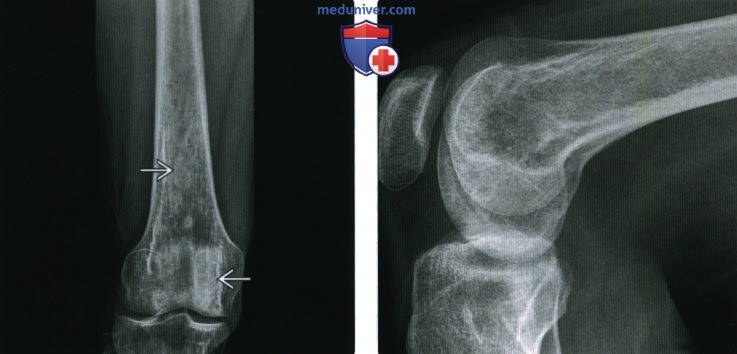
(Справа) Рентгенография в боковой проекции, этот же пациент: умеренные диффузные патологические изменения интенсивности сигнала. 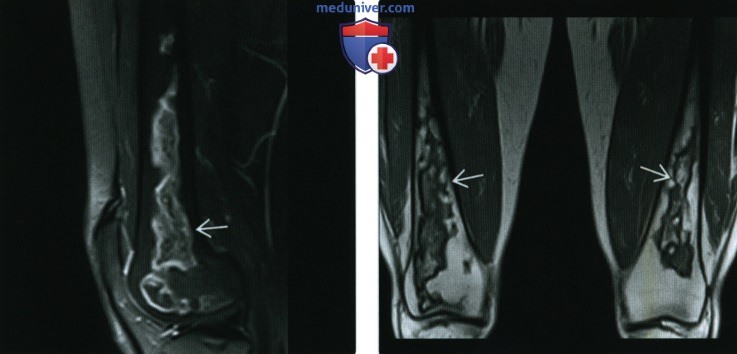
(Справа) Фронтальная Т1 МР-И, этот же случай: инфаркты кости, обширно поражающие обадиа-физа бедренной кости. Этиологический фактор удается установить только в трети случаев инфарктов костной ткани, среди которых частой причиной является постоянное применение стероидов. 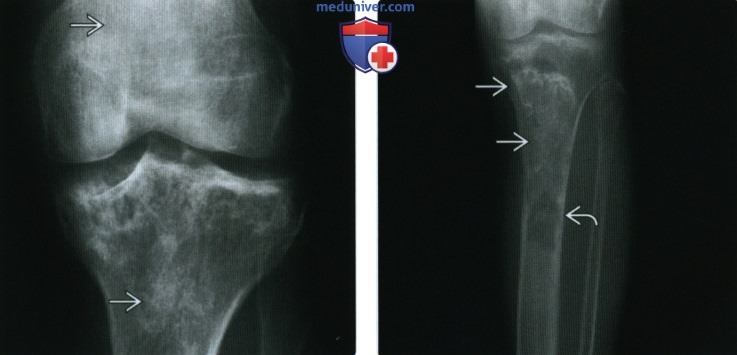
(Справа) Рентгенография в ПЗ проекции: серпигинозная кальцификация в метадиафизах, характерная для инфаркта кости. Дистальнее визуализируется более агрессивное литическое образование, развивающееся из костного инфаркта: подтверждена злокачественная фиброзная гистиоцитома, редкое осложнение инфаркта кости.
г) Патология. Общая характеристика:
• Этиология:
о Сниженный приток крови к кости различной этиологии:
– Эмболический феномен: серповидноклеточная анемия, жировая эмболия
– Повышение давления в костном мозге: стероиды, болезнь Гоше
– Уменьшение размеров сосудов: васкулит
о У многих пациентов нет предрасполагающих факторов и инфаркт считается идиопатическим
д) Клинические особенности:
1. Проявления:
• Типичные симптомы/признаки:
о Как правило, случайная находка при рентгенографии или МРТ
о Может иметь место ноющая боль
о У пациентов с серповидноклеточной анемией может быть интенсивная боль в позвоночнике
2. Течение и прогноз:
• Многие метафизарные и диафизарные инфаркты не изменяются и не имеют последствий
• Может развиться кистозная дегенерация, также без последствий
• Редко происходит дегенерация инфаркта в саркому кости:
о Как правило, в злокачественную фиброзную гистиоцитому
о 60% в области колена
о В трети случаев удается идентифицировать этиологию инфаркта
о Выживаемость без рецидивов около 60% в течение двух лет
3. Лечение:
• Нет лечения для не осложненного инфаркта кости
е) Список использованной литературы:
1. Inusa BP et al: Dilemma in differentiating between acute osteomyelitis and bone infarction in children with sickle cell disease: the role of ultrasound. PLoS One. 8(6):e65001, 2013
Редактор: Искандер Милевски. Дата публикации: 24.6.2021
Асептический некроз головки бедренной кости — инфаркт тазобедренного сустава, аваскулярный некроз
Автор: Evdokimenko · Опубликовано 26.11.2019 · Обновлено 28.04.2020
Асептический некроз головки бедренной кости, он же аваскулярный некроз, возникает из-за нарушения кровотока в сосудах, питающих кровью головку бедренной кости. То есть при этом заболевании нарушается кровоснабжение «шарнира» тазобедренного сустава. 
В результате, из-за нарушения кровоснабжения, происходит некроз отдельных участков костного мозга головки бедренной кости. По сути, происходит инфаркт тазобедренного сустава.
Симптомы асептического некроза
Болезнь встречается достаточно часто. Мужчины болеют асептическим некрозом примерно в 7 — 8 раз чаще женщин. Причем, в отличие от артроза тазобедренного сустава, асептический некроз часто поражает людей молодого возраста, от 20 до 45 лет: более 2/3 всех случаев.
В 60% случаев от асептического некроза страдает одна нога, и в 40% случаев — сразу обе.
Симптомы асептического некроза практически полностью совпадают с симптомами артроза тазобедренного сустава (коксартроза), одну болезнь очень трудно отличить от другой.
Основной симптом и той, и другой болезни — боль в паху, или боль в бедре, часто отдающая в колено, или ягодицу.
Нередко боль локализуется в крестце с больной стороны.
В отличие артроза тазобедренного сустава, который развивается медленно, постепенно, асептический некроз чаще всего развивается быстро, в считанные дни.
Довольно часто боли нарастают до максимума и становятся нестерпимыми уже в течение первых двух-трех суток.
В остальном симптомы те же, что и при артрозе тазобедренного сустава:
— Боль в паху, или боли по передней и боковой поверхности бедра, или боль, отдающая в колено. Эти боли чаще всего возникают при наступании на больную ногу, при ходьбе, и при попытке встать со стула или с кровати.
Причем, в отличие от артроза, у многих заболевших боли не проходят до конца даже в полном покое, ломота в ноге может изматывать человека почти всю ночь. Отдых от нее наступает только к рассвету, в 4—5 часов. А при возобновлении нагрузок и ходьбе болевые ощущения сразу заметно усиливаются, боли при этом часто отдают, помимо прочего, в ягодицу или поясницу.
— Хромота при ходьбе.
— Ограничение подвижности больной ноги: заболевшему человеку трудно отвести ногу в сторону, подтянуть ногу к груди; трудно надеть носки или обувь.
Заболевший человек вряд ли сможет сесть на стул «верхом», широко раздвинув ноги — или сделает это с трудом. Причем сильное ограничение подвижности больной ноги при асептическом некрозе появляется очень быстро, в первые же дни болезни, а не развивается постепенно, за несколько месяцев или лет, как это бывает при коксартрозе.
— Атрофия мышц бедра при асептическом некрозе тоже развивается очень быстро, за несколько недель (при коксартрозе заметная атрофия бедренных мышц формируется гораздо дольше — обычно 1—2 года, а то и больше). В результате атрофии мышцы больной ноги как бы усыхают и уменьшаются в объеме, больная нога выглядит явно худее здоровой.
— Укорочение больной ноги. Реже (в 10% случаев) — явное удлинение больной ноги (это более тяжелый вариант болезни).
Укорочение больной ноги особенно заметно, когда пациент лежит на спине. Кроме того, укорочение ноги можно выявить, если положить пациента на живот и свести вместе его пятки. Сразу становится видно, что больная нога короче здоровой.
Важно! Для точности измерения надо следить, чтобы пациент лежал ровно, не перекашивал тело. И помните, что разница в длине ног на полсантиметра-сантиметр считается «физиологической», то есть нормальной, приемлемой. А вот разницу в и больше надо компенсировать: например, можно подложить в обувь укороченной ноги дополнительную стельку.
Видео с гимнастикой для лечения асептического некроза можно посмотреть здесь *
Статья доктора Евдокименко© для книги «Боль в ногах», опубликована в 2004 году.
Отредактирована в 2011г. Все права защищены.
Чем опасен инфаркт суставов, рассказывает специалист
Сегодня мы решили поговорить об очень неприятной «болячке» – асептическом некрозе, или, как еще его называют, инфаркте суставов. Большинство из нас знает, что бывает инфаркт сердца и мозга. Но, оказывается, есть и такое понятие, как инфаркт суставов, чаще всего тазобедренных. Об этом заболевании нам рассказал главный врач «Медицинского центра болезней суставов г. Шымкента» Чокан Баймухамедов.
– Чокан Тлеукулович, так что это за болезнь?
– Научное название заболевания – асептический некроз (АН) головки бедренной кости. Другое, наиболее правильное название – аваскулярный* остеонекроз головки бедренной кости. Это тяжелое заболевание тазобедренного сустава, вызываемое временным или постоянным нарушением кровотока в сосудах головки бедра. Давайте разберемся в терминах. Если асептический, значит – безмикробный, и инфекция тут не при чем. И значит, нет смысла назначать антибиотики.
– Расскажите об основных причинах заболевания?
– Основная причина патологии – прекращение кровотока по артерии, снабжающей головку бедренной кости, в результате чего наступает некроз (омертвение, разрушение костной ткани). Головка бедренной кости питается единственной артерией, которая проходит через шейку бедренной кости. Если очаг некроза достигает большой величины, то головка бедра теряет свою механическую прочность и не может больше выдерживать вес тела человека. В какой-то момент головка бедра становится настолько хрупкой, что сминается по типу яичной скорлупы под обычной нагрузкой (например, при ходьбе), и тогда в тазобедренном суставе возникает резкая сильная боль. Не следует путать сминание головки бедра на почве асептического некроза с компрессионным переломом на почве остеопороза.
– А почему нарушается кровоток?
– Причины могут быть разные: тромбоз, тромбоэмболии, применение кортикостероидов (гормонов), травмы сустава, злоупотребление алкоголем, серповидноклеточная анемия, ионизирующая радиация и др. Часто АН является следствием тяжелых ревматических заболеваний (ревматоидный артрит, болезнь Бехтерева, системная красная волчанка). Иногда очевидной причины нет, тогда АН называют идиопатическим (возникающий самостоятельно, то есть независимо от других поражений).
– В каком возрасте это заболевание возникает чаще всего?
– Этому заболеванию подвержены люди разных возрастов, оно может появиться как у пожилого, так и у достаточно молодого человека. В развитии болезни можно выделить 4 стадии.
I стадия – пациент еще не знает о наступающем заболевании. Микроскопические изменения структуры кости выявляются не всеми методами диагностики. Развивается подхрящевой остеонекроз, при котором поражается губчатое вещество головки бедренной кости при неизмененном хряще. Зона структурных изменений составляет не более 10%.
II стадия – возможно ощущение небольшого дискомфорта в пораженной области. Происходит импрессионный перелом, при котором поверхность головки бедренной кости имеет трещины типа «треснувшей скорлупы». В зоне нагрузки трабекулы (костная перекладина) тонкие костные пластинки имеют трещины неправильной формы или очаги микроколлапса. Зона структурных изменений составляет не более 10-30%.
III стадия – при движении возникают боли, которые не исчезают в состоянии покоя. Это стадия фрагментации, которая характеризуется неровностью контуров головки бедренной кости, легкой степенью коллапса, возникновением нескольких очагов уплотнения или кистозного перерождения. Межсуставное пространство сужается или расширяется. Зона структурных изменений составляет не более 30-50%.
IV стадия – острая боль даже в положении лежа, сустав лишен функциональности. Происходит вывих или подвывих. Головка полностью разрушается. Структура трабекул растворена или уплотнена, полосы трещин неправильной формы. Внутренние или внешние края вертлужной впадины смещаются. Межсуставное пространство сужено или исчезло. Зона структурных изменений составляет 50-80%.
– На какие симптомы следует обратить внимание?
– Незамедлительно идти к врачу, если возникает:
– Как ставится диагноз?
– Поставить диагноз помогает рентгенологическая диагностика, важно, чтобы снимок был хорошего качества (лучше – цифровой). На ранней стадии поставить диагноз бывает тяжело, может помочь магнитно-резонансная томография (МРТ) тазобедренного сустава. В нашей клинике в спорных случаях мы отправляем снимки по интернету для консультации в институт ревматологии (г. Москва), что позволяет поставить диагноз в дебюте болезни десяткам больных.
– И, конечно, расскажите нашим читателям о лечении…
– К сожалению, в настоящее время нет лекарственных средств, которые бы наверняка восстановили кровообращение в артерии головки бедра. Мы применяем комплексное лечение: противовоспалительные и сосудистые препараты, мероприятия, направленные на разгрузку сустава, иглорефлексотерапию, физиотерапию.
Необходимо лечить основное заболевание, приведшее к АН, так как, если не лечить причину, будет поражаться и второй тазобедренный сустав (это случается достаточно часто). Полностью избежать операции не всегда получается, но активная ранняя терапия может помочь значительно отсрочить операцию. Оперативное лечение чаще всего заключается в эндопротезировании тазобедренного сустава. Но срок службы протеза ограничен, и часто приходится делать повторные операции. Именно поэтому очень важны ранняя диагностика заболевания и адекватная комплексная терапия, которые могут значительно «отодвинуть» сроки операции, а иногда и избежать ее.
– Что бы вы хотели пожелать всем нашим читателям?
– Сто лет вашим суставам обходиться без капремонта!
*Аваскулярный – без кровеносных сосудов, или имеющий плохое кровоснабжение.
Некроз коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Остеонекроз коленного сустава – это поражение костной ткани в результате нарушения кровоснабжения, приводящее к гибели костных клеток.
Рассказывает специалист ЦМРТ
Дата публикации: 09 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины остеонекроза
Первичный идиопатический асептический некроз коленного сустава, причины которого остаются невыясненными.
Вторичный остеоартроз, в развитии которого играют роль следующие факторы:
Симптомы
Стадии развития
По рентгенологическим признакам различают 5 стадий развития асептического некроза коленного сустава:
Как диагностировать
Для дифференциальной диагностики с другими патологиями опорно-двигательного аппарата делается общий и биохимический анализ крови.
Метод рентгенодиагностики на начальных стадиях некроза костей колена метод малоинформативен. Изменения на рентгенограммах: увеличение плотности костной ткани, микропереломы, сужение суставной щели появляются только на последних стадиях асептического некроза.
МРТ при асептическом некрозе коленного сустава выявляет дезорганизацию структуры, плотности костного вещества, минимальные очаги некроза еще при отсутствии клинической симптоматики.
Сцинтиграфия рекомендуется для дифференциальной диагностики некроза коленного сустава 3 степени с онкологией.
К какому врачу обратиться
Диагностикой и лечением заболеваний опорно-двигательного аппарата, в том числе и асептического некроза коленного сустава, занимается врач-ортопед.
Некроз бедренной кости
Асептический некроз головки бедренной кости (АНГБК) – патологическое состояние, которое характеризуется омертвлением костного мозга головки бедренной кости. Хронический процесс со временем приводит к обширному остеопорозу и остеонекрозу на фоне нарушения местного кровообращения.
Заболевание было описано почти сто лет назад, но детальное его изучение продолжается и сегодня. Медицинская статистика говорит о том, что мужчины практически в 8 раз болеют чаще женщин. Заболевание выявляют в возрасте от 20 до 40 лет.
У половины больных патологический процесс выявляется с обеих сторон. В 15% случаев АНГБК сочетается с асептическим некрозом мыщелков бедра, головкой плечевой кости.
Причины возникновения асептического некроза бедренной кости
В основе патогенеза асептического некроза бедренной кости всегда лежит несколько факторов. Процесс всегда возникает из-за нарушения питания костных и окружающих тканей вследствие расстройства кровообращения. Локальная ишемия развивается после сдавливания кровеносных сосудов, в результате тромбообразования или какого-либо заболевания сосудистой системы.
Из множества патогенетических факторов развития асептического некроза особое внимание уделяют:
Механическим воздействиям – травмам, ушибам, операционным вмешательствам, которые могли повлиять на целостность кровоснабжающих сосудов. Негативный результат механического повреждения может появиться через несколько лет.
Необоснованному приему некоторых лекарственных препаратов – гормональные, химиотерапевтические, глюкокортикоидние и нестероидные противовоспалительные средства при длительном использовании влияют на состав и качество крови, что повышает вероятность тромбоза.
Лучевому воздействию вследствие специализированной терапии, лучевой болезни.
Интоксикации алкоголем – частое употребление высоких доз спиртного негативно влияет на общий обмен веществ, разрушающим образом действует на сосудистые стенки. Параллельно происходит нарушение работы печени, повышение показателей холестерина. Стенки сосудов под влиянием этанола и холестерина утрачивают эластичность, утолщаются, а значит, происходит нарушение кровоснабжения бедренных костей.
Заболеваниям системы кроветворения.
Патологиям внутренних органов – панкреатиту, синдрому Кушинга, почечной и печеночной недостаточности.
Аутоиммунным заболеваниям – рассеянному склерозу, системной красной волчанке.
Заболеваниям позвоночного столба.
Симптомы некроза бедренной кости и его диагностика
Начало заболевания может быть внезапным или развиваться длительное время – это зависит от первопричины, локализации процесса, вовлечения обоих тазобедренных суставов. Как правило, при двустороннем процессе клиника отличается более яркой стремительной симптоматикой. Первым признаком болезни является болезненность в паховой области, в пояснично-крестцовом отделе позвоночника. При этом больной не отмечает отечности мягких тканей, повышения местной или общей температуры.
Приступы боли возникают от случая к случаю, но с прогрессированием болезни становятся интенсивнее и чаще. Ночные боли характерны для третьей стадии асептического некроза бедренной кости. Развитие мышечной атрофии, разрушение хрящевой ткани, выраженная болезненность становятся причиной того, что больной не может ходить, стоять несколько дней.
Двигательные ограничения нарастают по мере развития болезни. В первую очередь затрудняется отведение конечности, сокращается ротационный объем. Далее – нарушаются акты сгибания и разгибания бедра.
Во время осмотра явно определяется атрофия бедренных и ягодичных мышц. У больного визуализируется уплощение ягодицы и уменьшение объема бедра со стороны поражения.
Заболевание развивается около двух лет. Если больной не получает должного комплексного лечения, непременно развиваются осложнения в виде контрактур, коксартроза, укорочения пораженной конечности.
Для установления диагноза некроза головки бедренной кости, определения стадии развития патологии, травматолог-ортопед назначает ряд исследований:
лабораторные анализы на уровень воспалительных маркеров, которые говорят о степени разрушения костных структур;
анализ крови с целью выявления изменений эритроцитов, лейкоцитов, тромбоцитов, что может быть первопричиной основного заболевания;
ультразвуковая денситометрия – фиксирует изменения в бедренной кости;
рентгенография в четырех проекциях – позволяет полностью исследовать бедренную кость;
компьютерная томография – визуализирует особенности строения мягких и костных тканей;
МРТ – используется для более подробного изучения патологического очага при тяжелом течении заболевания.
На основании данных всестороннего обследования врач составляет программу лечения, физиотерапевтической реабилитации. В тяжелых случаях разрушения бедренной кости рассматривается вопрос о целесообразности хирургического вмешательства.
Стадии некроза головки бедренной кости
Асептический некроз головки бедренной кости развивается поэтапно. Специалисты выделяют стадии патологического процесса:
I стадия – начало болезни – длится около шести месяцев. На этом этапе происходит медленное разрушение губчатой сердцевины головки. Больные жалуются на боль, которая усиливается после нагрузки. В положении лежа состояние улучшается. Поочередно наступают периоды ремиссии и обострения.
II стадия – импрессионный перелом – продолжается до шести месяцев. На снимках определяется деформация, сжатие измененных костных балок. Больные отмечают, что боль становится постоянной, не утихает в положении лежа. Объем мышечных тканей бедра уменьшаются до 20%.
III стадия – секвестрация – протекает около двух лет. Головка бедра уплощается, увеличивается суставная щель. Запускается процесс рассасывания некротизированных частиц кости. На их месте образуется соединительная и хрящевая ткань. Пациенты говорят о сильной боли, трудностях при передвижении. Практически все больные используют трость, так как иначе ходить невозможно. Визуально определяется укорочение поврежденной конечности.
V стадия – деформирующий артроз – заключительный этап, характеризующийся появлением остеофитов, формированием кистозных полостей. Визуально определяется плоская головка бедренной кости, которая не соответствует суставной сумке. Больные не могут самостоятельно передвигаться, жалуются на острую боль, пронизывающую от ягодиц до поясницы.
Способы лечения асептического некроза головки бедренной кости
Запущенный некроз бедренной кости, который перешёл в позднюю стадию, потребует хирургического вмешательства. В лечебных целях проводят коррегирующую остеотомию, удаление костных фрагментов с последующим вживлением алло – или аутотрансплантатов, эндопротезирование.
При появлении специфических болевых ощущений необходимо обратиться к специалисту для установления точного диагноза. Признаки асептического некроза головки бедренной кости схожи с клинической картиной других дегенеративных процессов (артритом, артрозом), но терапия имеет принципиальные отличия. Обратитесь к специалистам Центра восстановительной медицины в Набережных Челнах для получения пояснений, установления верного диагноза и адекватной терапии.
Программа лечения асептического некроза головки бедренной кости зависит от стадии, на которой выявлено заболевание. В зависимости от тяжести процесса больным назначают:
средства, способствующие восстановлению костной ткани. Их принимают курсами, во время перерывов проводят аппаратную диагностику с целью контроля состояния головки бедра. Курс хондропротекторов повторяют 3–4 раза;
нестероидные противовоспалительные препараты – купируют болевой синдром, рефлекторный спазм бедренных мышц, подавляют очаги воспаления. На фоне расслабления мышц происходит нормализация местного кровотока, улучшение питания поврежденного участка кости;
сосудорасширяющие средства – необходимы для стимуляции кровотока в артериях. После нормализации кровообращения отмечается снижение болевого синдрома, улучшение сна;
витамин D – обеспечивает нормальное всасывание кальция из кишечника, способствует его накоплению в костной ткани.
В Центре работают физиотерапевты, в арсенале которых как современные, так и проверенные временем лечебные аппараты. Из физиотерапевтических методик целесообразно проведение сеансов:
Подробная информация о применяемой физиотерапии здесь.
Особое место в лечении некроза бедренной кости занимает лечебный массаж. Это не традиционное мануальное воздействие, а применение специального курса, разработанного для улучшения местного кровообращения, предотвращения атрофии мышечных волокон, восстановления питания мягких тканей бедра. Подробно узнать о техниках массажа, показаниях, противопоказаниях и стоимости можно здесь.
Узнать о стоимости услуг можно в прайсе. По телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62) вы можете записаться на прием, получить ответы на интересующие вопросы относительно диагностики и лечения.