Инфильтрат передней брюшной стенки что такое
Инфильтрат передней брюшной стенки что такое
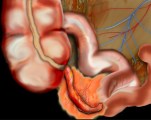
Абсцесс передней брюшной стенки.
Минайчев В. Ю., Конон Т. М.
Республиканский клинический госпиталь ИОВ им. П. М. Машерова.
Абсцессы и инфильтраты передней брюшной стенки являются осложнением ряда заболеваний, повреждений и оперативных вмешательств на органах брюшной полости, забрюшинного пространства и таза. Осложнения эти связаны: с уменьшением эффективности антибиотиков; с внедрением в медицинскую практику иммунодепрессивных и гормональных препаратов, которые подавляют реактивность организма; с массовой аллергизацией населения; с увеличением удельного веса группы больных пожилого и старческого возраста, страдающих нарушением обменных процессов, легочно-сердечной недостаточностью, избыточным весом, понижением реактивности организма, а также некоторым пренебрежением выполнения жестких требований правил асептики и антисептики.
Больной К., 72 лет, поступил в терапевтическое отделение Республиканского клинического госпиталя ИОВ им. П. М. Машерова 12. 01. 99г. в удовлетворительном состоянии с жалобами на общую слабость, ноющие боли в правой подвздошной области с иррадиацией в поясничную область, усиливающиеся при движении, периодические сжимающие боли за грудиной, купирующиеся приемом валидола, одышку, учащенное мочеиспускание.
В анамнезе у больного ИБС около 10 лет, сахарный диабет II типа около 12 лет, хронический пиелонефрит и мочекаменная болезнь. 24. 09. 98г. оперирован по поводу острой спаечной кишечной непроходимости в 6 ГКБ.
В терапевтическом отделении получал курс лечения по поводу ИБС, сахарного диабета, хронического пиелонефрита обеих почек.
С 18. 01. 99г. состояние больного ухудшается: беспокоят боли в надлобковой и паховых областях с иррадиацией в промежность и правое бедро, значительная болезненность при ходьбе и в покое, особенно ночью, повышение t тела до 37,5, снижение аппетита, тошнота.
Объективные данные: кожные покровы бледные, язык влажный, у корня обложен белым налетом. Над легкими дыхание везикулярное, хрипы не прослушиваются, ЧД – 18 в 1 мин. Тоны сердца приглушены, ритмичны, систолический шум на верхушке, ЧСС – 80 в 1 мин., АД – 150/95 мм. рт. ст. Живот и лапаратомный рубец мягкие, при пальпации отмечается болезненность в гипогастрии. Печень увеличена, на 3 см выступает из-под края реберной дуги.
Данные специальных методов исследования:
22. 01. 99г. Обзорная урограмма: теней конкрементов не выявлено. R-графия костей таза: Деструктивных изменений в костях таза не выявлено. Начальные дегенеративные изменения в тазобедренных суставах.
УЗИ органов брюшной полости от 22. 01. 99г. Заключение: Ультразвуковая картина хронического холецистита; хронического пиелонефрита обеих почек. Признаки гидронефроза левой почки. Киста правой почки.
Назначена антибактериальная инфузионная терапия.
Состояние больного без улучшения: сохраняются боли в надлобковой и паховых областях, в тазобедренных суставах, более выраженные справа, резкое ограничение ротации и отведения обеих ног. Боли более выражены в покое, особенно ночью. Появилась болезненность мышц правого бедра проксимальной части, капилляротоксикоз в области голеностопных суставов.
В крови нарастает лейкоцитоз до 13,6х10 9 /л, Нв – 59 г/л, СОЭ – 75 мм/час, мочевина повышается до 18 ммоль/л.
При пальпации живота в дистальной части лапаратомного рубца определяется уплотнение по ходу прямой мышцы живота. Было решено произвести УЗИ передней брюшной стенки датчиком 7,5 МГц.
УЗИ от 2. 02. 99г. проводилось на аппарате АU-4 (ESAOTE-BIOMEDICA) с цветным допплеровским картированием и энергетическим допплером.
У дистального края рубца на глубине 18 мм лоцируется уплотнение ткани 43х23 мм с гипоэхогенным участком в центре. Над лонным сочленением на глубине 11 мм лоцируется такой же участок 35х24 мм с эхонегативными очагами разряжения в центре. В правой паховой области с переходом на правое бедро на глубине 12 мм лоцируется эхонегативный участок с неровными нечеткими контурами 33х37 мм с взвешенными в нем мелкими экопозитивными образованиями. Кровотока в вышеуказанных патологических образованиях при ЦДК не определяется. Заключение: Абсцесс (флегмона) передней брюшной стенки, мышц правого бедра?
Для подтверждения диагноза произведена КТ органов малого таза (2. 02. 99г.). Определяется неравномерное утолщение левой прямой мышцы живота в разряжением структуры верхнего края симфиза. В медиальной группе мышц правого бедра определяется утолщение мышц с наличием жидкостного образования в мышцах. Заключение: Инфильтрат передней брюшной стенки. Абсцесс в медиальной группе мышц правого бедра.
Данные обзорной R-графии брюшной пролости (3. 02. 99г): Определяется расширение лонного сочленения, замыкательные пластинки лонных костей нечеткие. Заключение: R-картина симфизита.
5. 02. 99г. произведена операция вскрытия абсцесса передней брюшной стенки, получено небольшое количество мутного гноя с «хлопьями». Назначена адекватная антибиотикотерапия, дренаж раны. Состояние больного нормализовалось.
Проведено контрольное УЗИ (19. 02. 99г.). Динамика положительная. Деструктивных изменений тканей передней брюшной стенки не выявлено. В правой паховой области лоцируется осумкованный субстрат с мелкими эхопозитивными включениями.
Инфильтрат
Инфильтрат — это скопление в тканях организма клеточных элементов, несвойственных для этой области, а также крови и лимфы. Его формирование сопровождается увеличением ткани в объеме, она уплотняется, меняет цвет, в очаге ощущается болезненность.
Лечение и прогноз этого состояния зависят от вида и причины его возникновения:
В медицине выделяется еще несколько разновидностей этого состояния.
Представляет собой скопление различных клеток в легочной ткани. При этом ткань уплотняется, увеличивается в объеме, а работа органов дыхания затрудняется. Причина образования инфильтрата легкого — проникновение инфекции и паразитов (аскаридоз), развитие опухоли, аллергический процесс.
Для определения патологии решающую роль играет рентгенологическое обследование. Также назначаются анализы крови для определения природы болезни и возможных возбудителей.
Лечение зависит от причины патологии. Терапию назначает врач-пульмонолог.
Инфильтрат после операции — это осложнение, возникшее в результате хирургического вмешательства. Причина развития патологии — инфицирование и травматизация тканей.
Также возникновению инфильтратов способствует нарушение кровообращения в области вмешательства и сниженная сопротивляемость инфекциям в послеоперационном периоде.
Патология развивается постепенно. Она обнаруживается на первой или второй неделе после операции. У человека поднимается температура, появляются боли в области брюшной полости, возникает задержка стула. В области вмешательства врач определяет болезненное уплотнение.
Инфильтрат опасен остановкой затягивания послеоперационной раны и ее нагноением, поэтому сразу при его обнаружении хирург назначает антибиотикотерапию.
Патология развивается на месте подкожных или внутримышечных уколов. Чаще всего инфильтрат возникает после инъекций в ягодичную мышцу: появляется болезненность, при пальпации обнаруживается уплотнение. Кожа краснеет, температура поднимается до субфебрильных цифр.
Причиной развития становится нарушение правил постановки уколов (тупые иглы, быстрое введение препарата, частые инъекции в одну и ту же область, несоблюдение правил асептики).
Для лечения инфильтрата используются местные средства (йодная сетка), методы физиотерапии (электрофорез), УВЧ и антибиотикотерапия.
Это осложнение острого аппендицита, которое проявляется в виде спаянных между собой тканей аппендикса с органами, расположенными поблизости (слепая кишка, тонкая кишка, сальник).
Образование формируется на 2–5 день от начала болезни. После формирования инфильтрата острую боль в правой подвздошной области сменяет тупая и ноющая. В крови также определяется воспаление (повышенное СОЭ, лейкоцитоз). Температура поднимается до субфебрильных цифр. Со временем уплотнение может нагноиться или рассосаться. Образование лечится консервативным путем: врач назначает антибиотики, физиотерапевтические процедуры. Через 2 месяца проводится плановая аппендэктомия.
Инфильтрат передней брюшной стенки что такое
Основной причиной возникновения этих осложнений считается отторжение шовного материала, другие причины рассматриваются редко, в связи с чем все инфильтративно-воспалительные процессы в области сформировавшегося рубца в отдаленном постгоспитальном периоде воспринимаются хирургами как амбулаторного, так и стационарного звена как нечто рутинное, не требующее углубленных обследований и морфологической верификации. Традиционно диагноз ставится по внешним клиническим признакам и регистрируется в медицинской документации как «лигатурный» свищ, абсцесс, инфильтрат и т.д. [5; 9].
Исторически сложившееся мнение о том, что диагностика и лечение «лигатурных» осложнений не представляет трудностей, сформировало стереотипный подход к данной категории больных, а осложнения поставило в разряд «простых» и «не заслуживающих» внимания [7; 9].
Объект, материал и методы исследования
С целью анализа возникающих трудностей диагностики и структуры ошибок в лечении больных с изучаемой патологией нами было проведено комплексное клинико-морфологическое обследование и лечение 395 пациентов, поступивших в отделение гнойной хирургии МУЗ «Городская клиническая больница № 2 им. В.И. Разумовского» г. Саратова за период с 2001 по 2005 г. с наличием инфильтратов, свищей и абсцессов послеоперационного рубца, классифицируемых в истории болезни как «лигатурные».
Образованию гнойно-воспалительных процессов у этих пациентов предшествовали разнообразные хирургические вмешательства на органах брюшной полости и забрюшинного пространства, выполненные в различных стационарах города и области. Среди исследуемых были 171 (43,3%) мужчина и 224 (56,7%) женщины, средний возраст которых составил 42±7,5 лет. Сроки возникновения осложнения составляли от 2 месяцев до 35 лет послеоперационного периода. Из 395 госпитализированных 128 (32,4%) пациентов получали консервативную терапию, 267 (67,6%) были повторно оперированы, с обязательным гистологическим исследованием операционного материала. В случаях консервативной терапии выполнялась биопсия субстрата осложнения, при этом фиксировались все случаи расхождения предполагаемого и окончательного диагноза, подтверждаемые инструментально, морфологически или устанавливаемые интраоперационно. Для подтверждения и верификации клинически устанавливаемого диагноза оценивались качество и объем ранее проводимого обследования, анализировались и учитывались длительность и виды проводимой терапии, ее результаты на амбулаторно-поликлиническом и госпитальном этапах, что позволило сделать ряд интересных наблюдений и практических выводов.
Результаты исследования
При анализе клинических данных, операционного и биопсийного материала и с учетом операционных находок, полученных в ходе обследования и лечения исследуемой группы пациентов, только у 199 (50,4%) больных причиной инфильтративно-воспалительных процессов области оперативного доступа являлся лигатурно-шовный материал. В 196 (49,7%) случаях причины носили «нелигатурный» характер, представляя собой морфологически неоднородную группу, включающую около 20 нозологических форм, осложнений заболеваний и оперативных вмешательств, ведущим симптомом которых являлось наличие свища, абсцесса либо инфильтрата в проекции послеоперационного рубца с отхождением лигатур. Каждая клинико-анатомическая форма имела свои нюансы клинического течения, лечения и прогноза, которые были видны при групповом ретроспективном анализе и не проявлялись при рутинном физикальном обследовании.
Определенные затруднения вызвала дифференциальная диагностика истинных лигатурных свищей и послеоперационных свищей органов брюшной полости и забрюшинного пространства (тонко- и толстокишечные, желчные, панкреатические, печеночные, мочевые, гинекологические), свищей после самопроизвольного вскрытия внутрибрюшных абсцессов, которые были диагностированы нами в 59 (14,9%) и 15 (3,8%) наблюдениях.
В 13 (3,3%) наблюдениях диагностирован эндометриоз рубцовой ткани, который клинически расценивался как лигатурный абсцесс, и только морфологическое исследование позволило верифицировать диагноз. Значительно реже на основании полученных при цитогистологическом исследовании тканей области оперативного доступа брюшной стенки встречались: актиномикоз (0,5%), эхинококкоз послеоперационного рубца (0,5%), панкреатический свищ, наружный маточный свищ, внелегочный туберкулез (0,5%), цирроз печени, диагностируемые по одному разу. Довольно редкой патологией послеоперационного рубца являлась его оссификация и атерома рубца, наблюдаемые нами в 2 случаях.
В 8% клинических наблюдений причинами гнойно-воспалительных процессов области послеоперационного рубца являлись случайные находки: перфорация дивертикула сигмовидной кишки с абсцедированием и образованием свища в рубце после ранее перенесенного грыжесечения, перфорация рыбьей костью с образованием абсцесса в старом рубце, абдоминальный десмоид и т.д. В 7,4% отмечены сочетания перечисленных причин.
По нашим наблюдениям, данные только физикального исследования приводят к диагностическим ошибкам в 49,7% случаев. Данные дополнительных методов исследования в 31,1% наблюдений оказываются малоинформативны. Установить правильный диагноз в 24,6% наблюдений удалось только при лапаротомии, а в 44,3% случаев только после морфологического исследования операционного материала и только в 31,1% наблюдений клинически.
Обсуждение полученных результатов
Таким образом, возможность распознавания характера патологического процесса без микроскопической оценки макропрепарата ограниченна. В связи с этим считаем целесообразным и обязательным у больных с патологией области послеоперационного рубца включать в план лечебно-диагностических мероприятий цитологическое и гистологическое исследование, что позволит уменьшить число ошибок в тактике лечения.
Следует отметить, что в литературе спектр дифференциальных заболеваний, протекающих под маской гнойной хирургической патологии, не очерчен, отсутствует обязательный объем обследования, а имеющиеся сведения разрозненны, схематичны и мало дают возможностей для применения их на практике, значительно чаще встречается узкоспециализированный подход к проблеме.
Заключение
Таким образом, несмотря на кажущуюся, на первый взгляд, простоту клинической симптоматики, диагностика рубцовых трансформаций не всегда оказывается простой, а лечение затягивается на многие месяцы и годы. Это позволило нам акцентировать внимание хирургов на индивидуальный, дифференцированный подход к рассматриваемой категории пациентов.
Мы думаем, что повышение эффективности дифференциально-диагностического поиска путем анализа диагностических ошибок у больных с послеоперационными инфильтративно-свищевыми изменениями в области послеоперационных рубцов, протекающими под маской различных хирургических заболеваний, будут иметь не только важное практическое, но и научное значение.
Рецензент:
Аппендикулярный инфильтрат
Аппендикулярный инфильтрат — это одно из осложнений острого аппендицита. Представляет собой воспалительную опухоль, которая включает червеобразный отросток с окружающими его органами (слепой кишкой, сальником). Заболевание проявляется тупыми болями справа внизу живота, слабостью, субфебрильной температурой тела. Для постановки диагноза используют различные методы визуализации органов брюшной полости — УЗИ, КТ, диагностическую лапароскопию. Вспомогательное значение имеют клинический и биохимический анализы крови. коагулограмма. В типичных случаях аппендикулярного инфильтрата показано консервативное лечение с отсроченной аппендэктомией.
МКБ-10
Общие сведения
Распространенность аппендикулярного инфильтрата (АИ), по разным данным, составляет от 2% до 10%. Заболевание чаще диагностируется у пожилых пациентов, для которых характерна стертая клиническая картина воспаления аппендикса. У женщин осложнение развивается чаще, чем у мужчин. Высокие показатели распространенности аппендикулярного инфильтрата зарегистрированы у детей. Летальность при АИ составляет 0,34-0,36%. Патология имеет важное значение для хирургии, поскольку свидетельствует о несвоевременной или неполной диагностике аппендицита.
Причины
Аппендикулярный инфильтрат как осложнение аппендицита имеет такие же этиологические факторы. Его развитие связано с проникновением микробной флоры в червеобразный отросток и следующими за этим воспалительными изменениями в органе. Инфильтрат образуется при распространении патологического процесса за пределы аппендикса, вовлечении соседних петель кишечника, сальника. В хирургии выделяют три главные причины формирования АИ:
Патогенез
Аппендикулярный инфильтрат по структуре является воспалительной опухолью. Процесс воспаления затрагивает не только аппендикс, но и соседние ткани. На начальных этапах болезни формируется «рыхлый» инфильтрат, в котором органы не связаны между собой. По мере прогрессирования воспалительный процесс переходит в стадию пролиферации, на которой образуются соединительнотканные спайки. В таком случае возникает «плотный» АИ.
Симптомы аппендикулярного инфильтрата
Зачастую начало заболевания по клинической картине напоминает типичный острый аппендицит. Человек жалуется на сильные схваткообразные боли в правой подвздошной области, которые появляются внезапно. Болевые ощущения сопровождаются тошнотой, одно- или двукратной рвотой. Реже отмечаются диарея или болезненность при мочеиспускании. Характерно повышение температуры тела до 37-38 °С, слабость.
При атипичном начале характер и интенсивность болей меняется. В течение нескольких дней больного беспокоят ноющие или тупые боли справа в боку, которые имеют умеренную интенсивность. Болевой синдром в подобных клинических случаях может оказаться единственным проявлением аппендикулярного воспаления. Подобная клиническая симптоматика, как правило, встречается у людей пожилого и старческого возраста, ослабленных пациентов.
Спустя 2-3 дня после манифестации заболевания на фоне болевого синдрома начинает формироваться болезненная воспалительная опухоль. Больной может ее прощупать самостоятельно: инфильтрат представляет собой плотное и умеренно подвижное образование в правом нижнем квадранте живота. При этом постепенно уменьшаются боли в покое. Болезненность усиливается при наклонах туловища вперед и вправо. Температура тела при аппендикулярном инфильтрате держится на уровне 37-37,5 °С.
Осложнения
При несвоевременном лечении АИ есть высокая вероятность развития аппендикулярного абсцесса. При формировании гнойника вокруг воспаленного аппендикса самочувствие резко ухудшается. Наблюдается фебрильная лихорадка с периодами озноба, боли становятся постоянными и очень интенсивными. Такое состояние требует неотложной хирургической помощи, при отсутствии которой у 90-95% пациентов возникает перитонит.
Среди поздних осложнений аппендикулярного инфильтрата основную роль играет спаечная болезнь. После перенесенного воспаления формируются перемычки между петлями кишечника, которые нарушают нормальный транспорт каловых масс по кишечнику. Под действием провоцирующих факторов спайки приводят к механической кишечной непроходимости, некрозу участка кишечника.
Диагностика
Опытный хирург ставит предварительный диагноз уже на основании объективного осмотра. Обращает на себя внимание опухоль в области проекции аппендикса, которая имеет плотноэластическую консистенцию, болит при надавливании. Далее для диагностики аппендикулярного инфильтрата применяют следующие лабораторные и инструментальные методы:
Лечение аппендикулярного инфильтрата
Консервативная терапия
Аппендикулярный инфильтрат — единственное из осложнений аппендицита, которое подлежит медикаментозной терапии. Лечение проводится только в условиях стационара. Подбираются этиотропные антибактериальные препараты широкого спектра. Местно на правую подвздошную область применяют холод, методы физиотерапии. Спустя 10-14 дней от начала проведения такой терапии инфильтрат рассасывается, аппендикулярные симптомы исчезают.
Хирургическое лечение
Если заболевание удалось купировать консервативным путем, спустя 3-4 месяца рекомендовано проведение плановой аппендэктомии. Операция предназначена для профилактики рецидивов воспалительного процесса. В абдоминальной хирургии для удаления аппендикса используют лапароскопическое оборудование. Операция проходит с небольшими разрезами кожи и минимальным повреждением тканей, что ускоряет реабилитационный период.
При нагноении аппендикулярного инфильтрата рекомендовано оперативное вмешательство в кратчайшие сроки. Производится вскрытие и дренирование гнойника, после чего самочувствие быстро улучшается. Обычно в таких ситуациях удаление червеобразного отростка не проводят, поскольку операция чревата осложнениями. Плановая аппендэктомия выполняется спустя 6 месяцев после первого этапа лечения.
Прогноз и профилактика
При своевременной комплексной терапии аппендикулярного инфильтрата пациенты полностью выздоравливают, никаких отдаленных осложнений болезни не возникает. Прогноз ухудшается при трансформации АИ в абсцесс или местный перитонит. Профилактика заболевания включает раннюю диагностику и адекватную хирургическую помощь при остром аппендиците, что особенно важно для ослабленных и пожилых больных.
Профилактика абсцедирования воспалительных инфильтратов мягких тканей в амбулаторной хирургии
Как показывают статистические данные, из всех первичных обращений к хирургу поликлиники до 70 % приходится на гнойно-воспалительные заболевания мягких тканей. Чаще всего по такому поводу приходят рабочие, в основном имеющие низкую
Как показывают статистические данные, из всех первичных обращений к хирургу поликлиники до 70 % приходится на гнойно-воспалительные заболевания мягких тканей. Чаще всего по такому поводу приходят рабочие, в основном имеющие низкую квалификацию труда и неблагоприятные условия труда, или работники умственного труда, причем высококвалифицированные, которым пришлось что-нибудь сделать собственными руками. Характерной особенностью при обращении по поводу фурункула, абсцесса, гидраденита, панариция и т. п. является классическая, ярко выраженная клинически, «студенческая» картина острого гнойного воспаления мягких тканей вследствие запущенности процесса, долгого «выжидания», разнообразного, но безуспешного самолечения, уверенности в том, что «само пройдет». Как правило, такие пациенты не нуждаются в госпитализации, и тактика их лечения не вызывает каких-либо вопросов у амбулаторных хирургов. В большинстве случаев для таких пациентов вполне достаточно проведения малого оперативного вмешательства — вскрытия гнойника и санации его полости в условиях перевязочной под местной анестезией.
Анализ первичных посещений пациентов хирургического кабинета поликлиники выявляет факт преобладания обращений больных с неосложненными формами гнойно-воспалительных заболеваний на поздних сроках. Основная часть больных обращалась к хирургу только на 4–5-е сутки после появления признаков местного воспаления. Сбор анамнеза и беседа с пациентом показывают, что основными причинами позднего визита больных являются неосведомленность о заболевании и его возможных осложнениях и последствиях, попытки самолечения гнойно-воспалительных заболеваний мягких тканей в домашних условиях (применение мазей, компрессов, прикладывания капустного листа и т. п.), нежелание рабочих обращаться за листком временной нетрудоспособности, а также несерьезное отношение к своему заболеванию. Решению проблемы может способствовать комплекс организационных мероприятий, включающий в себя активную санитарно-просветительскую работу, своевременное выявление больных с гнойно-воспалительными заболеваниями мягких тканей, в частности профилактический осмотр на предприятиях рук рабочих на наличие микротравм и гнойных осложнений, а также повышение квалификации терапевтов поликлинического звена в вопросах диагностики и профилактики этих заболеваний.
Однако у ряда пациентов после адекватно проведенного местного лечения (вскрытия гнойно-воспалительного очага, эвакуации гнойно-некротических масс, санации и в конечном итоге полного заживления полости гнойника) возникают часто рецидивирующие фурункулы других локализаций, т. е. речь идет о фурункулезе. Хронический рецидивирующий фурункулез характеризуется вялотекущим течением с периодическими обострениями, наличием множественных очагов различной локализации, резистентностью к проводимой антибактериальной терапии. Высокий уровень заболеваемости пиодермией и фурункулезом обусловлен в первую очередь широким распространением в природе стафилококков и стрептококков, являющихся этиологическими агентами, вызывающими эти заболевания. Наиболее частый причинный агент — стафилококки (золотистый и в последнее время эпидермальный).
В патогенезе фурункулеза, помимо вирулентности и патогенности различных штаммов кокков, имеет большое значение наличие предрасполагающих сопутствующих заболеваний (в первую очередь сахарного диабета или нарушения толерантности к глюкозе, заболеваний ЖКТ и печени, астении на фоне перенесенных инфекций или операций, длительного лечения глюкокортикостероидными препаратами). В ряде работ (S. Laube) отмечено наличие аллергического компонента при фурункулезе у лиц старшего возраста, сопровождающегося повышением общего IgE.
По результатам работы, выполненной в НИИ иммунологии, фурункулез является одним из клинических проявлений так называемой спонтанной иммунологической недостаточности. В изучении возникновения и развития хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, большое внимание уделяется нарушению нормального функционирования и взаимодействию различных звеньев иммунной системы. Наиболее диагностически значимыми являются изменения фагоцитарного и гуморального иммунитета, а также их сочетанная патология.
В настоящее время хронический рецидивирующий фурункулез расценивается как частный случай вторичных иммунодефицитных состояний, а выявляемые иммунологические сдвиги у больных фурункулезом способствуют широкому внедрению в амбулаторную практику неспецифической иммунокоррекции. Среди иммунокорригирующих препаратов традиционно используются Тактивин, Тималин, Иммунофан. В наиболее тяжелой ситуации возможна заместительная терапия иммуноглобулинами для внутривенного введения. Однако отнести проблему лечения и профилактики рецидивирующего фурункулеза к полной компетенции иммунологов не удается, так как даже после полноценного обследования иммунного статуса пациента не всегда возможно выявить какие-либо грубые отклонения от нормальных показателей. В частности, в классификации пациентов с клинико-лабораторными проявлениями иммунодефицита одна из трех групп обозначена как «лица, имеющие только клинические признаки нарушения иммунитета без изменения параметров иммунного статуса».
Часто больные с рецидивирующими фурункулами становятся постоянными клиентами хирургических отделений, подвергаясь многочисленным оперативным вмешательствам, дающим кратковременный клинический эффект. Несомненно, такие пациенты должны быть всесторонне обследованы и при необходимости направлены к терапевту, гастроэнтерологу, ЛОР-специалисту, тем более что, по данным литературы, в 80 % случаев у них выявляются очаги хронической инфекции, локализующиеся в ЖКТ и ЛОР-органах. Таким образом, в настоящее время рецидивирующий фурункулез рассматривается не как локальное кожное воспаление, а как общесоматическое заболевание, возникающее в результате воздействия различных провоцирующих факторов, которые при наличии предрасполагающих иммунологических дефектов приводят к дебюту и хронизации пиодермии.
В зависимости от распространенности и выраженности воспалительного процесса хронический рецидивирующий фурункулез классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с хорошо пальпируемыми регионарными лимфатическими узлами, с рецидивами 1–2 раза в год, без явлений интоксикации.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, с ярко выраженной воспалительной реакцией с рецидивами от 1 до 3 раз в год. Иногда обострения сопровождаются увеличением регионарных лимфатических узлов, лимфангитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Тяжелая степень фурункулеза — диссеминированные, множественные, непрерывно рецидивирующие очаги со слабой местной воспалительной реакцией, непальпируемыми или слегка пальпируемыми регионарными лимфатическими узлами, сопровождающиеся симптомами общей интоксикации.
Нет сомнения в необходимости воздействия на этиологический фактор заболевания. В связи с этим пациенты с хроническим фурункулезом, как правило, получают множественные и длительные курсы антибактериальных препаратов. К сожалению, бесконтрольное применение антибактериальных препаратов привело к распространению антибиотикорезистентных форм стафилококка. Одним из путей решения описанной сложной ситуации является подбор антибактериального препарата, к которому пока сохранена чувствительность микроорганизмов. В частности, может быть использован препарат Фуцидин, действующим веществом которого является фузидиевая кислота — антибиотическое вещество, образуемое при биосинтезе грибом Fusidium coccineum. По своей химической структуре фузидиевая кислота не относится ни к одной группе антибактериальных препаратов, являясь соединением, по строению более близким к сердечным гликозидам, стероидным гормонам и холестерину. Не проявляя активности сердечных гликозидов и гормонов, Фуцидин оказывает эффективное противомикробное действие в отношении грамположительных кокков, причем максимально — в отношении стафилококков. Видимо, нетипичное химическое строение и отсутствие широкого использования объясняют чувствительность к Фуцидину стафилококков, устойчивых к пенициллинам, аминогликозидам, макролидам и другим антибиотикам.
Фуцидин получил распространение в дерматологической практике в качестве препарата для местного лечения при фолликулитах и пиодермии. Это послужило основанием для его местного применения в амбулаторной хирургии при гнойно-воспалительных заболеваниях мягких тканей в стадии инфильтрации для предотвращения абсцедирования.
В исследование были включены 28 человек с рецидивирующими гнойно-воспалительными заболеваниями мягких тканей. Все пациенты были трудоспособного возраста, от 22 до 54 лет, средний возраст составил 32,3 ± 5,2 года, преобладали женщины (19 женщин и 9 мужчин). Все больные обратились к амбулаторному хирургу по поводу самостоятельно обнаруженного болезненного уплотнения в коже различной локализации с умеренно выраженными воспалительными признаками. У большинства пациентов (75 %) при осмотре были выявлены фурункулы в стадии воспалительной инфильтрации с локализацией на передней и внутренней поверхности бедра, на спине, на задней поверхности шеи, в подбородочной области. У 3 из этих пациентов фурункулы были множественными, с явлениями лимфангита и регионарного лимфаденита, у остальных — единичными, без выраженной воспалительной реакции, с умеренным увеличением регионарных лимфатических узлов. Помимо описанных больных, в исследование вошли 4 женщины с явлениями начинающегося гидраденита подмышечной области и 3 мужчин 22–28 лет с воспалительными уплотнениями в проекции послеоперационного рубца после иссечения эпителиального копчикового хода (операции выполнялись 1–2 года назад, заживление полное, до исследования подобных жалоб не возникало).
Главным критерием отбора пациентов являлось отсутствие у них признаков абсцедирования инфильтративных очагов и, соответственно, необходимости в срочном оперативном вмешательстве. Все пациенты ранее обращались за хирургической помощью по поводу абсцедирующих фурункулов другой локализации либо подмышечных гидраденитов, в связи с которыми перенесли неоднократные вскрытия и санации гнойных очагов и курсы антибиотикотерапии. Отметим, что первичное обращение к хирургу по поводу воспалительного заболевания мягких тканей в большинстве случаев происходит в стадии ярко выраженного нагноения, когда возможности консервативных мероприятий уже неактуальны.
Пациенты с хроническим рецидивирующим фурункулезом, перенесшие ранее неоднократные хирургические манипуляции и стремящиеся избежать их повторения, обращаются к врачу, как правило, в начальной стадии гнойно-воспалительного процесса. В стадии инфильтрации можно рекомендовать обработку воспалительного уплотнения растворами антисептиков, согревающие компрессы, различные физиотерапевтические процедуры — УВЧ, лазеро- и магнитотерапию, УФ-облучение, электрофорез с антибиотиками. Обкалывание инфильтрата раствором новокаина с антибиотиками применяется в настоящее время крайне редко. Влажные компрессы могут способствовать размягчению и мацерации кожи над инфильтратом, приводящими к распространению воспалительного процесса. Физиотерапевтические процедуры безопасны и высокоэффективны, однако ежедневное их выполнение в условиях поликлиники зачастую требует больших временных затрат и поэтому не всегда приемлемы для работающих людей.
У пациентов с воспалительными инфильтратами различной локализации в качестве монотерапии применялось местное лечение препаратом Фуцидин в виде крема или мази. В проведенном в Германии исследовании была отмечена очень высокая степень проникновения действующего вещества — фузидиевой кислоты — при нанесении препарата на неповрежденную кожу, благодаря чему обеспечивался хороший локальный антибактериальный эффект в очаге воспаления. Общая антимикробная терапия в этой ситуации не применялась ввиду отсутствия клинических и лабораторных признаков общей интоксикации. Пациентам с наличием нескольких инфильтратов (от 2 до 4) с локализацией на нижних конечностях и явлениями лимфангита и пахового лимфаденита крем в небольшом количестве наносился как на область воспалительных уплотнений, так и по ходу лимфатических сосудов и в проекции паховых лимфоузлов.
Параллельно больным проводилось полноценное плановое обследование для выявления сопутствующей соматической патологии и нарушений иммунного статуса.
В результате обследования установлено, что у 1 пациентки заболевание оказалось проявлением развития сахарного диабета, у 4 пациентов выявлено нарушение толерантности к углеводам, у 5 больных при посеве из полости носоглотки был обнаружен коагулазоположительный золотистый стафилококк. Все пациенты консультированы иммунологом — грубых нарушений иммунного статуса выявлено не было, после купирования воспалительных явлений всем пациентам были назначены курсовые приемы иммунокорректоров.
При лечении Фуцидином была отмечена хорошая переносимость препарата, аллергических реакций не отмечалось. Субъективно некоторый регресс болевого синдрома и локальных воспалительных явлений пациенты наблюдали в среднем спустя 2–3 сут после начала применения препарата, однако уже спустя сутки частью больных были отмечены стабилизация прогрессивно нарастающих до этого болевых ощущений и уменьшение локальной гипертермии. Полное купирование болей и воспалительных явлений со значительным уменьшением размеров инфильтрата происходило в среднем на 4–5-е сутки использования препарата. В итоге признаки воспаления мягких тканей полностью исчезли у 25 больных (89 %) благодаря только консервативному местному лечению. Малоэффективной оказалась терапия у 3 женщин. У одной оказался впервые выявленный сахарный диабет, у другой — нарушение толерантности к углеводам; еще у одной больной в ходе динамического наблюдения было отмечено абсцедирование подмышечного гидраденита и понадобились его вскрытие и санация, а также санация носоглотки и иммунокорригирующее лечение. Первые две пациентки имели исходно множественные (в количестве 3 и 4) фурункулы в области бедер с явлениями лимфангита и полиаллергия на антибактериальные препараты. Им понадобилось хирургическое вскрытие нагноившихся фурункулов в количестве 1 и 2 соответственно, остальные инфильтраты регрессировали без остаточных явлений.
Таким образом, своевременно начатое консервативное лечение гнойно-воспалительных заболеваний мягких тканей в инфильтративной стадии дает хороший эффект в купировании воспалительных явлений и предотвращении нагноения воспалительного инфильтрата. Важным критерием при выборе антибактериального препарата для местной терапии являются хорошая проникающая способность антибиотика, обеспечивающая его доставку к тканям в воспалительном очаге, и предполагаемая эмпирически высокая чувствительность к нему этиологического агента. Возможность избежать множественных, часто повторных, оперативных вмешательств позволяет обеспечивать хороший косметический эффект и психологический комфорт для больных, а также сохранить трудоспособность пациентов в период амбулаторного лечения.
Литература
М. А. Засорина, кандидат медицинских наук
МСЧ № 2, Москва