Инозин пранобекс или изопринозин что лучше
Опыт использования инозина пранобекса при ВПЧ-ассоциированных поражениях слизистых оболочек и кожи у женщин
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Заболевания, ассоциированные с вирусом папилломы человека (ВПЧ), являются одной из важнейших проблем в акушерстве и гинекологии. Вирус вызывает целый ряд заболеваний кожи и слизистых оболочек. В настоящее время известно уже более 200 типов папилломавирусов, причем 40 из них поражают мочеполовые органы. Инфицированность населения Земли папилломавирусом впечатляет – им инфицировано около 600 млн жителей планеты, причем у 28% зараженных в процессе задействованы онкогенные типы вирусов [16, 17].
В связи с резким ростом инфицированности населения ВПЧ, значительной его контагиозностью и способностью вызывать злокачественную патологию диагностика и лечение заболеваний, ассоциированных с папилломавирусной инфекцией, привлекают особое внимание акушеров-гинекологов. Согласно данным ВОЗ, папилломавирусная инфекция является наиболее распространенной инфекцией, передающейся половым путем; в Европе инфицированность ею населения репродуктивного возраста составляет 20–60% [1, 3, 14].
На сегодняшний день доказано, что папилломавирусная инфекция является ведущей причиной рака шейки матки [2, 15, 18, 20]. При инвазивном раке шейки матки в 95–100% случаев выявляется ВПЧ.
Как показали исследования последних лет, большинство женщин на протяжении жизни инфицируются ВПЧ. Так, например, более 80% женщин заражаются ВПЧ уже через 2 года после начала половой жизни, при этом даже при наличии одного полового партнера 20% женщин являются зараженными ВПЧ [10, 13]. Благодаря работе иммунной системы первичное заражение ВПЧ в большинстве случаев остается незамеченным и не сопровождается какими-либо последствиями. Однако тем, у кого самоэлиминации вируса не произошло, приходится жить с ВПЧ и бороться с его разрушающим действием. ВПЧ обнаруживают у 99,7% женщин с гистологически подтвержденным диагнозом рака шейки матки. При этом нередко определяется инфицированность различными типами ВПЧ, в т. ч. у женщин с нормальной цитологией.
Рак шейки матки представляет собой важную социальную проблему. На сегодняшний день он является одной из основных причин смерти от злокачественных опухолей у женщин в возрасте 15–40 лет. Особенно заметный рост наблюдается в группе моложе 29 лет, где прирост этого показателя за прошедшее десятилетие составил 150% [4].
Папилломавирусы передаются только от человека к человеку. Основным путем заражения ВПЧ является половой (включая орогенитальные и анальные контакты). Доказана возможность передачи папилломавирусной инфекции от матери плоду с поражением гортани (ларингеальный папилломатоз) и появлением аногенитальных бородавок у новорожденного, а также способность поражать клетки трофобласта, что может являться причиной прерывания беременности [15, 20].
Инкубационный период при заражении ВПЧ составляет от 3 мес. до нескольких лет.
Факторами риска инфицирования ВПЧ являются:
• раннее начало половой жизни;
• наличие более 3-х половых партнеров;
• наличие одного полового партнера, у которого множество половых партнеров;
• курение;
• наличие других инфекций, передающихся половым путем;
• нарушение иммунитета;
• факторы окружающей среды, условия жизни и работы.
По онкогенной опасности для человека условно выделяют три группы типов папилломавирусов (табл. 1):
• неонкогенные папилломавирусы ‒ никогда не приводят к озлокачествлению вызванного ими процесса;
• онкогенные папилломавирусы низкого риска – при определенных условиях (достаточно редко) могут приводить к озлокачествлению вызванного процесса;
• онкогенные папилломавирусы высокого онкогенного риска ‒ под влиянием различных факторов приводят к озлокачествлению вызванного ими процесса и являются доказанным этиологическим фактором рака шейки матки.
Течение папилломавирусной инфекции во многом зависит от состояния иммунной системы. В 70–80% случаев оно может быть транзиторным, и тогда наблюдается спонтанное очищение пораженной ткани от ВПЧ. Данный благоприятный исход возможен у молодых женщин с нормальным состоянием иммунной системы.
Латентное течение ВПЧ-инфекции характеризуется отсутствием каких-либо клинических и морфологических изменений при обнаружении ДНК вируса. В данном случае требуется наблюдение и постоянный контроль за состоянием эпителия шейки матки, влагалища и вульвы [11, 19].
В 20–30% случаев при ВПЧ-инфекции наблюдается прогрессирование заболевания. После элиминации вируса у части женщин сохраняются субклинические проявления инфекции, которые могут переходить в клиническую фазу у женщин с нарушением иммунитета [12]. ВПЧ довольно долго персистирует в многослойном плоском эпителии, что способствует рецидивированию заболевания.
По варианту течения и глубине поражения ВПЧ-ассоциированные заболевания нижнего отдела гениталий делятся на следующие формы [11, 12]:
1. Клинические (видимые невооруженным глазом):
– экзофитные кондиломы (остроконечные типичные, папиллярные, папуловидные);
– симптоматические цервикальные интраэпителиальные неоплазии.
2. Субклинические (невидимые невооруженным глазом и бессимптомные, выявляемые только при кольпоскопии и/или цитологическом либо гистологическом исследовании):
– плоские кондиломы (типичная структура с множеством койлоцитов);
– малые формы (различные поражения многослойного плоского эпителия и метапластического эпителия с единичными койлоцитами);
– кондиломатозный цервицит/вагинит.
3. Латентные (отсутствие клинических, морфологических или гистологических изменений при обнаружении ДНК ВПЧ).
4. Цервикальная интраэпителиальная неоплазия (CIN) или плоскоклеточные интраэпителиальные поражения (SIL) и рак шейки матки:
‒ CIN I – слабая дисплазия с койлоцитозом, дискератозом или без них;
‒ CIN II – умеренная дисплазия с койлоцитозом, дискератозом или без них;
‒ CIN III – тяжелая дисплазия или карцинома in situ с койлоцитозом, дискератозом или без них;
‒ микроинвазивная плоскоклеточная и железистая карцинома.
Субклинические формы – плоские кондиломы, вирусные цервициты и вагиниты – являются причиной частых обращений больных к врачам с жалобами на дискомфорт, обусловленный зудом, жжением, обильными выделениями, рецидивирующим бактериальным вагинозом и кандидозом. В большинстве случаев у таких пациенток возникают обострения клинических симптомов перед каждой менструацией. Клинические формы течения ВПЧ-инфекции – экзофитные кондиломы – могут быть незначительны по размерам и площади поражения, но вызывать нестерпимый зуд у пациенток, и наоборот, достаточно большие образования бывают врачебной находкой во время профилактического осмотра. Длительная персистенция ВПЧ в ткани органов нижнего отдела генитального тракта способна провоцировать развитие предраковых и раковых процессов.
Целый ряд онкологических заболеваний связан с высокоонкогенными типами ВПЧ, в первую очередь с 16 и 18 [19], в их числе рак шейки матки, прямой кишки, влагалища и вульвы, рак полового члена, гортани, ротовой полости.
Для диагностики ВПЧ-ассоциированных заболеваний применяются следующие методы исследования:
• клинические;
• цитологические (Pap-test);
• расширенная кольпоскопия;
• подтверждение наличия ДНК ВПЧ в цервикальном эпителии (ПЦР);
• определение вирусной нагрузки методом Hybride Capture (ВПЧ-Digene-тест), позволяющее выявить число копий ДНК онкогенных вирусов;
• ПЦР в режиме реального времени;
• жидкостная цитология;
• морфологическое исследование;
• определение онкомаркеров – онкобелков p16, Кi67;
• сканирование шейки матки в режиме реального времени (TruScreen) и др.
Клинико-визуальный метод является наиболее простым в диагностике ВПЧ-инфекции гениталий. С помощью рутинного осмотра вульвы, промежности, перианальной области, шейки матки и влагалища с использованием теста с раствором Люголя и 3–5% уксусной кислотой выявляется большинство клинических и субклинических форм инфекции. Однако данный метод не позволяет судить о характере и прогнозе течения патологического процесса [5].
Кольпоскопия представляет собой высокоинформативный и недорогой метод диагностики заболеваний шейки матки. Наиболее распространенной является расширенная кольпоскопия, которая включает осмотр и ревизию состояния слизистой оболочки шейки матки, влагалища и вульвы при увеличении микроскопа в 7–30 раз и применении некоторых эпителиальных тестов, при которых оценивается реакция тканей в ответ на их обработку различными медикаментозными средствами. Для более детального осмотра сосудистой сети применяются различные фильтры [5].
Диагностика типичных экзофитных кондилом не представляет особой сложности. Кольпоскопически они имеют характерный вид с пальцеобразными выпячиваниями и наличием петли сосуда в каждом из них. Большие трудности вызывает диагностика субклинических форм папилломавирусной инфекции и выявление кольпоскопических признаков, характеризующих вирусные поражения слизистой оболочки шейки матки, влагалища и вульвы. Это сложно еще и потому, что участки ВПЧ-инфекции могут сочетаться с другими доброкачественными и злокачественными образованиями эпителия. В связи с большим разнообразием проявлений субклинической инфекции специфического комплекса кольпоскопических признаков нет. Точно диагностировать внутриэпителиальные кондиломы с помощью одного кольпоскопического метода возможно только при выраженном ороговении или при сочетании плоских форм кондилом с экзофитными.
В настоящее время существует достаточно лекарственных средств для устранения симптомов заболевания, а также препаратов для повышения иммунитета, которые позволяют полностью избавиться от рецидивов и добиться такого результата, когда вирус не обнаруживается в анализах. Такой низкий уровень его концентрации поможет забыть о внешних проявлениях и предупредить развитие онкологических заболеваний, особенно часто встречающихся на фоне ВПЧ у женщин.
Выбор метода лечения при ВПЧ-ассоциированной патологии зависит от ряда факторов, включая морфологию, размеры, количество и локализацию кондилом, возраст больных и наличие беременности. В этом процессе немаловажную роль также играет собственный опыт врача и метод лечения, который он предпочитает. Основной целью терапии является элиминация кондилом, которые вызывают симптомы, сопряженные с физическим и психологическим дискомфортом. Тяжесть клинической манифестации ВПЧ-ассоциированной патологии слизистых оболочек и кожи урогенитальной и перианальной области широко варьирует, что требует тщательного выбора и обоснования целесообразности использования того или иного метода в каждом конкретном случае.
Доказательства преимущества какого-либо определенного метода перед остальными отсутствуют. Лечебное средство нужно выбирать индивидуально, исходя из того принципа, что лечебное воздействие не должно сопровождаться осложнениями, вызывающими более тяжелые страдания по сравнению с основной болезнью. При этом следует также учитывать выбор пациенток, исходя из стоимости и комфортности того или иного метода лечения для конкретного больного.
Арсенал средств:
• криодеструкция жидким азотом (пораженную область уничтожают замораживанием);
• радиоволновое удаление кандилом и лечение шейки матки;
• лазерная терапия – вариант, к которому желательно прибегать только в крайних случаях. Дело в том, что вирус, обработанный лазером, попадает в воздух и может заразить медперсонал, работающий без защитных масок;
• лекарственный метод – обработка пораженной области различными кремами, мазями, гелями, назначение иммуностимуляторов.
Целью настоящего исследования явилась оценка эффективности применения инозина пранобекса (Изопринозина) при остроконечных кондиломах, CIN, субклинических формах ВПЧ в комбинированном режиме.
Материал и методы. Проведен анализ эффективности применения и побочных эффектов инозина пранобекса (ИП) при ВПЧ-ассоциированных поражениях слизистых оболочек и кожи у 30 больных. ИП назначали 30 больным, из них 11 пациенток принимали ИП в монорежиме, а 19 – в комбинированном режиме. При этом сравнивали эффективность лечения ВПЧ-ассоциированных заболеваний по степени ликвидации жалоб на зуд и неприятные ощущения, по площади регрессии макроскопических изменений, при ВПЧ-ассоциированных заболеваниях шейки матки – по результатам ДНК ВПЧ-теста.
Далее побочные эффекты были проанализированы по результатам лечения пациенток, которые принимали ИП как в монорежиме, так и в комбинированном режиме.
Результаты исследования. Пациентки распределились по возрастным группам следующим образом: число пациенток до 20 лет составило 5; от 21 до 25 лет – 10; от 26 до 30 лет – 7; от 31 до 35 лет – 4; от 36 до 40 лет – 3; от 41 до 45 лет – 1.
Латентное течение ВПЧ-инфекции было зарегистрировано у 3 пациенток на основе ПЦР ДНК ВПЧ-тестов и клинических исследований. Различные проявления ВПЧ в виде высыпаний (остроконечных или плоских кондилом) в перианальной и урогенитальной области, области влагалища и шейки матки были обнаружены у 9 пациенток. Из них у 4 пациенток выявлены сочетанные вирусные инфекции (ВПГ 1, 2, ЦМВ) с ВПЧ-ассоциированными заболеваниями. При гинекологическом осмотре у 10 больных обнаружена эктопия, у 2 – истинная эрозия, у 5 женщин – цервициты и эндоцервициты. У 7 пациенток выявлен бактериальный вагиноз.
На основании цитологического, кольпоскопического и патоморфологического исследований у 2 пациенток установлена цервикальная интраэпителиальная неоплазия.
Результаты анализа в период 6-месячного наблюдения свидетельствуют о существенном снижении зуда и неприятных ощущений от первоначального осмотра к моменту повторных осмотров у всех пациенток, независимо от их возраста во всех группах. При этом также отмечено существенное снижение частоты жалоб после комбинированного применения ИП по сравнению с аналогичными показателями, как при применении традиционных методов лечения, так и ИП в монорежиме во всех возрастных группах (p
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Опыт применения Изопринозина при заболеваниях шейки матки на фоне папилломавирусной инфекции у подростков и молодых женщин
Л.И. Линаск, Е.Е. Григорьева
ГОУ ВПО «Алтайский государственный медицинский университет»
Комитет по делам здравоохранения администрации, Барнаул,
МУЗ «Детская городская поликлиника № 9», Барнаул
Последние десятилетия характеризуются высоким ростом вирусной инфекции, вследствие чего возрастает частота папилломавирусных поражений шейки матки. Вирус папилломы человека (ВПЧ) инициирует и поддерживает хронические воспалительные процессы нижнего отдела гениталий. Исследования отечественных и зарубежных авторов свидетельствуют о значимости вируса папилломы человека в развитии диспластических процессов шейки матки.
Большинство исследователей отмечают значительное разнообразие типов папилломавирусов. Чаще всего обнаруживается вирус 16 типа, следующим по частоте является вирус типа 18. На долю этих вирусов приходится около 50% от общего числа ВПЧ. Вирус папилломы человека может оказывать продуктивное (с образованием кондилом и папиллом) и непродуктивное действие на эпителий. Результатом непродуктивного действия являются внутриэпитеальные поражения, такие как цервикальная интраэпителиальная неоплазия, рак [3,11].
Многообразие типов вирусов, возможность вызывать как продуктивное, так и непродуктивное действие на эпителий, формирование различных патологических процессов на шейке матки и наружных половых органах, сочетание вирусов с другими инфекционными агентами требуют дифференцированного подхода к консервативному лечению и избирательной оценке необходимости инвазивных методик.
По результатам исследований Е.Б. Рудаковой (2001), частота псевдоэрозий в структуре гинекологической заболеваемости женщин разных возрастных групп составляет 38,8%. При наличии гинекологических заболеваний этот процент повышается до 49,2, а у подростков и нерожавших женщин до 24 лет составляет от 52,2 до 90%. Наряду с нарушением гормонального баланса, воспалением, травмой, в генезе псевдоэрозий шейки матки существенное значение имеет нарушение местного иммунитета. Авторами доказана роль местного иммунитета в защите от возникновения и прогрессирования рака шейки матки.
По мнению В.А. Головановой и соавт. (1998), высокая частота патологии шейки матки у подростков и юных женщин связана с биологической незрелостью шейки матки, небольшим промежутком времени между менархе и началом половой жизни, ранним половым дебютом, наличием более 5 половых партнеров, что может стать фактором риска развития цервикальной интраэпителиальной неоплазии. Значимыми факторами риска для возникновения папилломавирусной инфекции являются эктопия и бактериальный вагиноз.
Несмотря на расширение диапазона методов лечения (химио-, крио-, лазеро-, электродеструкция), которые применяются при доброкачественных заболеваниях шейки матки, не существует единых подходов к выбору метода и значимых критериев преимущества одной методики перед другой. Эффективность терапии во многом зависит от выбора метода лечения, использования иммунокорригирующей терапии и целесообразности комбинированного лечения с применением деструктивного воздействия на шейку матки. Большинство исследователей подчеркивают неудачу методов локальной деструкции, отмечают частые рецидивы ВПЧ инфекции на фоне иммунодефицита, обосновывают целесообразность иммунотерапии [2].
В.Н. Прилепская и С.И. Роговская предлагают комбинированное деструктивное лечение папилломавирусных поражений шейки матки проводить на фоне приема иммунопрепаратов, снижающих активность вируса и повышающих иммунитет. Разумная иммунокоррекция повышает эффективность терапии и снижает вероятность рецидива [3,4,7].
Наиболее широкое применение получили интерфероны и их индукторы, иммуномодуляторы. Эти препараты стимулируют неспецифический иммунитет, усиливают продукцию интерлейкинов, повышая синтез антител, стимулируют хемотаксическую и фагоцитарную активность моноцитов, макрофагов и полиморфно-ядерных клеток.
Целью настоящего исследования явилось изучение клинической эффективности препарата Изопринозин в монотерапии и комплексном лечении заболеваний шейки матки при ВПЧ-инфекции у подростков и юных женщин.
Материалы и методы
Всего обследовано 74 пациентки с патологией шейки матки на фоне ВПЧ-инфекции в возрасте от 15 до 25 лет (средний возраст 19,4±0,2 лет). Всем пациенткам проведено комплексное обследование, включающее изучение анамнеза, общий и гинекологический осмотр, расширенную кольпоскопию, бактериоскопию вагинальных мазков, окрашенных по Граму, ПЦР-типирование, цитологическое исследование соскобов с шейки матки.
Всем обследованным в монотерапии или при комбинированном лечении назначался Изопринозин.
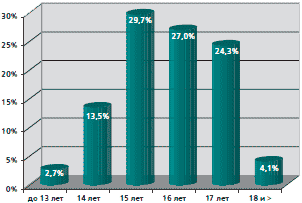
Рис. 1. Возраст сексуального дебюта у девушек-подростков и молодых женщин (n=74)
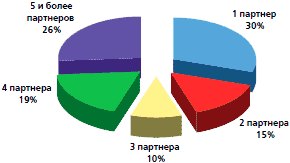
Рис. 2. Число сексуальных партнеров у девочек-подростков и молодых женщин (n=74)
При гинекологическом осмотре в 100% выявлена патология шейки матки (эрозия, цервициты, лейкоплакии и т.д.). Определение инфекций, передаваемых половым путем, методом ПЦР и бактериоскопии, позволило установить не только различное типирование ВПЧ-инфекции, но и многофакторные причины воспалительных изменений на шейке матки. Моноинфекция имела место лишь у 18 (24,3%), два инфекционных фактора отмечены у 31(41,9%) пациентки, три и более инфекционных агента выявлены у 25 (33,8%) обследуемых. На одну пациентку приходится 2,4 возбудителя.
Таблица 1.
Основные виды ИППП
| Вид инфекции | Всего (n=74) | |
| абс. | % | |
| Трихомониаз | 3 | 4,1 |
| Микоплазмоз | 21 | 28,4 |
| Уреаплазмоз | 29 | 39,2 |
| Хламидиоз | 14 | 18,9 |
| ВПЧ 16,18 | 69 | 93,2 |
| ВПЧ 31,33 | 11 | 14,9 |
| ВПЧ 6,11 | 13 | 17,6 |
| ВПГ 1,2 | 5 | 6,8 |
| Кандидоз | 11 | 14,9 |
Высокий процент инфицированности, наличие цитограммы воспаления значительно повышают риск развития дисплазий. Учитывая молодой возраст пациенток, гистологическое исследование проводилось лишь по особым показаниям при осложненных формах эктопии, лейкоплакии и цитологически установленной дисплазии. Дисплазия установлена у 6 (8,1%), причем умеренно выраженная дисплазия составила 33,3%, то есть имела место у каждой третьей из шести. Также у каждой третей из всех обследованных имела место лейкоплакия. Проведенные углубленные исследования (кольпоскопическая визуализация и цитологическая диагностика) явились показанием для взятия гистологических исследований у 28 (37,8%) юных и молодых женщин. В подавляющем большинстве определена простая лейкоплакия, прогрессирующий эндоцервикоз.
После проведения противовоспалительного лечения и контрольной кольпоскопии пациенткам назначался Изопринозин по 1,0 г 3 раза в сутки в течение 10 дней. По основному заболеванию шейки матки 31-й (41,9%) из обследованных женщин потребовалось комбинированное лечение с использованием радиоволновой терапии.
Эффективность монотерапии Изопринозином оценивалась по лабораторным исследованиям ПЦР-диагностики ВПЧ-инфекции через 1,5-2 месяца по окончанию терапии. Полученные результаты свидетельствуют, что полная элиминация вируса составила 95,3%, что подтверждено клинико-лабораторным выздоровлением в 41 случае из 43-х, что свидетельствует о высокой эффективности препарата.
При проведении комбинированной терапии с использованием радиоволновой методики воздействия на шейку матки и иммунокорригирующих препаратов эффективность лечения оценивалась через 2 месяца и полгода. Кольпоскопия показала, что у 30 (96,8%) обследуемых установлена нормальная кольпоскопическая картина, рецидив ВПЧ-инфекции имел место лишь в одном случае.
Кроме клинической эффективности, проведена оценка переносимости препарата Изопринозин. Установлено, что у 4 (5,4%) пациенток отмечалось легкое недомогание и тошнота, которые купировались на второй день приема препарата и не потребовали его отмены. Две пациентки жаловались на кратковременную головную боль, возможно, связанную с приемом препарата (рис. 3.). Других побочных проявлений и аллергических реакций не отмечено.
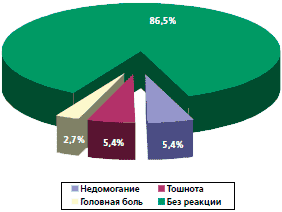
Рис. 3. Характер побочных реакций применения Изопринозина
Таким образом, исследование, проведенное в группе подростков и молодых женщин с заболеваниями шейки матки на фоне папилломавирусной инфекции, и оценка эффективности изопринозина в монотерапии и комбинированном лечении позволяет сделать следующие выводы:
1. Большинство пациенток с папилломавирусной инфекцией имели отягощенный соматический и гинекологический анамнезы.
2. Папилломавирусная инфекция чаще сочетается с уреаплазмозом, микоплазмозом и кандидозом, которые в совокупности составили более 80% всех других возбудителей.
3. Изопринозин является высокоэффективным препаратом для лечения ВПЧ-инфекции при заболеваниях шейки матки у подростков и молодых женщин.
4. Эффективность в монотерапии Изопринозином составляет 95,3%. При использовании Изопринозина в сочетании с радиоволновой терапией эффективность достигает 96,8% при контроле через полгода, несмотря на выраженные первоначальные морфологические изменения шейки матки.
5. Учитывая высокую эффективность препарата, хорошую переносимость и отсутствие побочных явлений, Изопринозин может быть использован при лечении девочек-подростков и юных женщин.
Результаты изучения включения препарата инозин пранобекса в терапию острых респираторных вирусных инфекций у детей
Показано, что применение препарата инозин пранобекс в терапии гриппа и острых респираторных вирусных инфекций у детей, в том числе и с отягощенным преморбидным фоном, безопасно и эффективно, приводит к сокращению продолжительности симптомов и всего заболе
Use of inosine pranobex medication in acute respiratory viral infection therapy in children was stated to be safe and effective, including aggravated premorbid background, and leads to reduction of the symptoms duration and the disease in general.
Острые респираторные вирусные инфекции (ОРВИ), в том числе и грипп, являясь малоконтролируемыми инфекциями, стойко занимают ведущее место в структуре детской инфекционной патологии. Они регистрируются ежегодно в РФ в межэпидемический по гриппу период в возрастной группе от 0 до 14 лет на уровне 75 000–85 000 заболеваний на 100 тыс. населения (≥ в 4 раза, чем у взрослых), без тенденции к снижению, а в год пандемии гриппа (2009) до 97 679,0 случаев ОРВИ на 100 тыс. [1].
Эти заболевания могут быть обусловлены различными вирусами (табл. 1) и внутриклеточными возбудителями типа Mycoplasma pneumoniae и Chlamydia pneumoniae.
Наибольшее число заболевших гриппом или другой ОРВИ наблюдается при появлении в циркуляции нового или значительно измененного возбудителя, что и имело место при пандемии гриппа 2009 г., обусловленной пандемическим реассортантом типа A (H1N1) pdm2009, сочетающим в себе гены вируса гриппа свиней (классического, евроазиатского и североамериканского), птиц и человека [2].
Особенно часто болеют гриппом и ОРВИ дети, составляющие группу риска развития хронических заболеваний носоглотки, бронхов и легких. Число ОРВИ у них составляет 47,1–75,0% всех зарегистрированных заболеваний у детей [3].
Известно, что клинические особенности и тяжесть течения заболеваний, а также частота развития осложнений обусловлены как патогенностью возбудителей и массивностью заражающей дозы, так и состоянием защиты пациентов [4]. Так как выбор эффективных и безопасных химиотерапевтических средств при ОРВИ весьма ограничен, а зарегистрированные препараты имеют возрастные и специфически направленные (в основном только против вируса гриппа) рамки, при лечении детей, особенно раннего возраста, желательно использовать средства c полинаправленной, в том числе с иммуннотропной активностью. При этом необходимо учитывать общие принципы иммунотерапии, которыми являются: наличие у препарата иммуномодулирующих свойств, предпочтительно его естественное происхождение, безопасность, безвредность, отсутствие привыкания, побочных и канцерогенных эффектов и желательно наличие клинически доказанной противовирусной или противобактериальной активности [5]. Необходимыми качествами приемлемости препарата является предсказуемость схемы метаболизма и пути выведения из организма, а также совместимость с другими средствами, используемыми в комплексной терапии. Желателен энтеральный путь введения.
К таким лекарственным препаратам можно отнести Изопринозин (инозин пранобекс), синтетический аналог инозина (САИ), являющегося метаболитом пуринового нуклеозида аденозина — наиболее известного представителя пуринов. Аналогично аденозину, инозин обладает иммуномодулирующей активностью. В отличие от аденозина, инозин химически более стоек, поэтому он широко применяется в медицинской практике. Препарат разрешен для лечения гриппа и ОРВИ на территории РФ, в том числе и у детей с 3-летнего возраста (Регистрационное удостоверение П № 15167/01 от 29.04.2011, выданное Федеральной службой по надзору в сфере здравоохранения и социального развития).
Изопринозин, относящийся к фармакотерапевтической группе «Системное противовирусное средство, код АТХ — J05 AX05», применяется в медицинской практике с 1971 года для лечения клеточно-опосредованных иммунодефицитных состояний, связанных с различными вирусными инфекциями (простой герпес, опоясывающий герпес, цитомегаловирусная инфекция, инфекция Эпштейна–Барр). Как препарат с двойной активностью — противовирусной (доказано экспериментально) и иммуномодулирующей под названием Инозиплекс (Inosiplex) запатентован в США в 1972 году [6]. В 1990 г. был уже зарегистрирован и разрешен к применению более чем в 70 странах мира под различными торговыми наименованиями: Изопринозин (Isoprinosine), Имуновир (Imunovir®), Вируксан (Viruxan®), Виримун (Virimun®), Делиммун (Delimmun®), Инозиплекс (Inosiplex), Инозин пранобекс (Inosine pranobex), Метизопринол (Methisoprinol), Принозин (Prinosine), Модимунал (Modimunal) и т. д. в двух лекарственных формах (таблетки, сироп), которые используются в качестве иммуномодуляторов с противовирусной активностью. Многочисленными исследованиями было показано, что введение высоких доз препарата (≥ 1500 мг/кг/день), в ≥ 30 раз превосходящих терапевтические (50–100 мг/кг/день), практически не сопровождается какими-либо токсическими эффектами. САИ является безопасным продуктом даже при использовании высоких доз [7].
Изопринозин восстанавливает и усиливает деятельность клеток иммунной системы, стимулирует продукцию антител и образование цитокинов, в том числе и интерферонов, повышает функциональную активность макрофагов, нейтрофилов, лимфоцитов и NK-клеток (англ. Natural killer cells (NK cells)), также, как и аденозин, является антиоксидантом [8]. Кроме того, препарат повышает противовирусную резистентность клеток по отношению ко многом вирусам животных и человека (в том числе и к пандемическому вирусу гриппа типа A (H1N1) pdm2009) [9, 10].
Авторами статьи была осуществлена экспертная оценка результатов постмаркетингового клинического исследования эффективности включения Изопринозина в терапию ОРВИ у детей путем обработки карт наблюдения за характером течения заболевания у 2503 пациентов, получавших (2311 детей) или не получавших (группа сравнения 192 человека) данный препарат.
В работе использовался Изопринозин в таблетках по 500 мг. Препарат назначали согласно инструкции по 50 (100) мг/кг массы тела/сутки в 2–3 приема.
Период наблюдения составил 4 месяца. Изучение эффективности Изопринозина проводилось силами 121 врача в 13 городах России, в том числе: в Москве, Нижнем Новгороде, Санкт-Петербурге, Барнауле, Ростове-на-Дону, Новосибирске, Волгограде, Самаре, Дзержинске, Воронеже, Перми, Ярославле, Бердске. В составе исследовательской группы были педиатры, реабилитологи, участковые и подростковые терапевты, аллергологи-иммунологи. Все наблюдаемые пациенты получали лечение в амбулаторных условиях. В представленных картах отражались следующие данные: наличие информированного согласия родителей на участие ребенка в наблюдении, город проживания, возраст, пол, масса тела, дата начала заболевания и начала лечения, продолжительность приема препарата, нозологическая характеристика и клиническая симптоматика гриппа или ОРВИ (выраженность и ее продолжительность), а также продолжительность всего заболевания, сопутствующая патология, особенности терапии, заболеваемость ребенка в течение одного года, предшествующего наблюдению, и его заболеваемость, зарегистрированная в течение последующего периода наблюдения (4 месяца). Ни один ребенок, включенный в наблюдение, впоследствии не был исключен из наблюдения в связи с негативной реакцией пациента или его родителей на участие в исследовании.
Результаты и их обсуждение
Из наблюдавшихся 2311 детей, получивших Изопринозин, преобладали дети школьного возраста (в сравниваемой группе дошкольники). Мальчиков было примерно столько же, сколько и девочек. Примерно каждый второй ребенок среди получавших Изопринозин болел чаще 5 раз в течение года, предшествующего наблюдению, что свидетельствует о сниженном иммунном статусе, в то время как в сравниваемой группе таковых оказалось примерно 23,0% случаев.
У большинства детей, получавших САИ, имел место осложненный преморбидный фон (63,6%), в основном в виде рецидивирующих инфекций ЛОР-органов или органов дыхания, а также другой патологии, вызывающей дисбаланс иммунного статуса пациентов (хронические инфекции, проявления аллергозов (кожные и респираторные), бронхиальной астмы (БА) и т. д. (табл. 2). В ряде случаев у одного и того же ребенка наблюдались несколько нозологических единиц. Подобная закономерность была обнаружена и у детей группы сравнения, кроме частоты рецидивирующих процессов в носоглотке и респираторном тракте, которые отмечались статистически значимо реже.
В обеих наблюдаемых группах у пациентов доминировали проявления назофарингита на фоне тех или иных симптомов интоксикации (лихорадочная реакция, головная боль или миалгия, адинамия, вялость, недомогание, снижение аппетита) (табл. 3). У каждого третьего ребенка, преимущественно у получавших Изопринозин, было выявлено поражение гортани или трахеи, а вовлечение в процесс бронхов наблюдалось достоверно чаще среди пациентов группы сравнения. В 13,03% и 8,9% случаев соответственно развивались поражения ЛОР-органов (в основном синуситы, отиты или их сочетания).
Сравнительный анализ данных, отраженных в амбулаторных картах пациентов, показал, что применение Изопринозина у детей всех возрастных групп, независимо от фона, способствовало сокращению продолжительности практически всех симптомов заболевания: лихорадочной реакции, интоксикации и катаральных проявлений в носоглотке (табл. 4). Имело место сокращение общей продолжительности заболевания, в том числе у лиц с осложненным преморбидным фоном, которая у большинства детей, получавших Изопринозин, не превышала 6–8 дней (63,72% и 70,14% соответственно) в сравнении с детьми контрольной группы (25,0% и 4,2% случаев соответственно). Следует отметить, что продолжительность заболевания ≤ 5 дней наблюдалась только у детей основной группы (20–22% случаев у лиц с неосложненным и осложненным преморбидным фоном соответственно).
В период диспансерного наблюдения за детьми (4 месяца) было проведено изучение возможности применения Изопринозина не только с лечебной, но и с профилактической (оздоровительной) целью, использовав проведение нескольких курсов препарата, причем среди получавших его преимущественно были лица дошкольного возраста (65,6% против 34,4% школьников). Последние ограничивались в основном одним курсом введения Изопринозина.
Если заболеваемость ОРВИ в течение предшествующего года, в том числе и за 4 месяца до применения препарата, среди детей, получавших 1 и 2–3 курса препарата, практически была неотличимой, то различия в частоте их регистрации в зависимости от числа проведенных курсов оказались статистически значимы: за период наблюдения среди детей, получавших как 1, так и 2 курса препарата, ни разу не заболело более 80,0% детей, а среди получивших 3 курса таких было 90,9% детей, т. е. Изопринозин способствует достоверному снижению заболеваемости, по крайней мере, еще в течение 4 месяцев даже после одного курса препарата. Увеличение количества курсов до 3 статистически значимо уменьшает частоту развития ОРВИ (табл. 5).
У преобладающего большинства детей и их родителей какие-либо жалобы на негативные реакции, связанные с препаратом, отсутствовали. Частота выявленных нежелательных явлений (НЯ) в ответ на введение Изопринозина была невелика. В основном они были представлены тошнотой (3,25%), сухостью кожных покровов (0,74%) и экзантемой аллергического характера (0,13%). Ни в одном случае не появилось необходимости отмены препарата.
Заключение
Показано, что Изопринозин при включении его в терапию гриппа и ОРВИ у детей дошкольного и школьного возраста, в том числе и с отягощенным преморбидным фоном, обладает доказанной лечебной эффективностью, способствуя статистически значимому сокращению продолжительности симптомов (лихорадочного периода, интоксикации, катаральных симптомов в носоглотке) и, соответственно, всего заболевания в целом. При применении Изопринозина в 20–22% случаев общая продолжительность заболевания составляет менее пяти дней. Препарат блокирует размножение всех респираторных вирусов и способствует быстрому выведению их из организма, снижая интоксикацию и облегчая состояние ребенка. Применение Изопринозина практически не сопровождается развитием нежелательных явлений.
Изопринозин может назначаться детям не только с лечебной, но и с профилактической (оздоровительной) целью, что способствует снижению заболеваемости ОРВИ у 81,0–90,9% получавших препарат.
Преимуществом Изопринозина является его двойное действие — прямое противовирусное и иммуномодулирующее, которое реализуется уже к концу первых суток приема препарата. При этом Изопринозин не влияет на развитие и функции здоровых клеток (отсутствие токсического эффекта), что обеспечивает безопасность препарата при сохранении его высокой эффективности. Это наиболее важный критерий при выборе лекарственного средства в педиатрической практике.
Литература
Л. В. Осидак, доктор медицинских наук, профессор
Е. В. Образцова, кандидат медицинских наук
ФГБУ НИИ гриппа Минздравсоцразвития России, Санкт-Петербург

.gif)
_575.gif)
_575.gif)
_575.gif)