Инсулиновые инжекторы что такое
Как пользоваться шприц ручкой?
Сегодня рассмотрим как правильно пользоваться шприц-ручкой
Шприц-ручка в использовании удобнее обычных инсулиновых шприцев. Но перед началом использования нужно пройти обучение у доктора или медсестры. Соблюдая технику и определенные правила введения, вы можете избежать осложнений. Учитывая, что гормон вводится несколько раз в сутки, больной и его родственники должны знать технику наизусть.
Инъекция инсулина: алгоритм, инструменты и правила введения
Для процедуры необходимы шприц-ручка и иглы к ней, картридж с инсулином, спиртовая салфетка или ватный тампон.
Введение инсулина: пошаговая инструкция
Только точное соблюдение правил гарантирует безопасность введения препарата.
Шприц-ручка готова к введению инсулина. Затем приступают непосредственно к манипуляции. Чистыми руками захватывают складку кожи. Лучше всего подходит область живота на 2 см выше пупка. Большим и указательным пальцами немного зажимают кожу. Вводят вертикально иглу. Для людей с истощенным типом телосложения иглу наклоняют на 45 градусов. Прокол делают быстро. Опускают складку кожи и вводят инсулин. Вынимают иглу. Место прокола накрывают спиртовой салфеткой или шариком на 8-10 секунд. Место прокола запрещено тереть! Записывают время и дозу введенного инсулина в дневник.
Смена места введения
Нельзя постоянно вводить препарат в одно место. Для инсулина используют четыре области тела (живот справа и слева, левое и правое бедро). Иногда инъекцию делают в плечо.
Чтобы не перепутать место введения, ставьте инсулин поочередно в левую и правую часть тела (утром в одну, вечером во вторую).
При введении препарата в руку используют верхнюю часть (выше локтя), где достаточное количество подкожной клетчатки.
При введении инсулина в бедро выбирают наружную верхнюю часть. Не вводят в места над выступающими костями.
Инсулин не вводят вблизи ран, родимых пятен и рубцов.
Шприц-ручки с расходниками можно получить бесплатно. В большинстве случаев такие расходы компенсируются средствами из госбюджета или регионального бюджета. Иногда стоимость медматериалов и инструментария оплачивает фонд.
Если количество бесплатных товаров недостаточно, можно купить шприц-ручки в специализированных магазинах. Цена диабетических товаров в обычных аптеках намного выше. Лучше обращаться в проверенные онлайн-магазины, к примеру, МедМаг (Санкт-Петербург). Здесь продаются качественные товары для диабетиков, реализуются расходные и комплектующие товары. Доступна доставка в разные регионы России.
Клинико-экономические аспекты применения игл длиной 4 мм для шприц-ручек при сахарном диабете
Согласно статистике Всемирной организации здравоохранения, в настоящее время в мире насчитывается 285 млн больных сахарным диабетом (СД), а уровень заболеваемости СД населения Земли с каждым годом неуклонно растет (World health statistics, 2011) [1]. По данным Государственного регистра больных сахарным диабетом, в России зарегистрировано свыше 3 млн человек с этим заболеванием, причем 293 тысячи из них – дети [2]. Эксперты прогнозируют, что к 2030 г. число больных СД в Российской Федерации удвоится [3].
При СД наблюдаются выраженные метаболические нарушения, связанные с развитием хронической гипергликемии и сопровождающиеся изменениями углеводного, жирового и белкового обмена, что является результатом дефекта секреции и действия инсулина. Недостаточный контроль гликемии при СД приводит к развитию целого ряда осложнений. Некоторые из них, в частности сердечно-сосудистые нарушения, диабетические ретинопатия и нефропатия, синдром диабетической стопы, существенно снижают качество жизни больных и требуют значительных финансовых затрат на лечение и реабилитацию.
Для компенсации нарушений углеводного обмена при СД применяют препараты инсулина, агонисты рецепторов глюкагоноподобного пептида 1 (ГПП-1), аналоги амилина и пероральные противодиабетические средства. Основным методом лечения больных СД является постоянная заместительная инсулинотерапия. Препараты инсулина применяют не только при СД 1 типа, но и достаточно часто у пациентов с СД 2 типа (в Российской Федерации инсулинотерапию при СД 2 типа получают около 25% пациентов, в США – 40%).
Препараты инсулина, а также некоторые современные антигипергликемические средства (в том числе агонисты ГПП-1) предназначены для парентерального применения. В настоящее время для введения инсулина используют одноразовые шприцы, инсулиновые инжекторы (шприц-ручки) и инсулиновые дозаторы (помпы). Поскольку больные СД делают инъекции ежедневно, нередко несколько раз в сутки, следует совершенствовать технику введения препарата – это позволит повысить приверженность пациентов лечению. Фармакокинетика инсулина различается в зависимости от путей введения препарата (подкожный, внутрикожный или внутримышечный). Правильно сделанная инъекция предполагает введение инсулина в подкожно-жировую клетчатку, а не в кожу или мышцу, так как именно подкожное введение обеспечивает оптимальное всасывание инсулина и наиболее предсказуемый эффект действия. При внутримышечном введении инсулина скорость его абсорбции увеличивается, что может привести к развитию гипогликемии и укорочению действия препарата. При попадании инсулина в область липодистрофии скорость абсорбции, напротив, замедляется.
Учитывая то, что толщина подкожно-жирового слоя существенно варьирует не только у разных пациентов, но и у одного больного (в зависимости от анатомической зоны, в которую вводится инсулин, – передняя поверхность живота, передняя поверхность бедра, наружная поверхность плеча, ягодицы), производители выпускают иглы разной длины. В настоящее время оптимальными считаются короткие и тонкие иглы.
Целью настоящего исследования явилась клинико-экономическая оценка возможностей применения игл длиной 4 мм для введения инсулина при СД.
В работе оценивались клинические и экономические аспекты применения игл длиной 4 мм для введения инсулина при СД. С этой целью был проведен сравнительный анализ игл для инсулиновых инжекторов (шприц-ручек) разных торговых марок, наиболее широко используемых для лечения больных СД в Российской Федерации. Характеристики игл сопоставлялись в зависимости от их размеров (длины и диаметра).
Результаты проведенного исследования показали, что на отечественном фармацевтическом рынке представлены одноразовые иглы для инсулиновых инжекторов (шприц-ручек) только зарубежного производства. Инсулиновые инжекторы разных производителей и торговых наименований отличаются по ряду потребительских качеств, однако все производители инсулиновых инжекторов придерживаются стандартных параметров в отношении той части устройства, к которой крепится игла. Международный стандарт ISO 11608-2:2012 «Инжекторы перьевые медицинского назначения» выдвигает жесткие требования к иглам для инсулиновых инжекторов в отношении их стерильности, качества заточки, проходимости, покрытия и т.п. Все иглы, произведенные по стандартам ISO, имеют универсальную резьбу и совместимы с инсулиновыми инжекторами различных марок (использование игл, не совместимых со шприц-ручкой, может приводить к вытеканию инсулина) [4].
Основными параметрами, по которым выбирают иглы для шприц-ручек в каждом конкретном клиническом случае, являются их размеры (длина и диаметр). Отметим, что длина иглы – это ее функциональная характеристика, а диаметр определяет ее потребительские свойства. Именно поэтому современная классификация игл для инсулиновых инжекторов учитывает длину иглы [6]. В соответствии с этим параметром иглы для инсулиновых инжекторов делятся на три группы: короткие (4–5 мм), средние (6–8 мм) и длинные (более 8 мм) (табл. 1).
Как видно из табл. 1, в настоящее время длина игл для инсулиновых инжекторов варьирует от 4 до 12,7 мм. Первоначально длина игл для подкожного введения инсулина составляла 16 мм, что часто приводило к введению препарата в мышцу и изменениям его фармакокинетики. Появление более коротких игл (8 и 12,7 мм) уменьшило частоту гипогликемических состояний у взрослых с ожирением, но сохранило высокий риск таких состояний у пациентов с дефицитом массы тела и у детей. Чтобы снизить частоту гипогликемических реакций у больных последних двух групп, создали самые короткие иглы – длиной 5 и 4 мм.
Вторым параметром, который обычно учитывают при выборе игл, является их диаметр. При указании диаметра инсулиновых игл используют две системы обозначения: абсолютную (в мм) и относительную (в условных единицах – G). Единицы G (“gauge” – «калибр») в Северной Америке обычно соответствуют наружному диаметру. Чем выше число G, тем тоньше игла. Каждому значению диаметра иглы для G соответствует определенный размер в миллиметрах. Например, 29 G соответствует диаметру иглы 0,33 мм, 30 G – 0,30 мм, 31 G – 0,25 мм, 32 G – 0,23 мм.
Как правило, диаметр иглы зависит от ее длины (у более длинных игл обычно больше диаметр), что определяется требованиями прочности и надежности, а также необходимостью пройти через более толстые слои кожи и подкожной клетчатки. Однако у игл разных производителей внутри одной группы (выделяемой по параметру длины иглы) могут быть незначительные различия по диаметру – в рамках, предусмотренных стандартами. Применение игл небольшого диаметра (29–32 G) снижает болезненность процедуры и уменьшает страх пациентов, особенно детей, перед инъекциями.
Различиями в кинетике инсулина (определяются подкожным или внутримышечным путем введения) обусловлена необходимость соблюдения определенной техники введения инсулина в зависимости от категории пациентов и длины иглы – только так можно минимизировать риск случайного попадания препарата в мышцу (рис. 1, 2, табл. 2).
Традиционный подход к выбору игл предполагал применение коротких игл у детей и подростков, игл средней длины у взрослых с нормальной массой тела, а длинных – при повышенном индексе массы тела. Такой подход был основан на различиях в толщине подкожно-жирового слоя у пациентов разных групп. Современной тенденцией совершенствования техники введения инсулина является переход на более короткие иглы.
Известно, что толщина кожи зависит от ряда факторов (пола, возраста, индекса массы тела и др.), варьирует на различных участках тела, но не бывает более 3 мм. Это позволяет минимизировать риск внутрикожного введения инсулина при проведении инъекции под прямым углом к поверхности кожи с использованием игл любой длины, в том числе коротких – длиной 4 мм.
Более существенное значение для выбора иглы и техники подкожной инъекции имеет толщина подкожно-жирового слоя. Толщина подкожно-жировой клетчатки, как правило, больше у женщин и у лиц с избыточной массой тела. Кроме того, как упоминалось выше, толщина этого слоя отличается в разных анатомических зонах. Максимального значения этот показатель достигает в области ягодиц и живота, минимального – на передней поверхности бедра. У детей и подростков в большинстве случаев толщина подкожно-жировой клетчатки меньше, чем у взрослых. У пациентов с небольшой толщиной подкожно-жирового слоя риск внутримышечного введения инсулина повышается, что в свою очередь увеличивает риск развития гипогликемии за счет ускорения всасывания препарата.
Если расстояние между кожей и мышцами меньше длины иглы, необходимо сформировать кожную складку, а в ряде случаев – изменить угол наклона иглы по отношению к поверхности кожи во время инъекции. Эта техника снижает риск внутримышечного введения инсулина. Расчетный риск внутримышечной инъекции инсулина при его введении взрослым без формирования кожной складки для иглы 12,7 мм равен 45%, для иглы 8 мм – 15%, а для иглы 4 мм – менее 0,5% [7]. Поднятие кожной складки (защипывание) при использовании игл длиной 4 мм может потребоваться у детей с недостаточной массой тела (чаще всего в возрасте до 6 лет).
Приведенные данные свидетельствуют о том, что короткие иглы длиной 4 мм могут использоваться для введения инсулина как у детей, так и у взрослых независимо от индекса массы тела, в том числе и у пациентов с ожирением. Подкожные инъекции с использованием таких игл отличаются простотой техники – нет необходимости формировать кожную складку вне зависимости от анатомической зоны. Кроме того, они менее травматичны и менее болезненны [8, 9]. При этом вероятность внутримышечного введения инсулина существенно ниже, чем при использовании игл большей длины, что обеспечивает хороший уровень гликемического контроля. Риск обратного вытекания инсулина при правильном выполнении инъекции (достаточное время удержания иглы под кожей) с помощью коротких и более длинных игл достоверно не отличается [10].
Серьезным нарушением в технике инъекций инсулина является повторное использование одноразовых игл [11]. Исследования показывают, что большая часть пациентов используют одноразовые иглы для шприц-ручек в среднем от 2–5 (70% пациентов) до 10 и более раз, не видя в этом никакой опасности и объясняя это удобством и быстротой введения препарата, а также экономией финансовых ресурсов [12]. Между тем повторное использование одноразовых игл не имеет экономических преимуществ и является недопустимым. При повторном использовании игла подвергается значительной деформации, в местах инъекций увеличивается риск развития липодистрофии и инфекций, могут усиливаться болевые ощущения [13]. По данным европейского эпидемиологического исследования по технике инъекций инсулина, риск липодистрофий в местах инъекции при повторном использовании иглы увеличивается в среднем на 31% [14]. Еще одним негативным последствием являются возможные нарушения точности дозирования инсулина из-за его вытекания или кристаллизации в просвете иглы. Закупорка просвета иглы кристаллами инсулина может приводить к поломке шприц-ручки [11, 15].
Наряду с клиническими особенностями использования коротких игл для введения инсулина при СД, существенное значение имеют и организационно-экономические аспекты. В ходе настоящего исследования было отмечено, что использование игл длиной 4 мм не увеличивает расходы на лечение, так как стоимость одноразовых игл разной длины у одного и того же производителя достоверно не отличается.
Что такое инсулиновая помпа?
Сегодня сахарный диабет стоит на третьем месте по распространению во всем мире и на втором по смертности из-за развития тяжелых осложнений, которые обязательно сопровождают это заболевание, если не вести адекватное лечение.
Сахарный диабет вызывает дефицит гормона инсулин, который синтезируется поджелудочной железой. Развитие заболевания угнетает выработку инсулина и может совсем прекратить синтез гормона. В этом случае, больной должен получать извне уколы инсулина, которые сегодня можно делать с помощью обычных инсулиновых шприцов или же инсулиновой помпой.
Инсулиновой помпой называется специальный аппарат для подачи инсулина в организм больного диабетом. Такой способ является альтернативой применению шприц-ручек и шприцов. Инсулиновая помпа работает и доставляет лекарство непрерывно, в чем заключается ее главное преимущество перед обычными уколами инсулина.
Инсулиновая помпа представляет собой небольшой аппарат, который работает на батарейках и вводит определенную дозу инсулина в организм человека. Необходимую дозу и периодичность устанавливают в памяти прибора. Причем сделать это должен лечащий врач, т.к. все параметры индивидуальны для каждого человека.
Современная инсулиновая помпа — легкое устройство размером с пейджер. Инсулин подается в организм через систему гибких тонких трубочек. Они связывают резервуар с инсулином внутри прибора с подкожной жировой клетчаткой.
Инсулиновые помпы по принципу работы приближены к функционированию поджелудочной железы человека. То есть инсулин вводится в двух режимах – болюсном и базальном. Установлено, что скорость выделения базального инсулина поджелудочной железой отличается в зависимости от времени суток.
СИСТЕМА ПОСТОЯННОГО ПОДКОЖНОГО ВВЕДЕНИЯ ИНСУЛИНА
Внешний вид:
Каковы же преимущества помповой инсулинотерапии?
1. Только короткий или ультракороткий инсулин
2. Постоянное введение малых доз (шаг дозы 0,05 ЕД)
3. Отсутствие депо инсулина в подкожной клетчатке
4. Одна «инъекция» в 3-4 дня
5. Возможность изменять дозу и время введения инсулина — свободный график еды и нагрузок
6. Различные виды введения инсулина на еду
ПОКАЗАНИЯ К ПОМПОВОЙ ИНСУЛИНОТЕРАПИИ
Современная инсулиновая помпа — легкое устройство размером с пейджер. Инсулин подается в организм через систему гибких тонких трубочек. Они связывают резервуар с инсулином внутри прибора с подкожной жировой клетчаткой.
Инсулиновые помпы по принципу работы приближены к функционированию поджелудочной железы человека. То есть инсулин вводится в двух режимах – болюсном и базальном. Установлено, что скорость выделения базального инсулина поджелудочной железой отличается в зависимости от времени суток.
ЧТО СЕЙЧАС ЕСТЬ В РОССИИ
Чем отличаются разные поколения помп:
II поколение – вводят инсулин + помогают определить необходимую дозу
III поколение – вводят инсулин + помогают определить дозу + определяют гликемию
МЕСТА УСТАНОВКИ ИНФУЗИОННЫХ СИСТЕМ
Заправляются инсулиновые помпы любым инсулином короткого действия, лучше применять ультракороткий НовоРапид, Хумалог, Апидру. Такого запаса хватит на несколько суток, прежде чем придется снова заправлять резервуар.
Есть ли противопоказания к установке инсулиновой помпы?
Да, есть. Это выраженное снижение зрения (слепота), невозможность проведения самоконтроля (измерения сахара крови не менее 4-х раз в день), нежелание учитывать хлебные единицы, интеллектуальное снижение. Также является противопоказанием наличие воспалительных/аллергических заболеваний кожи живота и других мест введения инфузионного набора.
Надо ли использовать шприц-ручки при ношении помпы?
Шприц-ручка с коротким инсулином всегда должна быть доступна (как «скорая помощь») из-за возможности непредвиденных ситуаций – села батарейка в помпе, закупорилась канюля, произошла поломка помпы. При нормальном функционировании помпа заменяет введение инсулина шприц-ручками полностью.
Как часто меняют расходные материалы?
Канюля служит 3-4 дня, затем из-за своего маленького диаметра закупоривается, инсулин перестает поступать в нужном количестве. Резервуар и катетер могут использоваться 7-10 дней. Инфузионный набор (игла+катетер) меняют также через 3-4 дня, по мере закупорки канюли.
ДОПОЛНИТЕЛЬНЫЕ ВОЗМОЖНОСТИ ИНСУЛИНОВЫХ ПОМП
Современные помпы имеют ряд полезных дополнительных опций, благодаря цифровым разработкам:
Специалисты нашей клиники дают пациентам с сахарным диабетом консультации по подбору и установке помп, определяют уровень базального инсулина и учат расчету. Мы консультируем по вопросам сахарного диабета в удобное для Вас время! Записаться на прием Вы можете по телефону +7(495)-681-23-45, или заполнить на сайте форму записи к специалисту.
Ролик по помповой инсулинотерапии
Диабет: современные технологии и решения
Поделиться:
При диабете 2 типа собственный инсулин может вырабатываться в достаточном количестве, но клетки его не воспринимают. Сначала пациентам назначают диету и сахароснижающие препараты, а в дальнейшем при прогрессировании заболевания может потребоваться инсулин.
На сегодняшний день существует несколько способов проведения инсулинотерапии.
Основными из них являются:
Метод многократных ежедневных инъекций
Как правило, для обеспечения физиологической потребности организма используются два вида инсулина. Инсулин продленного действия нужен в качестве фона и отвечает за контроль над уровнем глюкозы между приемами пищи и в ночное время. Короткий/ультракороткий инсулин необходим для компенсации пищи и коррекции высокого сахара (гипергликемии).
Количество ежедневных инъекций может составлять от 4 до 10, а то и больше. Каждый прием пищи – это укол. Высокий сахар – это дополнительный инсулин для коррекции. А еще необходимо 1-2 раза в сутки вводить инсулин продленного действия. Многократные инъекции – это тяжелое бремя для пациентов. А если речь идет о детях, то это огромный стресс для всей семьи.
Применение инъекционного порта
Для облегчения боли и страха перед уколами разработан специальный продукт – инъекционный порт. С его помощью можно вводить инсулин комфортно и безболезненно. Это особенно важно для новодиагностированных пациентов и детей, которым сложно адаптироваться к новому образу жизни.
Инъекционный порт прост в применении: пациент может установить его самостоятельно без посторонней помощи. Можно использовать различные места установки: область живота, внешнюю часть бедер и плеч, а также верхнюю часть ягодиц.
Инъекционный порт представляет собой мембрану с мягкой канюлей (катетером), которая вводится под кожу.
Порт предназначен для использования в течение 3 дней и рассчитан на 75 инъекций. Стандартная инъекция каждый раз предполагает прокол кожи. Постоянные проколы ведут к травматизации кожных покровов. Введение инсулина с помощью инъекционного порта уменьшает количество проколов кожи, так как инсулин вводится через катетер. Использование инъекционного порта при условии своевременной замены раз в 3 дня позволит обеспечить комфорт и безопасность.
Помповая инсулинотерапия
Инсулиновая помпа позволяет использовать индивидуальные настройки введения инсулина, адаптированные под образ жизни и потребности каждого конкретного человека. Спорт, путешествия, кулинарные эксперименты, постоянно меняющийся график – все это становится проще и комфортнее с инсулиновой помпой. Для маленьких пациентов инсулиновая помпа – это не только точное микродозирование, но и возможность научиться самостоятельности в управлении диабетом.
Расходные материалы к инсулиновой помпе
Инсулиновой помпе требуются расходные материалы, которые необходимо менять раз в 2-3 дня:
Резервуар вставляется в отсек инсулиновой помпы. Через катетер (трубочку) и канюлю инфузионного набора инсулин из резервуара поступает в организм.
Инфузионные наборы
Для комфортного и эффективного использования инсулиновой помпы важно правильно выбрать инфузионный набор и место его установки.
Инфузионные наборы отличаются по материалу и длине канюли, а также по углу введения. Есть инфузионные наборы с мягкой и стальной канюлей, а также с углом введения в 90° или 20-45° (изменяемый угол). В зависимости от телосложения и образа жизни пациента врач поможет подобрать оптимальный вариант, который подойдет именно вам.
Диабет – это заболевание, которое невозможно вылечить, но можно научиться контролировать. С помощью современных технологий эта миссия становится выполнимой.
Товар по теме: [product](инсулин)
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Система мониторирования глюкозы и инсулиновые помпы
Мониторирование глюкозы крови является важным средством достижения хорошего гликемического контроля у пациентов с сахарным диабетом 1-го типа. Уровень глюкозы крови необходимо измерять регулярно после установления диагноза сахарного диабета.
Мониторирование глюкозы крови является важным средством достижения хорошего гликемического контроля у пациентов с сахарным диабетом 1-го типа. Уровень глюкозы крови необходимо измерять регулярно после установления диагноза сахарного диабета.
В идеале глюкоза крови должна измеряться перед завтраком, обедом, ужином и на ночь. При подозрении на ночную гипогликемию, а также при увеличении вечерней дозы инсулина рекомендуется проверять глюкозу крови ночью. Часто выполнять подобные рекомендации не представляется возможности.
Средства самоконтроля
Тест-полоски имеют большое значение в определении уровня глюкозы в крови. Но даже частое тестирование с использованием тест-полосок не позволяет получить полную картину изменений уровня сахара в крови в течение суток.
Измерения уровня глюкозы тест-полосками производятся через определенные промежутки времени. Такие измерения не могут показать направление или тенденцию в изменении уровня сахара в крови. Поэтому даже те больные сахарным диабетом, которые самым тщательным образом регулярно выполняют тестирование, могут упустить повторяющиеся повышения или понижения уровня сахара в крови, особенно ночью.
Многие глюкометры обладают памятью, где хранится определенное количество последних измерений глюкозы крови, но этих данных часто бывает недостаточно для определения глюкозного профиля пациента.
Определение глюкозы в моче является устаревшим методом оценки компенсации сахарного диабета. Положительные результаты указывают только на то, что глюкоза в крови превышает 8,88 ммоль/л (почечный порог для глюкозурии). Таким образом, метод не является точным и не дает никакой информации о гипогликемии.
Результаты исследования по контролю диабета и его осложнений показали, что улучшение гликемического контроля при интенсивном управлении диабетом приводит к значительному уменьшению частоты микрососудистых осложнений со стороны глаз, почек, нервной системы у пациентов с сахарным диабетом 1-го типа.
Проблема мониторирования уровня глюкозы крови характерна для детей и подростков в связи с физиологическими и психологическими особенностями, нежеланием уделять необходимое внимание своей болезни.
Система постоянного мониторирования глюкозы
Одной из задач современной диабетологии является получение полной картины колебаний гликемии в течение суток с целью оптимизации проводимой инсулинотерапии.
Перечисленные выше проблемы стали стимулом к усовершенствованию систем контроля уровня глюкозы крови. Результатом работ стала система постоянного мониторирования глюкозы CGMS (Continuous Glucose Monitoring System) — система продолжительного глюкозного мониторинга, представленная приборами, которые измеряют сахар крови через регулярные короткие промежутки времени (1–10 минут) в течение нескольких дней.
Применение данной системы решает проблемы, возникающие при использовании тест-полосок, и может выявить скрытые отклонения, например, частые случаи гипогликемии (низкий уровень сахара в крови). Это позволяет составить четкое представление о характере гликемической кривой, выявить все проблемы на пути к компенсации сахарного диабета (инсулинорезистентность, хроническая передозировка инсулина (синдром Сомоджи), феномен «утренней зари» (Down-Phenomenon), феномен «раннего завтрака», неясные гипогликемии, неясные гипергликемии), скорректировать сахароснижающую терапию (как инсулинотерапию, так и таблетированную) с учетом индивидуальных особенностей, подобрать и запрограммировать необходимую программу введения инсулина.
Система CGMS состоит из трех частей: глюкосенсора, монитора и программного обеспечения. Глюкосенсор представляет собой тонкий, стерильный, гибкий платиновый электрод, который устанавливается подкожно. Принцип работы сенсора заключается в том, что глюкоза под воздействием глюкооксидазы (на сенсоре) превращается в глюконовую кислоту с выделением двух электронов. Электроны образуют электрический потенциал, который фиксируется электродом и передается на монитор. Чем выше содержание глюкозы в интерстициальной жидкости, тем больше выделяется электронов, тем выше электрический потенциал. Система определяет электрический потенциал каждые 10 секунд, посылая сигнал в монитор по гибкому проводу. Монитор фиксирует среднее значение электрического потенциала за 5 минут, сохраняет его в своей памяти, затем определяет среднее значение за следующие пять минут и так далее. Таким образом, монитор сохраняет в своей памяти 288 результатов за сутки и 864 результата за 3 суток. Для калибровки системы необходимо вводить в нее показатели гликемии, полученные на глюкометре, не менее 4 раз в сутки. Через трое суток после окончания мониторирования данные с монитора загружаются в компьютер и обрабатываются с помощью специального программного обеспечения. После обработки они доступны как в виде цифровых данных (288 измерений глюкозы в сутки с указанием времени, границы колебаний гликемии, средние значения гликемии за день и за трое суток), так и в виде графиков, на которых отмечены колебания гликемии по дням.
Таким образом, впервые и врач, и пациент получают полную картину колебаний уровня глюкозы в крови (рис. 1).
Показания сахара в интерстициальной жидкости аналогичны таковым в капиллярной крови, что позволяет применять общепризнанные стандарты для лечения сахарного диабета.
Инсулиновые помпы
При инсулинозависимом сахарном диабете (сахарном диабете 1-го типа) поджелудочная железа секретирует недостаточное количество инсулина. Для компенсации недостатка гормона в организм необходимо вводить экзогенный инсулин. Лечение диабета инсулинотерапией, как правило, осуществляют или при помощи введения инсулина шприцем, или при помощи шприц-ручки.
Исходя из принципа работы системы CGMS, можно предположить, что, как и мониторирование, возможно постоянное введение необходимых доз инсулина в автоматическом режиме с помощью специальных устройств. Таким прибором стала инсулиновая помпа. Инсулиновая помпа (инсулиновый дозатор) — электронное устройство для постоянного подкожного введения инсулина малыми дозами, которое заменяет инъекции шприцем или шприц-ручкой. Сама по себе инсулиновая помпа не измеряет уровень сахара крови, а только вводит инсулин в соответствии с заранее запрограммированными значениями. Это альтернатива для людей с диабетом, которые используют интенсифицированную инсулиновую терапию и регулярно измеряют уровень сахара в крови, обеспечивающая постоянное подкожное введение инсулина малыми дозами. Такая схема введения инсулина в наибольшей степени соответствует ритму работы здоровой поджелудочной железы.
Лечение сахарного диабета при помощи инсулиновой помпы существенно снижает риск гипогликемии и гипергликемии, по сравнению с лечением сахарного диабета при помощи введения инсулина посредством самостоятельных инъекций инсулина.
Основные задачи — добиться максимально физиологической компенсации диабета, минимизировать случаи гипогликемии и гипергликемии, максимально снизить риск развития осложнений диабета (ретинопатия, нефропатия, нейропатия). Риск осложнений диабета тем выше, чем в большей степени компенсация диабета отличается от физиологического уровня.
При беременности применение любых лекарств требует тщательного надзора врача, особенно при сочетании беременности и диабета. Диабет вносит свои коррективы и в выбор лекарств для контрацепции, так как эффект от лекарств, назначаемых для обеспечения эффективной контрацепции, прямо зависит от параллельно принимаемых лекарств.
История развития инсулиновых помп
Первые аппараты инсулиновой помпы появились в Лос-Анджелесе в начале 1960-х годов, автором их был Арнольд Кадиш. Усовершенствование технологии привело к уменьшению громоздких устройств до легких компактных приборов, удобных для повседневного использования (рис. 2).
Инсулиновая помпа представляет собой новое средство для введения инсулина. При этом по-прежнему целью лечения является достижение физиологического профиля инсулинемии у больных сахарным диабетом. Согласно концепции самых ранних помп, инсулин должен был вводиться внутривенно, однако в последующих помпах это было заменено на подкожное введение инсулина, что сделало использование помп доступным и более выполнимым. Однако длительное время имелись существенные ограничения из-за веса помпы и размера (400 г и приблизительно 18×7×6 см). Эти первые примитивные помпы были большие, а применение их ограничивалось еще и имеющейся одной скоростью введения инсулина. Для достижения разной скорости инфузии проводилось разбавление инсулина, что требовало не только повышенного расхода мощности батареи, но и больших затрат энергии пациента и клинических врачей для проведения адекватной терапии. Тем не менее, уже в первых исследованиях сообщалось о достижении близких к нормогликемии показателей углеводного обмена у взрослых и детей.
Современные инсулиновые помпы
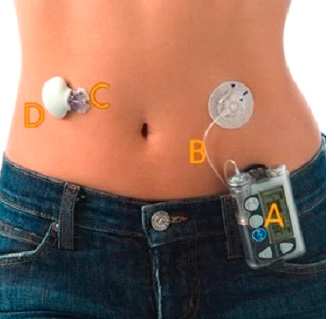
Инсулиновую помпу составляют несколько частей — емкость, в которую заключается лекарство, катетер, через который гормон подается в организм человека, и пульт дистанционного управления, который помогает управлять прибором (рис. 3). Емкость с лекарством закрепляется на поясе, катетер вставляется под кожу и держится с помощью пластыря. Таким образом, лекарство регулярно вводится в организм в запрограммированных заранее дозах. Когда инсулин заканчивается, емкость вновь наполняют лекарственным препаратом. Время, на которое хватает лекарства, у каждого больного индивидуально, как правило, это 3–7 дней. На непродолжительный срок (например, во время душа) прибор можно снять, однако нельзя его снимать на долгое время, чтобы не нарушить программу и дозировку.
На первый взгляд может создаться впечатление, что постоянное ношение помпы обременительно. На самом деле это не так. Помпа мала по размеру, компактна и легка (ее размеры сопоставимы с мобильным телефоном), что позволяет носить ее на поясе, в кармане брюк или рубашки. Ночью помпу можно просто прикрепить к пижаме или положить под подушку.
Инфузионный набор состоит из канюли (иглы) и катетера (тонкой трубочки), который соединяется с помпой. Существует несколько вариантов инфузионных наборов, отличающихся длиной катетера, углом наклона канюли, ее длиной и материалом (сталь или тефлон), иглы — гнутые или прямые, как часть катетера стали различного размера и формы. Это позволяет подобрать набор с учетом индивидуальных требований пациента.
Успехи в достижении компенсации сахарного диабета при применении инсулиновых помп стали возможны только благодаря появлению новых технологий, позволяющих пациентам быстро и точно определять сахар в крови. Самоконтроль глюкозы крови позволяет более точно подобрать скорость введения инсулина, имитирующую базисную его секрецию, и проводить коррекцию болюсной дозы инсулина, таким образом обеспечивая более точное и эффективное использование инсулина.
Доза вводимого инсулина может меняться в различные дни в зависимости от меняющегося режима жизни — например, рабочий или выходной день, праздник, отпуск, занятия спортом, путешествия, изменение чувствительности к инсулину, связанное с предменструальным периодом или интеркуррентным заболеванием. Болюсное введение инсулина может быть запрограммировано в соответствии с режимом и калоражем питания. Болюсная доза инсулина может быть также введена с помощью пульта дистанционного управления, облегчая введение инсулина пациентам или родителям детей младшего возраста, уменьшая страх, что «нажатие на кнопку» самыми маленькими пациентами приведет к неправильному введению инсулина.
На сегодняшний день на российском рынке представлены помпы шести производителей — Animas Corporation, Insulet Corporation, Medtronic MiniMed, Roche/Accu-Chek, Smiths Medical MD, Sooil.
Преимущества применения помп
Наиболее важным для успешного использования помпы в клинической практике является предоставление пациентам ясного понимания возможностей современных помп, а также тех функций, которые они не могут пока обеспечить.
Помпа — не способ излечения от диабета.
Помпа — это устройство, которое позволяет осуществлять более точный контроль над количеством введенного инсулина и, таким образом, количеством инсулина, которое будет доступно рецепторам клетки через какое-то время.
Использование инсулиновой помпы не отменяет интенсивную терапию, а помогает совершенствовать ее, с тем, чтобы доводить контроль углеводного обмена до целевых уровней.
Помпа непосредственно не требует большего количества времени и усилий от пациента или органов здравоохранения; это — способ достижения нормальных или улучшенных уровней гликемии.
Помпы — эффективный и удобный способ введения инсулина, когда целью лечения являются почти нормальные уровни гликемии. Она позволяет задавать физиологичный базальный уровень инсулина, учитывая индивидуальные особенности организма, что позволяет избежать ночных гипогликемий, феномена «утренней зари», добиться более стабильных показателей обмена веществ с лучшим уровнем сахара в крови и HbA1c, следовательно, значительно снизить риск развития осложнений сахарного диабета.
Возможность использовать только ультракороткий инсулин и постоянно вводить его в малых дозах позволяет преодолеть инсулинорезистентность и избежать образования инсулиновых «депо».
Помпа избавляет от многократных, ежедневных инъекций — замена инфузионного набора происходит один раз в два-три дня. Это резко уменьшает травматизацию, что особенно важно для детей.
При использовании помпы снимаются ограничения на время, количество и состав принимаемой пищи.
Помпа проводит круглосуточное введение инсулина, что снимает необходимость самостоятельных ночных и утренних измерений, обеспечивая лучшее качество сна.
Помпа позволяет вести активный образ жизни, сохранять работоспособность независимо от внезапных стрессов и неупорядоченного рабочего дня.
Не имеется никакого возрастного ограничения для использования помп — они применялись у больных начиная с детей в возрасте 3 дня и кончая пациентами старше 80 лет.
Помпы имеют большое количество функциональных режимов, что позволяет пациентам осуществлять необходимый им выбор, а успех лечения зависит от мотивации, уровня подготовки больного и дальнейшего активного вовлечения его в процесс самоконтроля.
Следует иметь в виду, что при использовании инсулиновой помпы введение ультракороткого инсулина приводит к быстрому нарастанию кетоацидоза в случае отказа помпы или ее длительного отключения (более 1–1,5 часов) за счет небольшой продолжительности действия. Больные и их родители должны быть информированы о возможности отказа в работе помпы и необходимости временного перехода на множественные инъекции инсулина.
Технические характеристики инсулиновых помп
Инсулиновая помпа позволяет менять базисную скорость введения инсулина каждые полчаса, например с 12:00 до 12:30 вводить инсулин со скоростью 0,5 Ед/час, с 12:30 до 13:00 — со скоростью 0,6 Ед/час и т. д. Более того, есть возможность заранее запрограммировать скорость подачи инсулина в разные дни недели, что очень удобно для людей, имеющих, к примеру, сидячую работу и предпочитающих активный отдых. В случае резкого, неожиданного изменения режима дня помпа имеет режим «временная базисная доза». При активизации этой функции текущий базальный режим отменяется, и помпа начинает подавать инсулин в новом режиме, в течение от 30 минут до 24 часов. После отмены или прекращения времени действия этого режима помпа вновь возвращается к подаче текущей базисной дозы.
Для регуляции постпрандиальной гликемии помпа имеет болюсный режим введения инсулина. Человек, желающий перекусить, может запустить его непосредственно во время еды, и инсулин будет подаваться со скоростью 0,1 Ед в несколько секунд. Болюсный режим имеет несколько модификаций:
Также эти функции могут быть полезны для людей, страдающих идиопатическим парезом желудка (замедленная усвояемость пищи).
Помпа имеет много дополнительных функций — программирование нескольких базальных уровней, возможность установки временного базального уровня, память, работа с дополнительным программным обеспечением, таким как «болюсный калькулятор», и многое другое. Это позволяет настраивать помпу в соответствии с индивидуальными потребностями.
При необходимости (например, принятие водных процедур) помпа может быть отключена, в общей сложности не более чем на 1–1,5 часа.
Помпа имеет память на введенные болюсные дозы (последние 20 доз), на общую суточную дозу инсулина за последние 7 дней. Кроме того, инсулиновая помпа сзади имеет инфракрасный порт, что позволяет через устройство com-station загрузить данные в компьютер. В этом случае для анализа доступны будут последние 400 введенных болюсных доз.
Помпа запрограммирована так, что более 50 независимых систем безопасности постоянно мониторируют все ее действия.
Для удобства использования инсулиновая помпа имеет звуковой и вибрационный режимы для оповещения о процессе подачи и завершении подачи болюсной дозы, окончании инсулина в резервуаре, разряжении элементов питания, появлении различные неисправностей и сбоев. Помпа имеет также подсветку и пульт дистанционного управления для подачи болюсной дозы и остановки подачи инсулина.
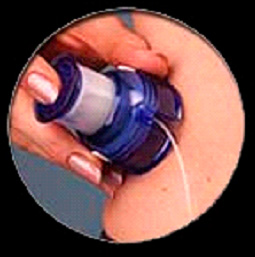
После введения подкожно игла удаляется, и в подкожно-жировой клетчатке остается только катетер, который прочно фиксируется пластырем. Для большего удобства пациентов установка катетера осуществляется с помощью устройства quick serter. При нажатии на кнопку устройства установленный в него катетер с иглой вводится быстро и безболезненно.
Инфузионная система устанавливается раз в три дня, далее, во избежание тромбирования катетера с прекращением подачи инсулина, рекомендуется установить новый инфузионный набор. Сама процедура установки в помпу резервуара, подключения и введения катетера очень проста, занимает не более 5 минут и не создает проблем у пациентов. Локализация мест установки катетеров такая же, как и мест введения инсулина. Следует учитывать, что, также как при других способах введения инсулина, максимальная скорость всасывания его происходит из подкожной клетчатки передней брюшной стенки. Эта локализация также является наиболее удобной при употреблении помпы для большинства больных.
Прогрессом в использовании помпы стало применение быстродействующих аналогов инсулина (лизпро и аспарт), имеющих новые фармакокинетические характеристики, отличные от простого (короткого) инсулина. Быстродействующие инсулины коммерчески доступны и в использовании обладают идеальными характеристиками для успеха в терапии с помощью инсулиновых помп, которая планировалась прежде при внутривенном введении инсулина, при сохранении преимуществ подкожного введения. Быстрота действия позволяет достичь лучшей настройки инсулина на характер пищи без так называемого «хвостового эффекта», который бывает при применении обычного инсулина и проявляется поздней постпрандиальной гипогликемией. Было доказано, что эти инсулины уменьшают частоту гипогликемий, улучшают уровень НbА1с, а через три месяца введения их с помощью помпы повышают возможности печени продуцировать глюкозу в ответ на глюкагон.
Принципы расчета дозы инсулина
Принципы расчета дозы инсулина при переводе на инсулиновую помпу очень просты. В качестве основы берется доза инсулина, которая была на режиме множественных ежедневных инъекций. 75% от этой дозы используется в инсулиновой помпе: 50% от нее идет на базисную дозу, 50% — на болюсную. 50% базисной дозы делится на 24 часа и устанавливается в помпе в режиме «базальный профиль». 50% болюсной дозы равномерно распределяется между основными приемами пищи. При наличии у больного феномена «утренней зари» в утреннем интервале к базисной дозе добавляется +0,1 Ед/час; при наличии гипогликемий в ночное время — базисная доза уменьшается на –0,1 Ед/час в том временном интервале, когда фиксировались эпизоды гипогликемии. При гипергликемии в ночное время или более чем 3 часа после приема пищи к базисной дозе добавляется +0,1 Ед/час. При постпрандиальной гипо- или гипергликемии болюсная доза инсулина меняется аналогично тому, как менялась доза инсулина короткого действия у данного больного на режиме множественных ежедневных инъекций.
В случае отказа помпы по тем или иным причинам очень быстро (в течение 2–3 часов) развивается декомпенсация сахарного диабета с кетоацидозом. Больному необходимо проверить поступление инсулина по инфузионной системе (отсоединив инфузионную систему от катетера, установить 1–2 Ед болюсной дозы инсулина и визуально проверить ее прохождение). При нормальном поступлении инсулина проанализировать другие возможные причины: забыл сделать болюсную дозу на прием пищи, стресс, острое инфекционное заболевание, постгипогликемическая гипергликемия и пр. и ввести дополнительно болюс в небольших дозах. При неисправности помпы переходить на инъекции инсулина с помощью шприц-ручек или одноразовых шприцев с последующим обращением в специализированное сервисное обслуживание для выяснения причин отказа помпы. При закупорке инфузионной системы — поменять ее на новую.
Развитие технологии не стоит на месте. Ведутся работы над комплексом оборудования, который по праву можно назвать искусственной поджелудочной железой. При интеграции инсулиновой помпы с аппаратом, постоянно измеряющим сахар в крови (типа глюкометра постоянного ношения), введение инсулина производится согласно данным об уровне сахара в крови, постоянно измеряемом глюкометром. В таком сочетании искусственная поджелудочная железа максимально точно имитирует работу настоящей поджелудочной железы, тем самым обеспечивая максимально физиологичную компенсацию диабета.
В. В. Смирнов, доктор медицинских наук, профессор
Г. Е. Горбунов
РГМУ, Москва
Рис. 1. Динамика уровня глюкозы в крови
Рис. 2. Развитие инсулиновых помп с 1979 по 1987 год
Рис. 3. Схема устройства инсулиновой помпы