Интрааксиальное образование что это
КТ головного мозга (системный подход)
Подход к анализу КТ изображений головного мозга без сомнения должен зависеть от клинической задачи и состояния пациента, однако большинство радиологов повторяют одни и те же шаги не зависимо от вводных данных и клинической ситуации.
1. Анализ вводных данных
Ключевые моменты
Данные пациента на изображении
Всегда еще до начала анализа проверяйте соответствие данных пациента (фамилии и инициалов, даты рождения), даты и времени исследования на полученных изображениях. Убедитесь что вы собираетесь описывать текущее исследование, а не исследование из архива, или исследование другого пациента.
Анализ предыдущих изображений и их описаний
Анализ архивных изображений является ключевым моментом в работе врача радиолога. Очень часто только сопоставление текущей картины с предыдущими изображениями позволяет получить важную информацию и сделать правильные выводы о присутствующих изменениях/патологии. Не менее важно ознакомиться с предыдущими описаниями (при их наличии).
Правильный выбор ширины окна
КТ сканирование обеспечивает 3х мерную карту основанную на различной плотности анатомических структур. Эти КТ данные могут быть представлены различными способами позволяя визуализировать структуры в заданном диапазоне плотностей. ‘Мозговое окно‘ использует диапазон плотностей близкий к усредненной плотности структур головного мозга, но несет ограниченную информацию о состоянии костных структур. ‘Костное окно‘ за счет более узкого диапазона позволяет подчеркнуть структуры близкие по плотности к костной ткани, но не позволяет детально проанализировать структуры головного мозга. В оценке КТ головного мозга использование как мозгового, так и костного окна должно быть рутинным, а анализ изображений в с их использованием должен войти в привычку. Кроме того модифицирование параметров КТ окна часто помогает в диагностике кровоизлияний.
Анализ изображений в ортогональных плоскостях
КТ изображения головного мозга получаются в аксиальной плоскости (которую лаборант устанавливает, например, параллельно плоскости основания черепа), данный подход позволяет снизить наложение артефактов от плотных структур костей основания черепа на структуры головного мозга. Современные томографы позволяют реконструировать полученные аксиальные изображения в других плоскостях, что помогает в более детальной оценке патологии. Наиболее часто используемыми при этом являются ортогональные корональная (параллельная продолговатому мозгу) и сагиттальная (проводимая через срединные структуры) плоскости.
2. Качество исследования и артефакты
Ключевые моменты
Артефакты
Качество изображений зачастую ограничивается качеством КТ сканера, опытностью рентгенлаборанта и тяжестью состояния пациента снижающей его способность выполнять команды. Всегда необходимо помнить о наиболее частых артефактах. Кроме того не стоит забывать, что некоторых из них избежать невозможно.
Артефакты от медицинских изделий
Наличие медицинских изделий, как свидетельство ранее проводившихся манипуляций, всегда должны отображаться в описании исследования.
Артефакты от движения
Движение пациента во время исследования приводит к появлению на изображениях артефактов затрудняющих интерпретацию, иногда вплоть до полной невозможности анализа. В таких случаях надо либо повторить исследование, либо отметить в протоколе, что полученные изображения неудовлетворительного диагностического качества. Это важно, поскольку артефакты движения на границе сред могут давать ложное представление о наличии патологического процесса.
Артефакт увеличения жестоксти
Серия изображений или отдельный срез
При оценке КТ головного мозга важно анализировать всю серию изображений, не только отдельный срез, без его сравнения с ниже и выше лежащими срезами.
Контрастное усиление
Назначение внутривенных контрастных препаратов позволяет получить дополнительную информацию о анатомических особенностях или патологическом процессе. Как правило, вначале выполняется нативное исследование, и в случае выявленной патологии (например, солидного или кистозного образования) и при отсутствии противопоказаний, проводится повторное исследование с контрастным усилением.
3. Анализ повреждений мягких тканей и костей черепа
Ключевые моменты
Анализ КТ изображений головного мозга требует системной оценки изображений и в костном и в мозговом окне. Оценка в костном окне в контексте травмы позволяет выявить перелом(ы) черепа. Мозговое окно используется для поиска контузии головного мозга и внутричерепных кровоизлияний. Оценка и костного и мозгового окна позволяет получить более детальную картину повреждений мягких тканей головы, что дополняет клиническую картину.
Переломы или швы
При травме головы знание нормальной картины и анатомии швов позволяет избежать ошибок интерпретации.
Швы костей свода черепа локализуются в типичных анатомических зонах и относятся к зубчатым швам. Переломы, в отличии от швов, пересекают внутреннюю и наружную замыкательные пластинки в виде прямой линии.
Края швов покрыты надкостницей, которая, непрерывно продолжаясь, переходит с внутренней замыкательной пластинки, на наружную. В отличии от швов, переломы костей свода черепа не покрыты надкостницей. Иллюстрация 3.1
Переломы основания черепа порой трудно визуализировать напрямую, однако в пирамиде височной кости (при наличии травмы в анамнезе) помочь найти перелом может затемнение воздушных ячеек.
4. Оценка объема головного мозга и субарахноидальных пространств
Ключевые моменты
Объем головного мозга/Объем субарахноидальных пространств
Объем головного мозга оценивается субъективно путем относительной оценки объема цистерн. При этом во внимание должен приниматься возраст пациента. Желудочки могут иметь небольшие размеры у молодых пациентов и иметь достаточно большие размеры у пожилых пациентов. И в обоих случаях это должно рассматриваться как норма. Объем головного мозга уменьшается с возрастом за счет естественного старения и за счет таких заболеваний как деменция или алкоголизм. Не существует единого подхода к оценке объема головного мозга. Оценка может проводиться субъективно путем определения объема пространств содержащих спинномозговую жидкость (борозды, щели, желудочки и цистерны). Подробнее.
Гидроцефалия
Гидроцефалия является результатом повышения продукции или снижением абсорбции спинномозговой жидкости. Гидроцефалия может приводить к выраженному увеличению желудочков. острая гидроцефалия может приводить к повреждению эпендимы (выстилающей полость желудочков) вызывая отек перивентрикулярного белого вещества, так называемый трансэпендимальный отек. Подробнее.
Болезнь Альцгеймера
Болезнь Альцгеймера, как наиболее широко известный пример деменции, не может диагностироваться только по данным визуализации. Однако данное заболевание характеризуется типичным паттерном локального уменьшения объема головноо мозга в области височных долей. Подробнее.
Увеличение объема (отек мозга)
Генерализованный отек мозга может вызывать набухание приводя к уменьшению субарахноидальных пространств и снижению дифференцировки серого и белого вещества. Одним из примеров может служить гипоксическое повреждение, при котором в пораженном участке стирается граница между серым и белым веществом, а набухание клеток приводит к уменьшению и сглаженности борозд. Подробнее.
5. Хроническая ишемия
Ключевые моменты
Хронические ишемические изменения часто встречающиеся при компьютерной томографии головного мозга. Данное понятие включает в себя заболевание мелких сосудов головного мозга, старые лакунарные инфаркты или последствия территориальных инсультов/инфарктов.
Заболевания мелких сосудов
Генерализовнные низкоплотные изменения в белом веществе головного мозга без четких границ являются частым признаком хронической ишемии за счет патологии мелких сосудов. Данные изменения сочетаются с такими факторами риска как курение, диабет, артериальная гипертензия. У многих пациентов признаки патологии мелких сосудов сочетаются с уменьшением объема головного мозга.
Лакунарный инфаркт
Лакунарный инфаркт представляет собой зону гибели клеток головного мозга за счет локальной ишемии. Лакунарные инфаркты чаще локализуются в зонах кровоснабжающихся перфорантными ветвями средней мозговой артерии. Острый лакунарный инфаркт может быть невидим при первичной компьютерной томографии, однако уже через несколько недель он визуализируется в виде четко отграниченной зоны сниженной плотности. Подробнее.
Постинсультные изменения
Хотя инсульт в острейшей и острой стадиях не всегда легко выявляется при компьютерной томографии, с течением времени гибель клеток приводит к формированию зоны сниженной плотности в пораженном участке мозга. Постинсультные изменения визуализируются в виде четко отграниченной зоны низкой плотности, представляющей собой кистозно-глиозные изменения и распространяющейся как на белое так и на серое вещество. Данные изменения часто локализуются в бассейне средней мозговой артерии.
6. Острая ишемия (инсульт) головного мозга
Ключевые моменты
Острый инсульт
Зачастую КТ выполняется в остром периоде, когда еще не визуализируется зона сниженной плотности в пораженном учаске головного мозга. В такой ситуации могут помочь положительные признаки гиперденсивности средней мозговой артерии и признак снижения дифференцировки коры островка. Основная статья
Признок гиперденсивности мозговой артерии
При подозрении на острый инсульт головного мозга компьютерная томография иногда позволяет выявить скопление тромботических масс в средней мозговой артерии. (Иллюстрация 6.1) Подробнее.
Снижение дифференцировки коры островка
При подозрении на инсульт головного мозга при компьютерной томографии может визуализироваться признак снижения дифференцировки коры островка. Этот признак является довольно не броским и легко пропускается если ему не уделяется должное внимание. (Иллюстрация 6.2) Подробнее.
7. Экстрааксиальные кровоизлияния
Ключевые моменты
Внутричерепные кровоизлияния делятся на интрааксиальные (в паренхиму головного мозга) и экстрааксиальные (снаружи головного мозга). Экстрааксиальные кровоизлияния делятся на эпидуральные, субдуральные и субарахноидальные.
Эпидуральная гематома
Эпидуральная гематома является результатом посттравматического повреждения внутричерепных сосудов, чаще всего средней оболочечной артерии. Кровь из поврежденного сосуда скапливается между отслоенным листком твердой мозговой оболочки и внутренней замыкательной пластинкой кости черепа. Эпидуральная гематома чаще имеет линзовидную форму, поскольку твердая мозговая оболочка плотно срастается с костями в области черепных швов. Отслоение твердой мозговой оболочки ограничивается в местах прикрепления и таким образом ограничивает объем гематомы. Эпидуральная гематома часто (но не всегда) сочетается с переломом костей свода черепа, по этому не забывайте проверить изображения в костном окне. Здесь могла быть ваша иллюстрация 😉Подробнее.
Субдуральная гематома
Мозговые вены являются достаточно хрупкими сосудами. Риск повреждения увеличивается с возрастом и усиливается при назначении пациенту антикоагулянтов. Субдуральные гематомы могут возникать при минимальном травматическом воздействии. При наличии факторов риска, признаки травмы в анамнезе могут полностью отсутствовать. Субдуральные гематомы не ограничены зонами прикрепления твердой мозговой оболочки к костям свода черепа. В результате чего скопление крови часто имеет серповидную форму. Субарахноидальные пространства остаются интактными и кровь не заполняет борозды. Плотность гематомы зависит от давности кровоизлияния. Борозды и субарахноидальные пространства на стороне поражения могут быть уменьшены за счет объемного воздействия гематомы. (Иллюстрация 7.1) Подробнее.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние часто сопутствует не только травмам, но и возникает спонтанно, например, в результате кровотечения из аневризмы. Аневризмы при этом визуализируются на рутинной кт только при достаточно крупных размерах. Менее часто субарахноидальные кровоизлияния возникают при врожденных артерио-венозных сосудистых мальформациях или в результате кровоизлияния из вен ствола головного мозга (Перимезенцефальное неаневризматическое субарахноидальное кровоизлияние).
8. Внутримозговое кровоизлияние
Ключевые моменты
Интрааксиальное (син. внутримозговое) кровоизлияние может возникать за спонтанно или за счет травматического воздействия. Без соответствующего анамнеза КТ картина как при спонтанном так и при посттравматическом кровоизлиянии может быть идентичной, так как травма не всегда сопровождается переломами черепа.
Спонтанное внутримозговое кровоизлияние
Спонтанное внутримозговое кровоизлияние часто представляет собой зону повышенной плотности (кровь) окруженную перифокальной зоной низкой плотности (отек). //TODO
NB в целом, плотность гематомы и степень выраженности перифокального отека зависят от сроков/возраста гематомы Подробнее.
Сочетание интра- и экстрааксиальных кровоизлияний
Очень часто внутримозговые кровоизлияния (спонтанные или травматические) сочетаются с экстрааксиальными кровоизлияниями.
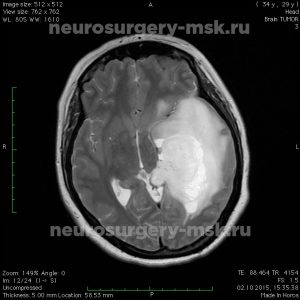
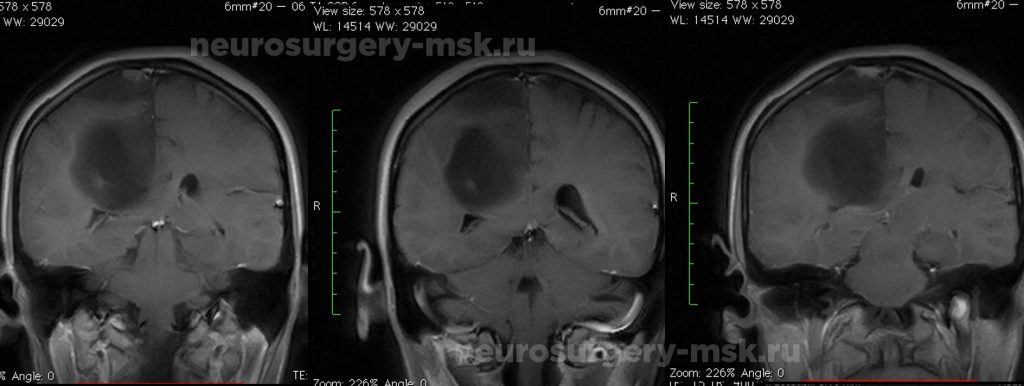
9. Интракраниальные объемные образования
Ключевые моменты
Интракраниальные объемные образования в зависимости от локализации могут подразделяться на интрааксиальные и экстрааксиальные, при этом четкое разграничение только по данным КТ не всегда легко определить.
Интрааксиальные образования
Интрааксиальные объемные обравования могут иметь опухолевую и неопухолевую природу, а опухолевые, в свою очередь, подразделяться на злокачественные или доброкачественные. Очень обобщающе: одиночное интрааксиальное образование усиливающееся после внутривенного введения контрастного вещества и окруженное перифокальным отеком с объемным воздействием на окружающие структуры чаще будет представлять собой первичную злокачественную опухоль (напр. глиому), тогда как множественные интрааксиальные образования с такими же характеристиками (накопление контраста, отек, объемное воздействие) будут являться метастазами. Иллюстрация 9.1
Читайте подробнее: Классификация опухолей центральной нервной системы, Метастатические опухоли головного мозга, Абсцесс головного мозга, Кольцевидное накопление контраста
Экстрааксиальные образования
Менингиомы являются наиболее распространенными экстрааксиальными образованиями. Несмотря на доброкачественную природу они могут достигать больших размеров, могут сопровождаться отеком в прилежащих отделах головного мозга. Обычно менингиомы имеют гладкие четкие контуры, могут содержать в своей структуре кальцинаты. На постконтрастных изображениях менингиомы характеризуются выраженным гомогенным контрастным усилением. Менингиомы берут свое начал из мозговых оболочек которые так же накапливают контраст в прилежащих отделах формируя характерный признак дурального хвоста. Иллюстрация 9.2 Подробнее.
10. Объемное воздействие
Ключевые моменты
Интракраниальное давление при таких патологических процессах, как опухоли и кровоизлияния, может вызывать объемное воздействие. Перифокальный отек также может усиливать объемное воздействие и в случае инфаркта, который сам по себе не является “объемным” процессом, а объемное воздействие в данном случае обусловленно исключительно отеком.
Стадии объемного воздействия
Внемозговые опухоли
Оглавление:
Внемозговое объемное образование представляют собой опухоли, которые могут появляться из различных структур в области головного мозга и центральной нервной системы. Нередко подобные опухоли имеют метастатическую природу. Среди них наиболее распространенными являются невриномы и менингиомы. Для диагностики требуется обратиться к квалифицированному нейрохирургу и провести полный комплекс обследований.
Диагноз ставится комплексно. После неврологического обследования, а также результатов компьютерной или магнитно-резонансной томографии головного мозга. Лечебные процедуры включают в основном операционное вмешательство.
Виды внемозговых опухолей головного мозга
Внемозговые образования головного мозга отличаются от внутримозговых длительным отсутствием характерных клинических симптомов. Зачастую пациенты могут не подозревать о наличии каких-либо клинических признаков, что приводит к позднему обнаружению. Это существенно осложняет лечебные процедуры и удаление внемозговой опухоли головного мозга. Обнаружить подобное заболевание можно только случайно или на поздних стадиях развития.
Наиболее часто внемозговые образования появляются из сосудов, соединительной ткани и оболочек. Например, менингиомы являются относительно доброкачественными опухолями, которые образуются из клеток паутинной мозговой оболочки. Объемные образования формируются в основном у женщин после 30 лет. Они способны достигать достаточно крупных размеров, если вовремя не обнаружить и не провести терапевтические процедуры.
Наиболее часто менингиомы формируются в области ямки черепа. При этом пациент получает существенно ухудшение обоняния, а также возможно появление различных нарушений. Если образование формируется в области темени, возможно передавливание зрительных нервов.
Невриномы представляют собой доброкачественные новообразования, которые появляются из клеток Шванна в составе черепно-мозговых и спинномозговых нервных пар. Существует несколько видов неврином по гистологическому строению. Макроскопически они являются дольчатыми образованиями, которые «одеты» в капсулу из соединительной ткани. В некоторых областях появляется большое число сосудов с утолщенной стенкой из гиалинового волокна. В некоторых случаях появляются лакуны венозного типа. В
Локализация новообразований
Внемозговое образование лобной области объемного типа практически всегда появляется практически без признаков. При этом, патология способна приводить к существенному ухудшению состояния здоровья пациента после увеличение в размерах. Если она располагается в левой части лобовой области, наиболее часто пациенты получат проблемы с правой частью тела. При этом может появляться головная боль, появление атоний и мышечных припадков. Если мозговое образование расположено в правой части, симптомокомплекс будет располагаться слева.
Менингиомы наиболее часто встречаются у женщин на фоне гормональной перестройки организма. Нередко к этому приводит беременности. Также, они могут быть спровоцированы злокачественным перерождением молочных желез с последующим метастазированием, в том числе в головной мозг.
Привести к появлению различных патологий объемной природы могут черепно-мозговые увечья. Они способны развиваться как после непосредственного повреждения, так и по прошествии определенного срока. Среди группы риска можно выделить пациентов, которые были подвержены радиоактивному облучению, а также контактируют с различными токсическими веществами
Обнаружить локализацию заболевания возможно исключительно проведя комплексную диагностику:
МРТ позволит обнаружить внемозговое объемное образование (височной области, фалькса, теменной и других областей). Может быть дополнена методами ангиографии и контраста. Методика эффективна даже для диагностирования образования небольшого размера.
КТ отлично подходит для поиска менингиом, расположенных в различных частях головного мозга.
Ангиография может использоваться для оценки притока и оттока крови в новом теле, а также оценить её объем. Процедура лечения и оперативного вмешательства невозможна без оценки трофики внемозгового образования.
Внемозговое объемное образование задней черепной ямки, включая появившиеся из клеток паутинной оболочки могут достигать относительно больших размеров. Нередко у пациента обнаруживают психические расстройства, которые влияют на поведение, работоспособность и возможности к социальной адаптации.
Внемозговое образование средней черепной ямки обладает приблизительно теми же свойствами, что и опухоль задней ямки. Область появления напрямую влияет на симптоматический комплекс.
Внемозговое образование фалькса обычно располагается в области серповидного отростка. Для патологии характерны припадки эпилепсии и сильные судороги. В случае осложнений могут появляться параличи ног, а также проблемы с функциями органов тазовой полости.
Внемозговое объемное образование теменной области характеризуется сдавливанием глазничной пары черепно-мозговых нервов. Симптоматика может включать ухудшение зрения, раздвоение изображение и многое другое.
Методика лечения
Любые объемные опухоли головного мозга может быть излечены исключительно путем оперативного вмешательства. С учетом сложности с выявлением симптомов, желательно при подозрениях и длительных головных болях обращаться в больницу. Указывать на нарушения в работе головного мозга способна длительная головная боль, а также генерализованные судорожные припадки. С увеличением размера опухоли существенно повышается внутричерепное давление. Это способно вызвать рвоту.
Лечение может вестись исключительно профессиональными нейрохирургами после прохождения полного комплекса обследования. Если появляется выраженная симптоматика, которая появляется при активной инфильтрации клеток опухоли в окружающие структуры или сдавливании, требуется срочная операция.
Удалять повреждения можно частично или полностью. Тактика подбирается индивидуально, с учетом расположения основных жизненно-важных центров в мозгу. После окончания оперативного вмешательства требуется пройти реабилитационный период. В это время используются ноотропные препараты, а также средства, направленные на восстановление пораженных функций.
В зависимости от локализации заболеваний процедуры для реабилитации назначаются отдельно. Среди них можно выделить массаж, лечебно-физкультурный комплекс, прием фармакологических препаратов и многое другое.
Прогноз жизни
Длительность и прогноз жизни будет полностью зависеть от доброкачественности заболевания и его размеров. Даже доброкачественное новообразование способно привести к смерти, если его вовремя не обнаружить и излечить. Некоторые патологии способны приводить к рецидиву в дальнейшем.
Если появляются даже незначительные клинические проявления, очень важно обращаться к специалисту, поскольку это может существенно упростить дальнейшее лечение.
ЗАДАЙТЕ ВОПРОС запишитесь на приём
Запишитесь на консультацию врача-нейрохирурга по телефону:
Внутримозговые опухоли головного мозга
Госпитализация и лечение по квоте ОМС. Подробнее после просмотра снимков.
Содержание:
Внутримозговые опухоли являются первичными образованиями головного мозга. В большинстве случаев они растут из клеток глии. Именно поэтому специалисты чаще всего обнаруживают внутримозговые образования глиального ряда. Они могут иметь разные варианты клинического течения, в зависимости от места локализации, объема патологического участка, степени сдавливания окружающих структур.
Виды внутримозговых образований головного мозга
Из внутримозговых опухолей головного мозга чаще всего встречаются следующие виды:
К таким опухолям относят менингиому. Она отличается медленным ростом, достаточно эффективно лечится с помощью хирургических методик. Также к этой категории относят ангиоретикулему. Это доброкачественное объемное внутримозговое образование локализуется преимущественно в области мозжечка.
К таким образованиям относят следующие виды:
Определить точный тип опухоли можно с помощью неврологической диагностики. Возможности диагностической неврологии позволяют сегодня с легкостью выявлять подобные доброкачественные и злокачественные новообразования. НИИ Бурденко имеет современное техническое оснащение, которое применяется как на этапе дифференцировки, так и в период оценки эффективности проведенных операций и на этапе подготовки к хирургическим вмешательствам.
Локализации опухолей
Астроцитома правой теменной доли
Клинические проявления зависят от места локализации новообразования. Внутримозговые опухоли лобной доли долгое время не дают о себе знать. При локализации новообразования слева появляются нарушения речи. Позже возникает слабость в мышцах рук и лица справа.
Внутримозговая опухоль височной доли часто сопровождается галлюцинациями и эпилептическими приступами. В дальнейшем к основным проявлениям присоединяются нарушения зрения в виде выпадения зрительных полей, когда не видно половины изображения слева или справа.
Среди внутримозговых опухолей мозжечка встречается преимущественно менингиома. Рост новообразования сопровождается нарушениями памяти и сознания, постоянными головными болями, склонностью к эпилептическим припадкам. Опухоль произрастает из арахноэндотелия мозга, отличается медленным ростом.
Клинические проявления
На первое место при внутримозговых опухолях выступают общемозговые симптомы. Они связаны с появлением гидроцефалии, спровоцированной повышение внутричерепного давления. Головные боли имеют тупой и распирающий характер. Дополнительным признаком является головокружение. Оно возникает при вращении головой, нередко сопровождается тошнотой, появлением шума в ушах. Раньше всего головокружение возникает при опухолях полушарий мозга.
Одним из симптомов заболевания является рвота, которая не связана с приемом пищи, возникает преимущественно в утренние часы натощак и на пике болевого синдрома. При росте новообразования в области желудочка мозга возможно выявление психических нарушений, которые проявляются с раздражительностью, агрессивностью или периодами выраженной апатии.
У пациентов нарушается внимание, ухудшается и память, возможно возникновение бредовых состояний и появление галлюцинаций. Опухоль начинает действовать на окружающие ткани, вызывает смещение и ущемление структур головного мозга, признаки ишемии, недостаточность кровотока.
Методы лечения
Тактику лечения внутримозговых образований подбирает нейрохирург или невролог после проведения комплексного обследования. Оно включает назначение следующих исследований:
Основным методом диагностики является магнитно-резонансная томография. С ее помощью можно выявить точно место локализацию новообразования, провести дифференцировку опухоли от внутримозговой гематомы, абсцесса или кисты.
Удаление образования головного мозга является основным методом лечения. При прорастании патологического очага в мозговую ткань используют шунтирующие операции, которые обеспечивают отток цереброспинальной жидкости и установку современных систем дренирования. Дополнительно специалисты используют лучевую терапию. С ее помощью можно воздействовать на патологическое образование с разных позиций, сохраняя при этом здоровые клетки. Это замедляет дальнейший рост новообразования и уменьшает основные клинические проявления.
Хирургическое лечение можно комбинировать с лучевой терапией, а также с химиотерапией. Но основным методом борьбы с заболеванием является оперативное вмешательство. Точные нейрохирургические операции позволяют полностью или частично удалить новообразования головного мозга, избавить пациента от выраженных клинических проявлений патологии и улучшить дальнейшей прогноз.
Прогноз жизни
Прогноз жизни во многом зависит от времени обращения за медицинской помощью. Крайне важно использовать все возможности современной нейрохирургии для удаления новообразований головного мозга. Успешные операции проводят в НИИ Бурденко. Высокая квалификация специалистов в сочетании с применением инновационных методов диагностики и лечения дает положительные результаты оперативных вмешательств и заметно улучшает прогноз жизни пациентов.
Консультация нейрохируга
Нейрохирург, доктор медицинских наук
— Нейрохирург 9 отделения НИИ нейрохирургии им. Н.Н.Бурденко (2002 — 2019)
— Ведущий нейрохирург сети клиник «Медси» (2019 — н.в.)