Интрамаммарные лимфоузлы в молочной железе при маммографии что это такое
Интрамаммарные лимфоузлы в молочной железе при маммографии что это такое
Защитой органов и тканей от чужеродных агентов занимается лимфатическая система человека. Она состоит из лимфатических сосудов, которые собирают тканевую жидкость от различных частей тела и лимфатических узлов, которые фильтруют тканевую жидкость (лимфу) от болезнетворных микроорганизмов и патологически измененных клеток (при онкологических заболеваниях). Лимфоузлы распределены по организму неравномерно и собраны в определенные группы, одной из которых является подмышечная группа лимфатических узлов.
В них вливается тканевая жидкость, оттекающая от верхней конечности, лопатки, верхнебоковой части грудной стенки и молочных желез. Количество подмышечных лимфоузлов составляет от 13 до 45, они распределены в пять подгрупп: верхушечные, центральные, латеральные, подлопаточные и грудные лимфатические узлы. В случае заболеваний молочной железы нас наиболее интересует грудная подгруппа, так как именно она собирает и фильтрует лимфу, оттекающую от железы. В случае некоторых заболеваний патологический процесс может распространяться с железы на регионарные лимфоузлы, что сопровождается их воспалением (лимфаденитом) и увеличением. При каких же заболеваниях молочной железы может происходить увеличение подмышечных лимфоузлов?
Все эти заболевания можно разделить на две группы: патологии инфекционного происхождения и прогрессирующий опухолевый рост в молочной железе. Естественно, очень остро стоит вопрос, как же различить эти два состояния, ведь от этого зачастую может зависеть человеческая жизнь. Попробуем разобраться в этом вопросе.
В случае инфицирования молочной железы всегда наблюдаются изменения в подмышечных лимфатических узлах, но степень выраженности этой реакции зависит от степени поражения самих лимфоузлов. При незначительных воспалительных процессах в железе, лимфоузлы на стороне поражения увеличиваются, при надавливании слегка болезненные, изменений кожи над проекцией узлов не наблюдается. При более тяжелых поражениях степень вовлечения подмышечных лимфоузлов увеличивается, возможно развитие острого гнойного лимфаденита. При этом узлы значительно увеличиваются, становятся резко болезненными, кожа над ними становиться покрасневшей, с багровым оттенком. В это время внутри наиболее пораженного лимфоузла формируется полость с гноем.
Все это происходит потому, что возбудитель вместе с током лимфы проникает в узлы и может вызвать там воспаление. При незначительном поражении железы происходит так называемое реактивное воспаление лимфоузла, которое необходимо для продукции иммунных клеток чтобы перебороть инфекцию. Гнойный лимфаденит возникает при прямом и непосредственном воздействии микроорганизмов на ткань лимфатического узла.
Так что стоит следить за состоянием своей лимфатической системы, поскольку увеличение каких-либо лимфатических узлов (и не только подмышечной группы) может служить признаком весьма опасных заболеваний, лечение которых стоит начать как можно раньше.
Маммография: информация для пациенток
ЧТО ТАКОЕ МАММОГРАФИЯ?
Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
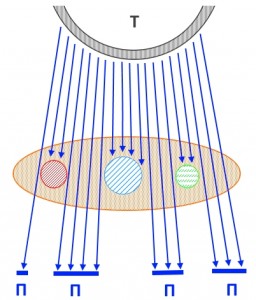
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
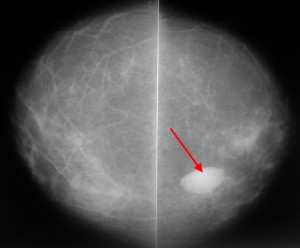
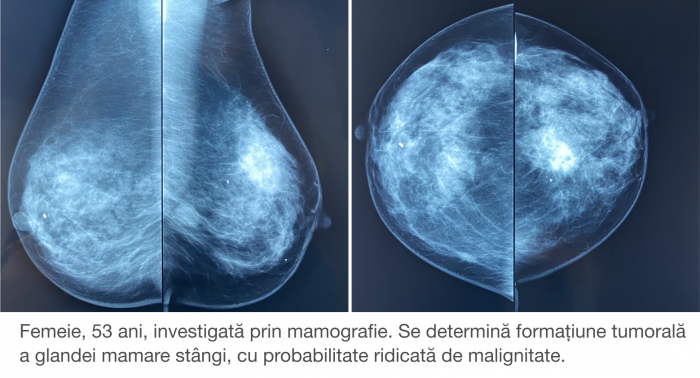
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
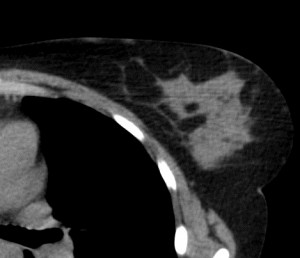
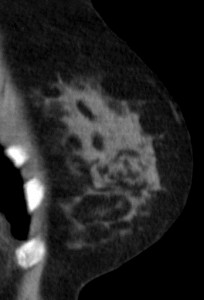
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
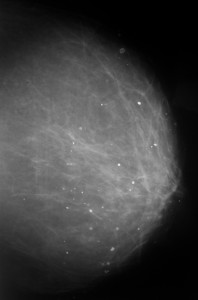
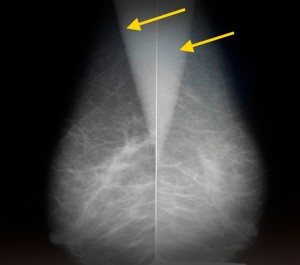
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
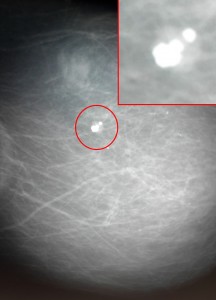
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
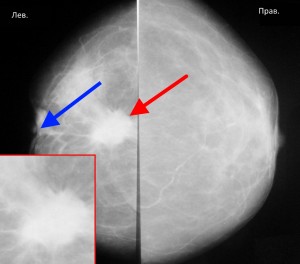
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Что делать, если обнаружили узел в молочной железе?
Каждый год более тысяче женщинам в нашей стране диагностируют рак молочной железы. К счастью, большинство узлов молочной железы не являются злокачественными. Хирург-маммолог Драгомир Тымбур рассказывает нам в интервью, как происходит дифференциация доброкачественных и злокачественных опухолей молочной железы и что следует делать, если у вас обнаружили узелок или другие аномалии в груди.
Доктор, расскажите, что собой представляют узлы молочной железы и по какой причине они появляются?
Узлы или опухоли в груди — это образования, которые возникают в результате неконтролируемого развития клеток молочной железы в одном или нескольких местах. Нет точной информации о причинах развития рака молочной железы, но есть определенные факторы, которые увеличивают риск возникновения рака молочной железы:
Можно ли предотвратить опухоли молочной железы?
Поскольку причины этих заболеваний определены не точно, невозможно перечислить меры предотвращения болезни, но наверняка ясно то, что здоровый образ жизни, поддержание нормального веса, физические упражнения, избегание вредных привычек могут снизить риски.
Хорошая новость в том, что более 90% случаев рака молочной железы на ранних стадиях могут быть полностью излечены. Поэтому профилактические осмотры (скрининги) остаются основным условием предотвращения серьезного диагноза. Международные гиды рекомендуют проделывать маммографию каждые 1-2 года с 45-50 лет, а если есть случаи заболевания раком в семье, то и раньше. В более молодом возрасте, поскольку ткань молочной железы плотнее, для первичного обследования вместо маммографии рекомендуется исследование УЗИ. Эти исследования могут выявить заболевание до того, как узлы станут ощутимыми при самообследовании груди.
Если все-таки диагностировали опухоль в груди, каковы следующие щаги пациента?
Если вы заметили узелок или определенные изменения в груди, необходимо проконсультироваться с маммологом. Для сбора необходимой информации врач задаст вам несколько вопросов об истории болезни, проанализирует медицинскую карту, проведет физическое обследование молочных желез и лимфатических узлов. После консультации врач направит на необходимые обследования.
Исследования являются первым этапом диагностики. Как я уже говорил ранее, первостепенно будут назначены маммография и / или УЗИ молочных желез, если они еще не были выполнены.
В некоторых случаях ваш врач может порекомендовать более детальную оценку, а именно ядерно-магнитный резонанс (МРТ). Он использует магнитные поля и радиоволны для генерации детальных изображений ткани молочной железы. Исследование МРТ молочных желез показано особенно:
Важно знать, что МРТ не заменяет маммографию или УЗИ молочных желез, но является дополнительным диагностическим методом, представляющим собой наиболее сложное звено в алгоритме исследований молочной железы, к которому может прибегнуть врач. В то же время, УЗИ и МРТ гораздо более показательны, чем маммография при обнаружении инвазивного рака плотных молочных желез, таких как встречаются у молодых пациентов.
Узел в груди непременно означает рак?
Золотым стандартом и решающим этапом, обязательным для подтверждения или исключения диагноза рака молочной железы, является биопсия (пункция). Она подразумевает сбор клеток или частей ткани из подозрительных образований в молочной железе с последующей передачей в лабораторию для исследования.
В Medpark мы проводим биопсию как тонкой, так и толстой иглой, что позволяет нам оценить тип клеток и степень их распространения в организме:
Во время процедуры врач может имплантировать металлический или углеродный маркер внутрь опухоли, чтобы иметь возможность визуализировать на УЗИ место биопсии и для хирургического наблюдения. Если позже возникнет необходимость в операции, маркировка облегчает поиск аномальной области. Хирург, выполняющий биопсию молочной железы, может использовать специализированное оборудование для визуализации, чтобы направить иглу в нужное место.
В очень редких случаях, когда результат биопсии не соответствует подозрительному аспекту образования при визуальном исследовании, может быть выполнен третий тип биопсии — эксцизионный или хирургический. Это небольшая операция, во время которой часть ткани опухоли (инцизионная биопсия) или опухоль целиком (эксцизионная биопсия) берется для гистологического исследования. Преимущества те же, что и при биопсии толстой иглой, но этот тип биопсии более инвазивен и травматичен, нежели остальные.
Тип проделываемой биопсии будет выбран в зависимости от местоположения опухоли, доступности опухоли, морфологии поражения.
Что делать, если подтвердился диагноз рак?
Рак молочной железы является онкологическим заболеванием с самыми высокими шансами на полное излечение, особенно если оно выявлено на ранних стадиях. Таким образом, мы начинаем со стадиализации опухоли, оцениваем тип раковых клеток и степень их распространения с помощью биопсии, после чего анализируем каждый отдельный случай в рамках многопрофильной медицинской комиссии «Tumor board». В состав комиссии входят хирург-маммолог, медицинский онколог, врач рентгенолог, морфопатолог, радиотерапевт и психотерапевт.
Вместе мы анализируем и определяем план лечения, который в большинстве случаев включает хирургическое вмешательство и может быть комбинирован до или после операции с химиотерапией, гормональной терапией, таргетной терапией или лучевой терапией, чтобы обеспечить пациенту самые высокие шансы на выздоровление. Во время операции мы концентрируемся на сохранении максимума здоровых тканей благодаря уникальной в Молдове методике (frozen section pathology) и обеспечению качества жизни пациента, включая восстановление формы молочной железы с помощью имплантата молочной железы и наблюдение за пациентом после лечения.
Каковы симптомы и признаки того, что необходимо обязательно обратиться к врачу?
Рак молочной железы может протекать бессимптомно на начальном этапе, поэтому мы рекомендуем периодические профилактические осмотры. Со временем опухоли молочной железы могут проявляться следующими симптомами:
Если вы заметили любое из этих проявлений, не пренебрегайте походом к специалисту.