Ипп в медицине что это
Ингибиторы протонной помпы
Препараты из группы ингибиторов протонной помпы (протонового насоса) широко используются для профилактики и лечения заболеваний желудочно-кишечного тракта (включая рефлюксную болезнь). Чаще всего медикаменты из этой группы назначаются при нарушении кислотообразующей функции желудка или в комбинации с препаратами, стимулирующими выработку соляной кислоты в просвете желудка.
Фармакологические свойства и общие характеристики
Ингибиторы протонной помпы активно используются в гастроэнтерологии для профилактики и лечения кислотозависимых заболеваний желудка, пищевода и двенадцатиперстной кишки. Все представители этой группы лекарственных средств относятся к группе проиводных бензимидазола, имеют схожую химическую структуру и аналогичный принцип воздействия. При отдельных заболеваниях, сопровождающихся увеличением секреции соляной кислоты в желудке, ингибиторы протонной помпы являются панацеей и эффективной профилактикой развития язвенной болезни желудка и двенадцатиперстной кишки.
Показания к использованию
Разные поколения ингибиторов протонной помпы назначаются для профилактики и при комплексном лечении таких заболеваний:
Препараты из группы ингибиторов протонной помпы также активно используются при общем наркозе, когда необходимо избежать синдрома Мендельсона (заброс желудочного содержимого в дыхательные пути или рефлюксная болезнь).
Препараты из данной группы выпускаются в таких лекарственных формах, как таблетки, лиофилизат, капсулы (в том числе растворимые в кишечнике), порошки для приготовления инфузионных растворов и растворов для приёма внутрь.
Наиболее популярные медикаменты
К наиболее популярным представителям медикаментов из группы ингибиторов протонной помпы, используемых для лечения гастроэнтерологических заболеваний, можно отнести:
Дополнительно, в группу ингибиторов протонной помпы входит препарат Тенатопразол. Все перечисленные наименования лекарственных средств из данной группы, активно назначаются гастроэнтерологами не только для лечения и профилактики кислотозависимых болезней ЖКТ, но и в составе комплексной терапии хеликобактерной инфекции.
Механизм действия
После попадания в просвет желудка, ингибиторы протонного насоса проникают в полость тонкого кишечника, после чего растворяются, всасываются в системный кровоток и с током крови переносятся в печень. Далее, активные компоненты препаратов взаимодействуют с париетальными (секреторными) клетками слизистой оболочки желудка.
При комплексной эрадикации Хеликобактер Пилори, перед началом терапии, важно иметь показатели рН-метрии. При гастрите с нулевой кислотностью (ахлоргидрии), эта группа лекарственных средств не используется, так как наблюдается полная атрофия слизистой оболочки желудка, и клетки органа не вырабатывают соляную кислоту.
Чем опасен длительный прием ингибиторов протонной помпы
Исследования на тему длительного лечения ингибиторами протонной помпы проводятся до сих пор. При нарушении секреторной функции желудка эти препараты несут пользу, но их систематический прием вызывает набор таких осложнений:
Также, существует высокий риск появления синдрома отмены, когда после окончания длительного приема ингибиторов протонного насоса в полной мере активизируется секреция соляной кислоты, может обостриться гастрит или язвенная болезнь желудка.
Ингибиторы протонной помпы: классификация поколений
Заболевания, связанные с нарушениями кислотности желудочно-кишечного тракта, прослеживаются в среднем у половины взрослого населения планеты. К данной категории патологий ЖКТ относится целый ряд синдромов, описанных в Международной классификации болезней 10-го пересмотра. Особенно распространены:
Гастриты наблюдаются у 80 процентов населения, желудочная диспепсия охватывает 30-35 процентов. Вполне понятно, что при такой неутешительной статистике, проблема излечения желудочно-кишечных патологий является особенно злободневной. Для лечения этих заболеваний, часто применяются препараты, которые относятся к классификации — ингибиторы протонной помпы.
Что такое протонная помпа?
Ингибиторы протонной помпы сдерживают выработку кислоты в желудке
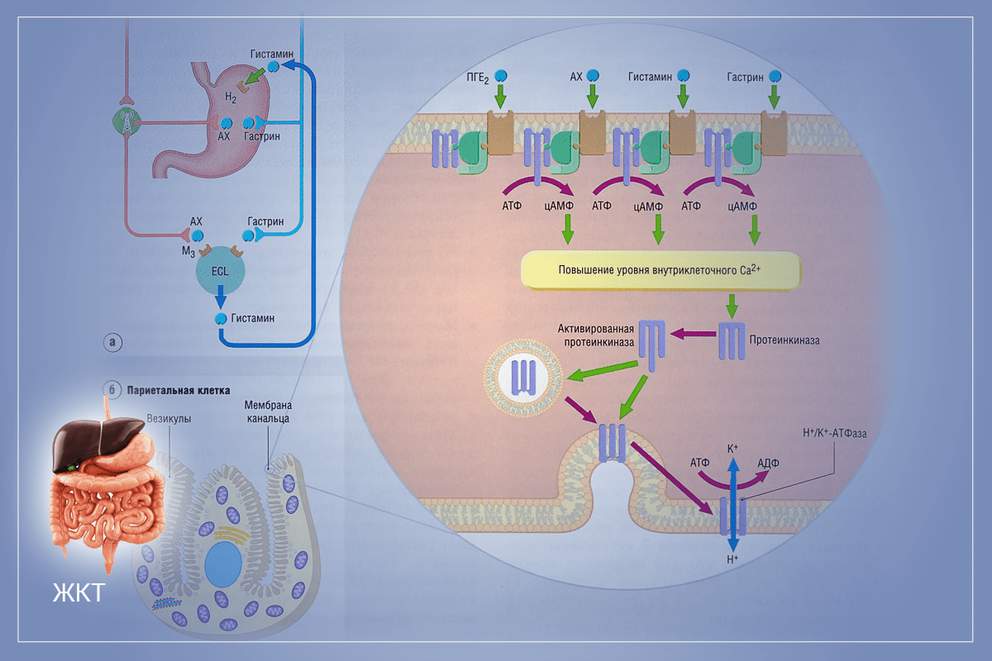
Помпа — технический термин, означающий одну из разновидностей насоса. И немного странно видеть данное название в анатомии человеческого организма. Тем не менее, термин протоновая помпа, применяемый в отношении к водородно-калиевой аденозинтрифосфатазе, способен объяснить функцию данного ферментного белка, осуществляющего перемещение положительных электронов через межклеточную перегородку.
Протонную помпу также называют протоновым насосом. Это сложная полипептидная цепь, состоящая из аминокислотных остатков, и содержащая в своей структуре положительные ионы водорода и калия. Н+/К+-АТФаза была выделена сорок лет назад, как ферментный белок гидролаза, и тогда же была названа протонной помпой. Она принимает участие в выработке соляной кислоты и фермента, который переводит витамин В12 из пассивной формы в активную.
Водородно-калиевая аденозинтрифосфатаза содержится в париентальных клетках слизистой желудка. В них же образуется соляная кислота. Она переносит положительно заряженные протоны водорода (H+) из цитоплазмы париентальной (пристеночной) клетки в полость желудка через верхнюю межклеточную перегородку. При этом, ион калия (K+) перемещается внутрь клетки. Одновременно, в область желудка транспортируются анионы хлора (CL-).
Протоны Н+ выделяются в результате разложения угольной кислоты (Н2СО3) под действием фермента карбоангидразы. Оставшиеся катионы (НСО3-) переносятся в кровь вместо катионов хлора, которые переместившись в желудок, и соединившись там с водородом, образуют молекулы соляной кислоты. Таким образом в просвет желудка при участии Н+/К+-АТФазы выделяется соляная кислота в виде ионов Н+ и Clв€’, а ионы К+ возвратным образом перемещаются через мембрану.
Что такое ингибиторы протонной помпы, и для чего они нужны
Ингибирование означает сдерживание. В данном случае — сдерживание синтеза HCl. Задача ингибиторов протонного насоса — подавить выработку хлористоводородной кислоты в желудке, которая достигается блокированием транспортировки ионов калия и водорода из клетки. Ингибирование оказалось результативным в терапии кислотозависимых заболеваний ЖКТ, таких как
Ингибиторы протонной помпы в разной степени блокируют выработку хлороводородной кислоты. К этим препаратам не развивается привыкание, не отмечаются побочные действия. Поэтому данная категория лекарственных средств была принята Всемирным конгрессом гастроэнтерологов в 1988 году в Риме, как основная группа кислоторегулирующих лекарственных веществ.
Каждая последующая разработка ИПП отличается от своего предшествующего более высокой активностью и длительностью действия. Но на фактическую эффективность влияют определенные факторы, первое место из которых занимает индивидуальная восприимчивость организма.
Механизм действия ИПП
Препараты протонной помпы принимаются внутрь, в виде таблеток или капсул. Из желудка лекарственное вещество проникает в тонкую кишку, здесь растворяется и всасывается в кровь, которая сначала переносит молекулы ингибитора в печень, и только потом они попадают в обкладочные клетки слизистой оболочки желудка, где накапливаются в секреторных канальцах.
ИПН преобразуются в тетрациклический сульфенамид, не выходящий за пределы секреторных канальцев, связываются ионными остатками помпы и блокируют ее. Таким образом, Н+/К+-АТФаза исключается из процесса образования хлористоводородной кислоты. Чтобы этот процесс возобновился, нужна выработка нового фермента Н+/К+-АТФазы, которая происходит через 1,5-2суток. Это время определяет длительность лечебного действия ингибиторов протонового насоса.
При первом или одноразовом употреблении препарата, его действенность не столь значительная, так как не все протоновые насосы к данному моменту внедрены в секреторную оболочку, часть их находится внутри клетки. Эти микрочастицы, вместе с вновь синтезированными водородно-калиевыми аденозинтрифосфатазами появляются на мембране, они вступают во взаимодействие с последующими дозами лекарства, и его антисекреторное действие выполняется полностью.
Что такое рН?
Ингибиторы протонной помпы
Здесь позвольте сделать небольшое отступление, в котором вы найдете пояснение водородного показателя рН (пе-аш). Оно нужно для последующего объяснения кислотного состояния желудочно-кишечного тракта и того, как работают лекарственные препараты ИПП.
Шкалу водородного числа рН, определяющую кислотно-щелочную природу жидких веществ и растворов — можно сравнить с математической прямой на которой располагаются положительные и отрицательные числа.
Водородный показатель рН насчитывает 14 единиц. Химически нейтральное вещество вода (сравнимо с нулем на математической шкале) равняется рН7. Вещества, имеющие рН меньше7, это кислые. Те, что выше числа 7 — щелочные. Соответственно, чем меньше число рН, тем выше кислотность вещества или раствора и наоборот, чем выше рН, тем кислотность ниже, но повышается уровень щелочной среды.
Характеристика ингибиторов протонного насоса
ИПП признаны особенно действенными лекарственными препаратами в терапии язвенных заболеваний, связанных с повышенной кислотностью, и занимают ведущее место в числе медикаментозных противоязвенных средств. Противосекреторный результат в данном случае достигается путем непосредственного влияния на образование соляной кислоты.
Эта категория лекарственных препаратов превосходит все другие антисекреторные средства по действенности и безвредности воздействия. В число ИПП входит 5 поколений препаратов, первый из них, омепразол, разработан в 1989 году.
Омепразол
На сегодняшний день это один из самых широко распространенных и применяемых препаратов. Его результативность подтверждается итогами исследований, в которых участвовали свыше 50000 больных с различными патологиями ЖКТ. В сравнении омепразола с H2-блокаторами, наблюдается преимущество ингибитора протонной помпы в эффективности купирования воспалительных процессов и при этом язвенный абсцесс слизистой явно затягивался.
Даже у пациентов с гастриномой (злокачественной опухолью, вырабатывающей гормон гастрин, стимулирующий выработку HCl), наблюдалась положительная динамика. Кроме этого, Омепразол усиливал противогеликобактерный эффект принимаемых антибиотиков. Биодоступность, то есть количество лекарственного средства, доходящее до зоны его воздействия в организме, колеблется в пределах 50 %, 95 процентов из них связывается с белками плазмы.
Наибольшее содержание данного медикамента в крови концентрируется через час после приема и сохраняется до 3-х часов. Стандартная терапевтическая схема предполагает прием препарата 2 раза в сутки по 20 мг за прием. В течение месяца язвенные раны ДПК зарубцовываются на 97 %, а язва желудка на 80%.
Лансопразол
Этот препарат обладает самой высокой в группе препаратов, сдерживающих выработку соляной кислоты, биодоступностью, составляющей 80-90%. Лансопразол отличается от своего предшественника конструкцией радикалов, обеспечивающих получение противосекреторного эффекта.
Исследования показали, что на 5-й день употребления Лансопразол обеспечивает pH в желудке выше 4, на протяжении 11,5 часа (для сравнения, пантопразол удерживал такую же кислотность 10 часов). Лансопразол рекомендуется принимать по 15, 30 и 60 мг в сутки ( в зависимости от тяжести патологии). В 95% случаев язва зарубцовывается за 4 недели.
Пантопразол
Пантопразол привлекателен тем, что допускает долговременное применение с целью закрепления терапевтического эффекта в лечении язвенной болезни. Несмотря на вариабельность результата (кислотно-щелочной уровень колебался в пределах 2,3 — 4,3), методы введения средства не оказывают существенного влияния на его фармакокинетику.
Иными словами, Пантопразол применяется и внутривенно, и перорально. Десятилетнее наблюдение за больными, принимавшими лечение пантопразолом, показало, что рецидивы после применения данного препарата не возникали.
Рабепразол
Рабепразол тоже имеет на пиридиновом и имидазольном кольцах отличительные черты от омепразола, которые обеспечивают более эффективное связывание протонов калия и водорода аденозинтрифосфатаМЃзы. Рабепразол усваивается организмом и достигается лечебный эффект на 51,8%, связывается с белками крови на 96,3%. При ежедневном применении данного препарата по 40 мг в сутки в течение месяца, язва зарубцовывается на 91%.
Эзомепразол
В структурной формуле Эзомепразола только один S-изомер, и поэтому препарат не так подвержен гидроксилированию со стороны печени, как его предшественники, имеющие R-изомеры, и не так быстро выводится из организма. Эти факторы увеличивают количество ингибиторов, достигающих протонных помп в париетальных клетках. Эзомепразол принимаемый по 40мг в сутки, удерживает водородный показатель больше 4 на протяжении 14 часов. Это самый высокий лечебный эффект, который был достигнут на сегодняшний день.
Хеликобактер пилори и ИПП
Всего есть 5 поколений ингибиторов протонной помпы
Говоря о кислотозависимых заболеваниях и причинах, их порождающих, нельзя не вспомнить о грамотрицательной спиралеподобной бактерии Helicobacter pylori, поскольку ученые пришли к выводу, что эта бактерия является своеобразным катализатором, пусковым крючком для возникновения данных заболеваний.
И именно эта бактерия, поселяющаяся в желудке, провоцирует воспалительные рецидивы ЖКТ. Поэтому терапия кислотозависимых патологий проводится в комплексе с антибиотиками тетрациклиновой группы, и в частности, с Метронидазолом.
Работа над ИПП продолжается
Пять поколений ингибиторов протонного насоса повсеместно разрешены и успешно используются. Шесть лет назад на рынок был выпущен новый препарат Декслансопразол, разрешенный к использованию при лечении ГЭРБ.
Сейчас в Японии разрабатывается и проходит испытания новый ИПН. Это — Тенатопразол. Является производным имидазопиридина. Правда, некоторые специалисты считают, что данный препарат в целом повторяет предыдущие поколения.
Немногим ранее в Корее был разработан Илапразол, который превышает по эффективности Омепразол в 2-3 раза. Но в США, странах ЕС и в России нет разрешения на его применение. Сейчас и этот препарат Япония пытается продвинуть на западный рынок.
О безопасности ингибиторов протонной помпы — в видеолекции:
Ипп в медицине что это
Несмотря на частое назначение ингибиторов протонной помпы при заболеваниях ЖКТ, многие пациенты не знают, что такое ИПП в гастроэнтерологии: что это за препараты, для чего он нужен и как действует на организм. Данная статья поможет ознакомиться со следующими вопросами:
Полный текст статьи:
Что это?
ИПП — это антисекреторные средство, активно назначаемое при кислотозависимых болезнях желудка, двенадцатиперстной кишки и пищевода. Все представители этой категории лекарств являются производными бензимидазола и обладают достаточно похожей химической структурой, а также единый принцип действия. Отличает их структура радикалов на пиридиновом и бензимидазольном кольце. В гастроэнтерологии они активно применяются для борьбы с кислотозависимыми заболеваниями. Лекарственные средства этой группы хорошо переносятся, практически не имеют побочных эффектов. Самый распространенный и известный — это Омепразол.
Механизм действия
После прохождения лекарства через желудок, препарат проникают в тонкую кишку, где разрушается, всасывается в системный кровоток, а затем направляется в печень. После этого, минуя мембрану, оно отправляется в париетальные клетки слизистой оболочки желудка, где накапливается в секреторных канальцах. В желудке, вследствие высокой кислотности, происходит активация и трансформация препарата в тетрациклический сульфамид, не проникающий через мембранный барьер и, соответственно, не покидающий кислой среды. В новой форме лекарственное средство блокирует конформационный переход протонной помпы, поэтому она выключается из системы образования HCl.
Показания и противопоказания
Рекомендуется назначать при ГЭРБе, язве желудка и двенадцатиперстной кишки, симптоматической язве (синдром Золлингера-Эллисона и т.п.), функциональной диспепсии и инфекции H.pylori. Несмотря на минимальный риск развития побочных реакций, назначение лекарственных препаратов из этой группы противопоказано беременным и кормящим грудью женщинам, детям до 14 лет и лицам с повышенной чувствительностью к отдельным компонентам медикамента.
Вывод:
ИПП — это обязательная составляющая успешной терапии при кислотозависимых заболевания желудочно-кишечного тракта. Без их применения не удается подавить выработку соляной кислоты, что чревато значительным повреждением слизистой оболочки.
Ингибиторы протонного насоса
В настоящее время внимание многих исследователей, специализирующихся на терапии так называемых кислотозависимых заболеваний верхнего отдела желудочно-кишечного тракта, приковано к ингибиторам протонного насоса (протонной помпы). Об этом свидетельствуют
В настоящее время внимание многих исследователей, специализирующихся на терапии так называемых кислотозависимых заболеваний верхнего отдела желудочно-кишечного тракта, приковано к ингибиторам протонного насоса (протонной помпы). Об этом свидетельствуют материалы первого (2003), второго (2004) и третьего (2005) Московских соглашений, посвященные диагностике и терапии кислотозависимых заболеваний (в том числе и ассоциируемых с Helicobacter pylori (HP)), предназначенные прежде всего для гастроэнтерологов и терапевтов Российской Федерации, а также Маастрихтские рекомендации (1996, 2000, 2005), адресованные лишь врачам общей практики стран Европейского союза. В данных рекомендациях также значительное место отведено относительно новому классу антисекреторных препаратов — ингибиторам протонного насоса, представленным в России такими препаратами, как омепразол, лансопразол, пантопразол, рабепразол и эзомепразол.
В настоящее время много известно о структуре различных ингибиторов протонного насоса, механизме их действия, эффективности и побочных эффектах, возникающих на фоне лечения больных этими препаратами. Однако не все достаточно ясно.
Известно, что париетальная клетка слизистой оболочки желудка имеет рецепторы, чувствительные к гистамину, гастрину и ацетилхолину. Стимуляция этих рецепторов приводит к увеличению секреции кислоты, а их ингибирование — к значительному уменьшению кислотообразования в желудке. Известно и другое: изолированное подавление секреции кислоты посредством воздействия лишь на те или иные рецепторы париетальной клетки не приводит к значительному уменьшению кислотообразования в желудке. В виде гипотезы можно допустить, что при подавлении выделения кислоты, например антагонистами Н2-рецепторов, наряду с ингибированием кислоты (ранитидином или фамотидином), возможно, происходит (как защитная реакция) и некоторое увеличение секреции соляной кислоты обкладочными клетками слизистой оболочки желудка под действием гастрина и ацетилхолина.
Общие сведения об ингибиторах протонного насоса. Омепразол представляет собой первый препарат из группы ингибиторов протонного насоса, синтезированный в 1979 г. в Швеции (лосек). Позднее, в 1997 г., была разработана таблетированная биоэквивалентная лосеку форма — лосек МАПС.
Основные фармакокинетические показатели омепразола: биодоступность — 40–60%, связывание с белками плазмы — на 95%, максимальная концентрация в плазме отмечается через 1–3 ч, период полураспада — 0,7 ч, метаболизм — система цитохрома Р450 (Т. Аndersson et al., 1990; C. Regarch et al., 1990; W. Kromer et al., 1998). В последние 10 лет во многих странах мира омепразол считается (в виде монотерапии или в сочетании с антибиотиками) стандартным препаратом в лечении пациентов с кислотозависимыми заболеваниями.
Основные показатели фармакокинетики лансопразола: биодоступность — 81–91% (максимальная среди ингибиторов протонного насоса), связывание с белками плазмы — на 97%, максимальная концентрация в плазме наступает через 1,5–2,2 ч, период полураспада — 1 ч, метаболизм — система цитохрома Р450. Лансопразол, в отличие от омепразола, имеет другую структуру радикалов на пиридиновом и бензимидазольном кольцах (C. M. Specser et al., 1994; J. Carloff et al., 1996).
Основные показатели фармакокинетики пантопразола: биодоступность — 77%, связывание с белками плазмы на — 98%, максимальная концентрация в плазме отмечается через 2–4 ч, метаболизм — система цитохрома Р450, более стабилен при значениях рН, близких к нейтральным, чем омепразол или лансопразол. Пантопразол отличается от омепразола и лансопразола структурой радикалов на пиридиновом и бензимидазольном кольцах (M. Pue et al., 1993; A. Fitton et al., 1996).
Эзомепразол — первый ингибитор протонного насоса, созданный как изомер омепразола, обладающий сходным механизмом действия, однако, по данным метаанализа, обеспечивающий более выраженный и стойкий ингибирующий эффект на секрецию кислоты обкладочными клетками слизистой оболочки желудка в течение суток и характеризующийся менее выраженными межиндивидуальными колебаниями кислотности по сравнению с омепразолом, лансопразолом и рабепразолом (S. W. Edwards et al., 2001). Создание этого препарата, обладающего постоянными показателями фармакодинамики и фармакокинетики, позволило уменьшить зависимость этих показателей от метаболизма в печени при участии цитохрома Р450 (т. е. обеспечить максимально возможную площадь под кривой «концентрация–время»).
Механизм действия ингибиторов протонного насоса. Ингибиторы протонного насоса — препараты, представляющие собой замещенные производные бензимидазола натрия (в отличие от антагонистов Н2-рецепторов), имеют другой механизм действия на париетальную клетку слизистой оболочки желудка, не влияющий на Н2-рецепторы и другие структуры, которые локализуются на базолатеральной мембране париетальной клетки и принимают участие в регуляции секреции кислоты.
Параллельно с ингибированием молекул протонного насоса в париетальных (обкладочных) клетках слизистой оболочки желудка ингибируется секреторный процесс в D-клетках, в которых обычно синтезируется соматостатин (возможно, ингибиторы протонного насоса одновременно действуют в двух направлениях: блокируют протонный насос и ингибируют D-клетки, благодаря чему создаются условия, дающие возможность G-клеткам начать производство значительного количества гастрина).
Общие особенности ингибиторов протонного насоса. Несмотря на некоторые различия между ингибиторами протонного насоса, частично представленные выше, у этих препаратов много общего:
По мере приобретения опыта лечения больных различными ингибиторами протонного насоса был выявлен интересный факт. Несмотря на некоторые различия в структуре различных оригинальных ингибиторов протонного насоса, клиническая эффективность этих препаратов в терапии гастроэзофагеальной рефлюксной болезни к 7–8-му дню становится практически равноценной. Некоторые различия в лечении больных были обнаружены в первые сутки в сроках наступления первичного положительного эффекта, который оказался несколько более быстрым у рабепразола (париета) в дозе 20 мг по сравнению со стандартными дозами других ингибиторов протонного насоса (омепразол — 20 мг, лансопразол — 30 мг, пантопразол — 40 мг, эзомепразол — 20 мг). Скорость наступления положительного эффекта связана тем, что начало действия всех ингибиторов протонного насоса зависит от того, насколько быстро тот или иной ингибитор протонного насоса конвертируется в свою сульфонамидную форму.
Пока окончательно не ясно, влияет ли так называемая ахлоргидрия, возможно возникающая на фоне лечения больных ингибиторами протонного насоса, на процесс пищеварения. Однако можно определенно сказать, что при использовании любого в настоящее время известного ингибитора протонного насоса не удается добиться 100%-ной бескислотной среды в желудке. Замечено, что в просвете желудка и в прилегающей к слизистой оболочке желудка зоне возможно повышение рН до 4–8, однако непосредственно на слизистой оболочке желудка поднять рН до того же уровня пока не удается.
Основные достоинства ингибиторов протонного насоса, с учетом которых проводится лечение больных:
Собственно благодаря указанным выше достоинствам ингибиторы протонного насоса получают все большее распространение в лечении больных, страдающих различными кислотозависимыми заболеваниями. Одно из существенных достоинств этих препаратов — их эффективность в составе тройной антихеликобактерной терапии неосложненной язвенной болезни двенадцатиперстной кишки, ассоциированной с НР.
В частности, на фоне применения эзомепразола или рабепразола в ходе 7-дневной эрадикационной терапии неосложненной язвенной болезни двенадцатиперстной кишки без последующего дополнительного использования в лечении больных антисекреторных препаратов (после окончания курса применения антибиотиков) у большинства больных, как показали исследования, впервые в нашей стране проведенные ЦНИИ гастроэнтерологии (Ю. В. Васильев, В. И. Касьяненко, 2002; Ю. В. Васильев, 2004), заживление язв происходило за 7 дней. Уровень эрадикации НР при использовании в тройной терапии язвенной болезни двенадцатиперстной кишки на основе эзомепразола достаточно высок — более 90–96%% — и сопоставим с эффектом тройной терапии на основе омепразола с последующей монотерапией омепразолом в течение 3 нед (Z. Tulassay et al., 2000; S. Veldhuyzen van Zanten et al., 2000).
Очевидно, что генетические особенности населения, проживающего на различных континентах земли, оказывают существенное влияние на результаты лечения больных ингибиторами протонного насоса.
Таким образом, генетический полиморфизм некоторой части населения, связанный с расой, а также некоторые особенности механизма действия омепразола, лансопразола, пантопразола, эзомепразола, с одной стороны, и рабепразола — с другой — существенно влияют на ряд различий в выраженности ингибирования кислотообразования в желудке у части людей и, соответственно, на эффективность лечения больных, в том числе и на результаты эрадикации HР. По-видимому, этим в определенной степени можно объяснить ряд различий по странам в отношении эффективности аналогичных схем лечения больных, в которых в качестве базисного препарата использовался один и тот же ингибитор протонного насоса.
Очевидно, для достоверной оценки частоты эффективности лечения пациентов с кислотозависимыми заболеваниями при проведении различных сопоставлений, наряду с достаточно известными критериями оценки результатов лечения больных, необходимо учитывать и генетические особенности больных. Это позволит получить более полное и достоверное представление об эффективности тех или иных препаратов или схем их применения.
О необходимости учитывать генетические особенности свидетельствует и следующий факт: ингибиторы протонного насоса значительно ингибируют секрецию соляной кислоты у лиц с мутациями в обеих аллелях гена CYP2C19, умеренно — у лиц с мутацией в одной аллели и незначительно — у лиц с гомозиготным, так называемым «диким» типом.
Побочные эффекты ингибиторов протонного насоса. При лечении ингибиторами протонного насоса возможны побочные эффекты, общая частота которых составляет 1,11–17,4%. Увеличение частоты побочных эффектов в большей или меньшей степени связано с повышением доз и сроков длительности приема больными ингибиторов протонного насоса, с увеличением возраста больных, индивидуальной непереносимостью некоторыми больными этих препаратов.
Наиболее часто возникающие побочные эффекты, ассоциируемые с лечением больных ингибиторами протонного насоса: диарея (0,23%–7,4%), тошнота (2,2%–2,6%), метеоризм (0,11%), боли в животе (0,11%), головная боль (2,4%–4,2%), головокружение (0,23%–2,5%), кожные реакции (2%), в том числе зуд (0,07%). Иногда возможно появление запоров, инфекций дыхательных путей, синусита, что скорее всего связано с сопутствующими заболеваниями. Следует отметить, что частота тех или иных побочных эффектов, возникающих на фоне применения ингибиторов протонного насоса, в значительной степени зависит не только от однократной стандартной дозы того или иного ингибитора протонного насоса (на чем основаны представленные выше данные), но и от того, принимали ли больные данные препараты 2 или более раз в день, в какие сроки и как долго. Не менее важными критериями оценки появления возможных побочных эффектов (которые обычно не приводятся в литературе) на фоне или после окончания приема больными ингибиторов протонного насоса являются возраст больных и наличие сопутствующих заболеваний.
К сожалению, в литературе последних лет основное внимание уделяется, как правило, обоснованию, а то и просто констатации отсутствия возможности злокачественного перерождения у лиц, принимающих ингибиторы протонного насоса по поводу различных кислотозависимых заболеваний. Однако, как свидетельствуют собственные наблюдения, возможно появление и других нежелательных побочных эффектов, значительно снижающих качество жизни больных.
На фоне длительного лечения различными оригинальными ингибиторами протонного насоса по поводу гастроэзофагеальной рефлюксной болезни у некоторых больных возможно появление приобретенной (вторичной) резистентности к тем или иным ингибиторам протонного насоса. Такая резистентность становится заметной после длительного лечения одним и тем же препаратом, когда эффективность его на фоне постоянного лечения больных (в течение года и более) значительно снижается. Однако «перевод» таких пациентов на лечение другими ингибиторами протонного насоса улучшает их состояние.
На фоне терапии ингибиторами протонного насоса возможно появление диареи (у больных, прошедших курс лечения у нас, запоров не было), особенно у больных хроническим панкреатитом с внешнесекреторной недостаточностью поджелудочной железы, у которых применение ингибиторов протонного насоса 2 раза в день в стандартных дозах (в качестве антисекреторной терапии) в составе комплексного лечения приводит к появлению или усилению диареи.
В различных публикациях, авторы которых подчеркивают безопасность ингибиторов протонного насоса, не упоминается также о том, что на фоне длительного приема этих препаратов у некоторых больных пожилого и старческого возраста отмечается значительное ухудшение зрения. Ради справедливости следует заметить, что возможность появления такого побочного эффекта описывается в инструкциях к правилам применения ингибиторов протонного насоса, что необходимо учитывать при решении вопроса о целесообразности лечения больных пожилого и старческого возраста.
Более выраженное подавление секреции кислоты в желудке ингибиторами протонного насоса, казалось бы, должно приводить и к большей частоте развития побочных эффектов. Однако по сравнению с антагонистами Н2-рецепторов частота развития побочных эффектов существенно не различается.
Существуют противоречивые сведения, связываемые с так называемым «синдромом отмены». Как полагает автор одной из публикаций (Т. Л. Лапина, 2006), для ингибиторов протонного насоса не характерен «синдром отмены». Однако при анализе некоторых публикаций зарубежной литературы многое остается не совсем ясным, и наличие «синдрома отмены» зависит от различных причин, в том числе и от наличия обсемененности HР слизистой оболочки желудка. Тем не менее некоторые исследователи (В. А. Исаков, 2005) полагают, что к настоящему времени не получено убедительных данных относительно того, что увеличение желудочной секреции после отмены ингибиторов протонного насоса, описанное в литературе, может оказывать какое-либо влияние на течение гастроэзофагеальной рефлюксной болезни.
По нашим наблюдениям, для ингибиторов протонного насоса, как и для антагонистов Н2-рецепторов, все же характерен «синдром отмены», больше выраженный при отмене эзомепразола, назначаемого больным в дозе 40 мг. Обычно этот синдром, особенно заметный у пациентов с гастроэзофагеальной рефлюксной болезнью и проявляющийся рецидивом изжоги и/или боли за грудиной, возникает после длительного лечения любыми оригинальными ингибиторами протонного насоса (в стандартных дозировках) на 4–5-й день после отмены препарата (после лечения эзомепразолом — иногда несколько позже (на 5–7-й день)).
В последние годы авторы некоторых отечественных публикаций (В. А. Исаков, 2004; В. Д. Пасечников, 2004), ссылаясь на зарубежные данные, обращают внимание на ряд нежелательных эффектов, возникающих на фоне лечения ингибиторами протонного насоса. Это прежде всего эффекты, нередко связываемые с возможным предполагаемым злокачественным перерождением ткани. В связи с этим неоднократно предпринимались попытки выяснить вопрос, усугубляет ли применение ингибиторов протонного насоса риск развития злокачественных опухолей. Доказано возможное их влияние на уровень гастрина в сыворотке крови как следствие взаимодействия между собой секреции соляной кислоты и продукции гастрина по принципу отрицательной обратной связи (чем ниже секреция соляной кислоты, тем выше уровень гастрина в сыворотке крови). Например, уровень гастрина в сыворотке крови при длительном применении омепразола возрастает в 2–4 раза. Высокий уровень гастрина свидетельствует о том, что параллельно с ингибированием молекул протонного насоса в обкладочных клетках ингибируется секреторный процесс в D-клетках, в которых обычно синтезируется соматостатин.
Продолжительное постоянное воздействие ингибиторов протонного насоса на организм человека способствует возрастанию уровня гастрина и увеличению количества аргирофильных клеток. Однако этот факт, возможно, не имеет существенного значения для состояния больных. Длительное торможение кислотообразования в желудке ингибиторами протонного насоса также способствует повышению уровня рН в антральном отделе желудка, что, в свою очередь, приводит к возбуждению поверхностных рецепторов гастринпродуцирующих клеток, которые начинают синтезировать гастрин.
При длительном применении ингибиторов протонного насоса в лечении больных существует потенциальная опасность развития гиперплазии энтерохромаффинных клеток слизистой оболочки желудка, секретирующих биогенные амины (в экспериментальных работах на крысах показана возможность развития у них на этом фоне карциноидного синдрома). Установлено, что у некоторых больных незначительное увеличение количества энтерохромаффинных клеток, не приводит к образованию карциноидов и к узелковой гиперплазии; однако у пациентов, инфицированных НР, возможно незначительное увеличение частоты хронического гастрита и кишечной метаплазии.
Известно, что для обкладочных клеток слизистой оболочки желудка характерна высокая чувствительность к ингибиторам протонного насоса. Однако до настоящего времени не зарегистрировано случаев развития карциноидного синдрома при длительном их использовании (по данным экспериментальных исследований, проведенных на различных животных, включая кроликов, собак, морских свинок и обезьян, а также клинических обследований лиц, считающих себя здоровыми, и лиц, страдающих различными «гастроэнтерологическими» заболеваниями). Однако применение омепразола в течение 3 и более месяцев в дозировках, в 3–4 раза превышающих средние терапевтические, в терапии синдрома Золлингера–Эллисона примерно в 20% случаев приводило к развитию узелковой гиперплазии G-клеток слизистой оболочки желудка.
Нередко желчные кислоты, трипсин, соляная кислота и/или пепсин рассматриваются как вероятные потенциальные факторы, провоцирующие развитие злокачественного поражения пищевода. По нашим наблюдениям, прежде всего неконъюгированные желчные кислоты стимулируют развитие кишечной метаплазии на фоне однослойного плоского эпителия пищевода (развитие пищевода Барретта) при нейтральном рН, вызванном выраженным постоянным длительным подавлением кислотной продукции ингибиторами протонного насоса. Суть этого процесса — постоянное длительное ингибирование кислотообразования в желудке при лечении ингибиторами протонного насоса пациентов с гастроэзофагеальной рефлюксной болезнью приводит к существенному уменьшению кислоты в желудке (соответственно и к сокращению объема желудочного содержимого), что, в свою очередь, влечет за собой значительное снижение «разведения» желчных кислот соляной кислотой желудка, соответственно и увеличение концентрации желчных кислот с возрастанием интенсивности их патологического действия на слизистую оболочку пищевода на фоне желудочно-пищеводных рефлюксов. Усиление интенсивности воздействия желчных кислот на слизистую оболочку пищевода — один из самых опасных факторов, способствующих развитию аденокарциномы пищевода.
И все же можно согласиться с мнением G. Tytgat (2000): польза от применения ингибиторов протонного насоса в лечении больных гастроэзофагеальной рефлюксной болезнью значительно превышает риск появления побочных эффектов, таких как гипергастринемия, «синдром отмены», гиперсекреция соляной кислоты, возникающая после отмены ингибиторов протонного насоса. При длительном наблюдении за больными, прошедшими курс лечения этими препаратами, не выявлено каких-либо признаков их возможного канцерогенного действия.
Существует ли взаимосвязь между уменьшением частоты язвенной болезни и увеличением частоты использования ингибиторов протонного насоса в лечении больных? В последние годы замечены две тенденции, суть которых — увеличение частоты применения ингибиторов протонного насоса в терапии кислотозависимых заболеваний, в том числе и в терапии язвенной болезни, и уменьшение частоты язвенной болезни.
Что касается увеличения частоты использования ингибиторов протонного насоса в лечении больных, этот факт достаточно ясен: в пользу этих препаратов свидетельствует их высокая эффективность в устранении таких симптомов, как боль в эпигастральной области и за грудиной у пациентов с кислотозависимыми заболеваниями, и заживление язв, особенно двенадцатиперстной кишки, в том числе и ассоциируемой с HР. Создается впечатление, что уменьшились и частота развития язвенной болезни в нашей стране, а также число госпитализаций пациентов с язвенной болезнью. У большинства пациентов с язвенной болезнью, госпитализируемых в стационар, установлено также уменьшение размеров язв (по сравнению с показателями 15–20-летней давности). Попытки связать эти факты лишь с проведением эрадикационной терапии язвенной болезни, ассоциируемой с НР, вряд ли можно рассматривать серьезно.
Известно, что эрадикационная терапия язвенной болезни, ассоциируемой с НР, часто не проводится по следующим причинам. Во-первых, это отсутствие в значительной части медицинских учреждений возможности проведения исследований на выявление НР, а также последующего обследования больных спустя 4–5 нед после окончания лечения с целью определения эффективности проведенной эрадикационной терапии. Кроме того, врачами не всегда используются наиболее эффективные схемы эрадикационной терапии язвенной болезни, ассоциируемой с НР, разработанные Московскими или Маастрихтскими соглашениями. В то же время появилась возможность широкого применения антагонистов Н2-рецепторов и ингибиторов протонного насоса как в амбулаторно-поликлинической практике, так при лечении больных, госпитализированных в стационары, что, очевидно, повысило эффективность лечения больных, позволило сократить число обострений язвенной болезни и госпитализаций по поводу этого заболевания.
К сожалению, представленные в отечественной литературе сведения о влиянии генетических факторов на эффективность лечения ингибиторами протонного насоса, о частоте различных побочных эффектов, связанных с их воздействием на организм больных, основаны на зарубежных данных, касающихся обследования и лечения больных, проживающих за пределами Российской Федерации. В то же время в различных регионах нашей страны, особенности быта, питания и генетических факторов постоянно проживающего в них населения влияют на эффективность лечения больных ингибиторами протонного насоса. Поэтому несомненный научно-практический интерес представляет изучение этих факторов в нашей стране и сопоставление полученных данных с материалами зарубежных исследований.
Литература
Ю. В. Васильев, профессор, доктор медицинских наук
ЦНИИ гастроэнтерологии, Москва