Ивл для чего нужно
Кому и зачем нужен аппарат ИВЛ: 7 ответов анестезиолога-реаниматолога
Что такое аппарат ИВЛ?
Это высокотехнологичное медицинское оборудование, которое подает в легкие дыхательную смесь, насыщает кровь кислородом и удаляет из легких углекислый газ.
Искусственная вентиляция легких применяется в практике врача — анестезиолога-реаниматолога в различных ситуациях. Современный аппарат ИВЛ анализирует множество параметров, у него много датчиков, которые обеспечивают эффективность и безопасность проведения процедуры. Это позволяет настроить индивидуальный режим для каждого реанимационного пациента.
Проведение искусственной вентиляции легких можно сравнить с полетом на самолете. Здесь есть свой взлет, своя посадка и зоны турбулентности.
Где применяются аппараты ИВЛ?
Аппараты для проведения ИВЛ используются при общей анестезии, особенно при длительных и сложных хирургических вмешательствах. В этом случае пациент переводится на ИВЛ в операционной в процессе проведения наркоза.
Это делает хирургическое вмешательство более удобным для хирурга и безопасным для пациента, а наркоз — более управляемым. Тем самым улучшаются результаты хирургических вмешательств. После окончания операции пациент просыпается и снимается с искусственного дыхания.
Также ИВЛ используют при острой дыхательной недостаточности для спасения жизни человека. Причем неважно, чем обусловлена дыхательная недостаточность.
Пациентов переводят на искусственное дыхание при травмах, инсультах, отравлениях, при повреждениях головного мозга, чтобы предотвратить гипоксию (кислородное голодание). Она может возникнуть и при повреждении легких бактериальной или вирусной пневмонией, коронавирусной инфекцией.
После ИВЛ человек сможет дышать сам?
Среди людей бытует мнение, что если человек попал на ИВЛ, то снять его уже невозможно. Это не так. Искусственная вентиляция позволяет пациенту пережить критическое состояние, минимизировать его энергетические затраты. Тогда человек может направить все силы организма на борьбу с болезнью.
Аппарат ИВЛ защищает центральную нервную систему от кислородного голодания. Когда болезнь отступает, человека снимают с аппарата.
Современные аппараты обладают различными режимами, которые способны учитывать дыхательные попытки пациента и помогать ему дышать самостоятельно.
Как врачи понимают, что пациента нужно переводить на ИВЛ?
В каждой ситуации анестезиолог-реаниматолог принимает решение индивидуально. Он основывает его на лабораторных показателях, на клинической картине и согласует с различными протоколами ведения дыхательной недостаточности.
Есть определенные критерии, по которым врач оценивает состояние человека и масштаб поражения легочной ткани.
У пациента проверяют уровень кислорода и углекислого газа в крови, определяют кислотность крови, частоту дыхания, цвет кожных покровов, сатурацию кислорода (это доля насыщенного кислородом гемоглобина относительно общего гемоглобина в крови. — прим. ред.).
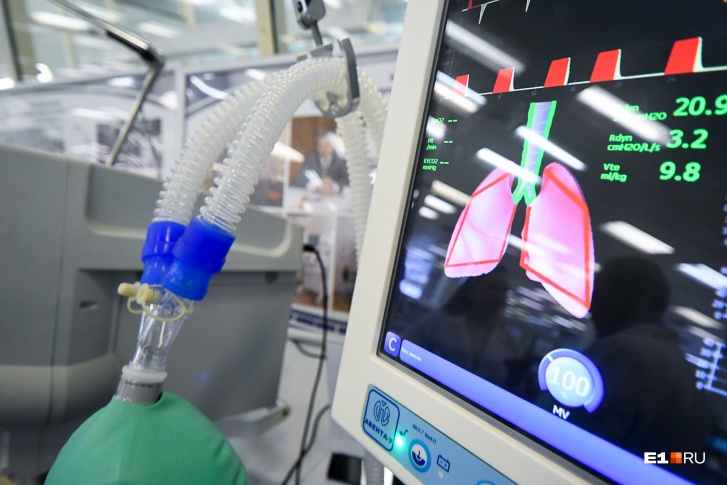
Как работает аппарат ИВЛ?
Аппарат вдувает в человека определенный объем воздуха, а человек выдыхает его. Грудная клетка у человека ригидна. Это можно сравнить с тем, как мы надуваем воздушный шар. Для того чтобы он сдулся, нужно лишь открыть клапан, дополнительных усилий не нужно. Так и в случае с выдохом при искусственной вентиляции легких.
При аппаратном дыхании врач задает многие параметры: поток воздуха, содержание кислорода во вдыхаемой смеси, давление, под которым осуществляется дыхание, давление в конце выдоха, частота дыхания. Критериев очень много.
Когда у человека восстанавливается дыхание, можно активировать режим, при котором аппарат лишь помогает ему сделать эффективный вдох. Он как бы предугадывает желание человека вдохнуть. Это помогает человеку адаптироваться к самостоятельному дыханию.
Когда дыхание человека становится эффективным, его можно отключить от аппарата.
Как аппарат ИВЛ помогает при COVID-19?
Абсолютно так же, как и при другой дыхательной недостаточности. При коронавирусной инфекции у человека нарушается газообмен в легких, их физические свойства, способность насыщать кровь кислородом.
При коронавирусной инфекции у пациента возникает одышка, истощаются мышцы, которые обеспечивают дыхание. В результате на каждый акт вдоха человек начинает тратить слишком много энергии. Перевод на ИВЛ помогает пациенту экономить силы и направить их на борьбу с болезнью. Кроме того, это позволяет бороться с кислородным голоданием.
Если состояние легких улучшается и человек может дышать сам, то его снимают с искусственной вентиляции. Таким образом, ИВЛ — это метод, который помогает пациенту пережить критическое состояние. Это дыхательный кокон аппарата ИВЛ, через который пациенту доставляется дыхательная смесь
Как долго человек может быть на ИВЛ?
В моей практике были люди, которые находились на искусственном дыхании по несколько месяцев. Все это время врач оценивал их состояние и менял вспомогательные режимы аппарата. И после у людей получалось или не получалось восстановить свое дыхание.
Есть много способов тренировки самостоятельного дыхания у пациентов. Это искусство реаниматолога “отлучить” человека от аппарата.
Сложно сказать, сколько времени пациенту с диагнозом COVID-19 потребуется для восстановления собственного дыхания, если он подключен к аппарату.
Пока клинические показания требуют ИВЛ, анестезиологи-реаниматологи его проводят. И неважно, чем вызвана патология, — коронавирусом, пневмококком, вирусом гриппа или другой болезнью.
Кому показана искусственная вентиляция легких и как их восстанавливать после респираторной поддержки
Глоток воздуха

— Игорь Зиновьевич, при каких условиях пациент не может обойтись без ИВЛ и как часто вы назначаете эту процедуру?
— Сразу же хочу подчеркнуть: искусственная вентиляция легких — не приговор. ИВЛ задействуется, если системы дыхания и кровообращения человека не справляются самостоятельно. Но нужно понимать, что часть пациентов, которых, к сожалению, не удается спасти, погибают не из-за ИВЛ, а из-за тяжелейшего течения коронавирусной инфекции и обширного поражения внутренних органов (это могут быть не только легкие).
Статистика во всем мире примерно равнозначная. Около 50 % человек могут перенести ковид бессимптомно, в амбулаторном лечении на дому нуждаются 30 %, а в госпитализации (но не в отделение реанимации) — до 20 % пациентов, из которых 5—7 % будут нуждаться в интенсивной терапии, а половина из них — в той или иной аппаратной поддержке.
К слову, за время пандемии специалисты пересмотрели подходы к респираторной терапии. Сегодня она ступенчатая: начинается с подачи определенного количества литров кислорода в минуту, и многим этого бывает достаточно. Если нет, дальше используют высокопоточную оксигенацию, но и это еще не подключение к ИВЛ: пациент в сознании, дышит сам, просто ему под повышенным давлением подают кислород либо через специальные назальные канюли, либо через лицевую маску, либо через шлем для неинвазивной вентиляции легких. И только следующий шаг — ИВЛ, когда аппарат полностью берет на себя дыхательную функцию.
— Пациент в это время находится в медикаментозной коме?
— Прежде чем подключить человека к аппарату ИВЛ, необходимо установить в трахею специальную трубку. Для этого больного вводят в медикаментозную кому. Но когда уже достаточное количество кислорода поступает в легкие и ситуация в целом улучшается, пациент возвращается в сознание. Если он находится на ИВЛ достаточно длительное время, трубку, помещенную в трахею, заменяют на трубку, которая вводится через шею (трахеостому). По мере уменьшения интенсивности работы аппарата ИВЛ и стабилизации состояния многие пациенты могут пить воду и даже самостоятельно есть ложкой кашу.
— А общаться с врачами?
— Только письменно и жестами. И эту возможность все стараются использовать. Спрашивают о своем состоянии, просят передать привет родным, поддержать их. Кто-то даже пытается шутить, кто-то пишет слова благодарности врачам. Кто-то просто выражает свои эмоции, это тоже полезно. Медики, в свою очередь, просят своих подопечных быть оптимистами, потому что вера в себя, свои силы очень помогает справиться с болезнью.
— Как долго можно находиться на ИВЛ?
— В третью волну пандемии больше тяжелых случаев ковида? Аппараты ИВЛ теперь нужны чаще?
— На данный момент мы не наблюдаем обвального роста новых случаев. Не исключено, что это связано с особенностями эпидемиологического процесса. Заболевание новое, оно проходит определенные этапы эволюции. А вот что касается тяжелых случаев, то их действительно больше. В чем причина? Есть много теорий. Сейчас весна, традиционное время гиповитаминоза, когда организм ослаблен, снижен защитный механизм иммунитета. Кроме того, вирус мутирует, подстраивается под своего носителя. Основная проблема состоит в иммунном ответе организма на ковид. Тем не менее подчеркну, что далеко не каждому из нынешних тяжелых пациентов необходима искусственная вентиляция легких, так что аппаратов у нас хватает, есть даже запас.
— Игорь Зиновьевич, насколько мне известно, основной момент в развитии любой пандемии — ее купирование. Нужно ли вакцинироваться людям, которые перенесли тяжелую форму ковида, нуждались в респираторной поддержке?
— Обязательно. При накоплении определенного пула в 60—70 % вакцинированных людей в популяции любая пандемия сходит на нет. Поэтому и тем, кто уже перенес ковид, и тем, кому посчастливилось пока с ним не столкнуться, нужно вакцинироваться. Сегодня мы не можем однозначно утверждать, что чем тяжелее была форма болезни, тем больше выработалось антител. Увы, практика показывает, что такие пациенты заболевают и по второму, и по третьему разу. Не так давно в Китае подтвердили четвертый случай ковида у одного и того же человека. А ведь каждый раз организм работает на износ, чтобы справиться с болезнью, расходует иммунные ресурсы, после чего вынужден бороться еще и с последствиями. Поэтому мой совет — привиться и вздохнуть свободнее.
— Посоветуйте, как в домашних условиях восстанавливать легкие после респираторной поддержки.
Второе дыхание: как спасают аппараты ИВЛ
Искусственная вентиляция легких применяется в тяжелых случаях заболевания COVID-19, при котором поражаются нижние дыхательные пути. Таким больным требуется срочное подключение к аппарату ИВЛ. Спрос на подобные устройства в условиях пандемии сегодня сильно превышает предложение.
Разбираемся, как работают аппараты искусственной вентиляции легких и почему их так остро не хватает при пандемии коронавируса.
История ИВЛ
Восстановление и поддержка дыхательных процессов волновали еще древних врачевателей и ученых. В классических трактатах содержатся теории дыхания и описания первых попыток искусственной вентиляции легких. Известно, что в XVI веке европейские реформаторы медицины Парацельс и Везалий применяли вентиляцию легких в своих практиках. С XVII века для поддержки дыхания использовались аппараты, устроенные на основе мехов для раздувания огня. К сожалению, такая вентиляция часто приводила к разрыву легких. Параллельно развиваются более щадящие мануальные методы вентиляции посредством наружного воздействия на грудную клетку.
Во второй половине XIX – начале XX века на волне научно-технического прогресса появляются новые методики и устройства для ИВЛ. В частности, в 1907 году был разработан мобильный респиратор Pulmotor «патефонного» типа, который применялся в горноспасательных работах. Однако ученые пришли к выводу, что экспираторные методы ИВЛ, основанные на активном вдувании воздуха в дыхательные пути, не физиологичны и могут приводить к негативным последствиям: изменению легочной механики, атрофии легочных мышц, недостаточному притоку крови к сердцу. Как следствие, появился новый тип устройств – камера с отрицательным давлением, в которую помещался пациент и из которой периодически откачивался воздух. Возникающий вакуум оказывал присасывающее воздействие на грудную клетку, создавая отрицательное давление в дыхательных путях и таким образом обеспечивая дыхание.

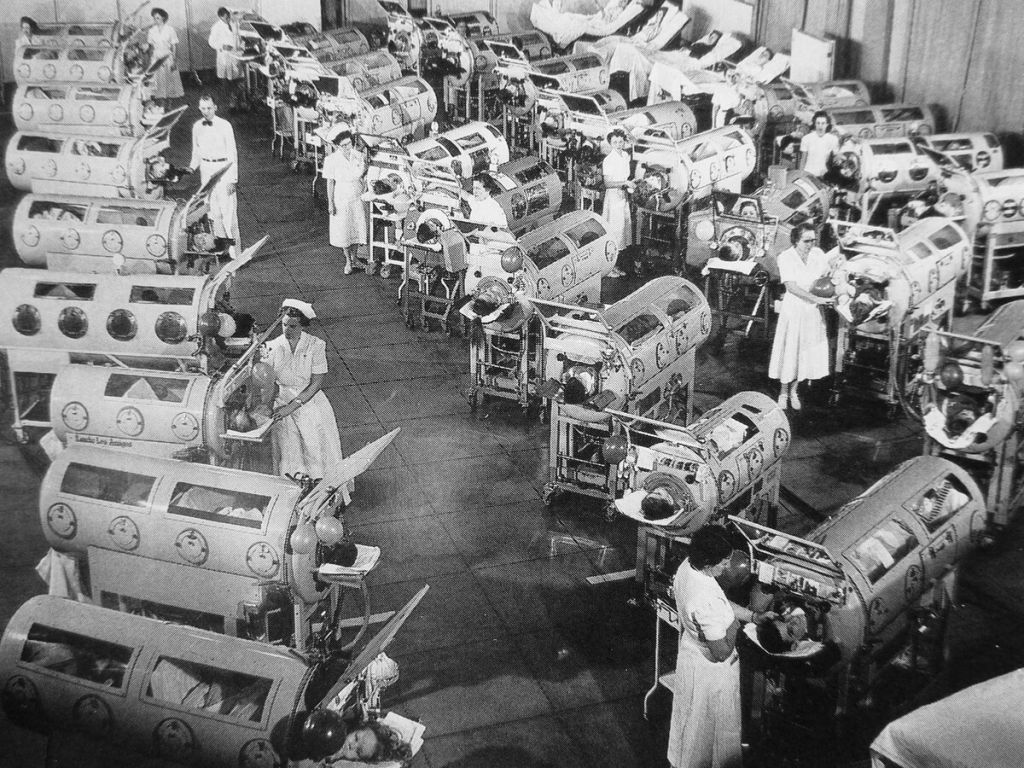
Пациенты, пораженные полиомиелитом, в аппаратах Энгстрёма, 1953 г. Фото: wikimedia.org
Как это часто бывает в медицине, ее развитию способствуют нерадостные события. Так, толчком для создания первого поколения современных аппаратов ИВЛ стали эпидемия полиомиелита 1940-50 гг. и Вторая мировая война, когда военные технологии активно использовались гражданскими медиками. В 1960-70-е годы компактные экспираторные приборы становятся основным типом аппаратов для ИВЛ. В это время в СССР начат выпуск серии аппаратов ИВЛ «РО». Они выпускались как с ручным, так и с автоматическим приводом, были просты в работе и эффективны.
Второе поколение аппаратов ИВЛ отличалось расширенными функциями мониторинга дыхания и появлением новых режимов работы. Для третьего поколения характерно широкое использование микропроцессоров, которые помогли эффективнее управлять устройствами. Сегодня медики имеют дело с аппаратами ИВЛ четвертого поколения. Кроме большого спектра режимов работы и широкого арсенала мониторинга параметров, их системы отклика отличаются высокой чувствительностью на дыхательную попытку пациента, то есть внимательно следят за тем, когда больной начнет дышать самостоятельно.
Последний шанс на спасение
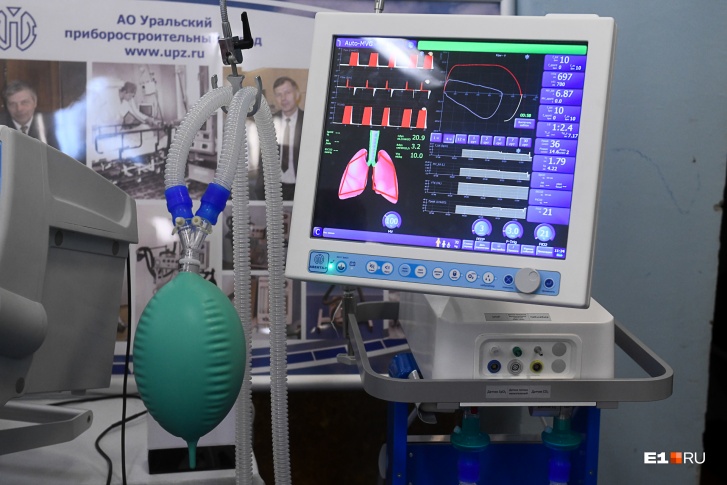
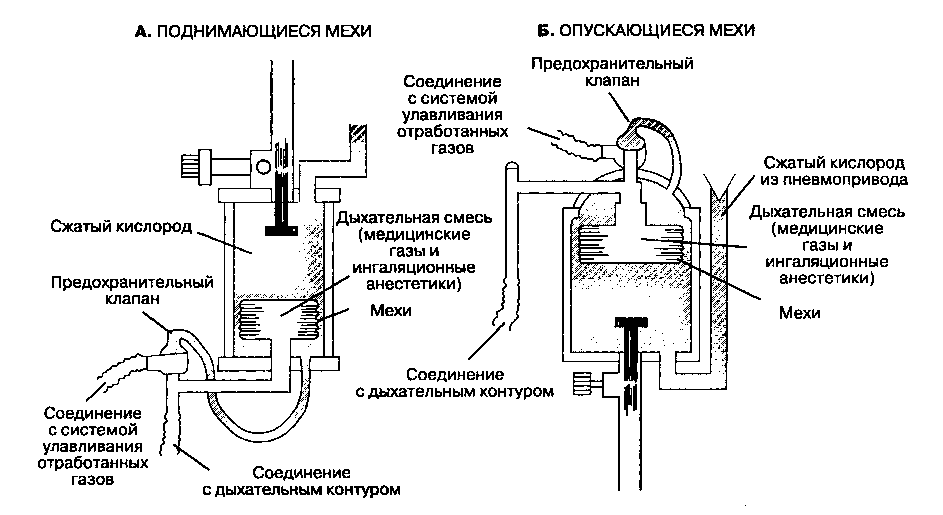
Аппарат работает следующим образом. С помощью компрессора под давлением в легкие подается воздух, в обратном направлении – из легких − выводится углекислый газ. Специальные устройства увлажняют входящую смесь и корректируют ее температуру. Также при наличии жидкости в легких она откачивается.

Общая схема работы аппарата ИВЛ
Вентиляция может выполняться двумя способами: неинвазивным и инвазивным. В первом случае воздух подается через плотно прилегающую маску. Такая вентиляция показана пациентам с более легкими симптомами. При инвазивном способе в трахею через рот или нос вводится интубационная трубка. Это довольно болезненная процедура, поэтому часто она сопровождается анестезией. Кроме того, пациент, подключенный к респиратору, не может ни есть, ни пить, ни разговаривать. Питание при этом подается через специальную трубку.
Несмотря на кажущуюся простоту процесса и возможности современных приборов работать в автоматическом режиме, аппарат ИВЛ может использоваться только квалифицированным медперсоналом. Поэтому покупка аппарата ИВЛ в личное пользование – довольно бессмысленная затея. Его обладателю придется также нанимать соответствующий штат медиков. И нужно понимать, что сам по себе аппарат не лечит. Он лишь дает возможность пройти тяжелый этап болезни, чтобы время и лекарственная терапия восстановили естественное дыхание.
«Искусственные легкие» для российских клиник
Одно из серьезных осложнений от вируса COVID-19, с которым столкнулся весь мир – это быстрое развитие тяжелой пневмонии, при котором возникает острая дыхательная недостаточность. Такого больного нужно как можно быстрее подключить к аппарату искусственной вентиляции легких, иначе существует риск летального исхода. Еще раз повторим: подключение к аппарату ИВЛ требуется только самым тяжелым больным, находящимся на грани жизни и смерти.
Аппараты ИВЛ не являются чем-то уникальным и сегодня достаточно распространены. Ими оснащаются отделения интенсивной терапии, реанимационные, машины и вертолеты скорой помощи. Но в условиях пандемии резкий рост количества больных с острыми формами пневмонии привел к тому, что во всем мире возникла нехватка и аппаратов ИВЛ, и специалистов по работе с ними.
Глава Минпромторга Денис Мантуров отметил, что Россия уже сейчас является одной из самых обеспеченных стран в мире с точки зрения количества аппаратов ИВЛ на душу населения, и призвал еще увеличить производство. В стране есть несколько производителей ИВЛ, в числе которых − холдинги Госкорпорации Ростех КРЭТ и «Швабе». В линейке продукции Корпорации есть универсальные приборы, которые подходят как для взрослых, так и для детей, а также мобильные транспортные варианты для машин скорой помощи и бортов санитарной авиации.
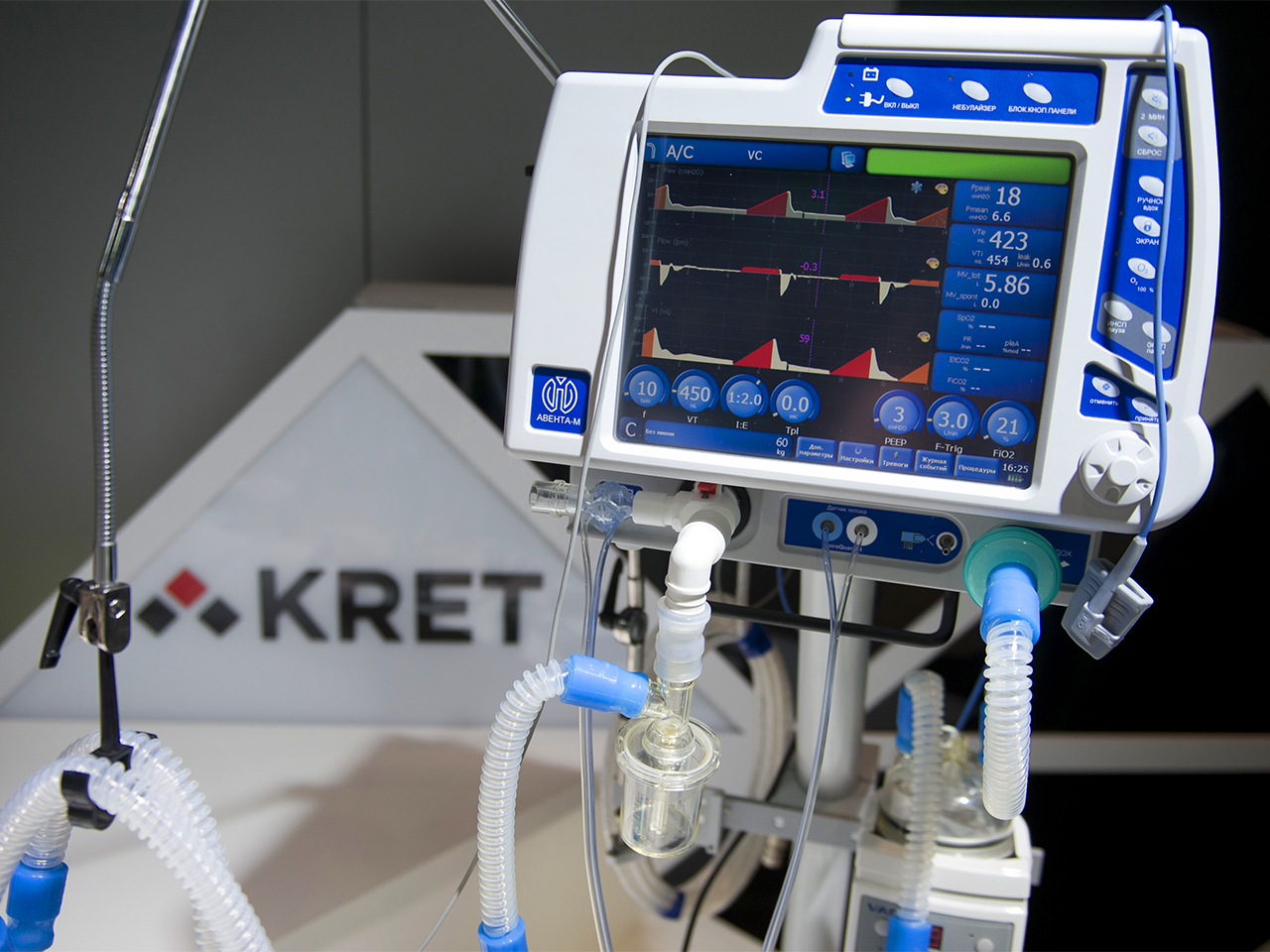
Ростех, как крупнейший производитель аппаратов ИВЛ в России, также наращивает их производство. В соответствии с распоряжением правительства, основным поставщиком аппаратов искусственной вентиляции легких в региональные медучреждения назначен КРЭТ, а в качестве производственной площадки выступает Уральский приборостроительный завод.
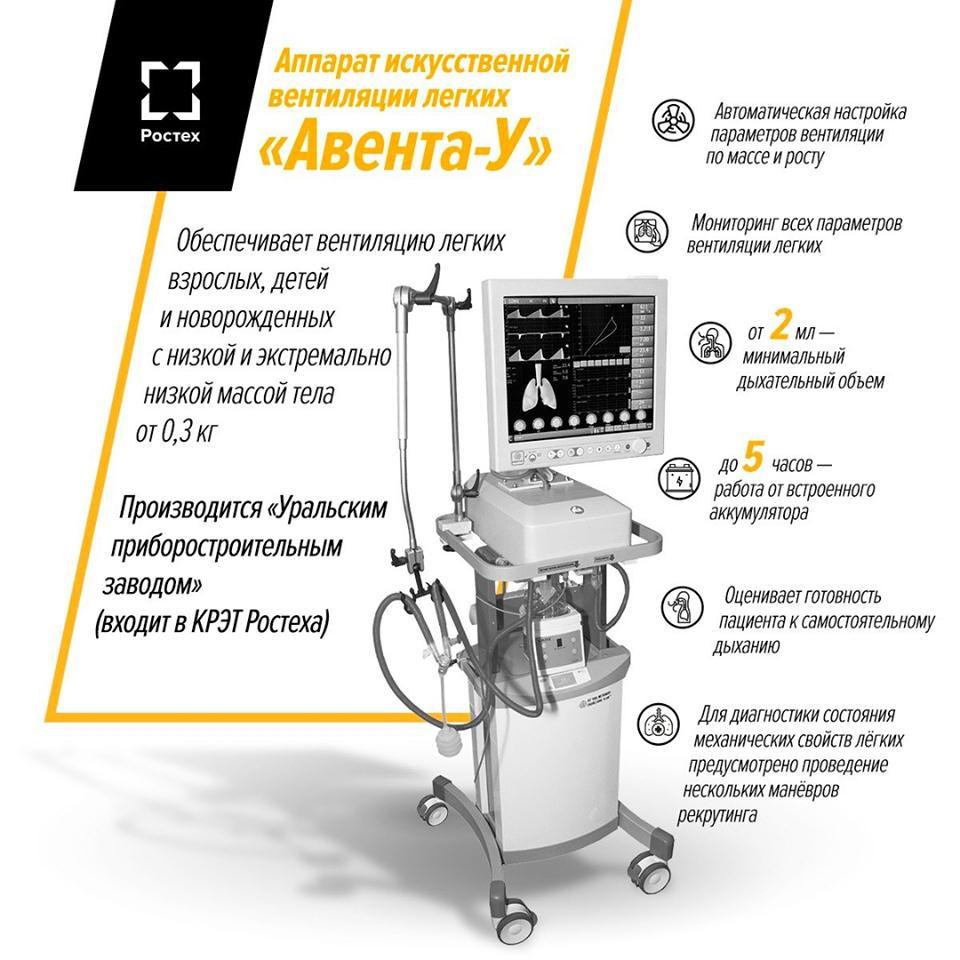
С начала 2010-х годов завод успешно производит аппараты ИВЛ под маркой «Авента». Это новое поколение «искусственных легких» – некоторые специалисты в области ИВЛ называют их «интеллектуальными». В частности, эти аппараты обладают активным клапаном выдоха – не препятствуют попыткам выдоха пациента в случае, если он начинает дышать самостоятельно. Кроме того, работа врача облегчается интуитивно понятным интерфейсом, а также возможностью передачи данных по Wi-Fi.
В апреле УПЗ получил заказ от государства на изготовление партии примерно в 6,7 тысячи аппаратов искусственной вентиляции легких для российских клиник. Предприятие работает над увеличением выпуска приборов до 3 тысяч единиц в месяц.
Сердечно-легочная реанимация (СЛР)
Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Основные признаки жизни у пострадавшего
К основным признакам жизни относятся наличие сознания, самостоятельное дыхание и кровообращение. Они проверяются в ходе выполнения алгоритма сердечно-легочной реанимации.
Причины нарушения дыхания и кровообращения
Самым распространенным осложнением сердечно-легочной реанимации является перелом костей грудной клетки (преимущественно ребер). Наиболее часто это происходит при избыточной силе давления руками на грудину пострадавшего, неверно определенной точке расположения рук, повышенной хрупкости костей (например, у пострадавших пожилого и старческого возраста).
Избежать или уменьшить частоту этих ошибок и осложнений можно при регулярной и качественной подготовке.
Оцените безопасность для себя, пострадавшего (пострадавших) и окружающих на месте происшествия
На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
Проверьте наличие сознания у пострадавшего
Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?». Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
Что делать при отсутствии признаков сознания
При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще.
Как определить наличие дыхания
Для проверки дыхания следует наклониться щекой и ухом ко рту и носу пострадавшего и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
Что делать при отсутствии дыхания
При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
Что делать при отсутствии возможности привлечения помощника
При отсутствии возможности привлечения помощника, скорую медицинскую помощь следует вызвать самостоятельно (например, используя функцию громкой связи в телефоне). При вызове необходимо обязательно сообщить диспетчеру следующую информацию: место происшествия, что произошло; число пострадавших и что с ними; какая помощь оказывается. Телефонную трубку положить последним, после ответа диспетчера. Вызов скорой медицинской помощи и других специальных служб производится по телефону 112 (также может осуществляться по телефонам 01, 101; 02, 102; 03, 103 или региональным номерам).
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок, руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины. Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту. После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту». Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания.
Вдохи искусственного дыхания выполняются следующим образом:
Необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего. При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки.
Выполнение искусственного дыхания методом «Рот-к-носу»
В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего.
Продолжите реанимационные мероприятия
Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
К основным ошибкам при выполнении реанимационных мероприятий относятся:
нарушение последовательности мероприятий сердечно-легочной реанимации; неправильная техника выполнения давления руками на грудину пострадавшего (неправильное расположение рук, недостаточная или избыточная глубина надавливаний, неправильная частота, отсутствие полного поднятия грудной клетки после каждого надавливания); неправильная техника выполнения искусственного дыхания (недостаточное или неправильное открытие дыхательных путей, избыточный или недостаточный объем вдуваемого воздуха); неправильное соотношение надавливаний руками на грудину и вдохов искусственного дыхания; время между надавливаниями руками на грудину пострадавшего превышает 10 сек.
При оказании первой помощи используются простейшие способы проверки наличия или отсутствия признаков жизни:
Показания к прекращению СЛР
Реанимационные мероприятия продолжаются до прибытия скорой медицинской помощи или других специальных служб, сотрудники которых обязаны оказывать первую помощь, и распоряжения сотрудников этих служб о прекращении реанимации, либо до появления явных признаков жизни у пострадавшего (появления самостоятельного дыхания, возникновения кашля, произвольных движений).
В случае длительного проведения реанимационных мероприятий и возникновения физической усталости у участника оказания первой помощи необходимо привлечь помощника к осуществлению этих мероприятий. Большинство современных отечественных и зарубежных рекомендаций по проведению сердечно-легочной реанимации предусматривают смену ее участников примерно каждые 2 минуты, или спустя 5-6 циклов надавливаний и вдохов.
Реанимационные мероприятия могут не осуществляться пострадавшим с явными признаками нежизнеспособности (разложение или травма, несовместимая с жизнью), либо в случаях, когда отсутствие признаков жизни вызвано исходом длительно существующего неизлечимого заболевания (например, онкологического).