Как исправить деформацию грудной клетки дома
Что такое деформация грудной клетки и как ее лечить
Деформация грудной клетки — изменение нормальной физиологической формы грудной клетки, которое носит врожденный или приобретенный характер. Патология затрагивает костно-мышечный каркас верхней части туловища. Выделяют следующие виды врожденных деформаций:
Приобретенные деформации делятся на следующие виды:
Методы лечения деформации грудной клетки
Консервативное лечение
Эффективно только на начальных стадиях патологии, и только для некоторых её видов, например килевидной или воронкообразной деформации. Включает следующие лечебные мероприятия:
Хирургическое лечение
Врач применяет одну из специальных методик коррекции реберно-мышечных дефектов, расщелины груди. Операции проводятся преимущественно в детском и подростковом возрасте, когда кости и хрящи еще пластичные и относительно легко поддаются коррекции и дальнейшему восстановлению.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 15 Сентября 2021 года
Содержание статьи
Лечение деформации грудной клетки в клиниках ЦМРТ
Пройти лечение деформаций грудной клетки вы можете в клиниках сети ЦМРТ. Мы принимаем детей, подростков и взрослых пациентов, проводим комплексную диагностику и определяем возможность проведения консервативного лечения и целесообразность операции.
Чтобы записаться на приём к врачу, позвоните или заполните заявку на сайте.
Как исправить килевидную деформацию грудной клетки
Владимир Александрович Кузьмичев, кандидат медицинских наук, специалист по эстетической коррекции и восстановлению грудины и ребер, торакальный хирург Медицинского образовательного центра МГУ имени Ломоносова и Московского областного научно-исследовательского клинического института им. М. Ф. Владимирского.
Килевидная деформация – это врожденное нарушение развития грудной клетки, при которой выступает вперед передняя часть нижней части грудины. Проблема обусловлена изменением реберных хрящей. Как правило деформация асимметричная – с левой или правой стороны, может быть как в верхней части грудной клетки, так и в нижней – со второго ребра по седьмое.
Эта проблема по сути своей исключительно косметическая. Она не затрагивает работу внутренних органов. Но приучившись прятать дефект – старательно опуская грудь, дети наживают кифоз, деформацию позвоночника. Я уж не говорю про серьезные психологические проблемы. Деформация встречается в 5 раз чаще у мальчиков, нежели у девочек. Статистика говорит: килевидная деформация наблюдается у 1-3 пациентов на 10000 родившихся. Она составляет 10 процентов среди всех деформаций грудной клетки у европейцев. Иногда проблема передается генетически. Часто встречается у пациентов с дефектами развития соединительной ткани, например при синдроме Марфана.
Впервые стали оперировать килевидную деформацию в 40-х годах прошлого века. Хирург Марк Равич предложил удаление хрящей нескольких ребер или частичное их удаление или пересечение, что требовало достаточно большого разреза – горизонтального или вертикального по середине грудной клетки. Для ремоделирования грудной клетки приходилось оставлять в теле поддерживающую пластину или сетку. На основе операции по его методу делались различные вмешательства, но они всегда состояли в срезании выступающего киля, и форма ребер в основном не менялась. А надо сказать, что у этих пациентов за счет того, что ребра выступают вперед, всегда узкая грудная клетка.
По существу, операция Равича у этих пациентов приводила к уменьшению объема грудной клетки и соответственно легких. Это одна из причин (помимо того, что пациентов пугал большой разрез и необходимость срезать ребра и хрящи), почему к этой операции не так часто прибегали. Многие обладатели килевидной деформации предпочитали просто смириться с ситуацией, приспосабливались к проблеме. И дождались нового метода.
Настоящей революцией стала методика, которую предложил американский хирург Дональд Насс. Хирурги со всего мира приезжали к нему учиться – смотреть, как он исправляет деформацию. Насс всегда щедро делился опытом, организовал курсы. На первом этапе поток пациентов и коллег стал настолько большим, что Нассу приходилось отказывать врачам в обучении.
Один из таких хирургов, который не попал в клинику Насса, был аргентинский торакальный хирург Горацио Абрамсон. Надо сказать, что по совершенно непонятной причине в Латинской Америке килевидная деформация встречается чаще, чем в других частях света. Наверное, в этом виноваты какие-то особенности генетики. Горацио Абрамсон был движим идеей найти способ операции, аналогичный методу Насса. Ему удалось справиться с этой задачей в 2004 году. Идея его была достаточно проста – надо создать внутренний ортез, который бы сдавливал грудную клетку и тем самым приводил к переформированию скелета. Ортез вставлялся под кожей и мышцами на ребра.
Но вся сложность была в том, как зафиксировать пластину. При операции Насса она фиксируется естественным образом самими деформированными ребрами и грудиной, а Абрамсон задался целью прочно прикрепить ее к ребрам, используя принцип якорей, чтобы они не давали пластине отходить вверх. Он оказался инженерно-мыслящим хирургом, и ему удалось создать пластины и реберные фиксаторы. Аргентинец подшивал фиксаторы к ребрам с помощью стальной проволоки. А пластина скреплялась в этих фиксаторах специальными винтами.
Говоря об исправлении килевидной деформации, нельзя не упомянуть турецкого профессора Мустафу Юкселя. Он занялся активной разработкой метода Абрамсона у себя на родине. Юксель создал несколько модификаций пластин и фиксаторов, которые до сих пор у торакальных хирургов считаются одними из лучших. Сегодня Мустафа Юксель имеет самый большой опыт в мире по проведению подобных операций.
Поскольку я оперировал преимущественно взрослых, у которых применение метода Абрамсона было затруднено из-за сформировавшейся уже жесткости грудной клетки, то тогда без особого интереса относился к технологии Мустафы Юкселя. Но после того, как у меня появились пациенты дети, обратился к его опыту.
И к этому времени я освоил технологию исправления килевидной деформации с помощью ортезов – наружной компрессионной системы. Это безоперационное лечение, и помогает оно очень многим пациентам. Прибор крепится на теле, а врач постепенно месяц за месяцем меняет давление, за счет чего грудина выправляется. Чтобы результат был лучше, я прошу пациентов делать специальные упражнения. Лечение не требует операции. Тем не менее система достаточно дорогая, не все ее могут позволить. И самое главное – не каждый ребенок готов длительно в течение суток носить эту систему, даже спать в ней. Некоторые капризничали, просто стеснялись ее носить. Тогда я вновь вернулся к идее операции Абрамсона. Первую операцию я провел в 2009 году. На нее приезжал Мустафа Юксель и помогал мне.
Результаты операций сразу оказались достаточно хорошие. Но мне пришлось пройти через определенные сложности. Самое трудное – надежно прикрепить фиксаторы к ребрам. Это ключевое место в операции. Не справился с этой задачей – не жди нужного эффекта. Еще одна проблема – пластина может заметно контурировать под кожей, если провести недостаточный расчет положения фиксатора и не добиться верного изгиба пластины при ее моделировании. Безусловно, это временное явление, и одежда все скрывает. Через 2 года после удаления пластины никто не догадается, что она стояла. Но пациенты не могут смириться с тем, что пластина видна на протяжении двух лет. И очень скоро мне удалось преодолеть и эту проблему.
За 2 года, на протяжении которых пациент носит пластину, происходят микронадломы хрящей. На микроскопическом уровне видно, что совершается перестройка грудной клетки. Она сама по себе очень мобильная. Каждый из нас может втянуть грудную клетку в себя или надуть ее, а с возрастом у пожилого человека она может менять форму – например, становиться бочкообразной, скручиваться. Благодаря своей податливости грудная клетка после двух лет ношения пластин фиксируется в том состоянии, которое придал ей хирург. Я прооперировал 12 пациентов. Самого давнего из них наблюдаю уже 6 лет после удаления пластины. Рецидива деформации грудной клетки не происходит.
Пациенты говорят, что им стало легче дышать, хотя я не могу нaйти этому физиологического обоснования. Скорее всего, их ощущения объясняются чисто психологически. Человек чувствует, что сбросил с себя груз комплексов.
Безоперационная коррекция воронкообразной деформации грудной клетки
при помощи вакуумного колокола Vacuum Bell
Описание
Воронкообразная деформация грудной клетки (синонимы – грудь сапожника, вогнутая грудь, вогнутая деформация, pectus excavatum) – это заднее углубление нижней трети или половины грудины и заднее отклонение реберных хрящей, обычно возмникающее между третьим и восьмым ребрами. Деформация может быть симметричной или асимметричной, что свидетельствует о вращении грудины [1]. Причины воронкообразной деформации грудной клетки неизвестны. Многие механизмы патогенеза были предложены и включают изменение внутриматочного давления, аномалии диафрагмы или агенезию диафрагмы. Скорее всего, большую роль играют биохимические или соединительнотканные свойства реберных хрящей. Деформация может быть связана со сколиозом (до 20% случаев) [2], синдромом Марфана (2%) и врожденными пороками сердца. Существует значительная семейная картина случаев ВДГК у пациентов с воронкообразной деформацией грудной клетки (до 43% пациентов демонстрируют случай в своей семье), хотя выявить прямую наследственность не представляется возможным. Данная патология чаще встречается у мальчиков (мужчин), чем у девочек (женщин): 3:1 [3].
С 2015 г. в практику внедрена система внутриутробного выявления различных вариантов деформации грудной клетки (файл pdf на английском языке).
Ранее основным методом по устранению западения грудной клетки – воронки – была высоко травматичная хирургия в виде операции М. Равича. Долгосрочные последствия этой операции были противоречивы, некоторые операции приводили к ухудшению внешнего вида и снижению пластичности грудной стенки. В результате лечение воронкообразной деформации грудной клетки эволюционировало в малоинвазивную видеоторакоскопическую операцию Насса, а также в коррекцию воронкообразной деформации грудной клетки при помощи вакуумного колокола, проведено значительное количество моно- и многоцентровых исследований, доказавших эффективность обоих методов [4] [5]. В настоящее время операция Насса и вакуумная коррекция воронкообразной деформации являются “золотым стандартом” лечения пациентов и за два десятилетия активных разработок доказали свою эффективность.
Более подробно ознакомится с тем, что из себя представляет воронкообразная деформация грудной клетки, вы можете на нашем сайте в Краснодаре: zdrava123.ru и в республике Узбекистан: plastika.uz.
Лечение деформации грудной клетки — хирургические и консервативные методы
Сегодня Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера активно ведёт свою научную и клиническую деятельность не только в сторону развития хирургических методов лечения, но и уделяет большое внимание консервативным технологиям.
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Благодаря внедрению новых технологий, методов и тактик лечения современное оперативное вмешательство стало более щадящим. Многие операции являются малоинвазивными, а восстановительный период проходит для пациентов в разы легче и быстрее.
Наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Консервативные методы лечения деформации грудной клетки у детей и подростков
Консервативное лечение при деформациях грудной клетки может включать в себя функциональную терапию или ортезирование. Тактику лечения врач определяет на основании ряда факторов, в числе которых: и степень деформации, и тип, и форма, и возраст пациента, и эластичность грудной клетки, и фактор формирования деформации, и наличие-отсутствие кардиореспираторного синдрома, и т. д.
При назначении функциональной терапии или ортезирования, стационарный режим не нужен. Пациент проходит лечение амбулаторно, ведя обычный образ жизни, с этапными консультациями в очном или дистанционном варианте (это также решает врач).
Укрепление тонуса мышц грудной клетки затормаживает развитие деформации. Такой эффект даёт, например, плавание. Данный вид спорта развивает и укрепляет опорно-двигательный аппарат и мышечную массу. После длительной терапии могут наблюдаться заметные улучшения: выпрямление спины, укрепление иммунитета, психологическая стабильность.
В некоторых случаях врач понимает, что оптимальный вариант лечения данного ребёнка – хирургический, но возраст и состояние работы внутренних органов позволяют выждать время, прооперировать позже, снизить риск рецидива или изменения деформации. В таких случаях даются иные рекомендации консервативного ведения.
Консервативные методы лечения и их длительность определяет врач. Самостоятельное назначение лечения запрещено.
Хирургическое лечение деформации грудной клетки
На данный момент в медицине существует более 100 хирургических методов лечения врождённых деформаций грудной клетки. Традиционно практически все формы деформации грудной клетки оперировали, используя радикальные (с широким операционным доступом) методики хирургического вмешательства. Они имели большое количество как ранних, среднесрочных осложнений и поздних осложнений и последствий.
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
Уникальные методы хирургического лечения в НМИЦ им. Г. И. Турнера
Благодаря новым технологиям и собственным разработкам, мы в НМИЦ детской травматологии и ортопедии им. Г. И. Турнера стали применять малоинвазивные процедуры, которые подразумевают меньшую травматичность мягких тканей и неизмеримо лучший косметический эффект, чем применяемые для той же цели открытые операции. Благодаря такому методу удаётся сократить время лечения и пребывания в стационаре для пациентов. Лечение занимает в среднем неделю. Бытовые ограничения действуют не более двух месяцев, профессиональный спорт с экстремальными нагрузками требует большего срока реабилитации.
Ещё два не до конца решённых направления в торакопластиках – вопрос адаптации лёгких в изменённых по размеру плевральных полостях и обезболивание в раннем послеоперационном периоде. В НМИЦ идёт работа по совершенствованию в том числе и этих двух задач.
Особое значение имеет внедрение в нашем центре новых трансплевральных торакопластик, которые позволяют снизить количество осложнений в сравнении с традиционными операциями (Например, в сравнении с операцией Г. Абрамсон при килевидной деформации, которая имеет широкое распространение).
Абсолютное большинство наших операций при тяжёлых степенях воронкообразной, килевидной, комбинированной деформации делаются из операционных доступов до 35-40 мм длиной, имеют высокую степень стабильности установленных конструкций, высокий корригирующий момент при исправлении тяжёлых степеней деформаций.
Как проходит операция?
С применением техники минимального разреза мы имплантируем пациентам титановую пластину, которая держит форму грудной клетки.
Малоинвазивные технологии имеют высокий корригирующий (исправляющий) момент, оставляют минимальные послеоперационные рубцы, надежно фиксируют грудинно реберный комплекс в правильном положении, снимают психологический дискомфорт и функциональные трудности таких деформаций. Этот метод оценило уже большое количество мам и детей, и десятки пациентов ждут своей очереди.
Мы будем рады помочь Вам и готовы работать с детьми из любых уголков России.
Восстановление после операции, послеоперационный период
Малоинвазивные операции, применяемые в нашем национальном медицинском исследовательском центре им. Г. И. Турнера, позволяют сократить постельный режим – пациент сидит уже в первые сутки, а поднимается на ноги на вторые сутки. Максимально быстрое восстановление физиологических оправлений, сна, аппетита и бытовых нагрузок. Именно эти факторы выводят наши технологии на лидирующие позиции в России и в мировой практике.
Есть ли противопоказания к таким операциям?
В некоторых случаях операция откладывается при выявлении острых заболеваний или обострении хронических сопутствующих заболеваний. В этом случае сначала пациент восстанавливает здоровье, а потом проводится ортопедическое лечение. Речь идет о плановой хирургии, то есть мы располагаем временем для операции в условиях полного здоровья.
Цены – сколько стоит операция? Где сделать бесплатно операцию по устранению деформации грудной клетки у ребенка?
Выполнение данных операций для граждан РФ любых регионов возможно за счёт средств государственного финансирования в рамках общей очереди, либо в рамках платных услуг.
Цены на подобные операции для иностранных граждан можно найти в Официальном Прейскуранте НМИЦ.
Воронкообразная деформация грудной клетки (pectus excavatum)
Этиология и патогенез вогнутой грудной клетки. Почему возникает воронкообразная деформация грудной клетки?
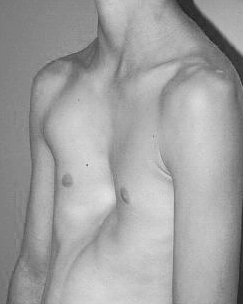
ВГДК существует в трех формах:
Более подробные классификации предложены разными авторами и имеют большое значение при выборе метода лечения и прогнозировании результата операции. Наиболее распространённые классификации степени деформации воронкообразной груди представили доктор Парк (Hyung Joo Park, Южная Корея) и доктор Зенг (Zeng Q, Китай).
Наследственно приобретенная патология прогрессирует вследствие ускоренного, опережающего роста реберных хрящей. А это, в свою очередь приводит к неправильному развитию грудной клетки – ее западению в 80% случаев развития заболевания. Иногда при рождении дефект (ямочка) практически не заметен, но начинает стремительно прогрессировать в период активного роста пациента. В связи с этим крайне важна своевременная диагностика ВГДК и наблюдение у педиатора, ортопеда, торакального хирурга.
Диагностика и лечебно-диагностические тактики вогнутой груди. Лечение воронкообразной грудной клетки
Диагностика воронкообразной деформации грудной клетки осуществляется на основании визуального осмотра, рентгенологического исследования, а также компьютерной томографии грудой клетки с 3D-реконструкцией ребер. Оценивается состояние хрящей, ребер, соединительной ткани (для исключения наличия у пациента синдрома Марфана и других нарушений). Помимо этого диагностика помогает определить степень деформации, центр депрессии, степень смещения сердца. Все эти данные помогаю точнее наметить тактику лечения.
Вопреки распространенному мнению, воронкообразная деформация не может быть полностью исправлена никакими другими методами, кроме хирургического. Плавание, ношение специальных ортезов, лечебная физкультура, массаж, разрабатывание легких и другие упражнения, безусловно, улучшают ситуацию, но к сожалению, не дают ощутимых результатов. Хирургическая же коррекция на сегодняшний день является безопасным и эффективным методом исправления воронкообразной деформации грудной клетки.
Операции по коррекции ВГДК проводятся с 1911 года, в России – с 1949 г (у взрослых пациентов) и с 1961 г. (у детей).
Осложнения, вызванные хирургической коррекцией по методу Насса минимальны, период восстановления пациента после операции также существенно сокращается.
Высока также и удовлетворенность пациентов результатами операции (до 98%), всего у 2% наблюдается остаточная деформация, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции. В качестве основных преимуществ метода необходимо отметить также его малотравматичность, небольшой реалибитационный период в сравнении с другими устаревшими операциями коррекции ВДГК и отсутствие заметных послеоперационных рубцов, т.к. произведение небольших разрезов по бокам позволяет полностью исправить деформацию.
Кроме того, метод Насса допускает проведение повторных операций в случае, если первая операция не позволила достичь желаемого эффекта, а также в случае исправления рецидивов, или исправления дефектов, вызванных проведенной в раннем возрасте коррекций грудной клетки другими методами.
Показания к хирургической коррекции воронкообразной грудной клетки
Хирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям.
К функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
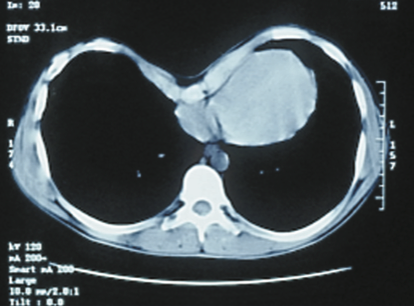
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания.
Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция.
К косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов.
Ортопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента.
Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Часто задаваемые вопросы (FAQ):
В чем причина появления ямки на груди у ребенка?
Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга.
На сколько эффективен Vacuum Bell при исправлении ВДГК?
Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%.
Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК?
Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%.
Как нужно вести себя перед предстоящей операций?
Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген.
Какой наркоз используется при операции Насса?
Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит.
Сколько длится операция Насса по исправлению деформации грудной клетки?
Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут.
Через какое время после операции можно выйти на работу/учебу?
В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом.
Через какое время после операции по Нассу я смогу заняться спортом?
Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу.
Сколько нужно находиться в клинике после операции по Нассу?
Пребывание в стационаре после операции обычно до 10 дней.
Из какого материала изготовлена пластина для коррекции воронкообразной груди?
Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется.
Реагирует ли металлодетектор на установленную пластину?
Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены.
Сколько пластин устанавливать при исправлении вогнутой грудной клетки?
В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко.
Через какое время пластину нужно и можно извлекать?
Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет.
Насколько безопасен поворот пластины при операции Насса?
Абсолютно безопасен. Мнения некоторых специалистов, относительно того, что сердце, легкие при повороте пластины можно повредить свидетельствуют о том, что данные доктора имеют очень отдаленное представление о том, как проводится операция Насса и сами ее не проводят.
Входит ли операция по Нассу в ДМС полис?
С сентября 2016г. операции Нассу проводятся в МНОЦ МГУ Москва, где все граждане России любого возраста могут рассчитывать на федеральные квоты и квоты по ВМП.
Москвичам лучше всего записаться на консультацию и подъехать на очный осмотр в Медицинкий центр Медекс (м. Белорусская). Консультация платная, стоимость лучше уточнить по телефонам клиники.
Как я могу проконсультироваться по поводу ВДГК, если я живу далеко от Москвы?
Мне уже была проведена открытая операция по коррекции ВДГК, я не доволен результатом, могу ли я пройти повторную коррекцию?
Коррекция неудачной открытой операции возможна, однако, она не всегда дает желаемый результат. Решение по таким вопросам принимается индивидуально после осмотра пациента.
Берут ли в армию с воронкообразной грудиной клеткой?
ВГДК не является противопоказанием для службы в армии. Исключение составляет только период после коррекции воронкообразной груди, пока пластина находится в теле пациента. После удаления пластины призыв также возможен.


