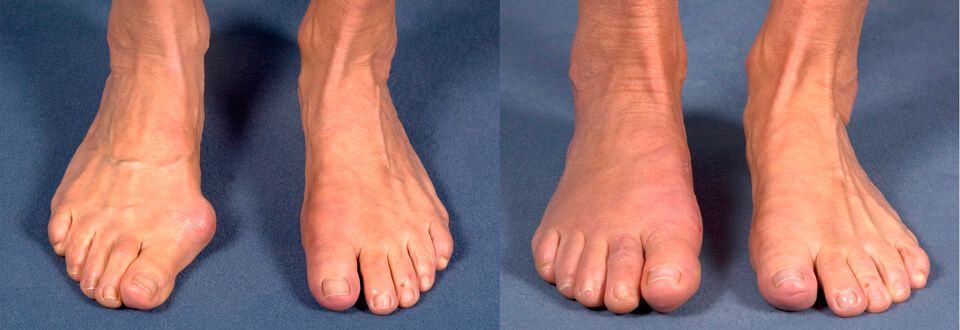
Как исправить халюс вальгус
Hallux valgus – консервативные методы лечения
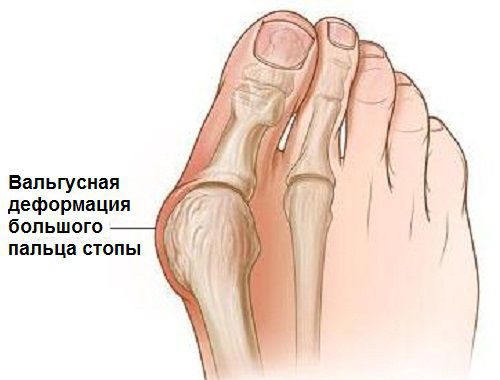
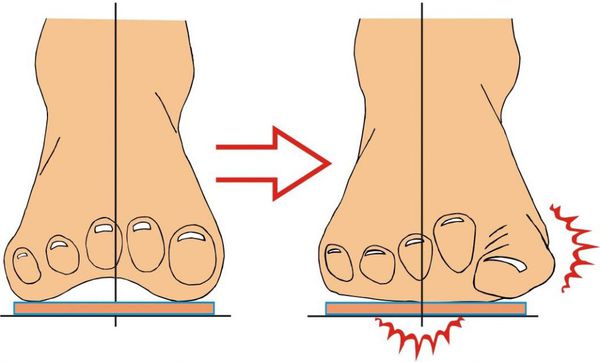
Hallux valgus (так называемая “косточка” на ногах) – это отклонение кнаружи первого пальца стопы. Данная патология весьма распространенная, и ее провоцируют много факторов – слабость связок, поперечное плоскостопие, травмы, некомфортная обувь. Чаще болеют женщины, так как любят носить обувь на высоком каблуке или остроносые узкие туфли. Модельная обувь элегантно смотрится на женской ножке, но систематическое ее использование чрезвычайно вредно для стоп. Недуг прогрессирует с возрастом и по мере развития симптоматика становится ярче, боль сильнее, а деформация ступни значительнее. На поздних стадиях каждый шаг вызывает страдание, да и в эстетическом плане вид ног удручает. Но благодаря современным методам лечения сегодня можно помочь пациенту при любой степени Hallux valgus. В этой статье мы остановимся на консервативных методах, которые показаны при начальной стадии болезни. Они могут остановить прогрессирование болезни и значительно отдалить ее негативные последствия.
Признаки и диагноз Hallux valgus
Диагноз ставится на основе жалоб пациента и подтверждается данными инструментальных исследований. При осмотре видна распластанная стопа и деформация большого пальца, который отклонен под углом к остальным. Возможна гиперемия и легкая болезненность выступающей косточки при пальпации. Для уточнения диагноза назначают рентген. На снимке стопы оценивается угол отклонения пальца и степень его деформации. На основе увиденного назначается лечение. Оно может быть безоперационным при начальных стадиях болезни, но, если деформация существенная, без оперативного вмешательства не обойтись.
Консервативная терапия при проблемах с первым пальцем ноги показана на начальных этапах болезни, когда она еще не запущена, или у лиц в старческом возрасте, когда оперативное вмешательство невозможно.
Цель лечения – предотвратить прогрессирование болезни с помощью устранения патологической нагрузки на стопы.
Рекомендации специалистов по консервативному лечению:
Для облегчения симптомов используются многочисленные приспособления, которые сегодня представлены в широком диапазоне во всех ортопедических салонах. Ортезы не только уменьшают боль, но и не дают прогрессировать болезни, приближают палец к естественному положению и облегчают состояние пациента. Наиболее популярные приспособления:
В Европейском Центре ортопедии и терапии боли готовят индивидуальные стельки на заказ из высокотехнологического материала, используя современный термопластик. Такие стельки пользуются большим спросом, они избавляют от болей не только в стопе, но и в позвоночнике, благодаря оптимальным функциональным параметрам; они универсальны и могут применяться с любой обувью.
Конечно, эффект от всех вспомогательных приспособлений ограничен, вальгус не может быть полностью исправлен, но перечисленные ортезы и индивидуальные стельки все-таки оказывают положительное влияние на патологию, замедляя процесс деформации. Они очень эффективны в реабилитационном периоде после операции. Для максимального эффекта их надо использовать круглосуточно, сочетая вкладыши, стельки и отводящие шины.
Специальная гимнастика для ног и стоп укрепляет мышцы, противодействуя деформации. Полезны вращение стопой в разные стороны, катание теннисного мяча подошвой, захват пальцами ноги небольших предметов, ходьба босиком по неоднородной поверхности. Врачи Европейского Центра ортопедии и терапии боли предложат эффективные упражнения, с помощью которых пациент может ежедневно тренировать мышцы ног, поддерживая их в хорошем тонусе. Особенно такие упражнения необходимо выполнять женщинам, которые вынуждены долго ходить на высоком каблуке и в модельной обуви.
В начальном периоде болезни благоприятно воздействует на мышцы ног массаж. Регулярное прохождение курсов массажа стопы у опытного специалиста поможет отдалить прогрессирование заболевания. В крайнем случае, можно практиковать самомассаж. Технику самомассажа должен продемонстрировать врач. После расслабляющих и поглаживающих движений должны следовать интенсивные растирающие. Особенное внимание уделяется первому пальцу – его отводят в сторону, вращают, встряхивают, поколачивают. Важным условием положительного результата является регулярность всех процедур.
Лечение препаратами местного воздействия улучшает самочувствие пациента, но эффект от них временный. Согревающие мази, специальные пластыри обладают обезболивающим эффектом и могут уменьшить воспалительный процесс. Благоприятны теплые ванночки с травами, с солью и йодом, с эфирными маслами, компрессы. Ежедневное их применение перед сном могут предотвратить прогрессирование болезни, расслабить переутомленные мышцы и улучшить самочувствие, но полностью избавить от Hallux valgus они не могут.
Физиотерапевтические процедуры помогают уменьшить воспаление и тонизировать связочный аппарат. Врач назначает индивидуально курс физиотерапевтического воздействия:
Очень важен подбор правильной обуви. Новую обувь надо выбирать вечером, когда стопа становится шире и отечнее. Высокий каблук нежелателен, в течение дня лучше пользоваться удобной обувью на устойчивом каблуке и избегать длительного хождения или стояния.
Каждый лишний килограмм является серьезной обузой для позвоночника и стоп. Необходимо нормализовать вес, пересмотрев меню, изменив образ жизни. Важно заниматься спортом или элементарно увеличить физическую нагрузку адекватно возрасту.
При начинающихся проблемах в стопе незамедлительно обращайтесь к специалистам! Врачи Европейского Центра ортопедии и терапии боли поставят диагноз, квалифицированно оценят патологию и порекомендуют оптимальные методы лечения. Вам посоветуют антивальгусные ортезы, специальные супинаторы и ортопедические стельки, сделанные по индивидуальным параметрам. Только в случае невозможности применения консервативных методов, будут предложены оперативные вмешательства, которые вернут вам легкую и безболезненную походку.
ДЛЯ СВЯЗИ С НАМИ





Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., травматолога со стажем в 8 лет.
Определение болезни. Причины заболевания
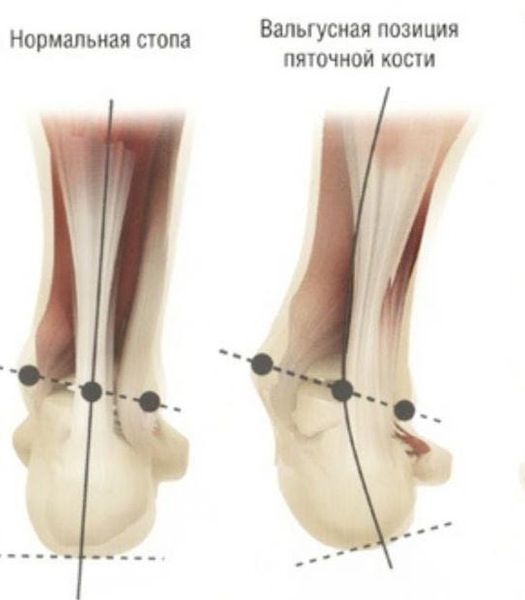
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
Симптомы вальгусной деформации стопы
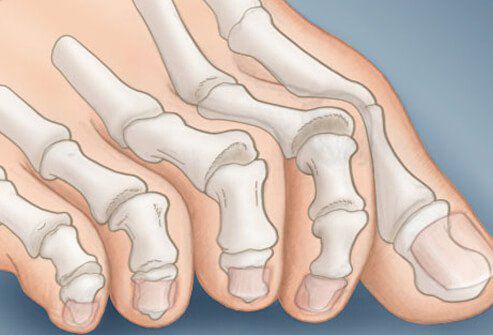
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
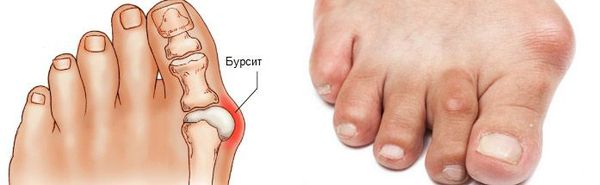
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
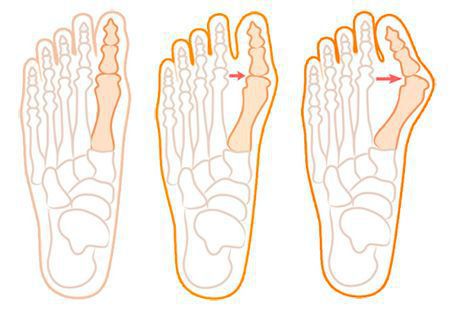
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
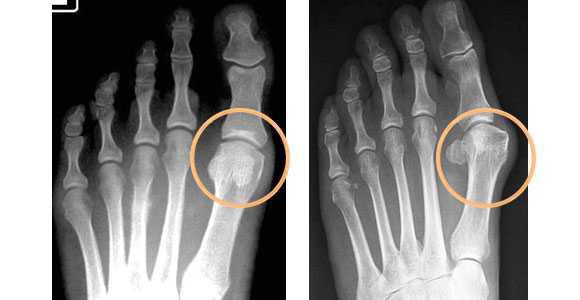
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
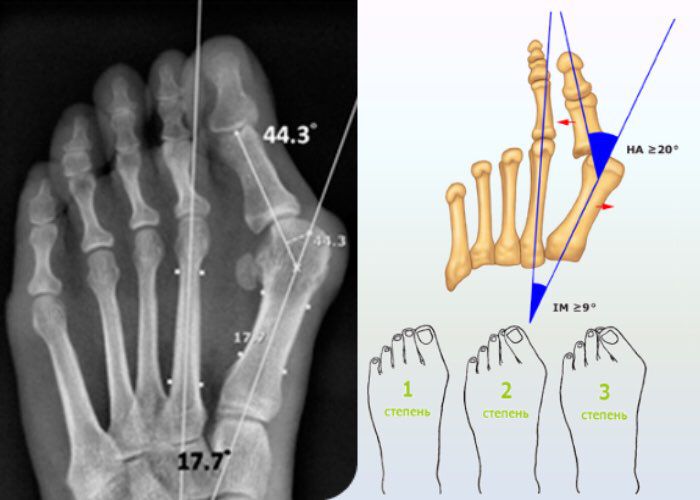
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
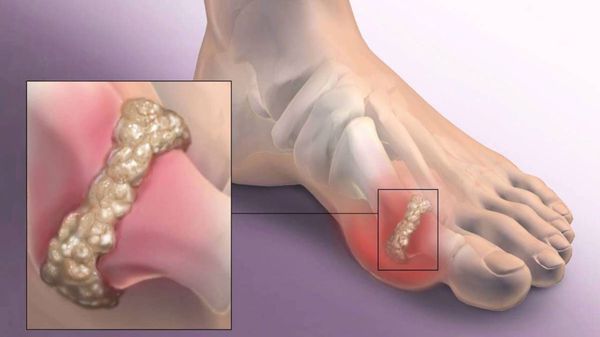
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
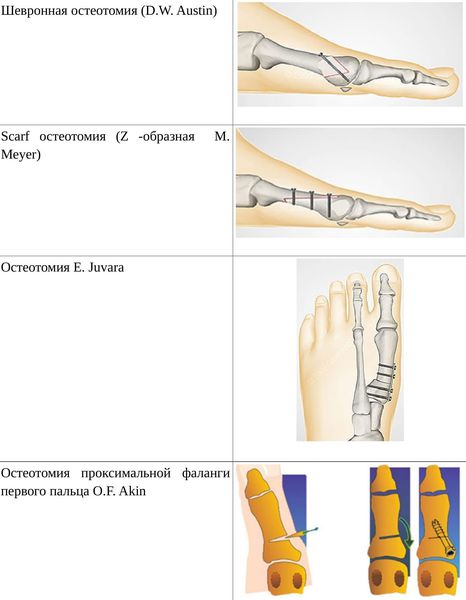
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
Hallux Valgus
Халюс вальгус (Hallux Valgus) или вальгусная деформация пальца стопы является одним из наиболее часто встречаемых ортопедических заболеваний. На его долю приходится порядка 70% всех ортопедических патологий. При этом она не только провоцирует образование косметического дефекта, но и обуславливает нарушение анатомии всей стопы, что приводит к нарушению ходьбы, появлению болей и существенно снижает качество жизни человека.
В наиболее тяжелых ситуациях больные теряют способность самостоятельно передвигаться даже в ортопедической обуви, что вызывает не только физический, но и выраженный психологический дискомфорт. Поэтому важно не только своевременно обнаружить Hallux Valgus у взрослых, но и провести лечение. При этом нужно быть готовым к тому, что единственным эффективным способом исправить ситуацию является операция.
Что такое Hallux Valgus
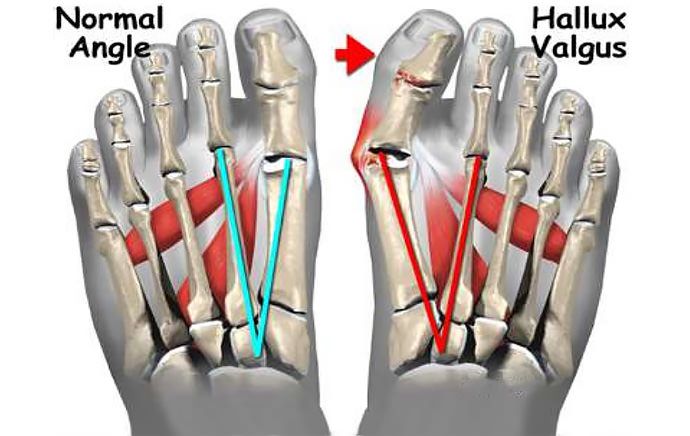
Hallux Valgus (вальгусное отклонение первого пальца или большого пальца стопы) – прогрессирующее дистрофическое заболевание стопы, сопровождающееся отклонением большого пальца из анатомически правильного положения в сторону соседних пальцев, что приводит к образованию так называемой шишки, именуемой в медицинской практике экзостозом. Как правило, деформация наблюдается одновременно на обеих стопах. В 95% случаев она диагностируется у женщин и обычно возникает после 30—40 лет, что обусловлено развитием естественных гормональных изменений.
С возрастом яичники женщин начинают продуцировать эстрогены в меньших количествах. Как известно, эти половые гормоны участвуют в процессе синтеза коллагена. Он является основным компонентом соединительной ткани, из которой образована вся капсульно-связочная система.
В норме образованные соединительной тканью участки постоянно обновляются и перестраиваются в ответ на различные повреждения и нагрузки. Именно коллагеновые волокна обеспечивают прочность и долговечность соединительной ткани. Поэтому на фоне снижения выработки эстрогенов количество продуцирующего в организме коллагена также падает, что и приводит к уменьшению прочности соединительной ткани, растягиванию связок и уменьшению степени фиксации плюснефалангового сустава в правильном положении.
Также замечено, что Hallux Valgus чаще всего наблюдается у тех женщин, чьи матери страдали от этого заболевания. Но основным фактором развития патологии является продолжительное ношение неудобной обуви, в частности слишком узкой и с каблуком, высота которого превосходит 3—4 см. Это обусловлено тем, что подобная обувь провоцирует неравномерное распределение нагрузки на стопу, вызывает разрушение соединительной ткани и ослабление связок. При длительном ношении такой обуви постепенно передний отдел стопы распластывается и постепенно развивается поперечное плоскостопие.
Патологический процесс не протекает изолированно. В него вовлекаются костные, соединительнотканные образования и мышцы. Возникающий мышечный дисбаланс приводит к тому, что смещаются мелкие кости, принимающие на себя нагрузку при ходьбе, и 1-я плюсневая кость. Впоследствии происходит и отклонение от нормальной оси и большого пальца, что и приводит развитию вальгусной деформации.
Организм вынужден приспосабливаться к происходящим изменениям, что и провоцирует перестройку костной ткани с формированием болезненного костного нароста в виде шишки и развитие прогрессирующего артрозоартрита 1-го плюснефалангового сустава. Неправильное распределение нагрузки на стопу приводит к тому, что головки 2 и 3 плюсневых костей постоянно перегружаются, что провоцирует появление болей в их проекции, а также развитие артроза 2 и 3 плюснефаланговых суставов. Впоследствии большой палец как бы ложится на соседние, что в комплексе придает стопе достаточно неэстетичный вид.
Вальгусная деформация склонна усугублять во время беременности, при получении травм стопы и голени, а также при наличии продольного плоскостопия.
Hallux Valgus сопровождается нарушением кровообращения в области поражения. Подобное чревато развитием остеопороза, т. е снижением плотности костей с повышением риска их переломов. Кроме того, заболевание может осложняться уплощением головки плюсневой кости, врастанием ногтя и развитием остеохондроза и деформаций позвоночника, так как из-за нарушений анатомии стопы нагрузка на позвоночник распределяется неправильно. В результате возникают дегенеративно-дистрофические изменения в межпозвоночных дисках, что может стать причиной образования протрузий и межпозвоночных грыж.
Симптомы Hallux Valgus
Вальгусная деформация 1-го пальца стопы развивается медленно. Изначально патология не дает о себе знать ярко выраженными проявлениями. Со временем больные замечают, что привычная обувь становится слишком тесной, начинает давить и натирать, а также значительно быстрее снашиваться.
Впоследствии в области сочленения большого пальца с плюсневой костью (боковая часть стопы) формируется выпячивание, провоцирующее появление дискомфорта при длительной ходьбе. В этот момент уже присутствует незначительное отклонение большого пальца от нормальной оси, но заметить это можно только при очень внимательном осмотре стопы. Постепенно угол отклонения увеличивается, а шишка растет. Это приводит к появлению характерных для вальгусной деформации 1-го пальца стопы симптомов:
Hallux Valgus может осложняться развитием бурсита плюснефалангового сустава, т. е. воспалением его суставной капсулы. Это приводит к возникновению припухлости и покраснения данной области. Именно развитие симптомов бурсита в сочетании с усталостью ног и является основным поводом для обращения больных к врачу. Хотя значительно правильнее было бы сделать это еще при появлении первых признаков развития вальгусной деформации большого пальца стопы.
Нередко бурсит сочетается с синовитом, т. е. воспалением синовиальной оболочки плюснефалангового сустава, для которого также характерно покраснение, отечность и болезненность. Но подобные осложнения опасны инфицированием сустава в результате образования свища.
Степени
В течении Hallux Valgus выделяют 3 степени на основании величины межплюсневого угла, образованного 1 и 2 плюсневыми костями, и углом отклонения большого пальца от центральной оси плюсневой кости. Их рассчитывают на основании данных рентгеновских снимков.
Выраженность болевого синдрома не всегда сопоставима со степенью развития Hallux Valgus.
Диагностика
При появлении признаков вальгусной деформации большого пальца стопы следует обращаться к ортопеду. Первым делом врач проводит осмотр обеих ног и опрашивает больного о наличии болевых ощущений в области образования экзостоза, особенностях их появления. Во время осмотра ортопед обращает внимание на распластанность переднего отдела стопы, деформацию большого пальца, плюснефалангового сустава, наличие покраснения, отека мягких тканей и молоткообразной деформации 2 и 3 пальцев. При этом врач обязательно сравнивает стопы обеих ног.
Для уточнения диагноза и степени Hallux Valgus обязательно назначаются инструментальные методы исследования:
Лечение Hallux Valgus
При вальгусной деформации большого пальца лечение может осуществляться консервативными методами. Но оно не способно исправить уже сформировавшуюся у взрослого человека деформацию, а направлено в большей степени на устранение симптомов и торможение ее прогрессирования. Радикально решить проблему, устранить боли и постоянную усталость ног способна только операция, поэтому любые консервативные методы следует рассматривать исключительно в качестве временной меры.
Лечение без операции
Итак, в первую очередь больным рекомендуется подобрать удобную обувь и ортопедические стельки, а также выполнять специальные упражнения для укрепления мышц. При этом важно использовать ортопедические стельки, изготовленные по индивидуальным параметрам, поскольку стандартные не способны остановить дальнейшее развитие деформации и уменьшить болевой синдром. Обязательно нужно исключить длительное стояние и ходьбу.
Также ортопеды могут рекомендовать использовать вальгусную шарнирную шину. Она представляет собой специально сконструированный фиксатор, который призван удерживать видоизменный сустав в правильном положении.
Дополнительно назначаются препараты, способствующие устранению болей. Как правило, это средства группы НПВС, которые также способствуют уменьшению воспалительного процесса, и согревающие мази. При отсутствии острого воспалительного процесса могут проводиться курсы физиотерапевтических процедур:
Пациентам, имеющим лишний вес, рекомендуется обратиться к диетологу или самостоятельно принять меры для снижения массы тела.
При принятии решения радикально бороться с Hallux Valgus больному в индивидуальном порядке подбирается методика выполнения операции, которых сегодня существует очень много. При этом учитываются:
В целом все операции при вальгусной деформации 1 пальца стопы делятся на малоинвазивные и реконструктивные. Хирургические вмешательства первой группы отличаются меньшей травматичностью, так как осуществляются через 2-3 небольших прокола, размер которых не превышает 3-4 мм. Но они будут результативными исключительно при начальных степени развития деформации. Кроме отличного косметического эффекта, малоинвазивные хирургические вмешательства имеют и еще одно неоспоримое достоинство – короткий реабилитационный период. После их проведения пациент может вернуться к привычному для себя образу жизни уже через 3-4 недели.
Реконструктивные операции при Hallux Valgus выполняются в более сложных случаях, когда уже присутствуют изменения положения костей. Они осуществляются через разрез длиной 2-4 см с оголением костных структур, что позволяет максимально точно приблизить положение костей плюсны к правильному и зафиксировать деформированный сустав в нормальном положении.
Операции при Hallux Valgus:
После проведения операции пациенты остаются в клинике 2—7 дней. Швы снимаются спустя 10—14 дней, но восстановительный период в среднем длится около 3 месяцев. Первые 2—8 недель показано ношение специальной обуви Барука, разгружающей передний отдел стопы, а впоследствии ортопедической обуви с использованием индивидуально подобранных стелек. Но снова вставать на высокие каблуки можно не ранее, чем через 6 месяцев после проведения хирургического вмешательства.
Рассмотрим наиболее часто проводимые виды операций при вальгусной деформации 1-го пальца стопы, применяемые в современной ортопедии. Но стоит сразу отметить, что практически при каждой из них, независимо от вида, производится операция Шеде, подразумевающая спиливание образовавшейся костной мозоли.
McBride
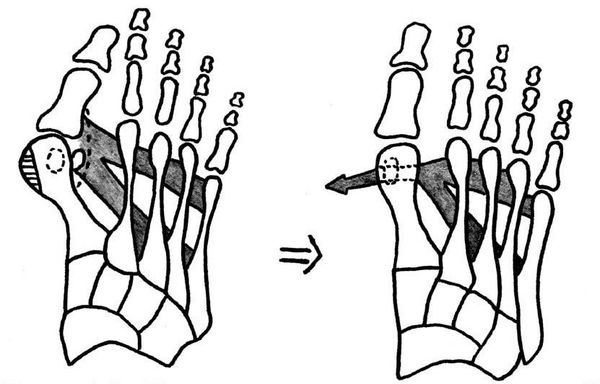
Методика McBride является самой популярной из использующихся сегодня для лечения легких форм Hallux Valgus. Она относится к числу проводимых на мягких тканях, а ее суть состоит в перемещении сухожилия мышцы, приводящей большой палец стопы, на головку 1-й плюсневой кости. Благодаря подобному решению удается добиться сближения костей плюсны и возобновить нормальный мышечно-сухожильный баланс стопы.
Но при выборе этой методики стоит принимать во внимание тот факт, что отводящая мышца большого пальца не способна противодействовать постоянно присутствующей нагрузке, если пациент не придерживается рекомендаций врача и не меняет свои привычки, т. е. не устраняет действие провоцирующих возникновение вальгусной деформации факторов. Поэтому после проведения операции McBride риск повторного развития Hallux Valgus достаточно высок, ведь пациенту необходимо носить индивидуально подобранную ортопедическую обувь, отказаться от каблуков и выполнения тяжелой физической работы, что неприемлемо для многих женщин. Напомним, именно они составляют более 95% всех страдающих от Hallux Valgus больных.
При сложных деформациях операцию McBride сочетают с остеотомией 1 плюсневой кости SCARF.
SERI – миниинвазивная операция, при которой выполняется поперечная остеотомия через разрез мягких тканей величиной около 1 см. Следующим этапом хирургического вмешательства выполняется перемещение фрагмента кости в нужном направлении и его фиксация специальной спицей.
Под остеотомией подразумевают пересечение кости, что позволяет добиться другой ее пространственной конфигурации.
CHEVRON
Данное хирургическое вмешательство подразумевает осуществление V-образной остеотомии. После того, как оперирующий хирург распилит 1-ю плюсневую кость у головки, он совмещает образовавшиеся костные фрагменты, восстанавливая нормальную анатомию кости при помощи специальных титановых винтов. Это обеспечивает максимально надежную фиксацию, что устраняет необходимость в наложении гипса на период реабилитации. Но эта методика эффективна исключительно при слабовыраженных вальгусных деформациях большого пальца. А поскольку диагностировать патологию на этом этапе удается крайне редко, операция сегодня применяется не слишком часто.
SCARF
Методика SCARF – золотой стандарт лечения Hallux Valgus. Она подразумевает выполнение Z-образной остеотомии, что дает возможность установить головку 1 плюсневой кости под правильным углом, а также устранить деформацию суставной капсулы и перенаправить сухожилия. Полученные фрагменты костей также закрепляют титановыми винтами.
Артродез
Артродезирование – операция, показанная в наиболее сложных случаях, когда также наблюдается поперечно-распластанная деформация и повышенная мобильность 1-го плюсне-клиновидного сустава. Она заключается в полном удалении не подлежащего восстановлению сустава и неподвижном соединении образующих его костей, что приводит к полному обездвиживанию данного сегмента. Поэтому эта операция проводится только в самых крайних случаях.
Операция при молоткообразной деформации пальцев ног
Устранить деформацию остальных пальцев ног, пострадавших в результате прогрессирования Hallux Valgus, можно путем проведения:
Профилактика
Поскольку заболевание относится к числу тех, что передаются по наследству, всем, чьи близкие родственники сталкивались с вальгусной деформацией большого пальца, во избежание ее развития следует придерживаться определенных профилактических мер, в особенности девушкам. Они заключаются в:
Таким образом, с вальгусной деформацией большого пальца стопы может встретиться практически каждый. Поэтому задумываться о профилактике ее развития следует с самых ранних лет (лечение Hallux Valgus у детей), и при возникновении признаков деформации не бояться проведения операции. Своевременное выполнение хирургического вмешательства позволит избежать массы проблем со здоровьем, обусловленных Hallux Valgus, а также мучительных болей, отеков и изматывающей усталости ног. Но после ее проведения важно в точности выполнять рекомендации врача. В противном случае не исключена вероятность развития рецидива.