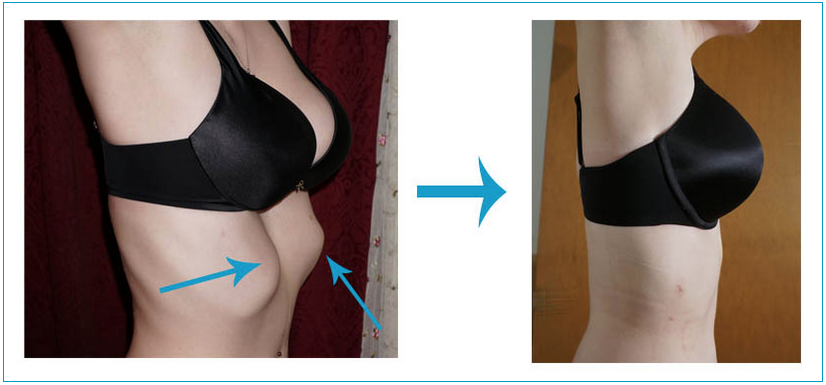
Как исправить искривление ребер
Как себя проявляет сколиоз грудного отдела позвоночного столба и как от него избавиться?
На сегодняшний день практически половина населения нашей планеты имеет сколиотическую деформацию позвоночника. Это, на первый взгляд, безобидное патологическое состояние может приводить к серьезным последствиям для здоровья человека.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Сколиозом называют искривление позвоночного столба относительно сагиттальной плоскости вправо или влево. Оно разделяется на степени тяжести в зависимости от величины кривизны.
Что можно отнести к факторам, способствующим развитию сколиоза?
Зачастую сколиотическая деформация возникает еще в детском возрасте из-за неправильного сидения за партой или рабочим столом. Этому способствует слабый мышечный корсет ребенка, при том, что вес рюкзаков, переносимых детьми, не соответствует силе и выносливости еще не до конца развитого тела.
Какие симптомы свидетельствуют о наличии у человека сколиотической деформации?
В случае наличия деформации первой степени, ее можно сразу и не заметить, к тому же, клинически она никак не будет себя проявлять. Обычно такой сколиоз позвоночника замечают только в ходе плановых медицинских осмотров случайным образом.
Если вовремя не начать выполнять упражнения лечебной гимнастики, можно допустить развитие запущенных стадий, когда величина кривизны позвоночника в грудном отделе достигает 25-ти градусов. И только в таких случаях появляются четкие клинические проявления, к которым можно отнести:
Вышеперечисленные симптомы характерны для легкой формы заболевания и сколиоза средней степени тяжести. Если наступает самая тяжелая стадия заболевания, то могут присоединяться нарушения, касающиеся соматических органов. К таким симптомам относятся:
При помощи каких методов можно избавиться от сколиоза?
Желательно начинать терапевтические мероприятия сразу же после выявления патологии. В противном случае не избежать усиления течения данного процесса в позвоночном столбе, что будет негативно влиять на работу внутренних органов и ощущаться болью в спине. Нужно сказать, что лечебная гимнастика является одним из лучших методов терапии этого заболевания. С её помощью можно устранить деформацию, стабилизировать осанку, сделать мышечный корсет более крепким, благодаря чему позвоночный столб будет постоянно фиксирован в правильном вертикальном положении.
Важно отметить, что в каждом отдельном случае врач индивидуально подбирает лечебные комплексы, которые подойдут для конкретного пациента. Характер упражнений будет зависеть от тяжести процесса, величины искривления, а также некоторых других факторов. При запущенных стадиях вряд ли можно будет обойтись без медикаментозной поддержки нестероидными противовоспалительными обезболивающими средствами.
Что такое деформация грудной клетки и как ее лечить
Деформация грудной клетки — изменение нормальной физиологической формы грудной клетки, которое носит врожденный или приобретенный характер. Патология затрагивает костно-мышечный каркас верхней части туловища. Выделяют следующие виды врожденных деформаций:
Приобретенные деформации делятся на следующие виды:
Методы лечения деформации грудной клетки
Консервативное лечение
Эффективно только на начальных стадиях патологии, и только для некоторых её видов, например килевидной или воронкообразной деформации. Включает следующие лечебные мероприятия:
Хирургическое лечение
Врач применяет одну из специальных методик коррекции реберно-мышечных дефектов, расщелины груди. Операции проводятся преимущественно в детском и подростковом возрасте, когда кости и хрящи еще пластичные и относительно легко поддаются коррекции и дальнейшему восстановлению.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 15 Сентября 2021 года
Содержание статьи
Лечение деформации грудной клетки в клиниках ЦМРТ
Пройти лечение деформаций грудной клетки вы можете в клиниках сети ЦМРТ. Мы принимаем детей, подростков и взрослых пациентов, проводим комплексную диагностику и определяем возможность проведения консервативного лечения и целесообразность операции.
Чтобы записаться на приём к врачу, позвоните или заполните заявку на сайте.
Деформации грудной клетки
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
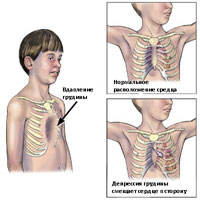
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
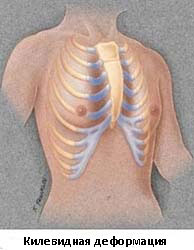
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
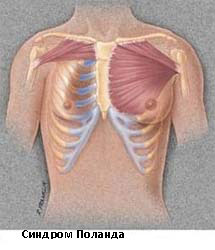
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Деформации грудной клетки причины, симптомы, методы лечения и профилактики
Деформации грудной клетки — это патологические изменения формы, строения и структуры костно-мышечного аппарата верхней части тела. Грудина выполняет защитную функцию для внутренних органов в области груди, поэтому любые повреждения целостности негативно сказываются на общем здоровье. Болезнь может быть врождённой и приобретённой, не зависит от возраста — встречается у детей и взрослых. Различают несколько разновидностей каждого типа дефекта. Возникает вследствие травм, аномалий развития, хронических заболеваний и врождённых отклонений. Изменения грудной клетки вызывают нарушения в работе сердечно-сосудистой, дыхательной, пищеварительной систем.
Причины деформаций грудной клетки
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 15 Сентября 2021 года
Содержание статьи
Симптомы деформации грудной клетки
Разные типы дегенераций проявляются с определёнными признаками. Основные симптомы заболевания:
Стадии развития деформации грудной клетки
Степень деформации отличается внешним проявлением, характером внутренних нарушений, методом лечения и последствиями. Различают несколько стадий развития патологии:
Разновидности
Всего существует два основных класса патологии — врождённые и приобретённые. Каждый класс также имеет несколько разновидностей.
Врождённая деформация грудной клетки
Приобретённые деформации грудной клетки
Методы диагностики
Диагностировать проблему опорно-двигательного аппарата (конкретно грудного отдела позвоночника) можно различными способами:
Рентгенография. Позволяет изучить формы протекания, степень развития, состояние и структуру твёрдых тканей.
Компьютерная томография. Исследует не только костно-хрящевую систему, но также мягкие ткани, внутренние органы и окологрудные элементы.
Магнитно-резонансная томография. Предоставляет самые точные и подробные сведения о состоянии грудной клетки на клеточном уровне, выявляет скрытые патологии, помогает определить причину болезни.
Дополнительно врач может назначить проведение УЗИ, ЭКГ, эхоКГ, спирографии, допплерографии и других методов инструментальной диагностики для выявления нарушений в работе систем организма (дыхательной, сердечно-сосудистой).
Чтобы пройти обследование, можно обратиться в сеть клиник ЦМРТ:
О чем стоит спросить хирурга? Операция Насса
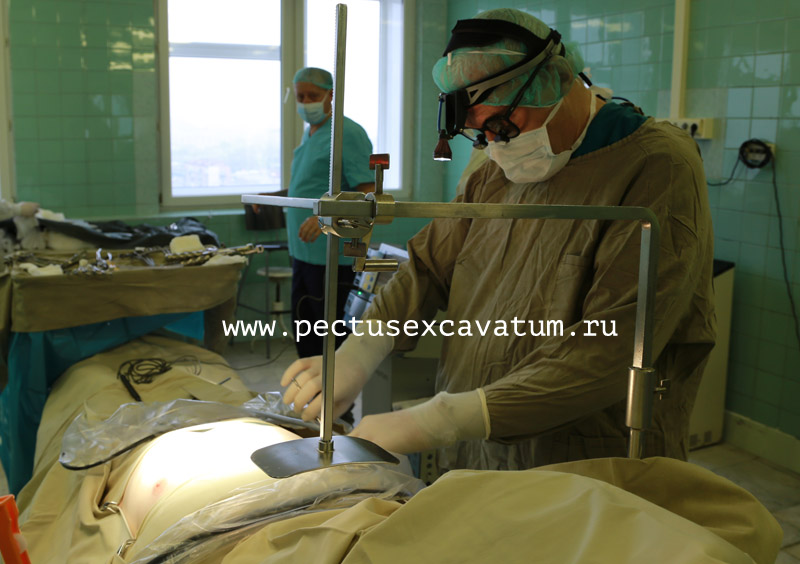
В наше время доступности информации в интернете можно найти массу материалов об операциях по коррекции деформаций грудной клетки. Но когда нужно принять решение о лечении ребенка или своем собственном, самая сложная проблема – выбрать хирурга. Чтобы понять, как подойти к решению данного вопроса, мы обратились к торакальному хирургу, к.м.н. Владимиру Александровичу Кузьмичеву. Представляем Вашему вниманию основные вопросы, которые, по нашему мнению, желательно задать хирургу, прежде чем принимать решение об операции.
1. Сколько операций на пациентах моего возраста вы сделали?
Данный вопрос самый важный, так как операция по Нассу у 14-летнего ребенка и 30-летнего взрослого человека требует разный подход. Большинство торакальных хирургов, которые проводят операцию Насса, работают только с детьми. Детский хирург, который будет применять на 35-летнем пациенте те же методы, что и на ребенке, скорее всего потерпит неудачу. Опытным можно считать хирурга, который провел более 75-100 операций на пациентах данной возрастной группы. Бывают, конечно, и настоящие «Pectus-специалисты», которые делают более 100 операций ежегодно, но таких единицы. Если ваш хирург делает 2-3 операции в год, то лучше поищите другого врача. В данном случае даже умелые руки не заменят опыт, который приобретает специалист именно на таком типе операций.
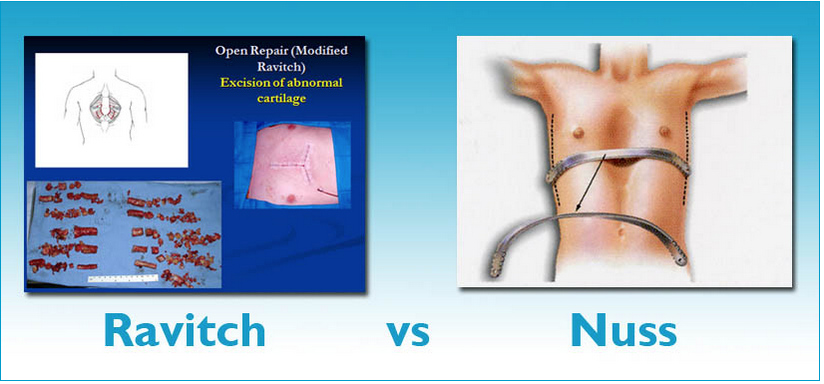
2. Какую операцию вы рекомендуете: по Нассу или по Равичу? Почему?
Операция по Равичу – это устаревшая техника лечения ДГК, которая была предложена в 1950 году. Она подразумевает рассечение грудной клетки. Но даже те, кто в свое время много оперировал по Равичу, теперь предпочитают метод Насса.
Преимущества операции по Нассу:
Для некоторых взрослых пациентов требуется проводить операцию по Равичу в следующих случаях:
В мире пока еще много хирургов, которые рекомендуют операцию по Равичу в силу того, что они не владеют методом Насса. Но количество овладевающих данной методикой с каждым годом растет, хотя отработка навыков такой операции требует опыта на разновозрастных пациентах, а также специализированного персонала больницы для послеоперационного ухода за пациентом.
Операция по Нассу считается «методом №1» для коррекции вогнутой грудной клетки. Однако в руках опытных хирургов хорошие результаты дает также модифицированная операция по Равичу на взрослых пациентах.
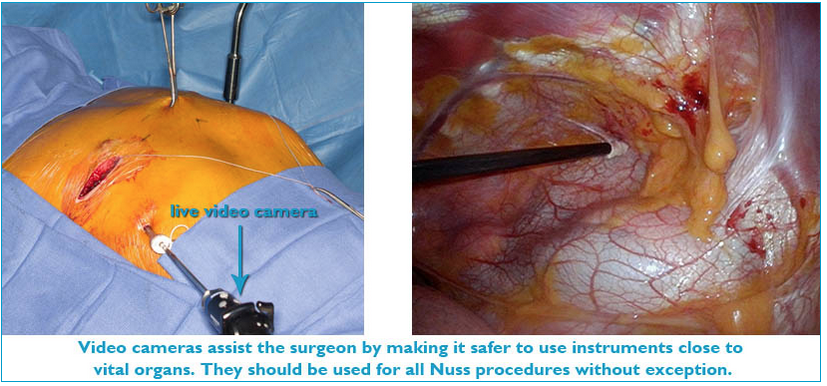
3. Используете ли вы видео-ассистирование во время операции?
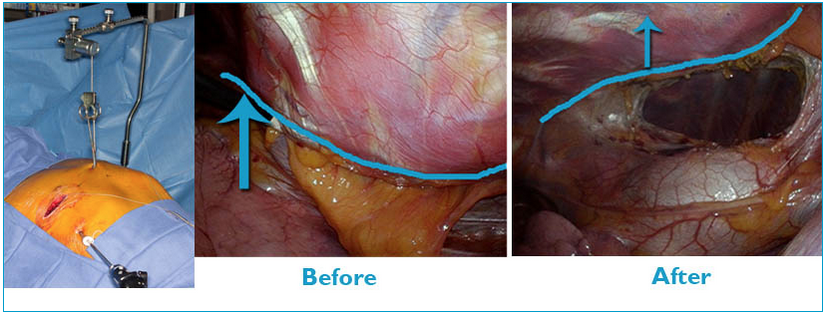
4. Проводите ли вы принудительное поднятие грудной клетки перед операцией?
Да. Делается это для того, чтобы предотвратить возможное зажатие интродьюсера между грудиной и сердцем. Перед операцией хирург создает в точке деформации искусственное поднятие, пространство между грудиной и сердцем. Для этого требуется специальное оборудование, которое имеется в очень ограниченном количестве клиник даже за рубежом. Насколько я знаю, в России данную технологию пока никто рутинно не использует.
5. Какие осложнения наблюдались у ваших пациентов?
У любого хирурга могут быть осложнения. Вопрос в возможности их преодоления и предупреждения повторных осложнений. Использование видеоконтроля и принудительного подъема грудной клетки позволяет нам полностью гарантировать отсутствие риска повреждения сердца и легких. Относительно других осложнений много зависит от характера деформации, ригидности грудной клетки, биологических свойств организма. Неприятным осложнением является инфицирование имплантат и плохое заживление раны. В настоящее время комплекс мер принятых нами позволяет свести это к минимуму.
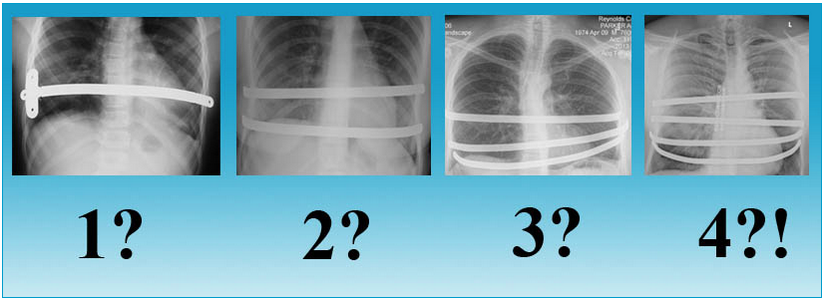
6. Сколько пластин вы устанавливали большинству своих пациентов?
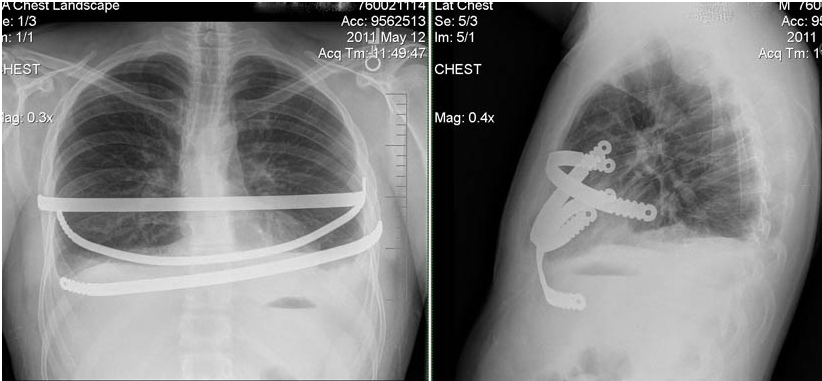
Изначально метод Насса был разработан для одной пластины. Но все чаще мне приходится использовать 2 и иногда даже 3 пластины. Причина в следующем: у пациентов с вогнутой грудиной создает давление, направленное вниз. Чем глубже вмятина или старше пациент, тем больше она вдавливается внутрь. При использовании единственной пластины для коррекции создается очень сконцентрированное локализованное давление в одном месте, а также есть тенденция к перевороту пластины из-за того, что она находится под сильным натяжением. Поэтому при использовании нескольких пластин ощущения пациента менее болезненны и меньше шансов переворота пластины. Также есть свидетельства, что установка нескольких пластин дает более удачный косметический эффект. Хотя для молодых пациентов с небольшими деформациями одной пластины может быть вполне достаточно.
7. На какой срок вы устанавливаете пластины?
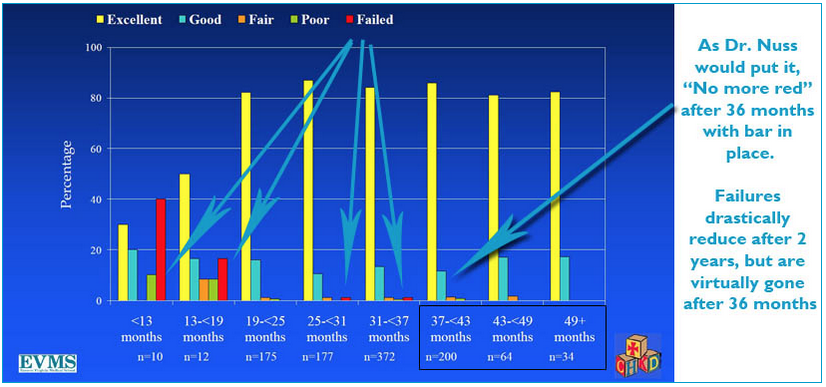
Исследования, проведенные в Госпитале Норфолка (Children’s Hospital of the Kign’s Daughters), где впервые начали делать операцию Насса, показали, что 2 года – это абсолютный минимум для всех детей и подростков. Большинство хирургов сейчас удлиняют этот срок до 3 лет. Для взрослых пациентов рекомендуется ставить пластины на 3 года. Иногда оставляют даже до 4 лет.
8. Испытываете ли вы металл пластин на аллергенность?
Это важно для детей и подростков, так как взрослые люди обычно уже знают, есть ли у них аллергия на никель, титан или другие металлы. Для детей желательно сдавать аллергопробы перед операцией.
9. Какова средняя продолжительность пребывания в стационаре?
Еще несколько лет назад считалось нормальным, если пациент после такой операции остается в стационаре 10-12 дней. Сейчас в у наших пациентов это срок сократился до 6-7 дней. Это значит, что восстановление стало менее болезненным, требуется меньше лекарств и затрат. Это зависит от опыта персонала конкретной больницы. Так что задайте данный вопрос в той больнице, где вы собираетесь оперироваться.
10. Могу я пообщаться с вашими бывшими пациентами?
Хороший хирург имеет немало довольных пациентов и, соответственно, хороших отзывов. Если вы не можете найти отзывы в Интернете, просто попросите у вашего хирурга список пациентов, с которыми вы могли бы поговорить. Хороший хирург не станет скрывать и свои неудачи и неудовлетворенных пациентов.
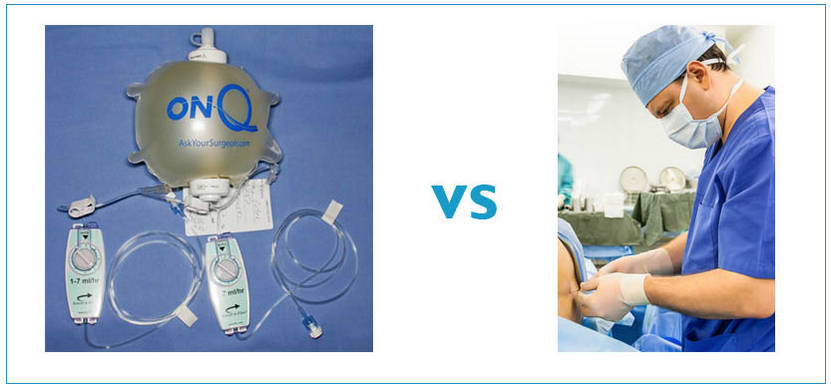
11. Какую анестезию вы предпочитаете делать своим пациентам?
Мы используем комбинацию общей и эпидуральной анестезии, последняя очень помогает в послеоперационном периоде, кроме того мы все шире используем дополнительную местную упреждающую и продолженную анестезию.
12. Вы предпочитаете проводить коррекцию путем уменьшения протрузии ребер или поднятия грудной клетки?
Большинство пациентов, которые приходят на операцию по Нассу, хотят не только улучшить физическое самочувствие, но и добиться улучшения косметического эффекта. Главная цель операции – поднять грудину от сердца и легких, улучшить работу сердца и динамику дыхания. Эстетический эффект – не основная задача хирурга. Однако, большинство врачей будут делать все возможное, чтобы добиться максимального косметического результата. Если у вас очень большой провал в грудине, хирург может поставить одну пластину прямо над сердцем. Но верхняя вмятина при этом останется на месте, и пациент будет выглядеть достаточно странно. Поэтому проводится снижение конуса ребра.
Если вы обеспокоены тем, как будете выглядеть после операции, спросите у своего хирурга – какие из этих манипуляций будут проводиться.
13. В чем заключается предоперационная подготовка?
Оптимальное предоперационное обследование должно включать в себя:
14. Какой метод вы используете для предотвращения переворота пластины?
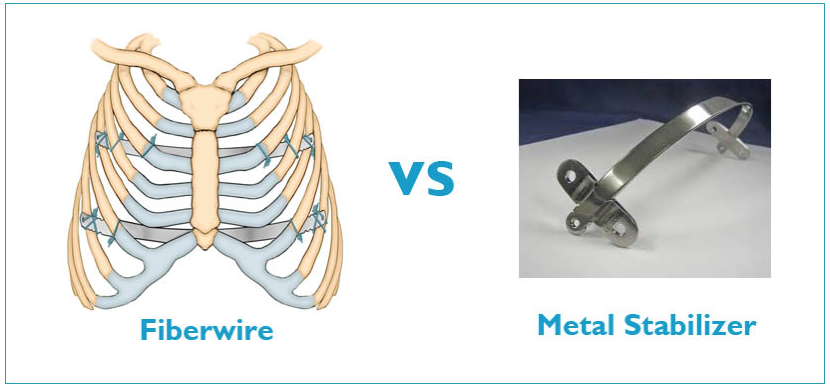
Это не самый важный вопрос, но полезно узнать, какую систему использует хирург для предотвращения проскальзывания пластины. Наиболее распространен сейчас метод фиксации полос с помощью металлических стабилизаторов на одной или обеих сторонах. Они могут вызывать дополнительные болевые ощущения, и их присутствие не всегда гарантирует того, что пластины будут оставаться на месте (особенно у взрослых пациентов). Тем не менее это довольно надежный метод.
Некоторые хирурги начали использовать мягкую ФайберВайер (FiberWire). Этот метод является менее болезненным и также дает низкую вероятность смещения пластин. Оба метода считаются приемлемыми в хирургическом сообществе. В настоящее время ведутся исследования, чтобы выявить наиболее предпочтительный метод.
Мы используем оба метода и стараемся найти «золотую середину».
15. Посещали ли вы в последнее время продвинутые курсы по торакальной хирургии?
Опять же, этот вопрос не критичен. Но современная торакальная хирургия развивается очень быстро. Не все хирурги знают о новых достижениях. Один из способов убедиться, что ваш хирург в курсе современных тенденций – спросить его об участии в специализированных международных курсах. Несколько раз в год ведущие торакальные хирурги устраивают семинары и школы с мастер-классами для тех, кто хочет повысить свои знания. Специалисты в области Пектус-хирургии как минимум 1 раз в год также посещают специализированные конференции.
16. Как далеко придется ехать?
Данный вопрос не касается хирурга, но обычно волнует пациентов. Поэтому сразу стоит сказать, что приоритетным в данном случае является именно выбор конкретного врача. Даже если придется ехать в клинику далеко от дома, операцию вы делаете один раз и выбор хирурга имеет первостепенное значение. Когда-нибудь лет через 20 операция по Нассу станет распространенной и вы сможете найти подходящую клинику недалеко от дома. Но пока настоящих специалистов в данной области единицы, а большинство хирургов делают лишь несколько операций в год и поэтому не обладают достаточным опытом. Мы проводим операции в Москве.
17. Каким инструментарием вы пользуетесь?
Специализированного инструментария для проведения операции Насса в России в силу определенных причин нет. Нам пришлось все инструменты привозить самостоятельно из поездок по миру, зато в настоящее время в нашем распоряжении весь арсенал инструментов для операции Насса, как для установки пластин, так и для их удаления.
18. Какие пластины вы используете?
Нам приходилось оперировать с использованием многих тип пластин – немецкие МедХперт (в рамках клинических испытаний), американскими – Биомет (тоже в испытательном режиме), польскими стальными и титановыми, российским титановыми Т-образными и разработанными нами. К сожалению, немецкие и американские пластины так и не завершили регистрацию в России, так что в настоящее время мы можем использовать только польские и российские пластины. С титановыми пластинами работать несколько сложнее, чем со стальными, но они реже дают аллергические реакции, хотя и титан в этом отношении не застрахован на 100%.
Следует сказать, что мы всегда работаем только с официально зарегистрированными и сертифицированными пластинами. Это обстоятельство имеет значение, поскольку при повторных операциях у пациентов, оперированных в некоторых других клиниках, нам иногда приходилось удалять пластины непонятного происхождения. Такого в наше время быть не должно.
Резюме
Существует много факторов, которые нужно учитывать при выборе хирурга. Мы постарались осветить лишь наиболее важные вопросы, которые, по нашему мнению, должен учитывать пациент при выборе врача. Этот список может меняться с течением времени. Как всегда, решение в конечном счете принимает сам пациент или семья пациента.