Как исправить косточку на большом пальце ноги
Вальгусная деформация большого пальца стопы – операция
Вальгусная деформация пальца стопы – одна из самых часто встречающихся патологий в ортопедии. Она не только нарушает эстетику стопы, но и приводит к изменению ее анатомии, боли разной степени выраженности, существенно снижая качество жизни. В тяжелых ситуациях даже теряется возможность самостоятельно передвигаться. Современные виды операций позволяют исправить деформации, ходить без боли, дискомфорта и восстановить функционирование конечности.
Что представляет собой вальгусная деформация
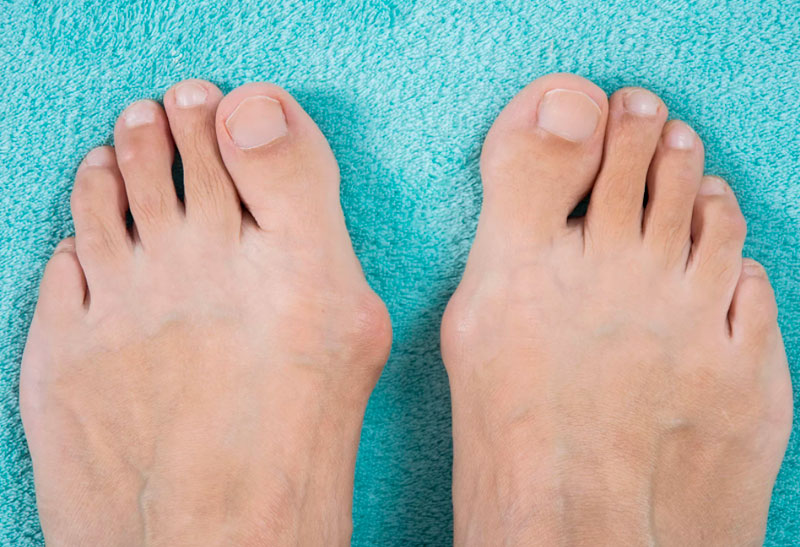
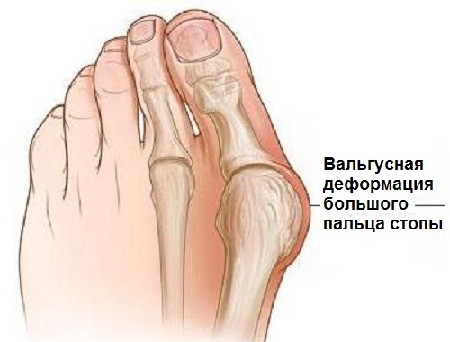
Халлюкс Вальгус (Hallux Valgus) – прогрессирующее дистрофическое заболевание стопы, которое сопровождается отклонением большого пальца из анатомически правильного положения в сторону соседних пальцев. За счет этого появляется экзостоз, по-другому – шишка, косточка. Как правило, дефект возникает на обеих стопах, в большинстве случаев заболевание встречается у женщин старше 30 лет.
В патологический процесс вовлекаются костные, соединительнотканные образования, мышцы. Из-за мышечного дисбаланса начинают смещаться первая плюсневая кость и мелкие кости, которые берут на себя нагрузку при ходьбе, что приводит к вальгусной деформации.
Организму приходится приспосабливаться к таким изменениям, из-за перестройки костной ткани начинает формироваться нарост в виде шишки. Нагрузка на стопу распределяется неправильно – головка 2, 3 плюсневых костей постоянно испытывает перегрузку, что становится причиной появления боли.
Причины заболевания
Патология зачастую носит наследственный характер, если у родителей была вальгусная деформация, есть высокая вероятность ее появления у детей. Но существует ряд других факторов, которые могут этому способствовать:
Зачастую болезнь провоцируют гормональные изменения у женщин старше 30 лет за счет снижения выработки эстрогенов, которые оказывают влияние на соединительную ткань.
В каких случаях необходима операция
Оперативное лечение показано в следующих ситуациях:
Большая часть пациентов с вальгусной деформацией отмечают значительные улучшения от консервативных способов лечения, подбора правильной обуви. Но если данные методы не дают эффекта, особенно у пациентов пожилого возраста, необходимо решать вопрос об оперативном вмешательстве.
Хирургическое лечение вальгусной деформации
Методик оперативного лечения множество, их подбирают в индивидуальном порядке с учетом:
Выраженность вальгусной деформации стопы ног может быть различной, для ее устранения используют разные типы хирургических вмешательств. Чаще они заключаются в реконструкции костей и восстановлении баланса мягких тканей в области плюснефалангового сустава.
Операции разделяют на малоинвазивные и реконструктивные. Первые выполняют через несколько проколов размером около 3 мм, такое вмешательство менее травматично, имеет короткий восстановительный период. Вернуться к привычному образу жизни можно спустя примерно месяц. Прибегают к ним при начальной стадии деформации.
Реконструктивные операции необходимы в сложных клинических случаях, когда вальгусная деформация привела к изменению положения костей. Лечение заключается в выполнении разреза в 2-4 см с оголением костных структур, чтобы приблизить кости к правильной позиции и зафиксировать измененный сустав в необходимом положении. Такие операции более инвазивны и сопряжены с большей травматизацией.
Виды операций
Операции при Hallux Valgus бывают 3 видов:
Есть более 300 способов хирургического вмешательства для устранения болезненного нароста. При начальных стадиях заболевания врачи стараются использовать малоинвазивные методики, чтобы пациент быстрее восстановился. Но если болезнь запущена, требуются более сложные хирургические вмешательства.
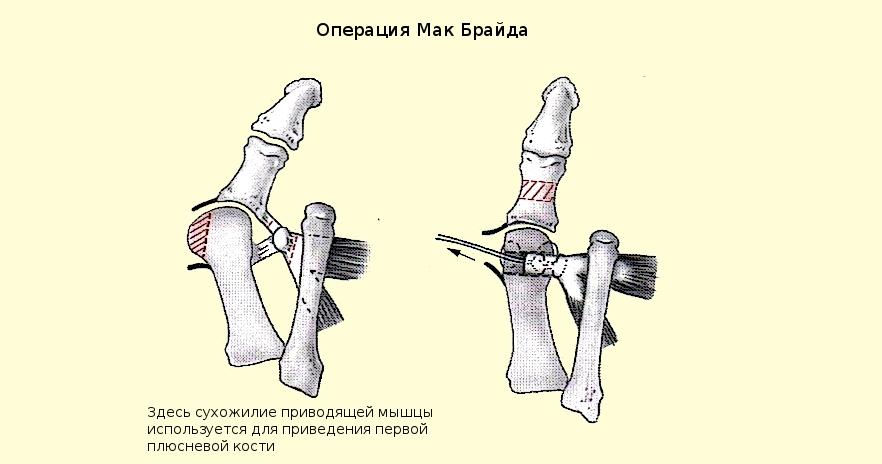
Операция McBride
Популярная операция на мягких тканях стопы. Ее суть – в перемещении сухожилия приводящей мышцы на головку 1-й плюсневой кости. За счет этого удается сблизить кости плюсны и вернуть нормальный мышечно-сухожильный баланс. После операции нужно учитывать, что отводящая мышца большого пальца не может долго выдерживать постоянную нагрузку.
Если пациент после лечения не будет следовать рекомендациям врача, не исключит факторы риска заболевания, есть вероятность повторного возникновения деформации. После коррекции требуется носить ортопедическую обувь, отказаться от тяжелых физических нагрузок, исключить ношение каблуков и тесной обуви. К сожалению, последнее для многих женщин становится проблемой, поэтому именно они в 95% случаев страдают от вальгусной деформации.
Малоинвазивная методика, при которой проводят остеотомию первой плюсневой кости через небольшой разрез в 1-2 см. Головку кости перемещают в нужном направлении, а костные отломки фиксируют специальными спицами, которые удаляют через месяц. Операцию используют при легкой и средней деформации.
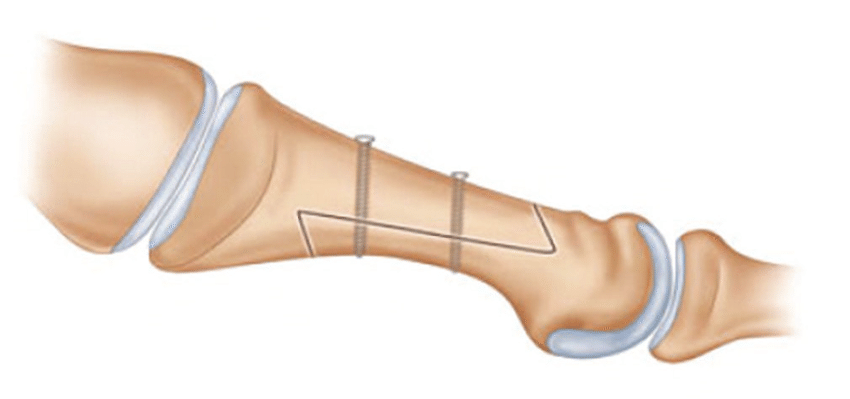
SCARF
Скарф-остеотомия – золотой стандарт лечения вальгусной деформации. Это подходящая операция при умеренных и тяжелых формах Hallux Valgus, помогает откорректировать разворот большого пальца вокруг его оси. Через разрез на внутренней стороне ступни получают доступ к кости.
Специальной микропилой хирург вырезает Z-образный участок первой плюсневой косточки. Далее ее головку смещает под нужным углом в правильное положение. Фрагменты кости фиксирует титановыми винтами для стабильности соединения. После полного сращения их удаляет, но если они не приносят дискомфорта, можно оставить в теле. В особо сложных клинических случаях данную операцию дополняют иными методиками.
CHEVRON
Шевронная остеотомия (операция Остина) используется для исправления слабо, умеренно выраженной деформации. Позволяет скорректировать угол между 1-й и 2-й плюсневыми костями. Операция названа в честь военной нашивки V-образной формы, которая называется шеврон. Другое название Austin osteotomy (остеотомия Остина) связана с именем врача, который впервые ее провел.
Операцию начинают с V-образного распила первой плюсневой кости вблизи ее головки. Костный фрагмент перемещают с учетом конфигурации костей стопы. Костные отломки фиксируют в требуемом положении с помощью разнообразных фиксаторов: интракортикального винта Браука, спиц, проволоки, кортикального винта и др. Избыток костной ткани с медиальной стороны удаляют.
Операция Лудлоффа
Техника, используемая при умеренной деформации. Основана на клиновидном распиле первой плюсневой кости и перемещении дистальной части кости внутрь. Ее смещают таким образом, чтобы решить основную проблему – слишком большой угол между 1-м и 2-м плюсневыми костями. Костные фрагменты стабилизируют винтами, капсулу сустава дополнительно прошивают, чтобы уменьшить вальгусное отклонение.
Операция Шеде-Брандеса
Методику можно назвать классической, но используют ее все реже. Суть – в простом удалении выступающей части головки первой плюсневой кости через продолговатый разрез длиной около 5 см. Отношение специалистов к данной методике неоднозначно, так как есть ряд минусов. Но существуют и положительные моменты – операция простая, не требует сложных инструментов, металлических конструкций. Может быть выполнена без наложения жгутов, что важно для пациентов с хронической венозной недостаточностью.
Артродез
Заключается в полном обездвиживании плюсне-клиновидного сустава путем сращения его костей. Операция направлена на придание прочности за счет блокировки подвижности. Кости прочно скрепляют металлическими фиксаторами – штифтами, спицами, винтами. После их установки поверхности сустава срастаются друг с другом под определенным углом и сочленение становится неподвижным.
Операцию проводят двумя способами. Первый – классический (открытый), при котором манипуляции проводят через разрезы. Второй – артроскопический, все действия проходят через небольшие разрезы с помощью артроскопа. Без сомнения, артродезирование более травматичная операция, но она помогает людям жить без боли.
Подготовка к операции
Для уточнения диагноза и выбора способа лечения пациенту назначают инструментальную лабораторную диагностику:
Дополнительно могут быть назначены КТ, МРТ-исследования при сложных клинических случаях, чтобы получить максимально точную информацию о состоянии костей и мягких тканей. На основании данных осмотра, диагностики врач и пациент принимают решение касательно методики предстоящей операции. План оперативного лечения разрабатывается под конкретного человека с учетом тяжести заболевания, его течения, состояния организма и других нюансов.
Реабилитация и востановление
Продолжительность восстановительного периода индивидуальна и зависит от вида оперативного вмешательства. Чем сильнее была деформация, тем дольше будет длиться реабилитация. В первые сутки показан постельный режим. На следующие можно аккуратно становиться на прооперированную ногу.
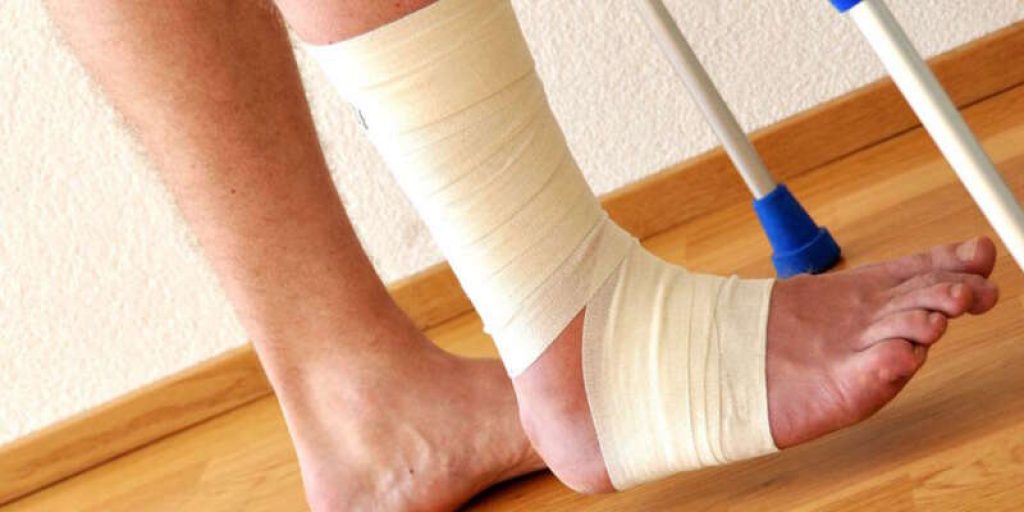
Большинство современных методик хирургического лечения позволяют избежать использования гипсовых лонгеток, костылей, но некоторое время потребуется бинтовать голень, стопу для профилактики отеков. Но после артродезирования ходить нужно с опорой на костыли, так как нагрузка на поврежденную поверхность не допускается.
Пациентам разрешается передвигаться в специальной обуви Барука, которая снижает нагрузку на передний отдел стопы при ходьбе. За счет этого заживление ран, повреждений, затягивание швов проходит в ускоренном режиме. Обувь Барука имеет нескользящую поверхность, регулируемые застежки, раскрываемый верхний отдел, поэтому ее можно носить даже при наличии повязок. В среднем она необходима на срок 4-6 недель, далее переходят на обычную обувь с ортопедическими стельками.
В течение реабилитационного периода необходимо придерживаться следующих рекомендаций:
Полное восстановление заканчивается примерно через полгода. В течение этого времени должны быть исключены активные виды спорта, тем более связанные с тяжелыми нагрузками.
Эффективность хирургического лечения
Результативность оперативного лечения зависит от тяжести Hallux Valgus. После операций пациенты отмечают уменьшение и исчезновение болевых ощущений, восстановление приемлемого положения 1-го пальца стопы. Улучшается опорная функция стопы, устраняется эстетический дефект, появляется возможность носить открытую обувь без стеснения.
Положительный эффект без рецидивов возможен при выполнении ряда важных факторов:
Согласно статистике более 85% прооперированных пациентов, у которых с момента операции прошло 15 и более лет, полностью удовлетворены полученными результатам.
Вероятность повторного появления косточки есть, но отмечается редко. Это возможно, например, если у человека есть проблемы в среднем, заднем отделах стопы, что приводит к перегрузке медиального луча стопы.
Благодаря возможностям современной хирургии можно устранить любую степень вальгусной деформации, забыть про косточки и боль. Своевременно выполненная операция помогает избежать массы проблем со здоровьем, которые может спровоцировать вальгусная деформация.
Что делать, если косточка на ноге болит и растет?
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.
Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.
Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.
Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.
Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Вальгусная деформация большого пальца стопы
Как избавиться от вальгусной деформации большого пальца стопы
Вальгусная деформация стопы считается едва ли не самой распространенной ортопедической болезнью. Она проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Поскольк у развивается это заболевание медленно, его бывает довольно сложно выявить на ранних этапах, что приводит к возникновению болезненных ощущений и различных осложнений. Под вальгусной деформацией понимают патологию стопы, в процессе развития которой искривляется плюсне-фаланговый сустав большого пальца. В результате этого его фаланги находятся под углом по отношению друг к другу.
В итоге одна из них начинает выпирать в сторону головкой кости. Это приводит к формированию шишки с внешней стороны стопы. Иногда данный процесс сопровождается болью.
Причины развития вальгуса
Нарушение положения пальцев и других костей стопы развивается на фоне нескольких причин:
Также к причинам появления патологии относятся и разные повреждения ступней.
Симптомы и фото
Основные проявления вальгусной деформации стопы заключаются в следующем:
На фото ниже показано, как проявляется заболевание у человека.
Стадии деформации
Принято выделять четыре степени халлюс вальгус, в зависимости от угла отклонения большого пальца:
Первые две степени вальгусной деформации 1 пальца стопы не осложняются и приносят в основном косметический дискомфорт. III и IV степени имеют последствия для здоровья. Среди таких молоткообразная деформация, когда II и III пальцы перестают принимать участие в процессе ходьбы; вросшие ногти; болезненные мозоли и натоптыши, которые воспаляются и нагнаиваются; отёк стопы, остеомиелит. Поэтому своевременная диагностика имеет первостепенное значение.
Диагностика
Первый этап во время определения диагноза вальгусной деформации большого пальца – это зрительный осмотр врача и определение стадии болезни. Во время осмотра берутся во внимание, в каком состоянии подошвенные поверхности, упругость (тургор) верхней части ступни, а также сосудистый статус, определяется тактильная чувствительность стоп и функциональность фаланги.
Врач обязан рассмотреть все возможные ограничения передвижений стопы, чтобы точно определить причину патологии. С помощью расстояния между плюсневыми головками определяют степень деформации пальца. Чаще всего к жалобам пациентов относится: ощущение тяжести после больших физических нагрузок, ноющие боли в передней части ступни, скованность во время движения.
Осложнения
При отсутствии лечения заболевание приводит к возникновению патологических процессов в области позвоночного столба, коленных и тазобедренных суставах.
Прогрессирование болезни изменяет биомеханику стопы и может привести к изменению походки. Заболевание также нередко является причиной развития бурсита большого пальца вследствие постоянного раздражения и трения, которые вызывают отек и воспаление синовиальной суставной сумки.
Другим частым осложнением вальгусной деформации является артрит плюснефалангового сустава, так как из-за постоянного трения хрящевая ткань большого пальца уменьшается.
Возможно лечение косточки на пальце без операции?
На ранних этапах лечение без операции возможно. Под ранними этапами подразумевается вальгусная деформация большого пальца I—II степени, с небольшим углом отклонения и без осложнений.
На начальных стадиях вальгусной деформации большого пальца стопы упражнения способны значительно уменьшить угол отклонения и болевые ощущения, сопутствующие этой проблеме.
Фиксаторы
Сегодня ортопеды активно используют новые разработки, а именно фиксаторы, которые корректируют положение большого пальца при вальгусной деформации. Они надеваются преимущественно на ночь и снимаются утром. Примером такого фиксатора является гелевый фиксатор Valgus Pro. Аналогов ему немало, но оригинал даёт результаты быстрее, да и качество самого материала выгодно отличается.
Использование фиксаторов для деформированных больших пальцев позволяет полностью устранить дефект на I стадии и значительно уменьшить дискомфорт и выпирание при вальгусной деформации стопы степеней от II до IV.
Полезные упражнения
Врачи назначают специальную зарядку, которая снимает отечность, разрабатывает поврежденные недугом суставы, уменьшает болевой синдром. Для выполнения гимнастики не нужны особые условия, главное – это регулярность.
Упражнения могут быть разные, но некоторые считаются особо полезными:
Консервативное лечение более эффективно в комплексе со специальным массажем, удаляющим мышечные спазмы и восстанавливающим подвижность суставов.
Физиотерапия
Для лечения вальгусной деформации могут использоваться и физиотерапевтические процедуры – ультразвук или диатермия. Нужно учитывать, что эти мероприятия дают временный эффект.
Наиболее действенным считается применение ортопедических изделий, которые изготавливают индивидуально после исследования формы стопы и походки человека.
Использование различных супинаторов, корректоров пальцев ног или межпальцевых валиков в начале болезни может остановить последующую деформацию. Если же процесс запущен, то применение таких изделий может лишь слегка уменьшить болевые ощущения. С помощью индивидуальных стелек удается корректировать нарушение свода стопы.
Обувь
При вальгусной деформации первого пальца стопы обувь должна быть мягкой, с широким носом и на низком каблуке (до 4 см). При плоско-вальгусной деформации стопы необходимо носить новую обувь с высоким и жестким задником, на 3 см выше пятки, с плотным и высоким супинатором.
Ортопедические стельки
Для коррекции деформации стопы используются различные виды стелек и полустелек. Лучше всего для этого подходят стельки, изготовленные по индивидуальному заказу. С их помощью снижается нагрузка на суставы ног, улучшается кровообращение стопы, снижается чувство усталости в ногах.
Иногда стельки тяжело уместить в обуви, особенно стандартные. Поэтому с целью коррекции патологических нарушений в стопе можно использовать полустельки – укороченный вариант обычной стельки (без переднего отдела).
В некоторых нетяжелых случаях ортопед может разрешить ношение ортопедических подпяточников.
Хирургическое лечение
К оперативному вмешательству, в большинстве случаев, прибегают уже на запущенных стадиях болезни. Хотя операцию можно делать и в начале вальгусной деформации стопы, в этом случае хирургическое вмешательство будет одновременно и профилактикой артроза в первом плюснефаланговом суставе. Современных техники операций не разрушают сустав, сохраняют его опороспособность и подвижность.
Существуют такие способы оперативного вмешательства:
Процесс реабилитации после хирургического вмешательства может длиться от одного и до двух месяцев, поэтому на протяжении 1,5 месяцев врачи советую носить специальный ортопедический сапог, который поможет надежно зафиксировать больную конечность и обеспечить ей максимальный покой во время движения.
Как предотвратить появление косточки?
Профилактика заболевания включает в себя несколько проверенных способов:
При проявлении первых неприятных симптомов лучше обратиться к специалисту. После проведения комплексной диагностики он подскажет, как и чем лечить вальгусную деформацию большого пальца. Только своевременная адекватная терапия поможет избежать оперативного вмешательства.