какие вопросы задают эндокринологу
10 Вопросов эндокринологу
” data-image-caption=”” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/06/voprosyi-e`ndokrinologu.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/06/voprosyi-e`ndokrinologu.jpg?fit=808%2C537&ssl=1″ />
Обменные процессы в организме человека протекают с помощью гормонов. Эндокринолог – это специалист, который занимается диагностикой и лечением гормональных нарушений. Зачастую у пациентов возникает множество вопросов, относящихся к сфере деятельности эндокринолога.
” data-image-caption=”” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/06/voprosyi-e`ndokrinologu.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/06/voprosyi-e`ndokrinologu.jpg?fit=808%2C537&ssl=1″ loading=”lazy” src=”http://medcentr-diana-spb.ru/wp-content/uploads/2018/06/voprosyi-e%60ndokrinologu.jpg” alt=”вопросы эндокринологу” width=”808″ height=”537″ />
Влияет ли питание на гормональный фон?
Несмотря на постоянно возникающие мнения о вреде некоторых продуктов (например, молока) и пользе других (зеленый чай, льняное масло и т.д.), многолетние научные исследования не подтверждают того факта, что какие-либо продукты питания оказывают влияние на гормональный фон.
Можно ли эффективно снизить вес без лекарственных препаратов?
Здоровый образ жизни в сочетании с полезным и правильным питанием обеспечивает почти 90% эффективности при снижении веса. Медикаментозные препараты являются необходимыми в редких случаях, и то лишь для нормализации гормонального фона.
Все остальное зависит от самого человека. Для избавления от лишнего веса рекомендуется полноценный сон, физические упражнения, отказ от вредных привычек, здоровое питание, а также прием витаминов и минералов, назначенных врачом.
Каждому ли человеку нужно принимать йодсодержащие препараты?
Йод необходим для правильной работы щитовидной железы. Однако это не значит, что все должны принимать препараты, призванные восполнить дефицит йода. Для того, чтобы определить потребность в йоде следует посетить врача эндокринолога и пройти необходимые исследования.
При некоторых заболеваниях щитовидной железы йод категорически противопоказан, поэтому принимать его без рекомендации врача может быть опасно для здоровья.
Как часто нужно посещать консультации эндокринолога?
Осмотр эндокринолога в качестве профилактической меры рекомендуется посещать 1 раз в год. Для людей, имеющих заболевания эндокринной системы, график посещений врача составляется индивидуально, иногда достаточно ежегодного осмотра, а в некоторых случаях может потребоваться 2-3 посещения врача в год.
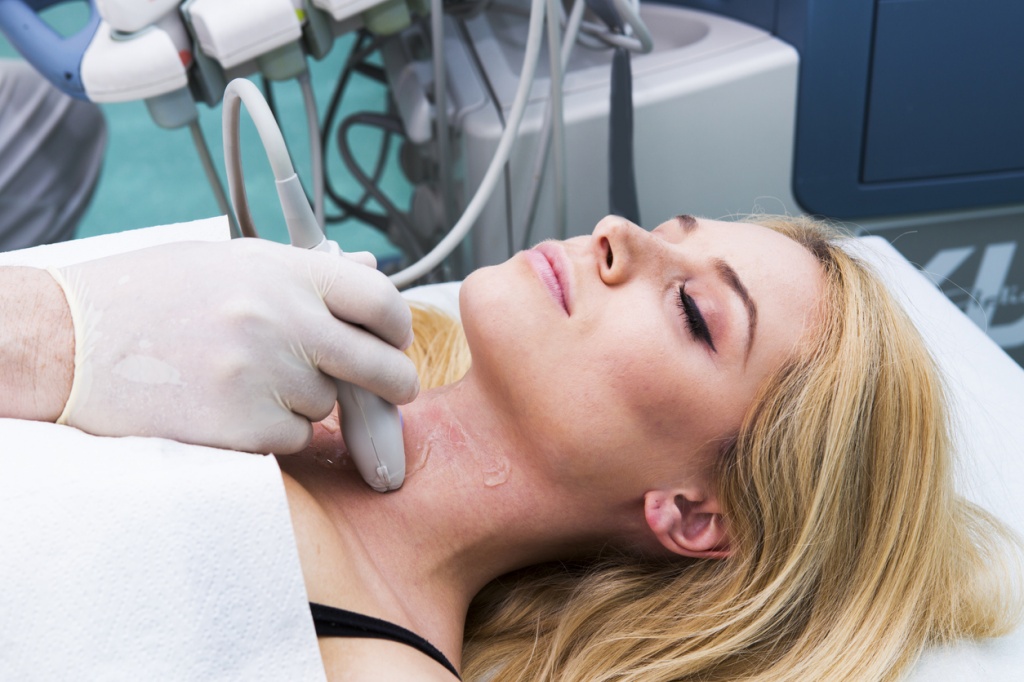
Как часто нужно делать УЗИ щитовидной железы?
УЗИ щитовидной железы проводится по показаниям или в качестве профилактики заболеваний эндокринной системы. Как правило, врачи рекомендуют делать УЗИ щитовидной железы раз в год, совместно с осмотром эндокринолога.
Почему спортивные тренировки и диеты не помогают сбросить вес?
Зачастую причиной такого явления становятся нарушения обмена веществ или эндокринные заболевания. При некоторых заболеваниях физические нагрузки могут оказывать обратный эффект – вместо похудения человек лишь набирает вес.
В таких случаях рекомендуется консультация эндокринолога и проведение различных исследований (УЗИ щитовидной железы, лабораторные анализы).
Обязательно ли сдавать анализы для эндокринолога?
В большинстве случаев результаты лабораторных анализов необходимы для максимально точной оценки состояния эндокринной системы человека, а также для постановки правильного диагноза. Все это позволит быстрее приступить к лечению и тем самым увеличит шансы на успешное выздоровление.
Можно ли самостоятельно распознать сахарный диабет?
Поставить диагноз самостоятельно без исследований и анализов крови невозможно. Однако можно заметить определенные симптомы заболевания, рассказать о них врачу-эндокринологу.
Характерными признаками сахарного диабета являются жажда, сухость во рту, повышенный аппетит и чувство голода, постоянное чувство усталости, слабости, судороги в ногах, частое мочеиспускание. На основании проведенных исследований врач может подтвердить или опровергнуть предполагаемый диагноз.
Из-за чего менструальный цикл становится нерегулярным?
Причин, по которым менструальный цикл сбивается, может быть множество. Нередко сбои цикла вызывают гормональные нарушения. Кроме того, прием неправильно подобранных гормональных препаратов (например, оральных контрацептивов) также может повлиять на регулярность цикла.
Нужно ли посещать эндокринолога при постоянной усталости и раздражительности?
Эндокринные нарушения оказывают большое влияние на нервную систему, из-за чего у человека происходят перепады настроения, возникает ощущение усталости и переутомления, нарушается концентрация внимания.
Зачастую люди не связывают такое состояние с эндокринными заболеваниями, объясняя свое плохое самочувствие усталостью и стрессом. Однако если нервозное состояние и раздражительность не проходят длительное время, следует обратиться к эндокринологу для выяснения причины.
Выводы
Эндокринолог помогает справиться со многими неприятными проявлениями гормональных нарушений. Для того, чтобы вовремя их выявить и приступить к лечению, следует посещать консультации эндокринолога ежегодно.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
10 важных вопросов эндокринологу Юрию Потешкину
О гормонах, лишнем весе и эндокринных болезнях
Поговорили с Юрием Потешкиным — эндокринологом, кандидатом медицинских наук, медицинским директором сети клиник «Атлас».
Вы узнаете, какие заболевания эндокринной системы часто встречаются, можно ли их предотвратить, кому и когда надо проверять гормоны, как они влияют на лишний вес и старение организма.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Какие заболевания эндокринной системы чаще встречаются?
Три лидера по обращаемости в эндокринологии — это узловой зоб, сахарный диабет и гипотиреоз, или снижение функции щитовидной железы.
Узлы щитовидной железы сейчас стали выявлять чаще. Это связано с тем, что развивается диагностика, в частности УЗИ. Из-за этого чаще находят изменения в щитовидной железе, которые не дают клинической картины. Такие изменения не всегда означают, что есть серьезная болезнь, тем не менее их наблюдают, и люди с ними приходят к эндокринологу.
Еще в развитых странах растет число людей с сахарным диабетом второго типа, связанным со снижением чувствительности клеток к инсулину. Так отчасти происходит потому, что его стали выявлять с помощью скрининга до появления симптомов.
Например, по анализу крови на гликированный гемоглобин легко определить, есть ли у человека преддиабет, развился ли уже диабет или он здоров. Есть и другие анализы крови, показывающие нарушение толерантности к глюкозе, например оральный глюкозотолерантный тест. Их назначают людям с повышенным индексом массы тела и другими факторами риска.
Диабет первого типа встречается реже, число людей с ним — величина примерно постоянная, их доля не меняется. При этом заболевании поджелудочная железа не вырабатывает инсулин, оно обычно развивается еще в детском возрасте.
Поставьте финансовую цель
Каковы факторы риска и профилактика эндокринных заболеваний?
Сахарный диабет второго типа. Факторы риска этого заболевания делят на модифицируемые и немодифицируемые.
Профилактика сахарного диабета второго типа — Американский центр по контролю и профилактике заболеваний, CDC
Немодифицируемые — это наследственность. Если у человека был родственник с сахарным диабетом, есть вероятность, что у него тоже разовьется это заболевание.
В то же время варианты генов, повышающие риск сахарного диабета, могут быть полезны: у таких людей быстро растут мышцы, они хорошо поддерживают мышечную массу. Плохо то, что так же хорошо они набирают и жир.
То есть самый мощный модифицируемый фактор риска сахарного диабета второго типа — это вес. Чем он выше, тем больше вероятность заболеть.
При этом без наследственной предрасположенности получить сахарный диабет маловероятно. За исключением симптоматического диабета — например, в результате избыточного потребления алкоголя, из-за хронического панкреатита и других деструктивных процессов в области поджелудочной железы.
В алгоритмы профилактики почти любого заболевания входят рекомендации не употреблять алкоголь и не курить — эти факторы риска актуальны для всех.
Гипотиреоз. Его профилактики не существует, как и профилактики сахарного диабета первого типа. Такие заболевания можно назвать случайностью. Единственное, есть статистика, что гипотиреоз и некоторые другие заболевания щитовидной железы могут быть связаны с избыточным потреблением йода.
Гипотиреоз — Национальная служба здравоохранения Великобритании
Узлы щитовидной железы. Их профилактикой будет употребление йода, так как они часто появляются при его дефиците. Для этого достаточно использовать йодированную соль, больше ничего делать не надо.
Дополнительно принимать препараты йода нужно только беременным и кормящим женщинам в дозировке, назначенной врачом.
При каких симптомах стоит обратиться к эндокринологу и нужны ли скрининговые обследования?
Эндокринных заболеваний много. Давайте остановимся на распространенных, о которых мы говорили выше, — это сахарный диабет, гипотиреоз, узлы щитовидной железы.
При сахарном диабете классическими симптомами будут избыточное выделение мочи и сильная жажда. Это обязательно требует обращения к врачу. Еще лучше — не дожидаться симптомов, а раз в три года проходить скрининговое обследование на диабет:
Скрининг диабета второго типа — Американская диабетическая ассоциация
В качестве скрининга делают анализ крови на гликированный гемоглобин или любой другой тест на нарушения углеводного обмена. Гликированный гемоглобин кажется мне самым точным и наиболее гуманным, потому что не нужно пить раствор глюкозы, это не всем приятно.
Симптомы гипотиреоза могут маскироваться подо что угодно. Например, запор — может быть гипотиреоз, а может быть что угодно другое. Или выпадение волос — может быть гипотиреоз, а может быть что угодно другое. Или слабость — симптом, свойственный гипотиреозу, может быть при многих других заболеваниях.
Из-за этого общая рекомендация такая: при любых жалобах на здоровье можно сдать кровь на тиреотропный гормон гипофиза, или ТТГ. Еще его стоит сдать беременным и планирующим беременность женщинам. Регулярный скрининг на ТТГ для людей без симптомов не рекомендован.
У узлового зоба симптомов нет, обычно это случайная находка на УЗИ. Кроме агрессивных раков, когда опухоль быстро растет, щитовидная железа увеличивается, и человек это замечает.
Обычно щитовидная железа ничего не сдавливает и никак не ощущается, пока не достигнет значительного объема — как правило, не менее 60 мл. Чаще, когда люди чувствуют сдавление в области шеи или ком в горле, это связано с тревожностью и другими аналогичными проблемами.
При узлах щитовидной железы, когда они уже выявлены, УЗИ щитовидки обычно повторяют через полгода вместе с анализом на ТТГ, а далее делают УЗИ и анализ на ТТГ ежегодно.
Как правило, в первый раз на УЗИ щитовидной железы направляет терапевт. Если при обследовании нашли узлы, он направляет к эндокринологу, который уже дает рекомендации по дальнейшему наблюдению.
Бывают ли нарушения гормонального фона?
У меня с нарушениями гормонального фона ассоциация такая: человек смотрит на горы издалека и думает, что это отличный фон для рабочего стола. А если к ним приблизиться, то окажется, что на горах растут деревья, там своя экосистема, все сложно устроено.
Так и с гормональным фоном: нет такого диагноза, есть множество конкретных заболеваний с конкретными диагностическими критериями. Врачи такой термин, как гормональный фон, не используют, он ничего не значит.
Возможно ли истощение надпочечников?
Такого диагноза не существует по той простой причине, что у него нет нормальных диагностических критериев. На истощение надпочечников можно списать многие заболевания — например, под него подпадают депрессия и другие психические расстройства.
То есть людям надо лечить не слабость надпочечников, а свою настоящую болезнь. Проблема в том, что по какой-то причине им не поставили верный диагноз или не сумели донести, что у них на самом деле.
Бывает, что человек ходит от одного врача к другому с симптомами, типичными для тревожного или депрессивного расстройства. Если каждый врач ему говорит: по моей части все в порядке, вам надо к психотерапевту или психиатру, — человек в итоге сходит. А если один врач сказал, другой не сказал, третий подумал, четвертый успокоил — тогда человек не сходит, куда нужно, будет дальше искать причину, может даже попасть к шарлатанам.
Например, когда я вижу у человека признаки тревожных расстройств, то даю ему специальный опросник. Человек отвечает на вопросы и сам видит проблему — это помогает обосновать рекомендацию по обращению к психиатру.
Стоит ли бояться узлов щитовидной железы?
Узлы щитовидной железы часто встречаются, как правило, они доброкачественные. Врачи ими занимаются, потому что иногда узлы — это рак, примерно в 1—5% случаев. Это маленький процент, рак щитовидной железы редко бывает. В эти 5% входят разные виды раков, они различаются по степени опасности.
Узлы щитовидной железы — статья для пациентов на Uptodate
Развившийся рак щитовидной железы часто можно обнаружить, пропальпировав железу, но основная задача — его не допустить. Поэтому за узлами нужно наблюдать, чтобы выявить онкологию на ранней стадии.
В ряде случаев рекомендуют анализ на кальцитонин — это маркер медуллярного рака щитовидной железы. Например, при маленьких узлах, когда нельзя сделать пункцию, так можно все равно исключить медуллярный рак.
Стоит ли проверять антитела к щитовидной железе?
Например, если у человека была стрептококковая инфекция в носу или в горле, стрептококк вырабатывал белок, похожий на тиреопероксидазу. В итоге к ней появились антитела и теперь определяются в крови. Это не имеет никакого отношения к щитовидной железе. Другая ситуация: щитовидная железа была повреждена вирусом, из-за этого выработались антитела, а железа восстановилась и функционирует прекрасно.
Для диагностики крайне важен анализ на ТТГ — тиреотропный гормон. Если он в порядке, с щитовидной железой все нормально, какие бы антитела ни были. Сдавать анализ на них просто так не стоит.
Если ТТГ повышен, нужно проверить гормоны щитовидной железы:
Анализы на АТ-ТПО и АТ-ТГ могут назначать беременным женщинам с повышенным ТТГ — это может быть важно для ведения беременности.
Еще есть история с подавлением антител к щитовидной железе — это также бесполезное занятие. Снижать их для профилактики гипотиреоза неэффективно. Процесс идет в одном направлении — что бы вы ни делали, он будет туда идти. А если антитела повышены не из-за процесса в щитовидной железе, подавлять их тем более не стоит.
Как часто избыточный вес связан с эндокринными заболеваниями?
Избыточный вес связан с эндокринными заболеваниями не более чем в 5% случаев. С набором веса могут быть связаны гипотиреоз, болезнь Иценко — Кушинга, при которой вырабатывается много гормонов надпочечников, и нарушения выработки половых гормонов.
Причины ожирения — Национальная служба здравоохранения Великобритании
При гипотиреозе человек набирает вес, но немного — не больше 5% от массы тела. Для 70-килограммового человека это три килограмма. А при болезни Иценко — Кушинга перераспределяется жировая ткань и может увеличиться вес, но это происходит не всегда. Кроме того, если человек не лечится, он будет постоянно с этим заболеванием попадать в стационар, в том числе в реанимацию, и вес будет уходить. У таких людей обычно ожирение первой степени, не больше.
Если есть связь между весом и гормонами, то при подборе лечения его можно сбросить. Плохая новость: над снижением массы тела все равно придется работать. Вес сам собой обычно не уходит.
Единственное исключение — гипотиреоз. Когда человек начинает принимать гормоны щитовидной железы, набранный вес уходит быстро, примерно в течение месяца. Так происходит потому, что набор веса больше связан с накоплением жидкости.
В случаях, если человек обращается с избыточным весом, конечно, всегда исключают гормональные причины, но вероятность того, что у человека есть эндокринное заболевание, небольшая. Как правило, у людей с избыточным весом нет эндокринной патологии.
Как вы относитесь к применению гормонов для продления жизни и молодости?
В медицине не стоит ничего делать просто так. У людей старше 50 лет, как правило, уже есть изменения, при которых им нужна гормональная терапия. Нужно ли использовать ее до этого — большой вопрос.
Например, если люди применяют тестостерон без показаний до 50 лет в больших дозах — в физиологических дозах его использовать смысла нет, еще есть свой, — они могут получить проблемы. В частности, нарушение обмена липидов, проблемы с сердцем. То есть человек скорее ухудшит здоровье, чем улучшит и продлит жизнь.
Другой пример — гормон роста. Существует мнение, что он улучшает состояние суставов и восстановление тканей. Однако сейчас есть данные, что, наоборот, чем выше активность гормона роста, тем ниже продолжительность жизни.
Биохакинг, на мой взгляд, интересное движение, которое мотивирует медицину развиваться, потому что есть запрос людей на улучшение здоровья. Но здесь важно соблюдать баланс: когда люди самостоятельно занимаются продлением жизни, они часто используют несовместимые друг с другом или опасные методы.
Гормоны против старения — разбор на сайте эндокринологического общества
Излечимы ли эндокринные заболевания?
Посмотрим на примере сахарного диабета второго типа. К этому заболеванию есть предрасположенность — по сути, это как путь из точки А в точку В, по которому человек идет и не может вернуться, если дошел до конца. То есть сахарный диабет мы не можем вылечить — но можем воздействовать на то, как быстро он разовьется и какие у него будут осложнения.
Например, у людей с диабетом выше риск инфарктов и инсультов, но их реально предотвратить — и заболевание никак не скажется на продолжительности жизни человека.
С сахарным диабетом нужно постоянно принимать препараты, но мы точно так же едим, спим и не рефлексируем на тему: «мне опять сегодня спать» или «мне опять сегодня есть, я завишу от еды».
Человек будет плохо себя чувствовать, если не будет есть или спать. С лечением диабета и других эндокринных заболеваний то же самое: принимать каждый день препараты — это свойство и особенность вашего организма.
Визит к эндокринологу: что и когда нужно спрашивать
Эндокринная система и ее болезни
Эндокринная система – это жизненно важная, но сложная структура организма, которая регулирует и контролирует широкий спектр функций, связанных с метаболизмом, ростом и развитием, сексуальной функцией и деторождением, сном, настроением и многими другими элементами, которые делают нас активными людьми. Это система, которая должна работать четко и слаженно, но с таким количеством составных частей – желез, органов, тканей и гормонов – довольно часто один или несколько элементов выходят из строя. Если с гормонами или работой эндокринных органов что-то не так, вам может понадобиться помощь эндокринолога, специалиста, который может разобраться – какой орган и какие гормоны разбалансированы, и что сделать, чтобы нормализовать обменные процессы и самочувствие.
Когда нужен эндокринолог?
Если говорить в целом, эндокринолог нужен, когда возникает перепроизводство или недостаточное выделение гормонов железами, нарушен баланс гормонов или их эффекты. Эндокринолог назначит лечение, которое поможет отрегулировать гормональную активность и обмен веществ.
Детские и взрослые специалисты
Некоторые эндокринологи специализируются на лечении только детей или только взрослых. У детей есть ряд состояний, которых просто не бывает во взрослом возрасте. Так, проблемы иногда возникают, когда у детей наступает период полового созревания – гормонов не хватает или слишком много. Либо у детей возникают проблемы с ростом и развитием организма, потому что определенные гормоны, влияющие на скелет и мягкие ткани, находятся в дисбалансе. Ребенок может быть слишком высоким или слишком маленьким, он может расти слишком быстро или слишком медленно, половое созревание наступает слишком рано или, наоборот, запаздывает. Все это решает детский эндокринолог.
Взрослый специалист занимается проблемами гипофиза, щитовидной и других желез у людей старше 18 лет. Вы можете обратиться к эндокринологу и напрямую, записавшись на прием, но обычно к этому специалисту отправляют на консультацию врачи других специальностей – терапевты, педиатры, кардиологи или неврологи, обнаруживая признаки эндокринных болезней или отмечая отклонения в анализах.
Когда вы записываетесь на прием к эндокринологу, полезно, если вы возьмете с собой предыдущие данные обследований и результаты анализов, чтобы врач понимал – с чем он имеет дело и не назначал повторных аналогичных исследований.
Поскольку гормоны участвуют в очень многих различных функциях организма и аспектах роста, развития и здорового старения, эндокринология частично пересекается со многими другими областями медицины. Эндокринолог может привлекать к консультированию врачей других специальностей. Это помогает правильно поставить диагноз и назначить наиболее оптимальное лечение.
Когда вы можете обратиться к эндокринологу?
Как жить с диабетом?
Что означают результаты анализов?
Часто анализы крови помогают определить уровень тех или иных гормонов и установить проблему. Поэтому важно тщательно обсудить причины, по которым врач предлагает сдать кровь, выполнить УЗИ или любые другие обследования. Не стесняйтесь спрашивать – зачем нужны эти исследования, какие результаты мы получим? Не менее важно спросить – как готовиться к процедуре.
Время суток, прием пищи, стресс могут влиять на результаты теста. Женщина может прийти с нормальным тестостероном во второй половине дня, из-за чего можно пропустить диагноз синдрома поликистозных яичников, при котором повышен уровень этого гормона, потому что тест был проверен в неподходящее время. Или, наоборот, мужчина мог прийти с диагнозом низкого уровня тестостерона, потому что кровь забирали не натощак и не рано утром.
Обсудите заранее, что необходимо сделать для обеспечения максимальной точности тестирования. Так, большинство анализов сдается утром, строго натощак, после голодания в течение 8-10 часов. Особенно это важно для определения уровня глюкозы плазмы.
Мои симптомы связаны с гормонами?
Побочные эффекты лекарств, которые нужно принимать
Роль образа жизни в борьбе с эндокринными болезнями
Конечно, лекарства могут играть важную роль в вашем лечении. Но при эндокринных болезнях крайне важны диета, физическая активность, здоровый образ жизни и определенные новые привычки.
Пациентам с диабетом нужно поговорить о распределении углеводов в течение дня для контроля уровня глюкозы в крови. Физические упражнения играют важную роль не только в лечении хронических заболеваний, но и в укреплении костей, чтобы предотвратить или помочь в лечении остеопороза.
Не менее важно обсудить, как избежать серьезных осложнений эндокринных болезней. Для диабета это поражения почек, повреждение нерва или слепота, проблемы с ногами, давлением и сосудами. Для людей с остеопорозом это переломы и последующая длительная иммобилизация.
Не менее важно определиться – нужно ли вам оперативное вмешательство, или достаточно будет только лекарств и изменений образа жизни. Так, для некоторых случаев аденом надпочечников, узлов щитовидной железы и других болезней, единственным радикальным методом будет операция. Если она показана, стоит заранее уточнить, какие действия нужны после нее.
Цереброваскулярные заболевания: что это такое и насколько опасно
На первый взгляд сложный медицинский термин «цереброваскулярные заболевания» на самом деле расшифровывается очень легко. Первое слово в этом словосочетании состоит из двух латинских корней. «Церебрум» означает «мозг», а «вас» – сосуд. Таким образом, это сосудистые заболевания головного мозга. Изначально происходит поражение мозговых или шейных кровеносных сосудов, а вслед за ними возникают патологические изменения и в нервной системе.
Сосудистые болезни мозга – очень большая группа патологий. Их диагностикой и лечением занимаются неврологи, а также врачи некоторых других специализаций. Все эти болезни можно разделить на две большие группы: острые и хронические.
Острые нарушения мозгового кровообращения
Слово «острые» говорит о том, что эти состояния возникают резко, внезапно. Симптомы появляются неожиданно, и состояние человека ухудшается очень быстро. К этой группе относятся инсульты – одна из самых распространенных причин инвалидности и смертности. Согласно статистике, в России каждый год диагностируется около 400–500 новых случаев инсульта. Они бывают двух разновидностей:
• Ишемический – когда нарушение мозгового кровообращения возникает из-за сужения просвета сосуда. Например, это может быть вызвано тромбозом. Ишемический инсульт является наиболее распространенной формой: на него приходится 80–85% всех случаев.
• Геморрагический инсульт возникает в результате кровоизлияния в мозговую ткань. Он встречается реже по сравнению с ишемическим, но и прогноз при нем зачастую менее благоприятный.
Существует еще «лайтовая» версия инсульта – транзиторная ишемическая атака. Кровоснабжение мозга нарушается временно, симптомы более мягкие. Но это отнюдь не безобидное состояние: если оно возникло, то в будущем с высокой вероятностью произойдет «настоящий» инсульт.
Хронические сосудистые заболевания нервной системы
При хронических сосудистых заболеваниях головного мозга нарушение мозгового кровообращения нарастает постепенно, симптомы усиливаются в течение длительного времени. Эти заболевания опасны тем, что фактически представляют собой «бомбу замедленного действия». Многие из них со временем способны привести к инсульту.
Существует много видов хронических сосудистых патологий мозга. Наиболее распространенные:>
• Дисциркуляторная энцефалопатия – поражение ткани мозга в результате хронического нарушения кровоснабжения и кислородного голодания. Это заболевание может долго протекать в виде астении (церебрастении) – синдрома хронической усталости, и поэтому установить правильный диагноз на ранних стадиях бывает очень сложно. Впоследствии присоединяются неврологические расстройства, нарушения памяти, внимания, мышления.
• Сосудистая деменция – ухудшение когнитивных (познавательных) способностей в результате нарушения кровоснабжения головного мозга. Такие больные испытывают проблемы с памятью, вниманием, мышлением. Им сложно обучаться чему-то новому, параллельно утрачиваются прежние знания и навыки. В финале человек становится глубоким инвалидом, который не может выполнять элементарных повседневных действий, обслуживать себя.
• Церебральные аневризмы – аномальные расширения сосудов головного мозга, при которых на них образуются выпячивания, «грыжи». Обычно они не вызывают симптомов, пока не увеличатся очень сильно или не разорвутся. При больших аневризмах сосудов головного мозга могут беспокоить боли в области глаза, онемение и паралич мышц лица с одной стороны, расширение зрачка, двоение в глазах.
• Атеросклероз сосудов головного мозга – состояние, при котором на стенках сосудов растут атеросклеротические бляшки, перекрывающие их просвет. На начальных стадиях заболевание проявляется в виде головных болей, шума в ушах, «тумана» в голове, ухудшения памяти. В дальнейшем развивается картина дисциркуляторной энцефалопатии, сосудистой деменции.
• Артериовенозные мальформации – патологические сообщения между артериями и венами. Они встречаются в разных частях тела, но наиболее опасны в головном мозге. В ряде случаев эта патология протекает бессимптомно. Некоторых людей беспокоят головные боли. Примерно в четверти случаев возникают эпилептические припадки, неврологические нарушения. У аномальных сосудов тонкие стенки, поэтому высок риск их разрыва. Это приводит к кровоизлиянию в мозг – геморрагическому инсульту.
Факторы риска, о которых важно знать

Многие цереброваскулярные патологии – удел людей старшего возраста. Это один из основных факторов риска, на который, к сожалению, невозможно повлиять. Играет роль и наследственность. Иногда заболевание развивается в молодом возрасте, а у некоторых людей кровеносные сосуды сохраняются в отличном состоянии до глубокой старости, несмотря на не самый правильный образ жизни и вредные привычки. На это влияют гены. Также риск развития этих патологий в некоторой степени зависит от этнического происхождения и пола.
Но есть и немало факторов риска, на которые можно повлиять и защитить себя:
• Курение и частое употребление алкоголя.
• Низкая физическая активность.
• Нездоровое питание. На здоровье сердечно-сосудистой системы плохо влияет «западный» рацион, в котором много пищи, богатой жирами.
• Ожирение – фактор риска, связанный с двумя предыдущими.
• Невнимательное отношение к своему здоровью.
Элементарный контроль артериального давления и анализ на липиды крови помогают вовремя выявить артериальную гипертонию, атеросклероз. При своевременно начатом лечении можно предотвратить и сильно отсрочить осложнения этих состояний. Но, к сожалению, далеко не все люди регулярно проверяют свое здоровье.
Тревожные звоночки: при каких симптомах необходимо обратиться к врачу?
Хронические нарушения мозгового кровообращения очень коварны, потому что они могут долго протекать бессимптомно, далеко не всегда своевременно диагностируются, а в финале способны приводить к тяжелым, опасным для жизни осложнениям. Поэтому важно обращать внимание на некоторые симптомы и, при их возникновении, своевременно обращаться к врачу.
Признаки хронического нарушения кровотока в мозговых сосудах:
• повышенная утомляемость и снижение работоспособности;
• частые головные боли;
• головокружения;
• шум в ушах;
• «туман» в голове;
• «мушки» перед глазами;
• частые перепады настроения;
• ухудшение памяти;
• слабость в руках и ногах;
• шаткость походки.
Кроме того, людям старшего возраста нужно обзавестись тонометром и регулярно контролировать уровень артериального давления. Если оно повышено, необходимо обратиться к врачу. Важно! Артериальная гипертония зачастую долго протекает без симптомов. Даже когда артериальное давление «зашкаливает», человек может этого совершенно не чувствовать.
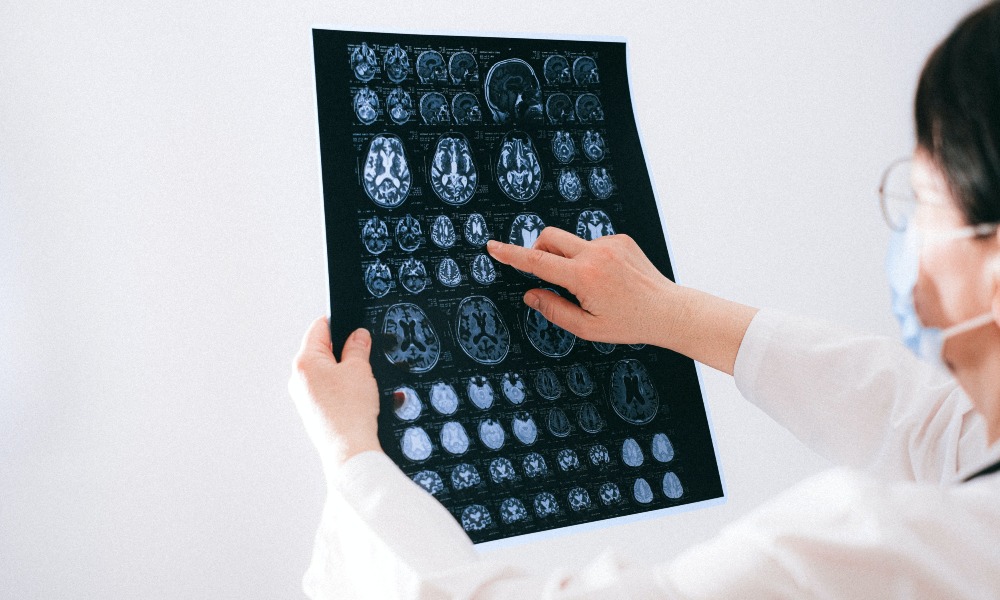
Как диагностируют сосудистые заболевания головного мозга?
При подозрении на одно из таких заболеваний в первую очередь врач-невролог проводит осмотр, выявляет все имеющиеся неврологические нарушения и составляет план обследования. Оно может включать следующие методы диагностики:
• Ангиография сосудов головного мозга. Через иглу кровеносные сосуды заполняют рентгеноконтрастным раствором и выполняют рентгеновские снимки. При этом артерии становятся хорошо видны, и заметны места их сужения.
• Дуплексное сканирование сонных артерий. Это разновидность ультразвукового исследования. Во время процедуры оценивают параметры кровотока. На экране аппарата, в зависимости от направления движения крови, видны пятна разных цветов. Дуплекс помогает выявить атеросклеротическое поражение, тромбы и другие патологии.
• Компьютерная томография с контрастированием сосудов. Напоминает ангиографию, только во время нее вместо обычной рентгенографии выполняют КТ.
• Электроэнцефалография (ЭЭГ). На кожу головы помещают специальные электроды, и они регистрируют электрические импульсы в головном мозге. Это исследование помогает выявить нарушения в нервной системе, возникшие в результате ухудшения кровоснабжения.
• Магнитно-резонансная томография. Данный вид диагностики очень хорошо подходит для исследования головного и спинного мозга. Он позволяет создавать трехмерные изображения и выявлять различные патологии. Во время МРТ в мозговые сосуды также может быть введен контрастный раствор.
Современные методы лечения цереброваскулярных патологий
Во что мы верим: мифы и правда о вакцинации от коронавируса
На данный момент в России от коронавирусной инфекции привито 34% населения при необходимости вакцинировать от 80%. Совместно с Национальным обществом профилактической кардиологии и НМИЦ «Кардиологии» концерн Bayer в рамках социально-образовательной программы «Пульс жизни» провел опрос, чтобы узнать, что именно мешает россиянам прививаться.
Чего боимся
37 % — умереть от вакцины
36 % — неэффективности вакцин, потому что их «слишком быстро» создали
33 % — бесполезности вакцин из-за постоянной мутации COVID-19
При этом именно в отношении сердечно-сосудистых заболеваний встречается большее количество различных предубеждений, связанных с вакцинацией, например:
14 % — вакцины часто «вызывают воспаление сердца»
27 % — после вакцинации высокая частота тромбозов и ишемического инсульта
29 % — у тех, кто привился, возрастает риск умереть от инсульта
34 % — людям с сердечно-сосудистыми заболеваниями вообще нельзя прививаться от COVID-19
Мифы развеивают ведущие специалисты в области медицины
«Сердечно-сосудистые заболевания являются фактором риска более тяжелого течения инфекции и, соответственно, неблагоприятных исходов. Вакцинация – главная защита от COVID-19, а возможные побочные реакции на прививку не сравнятся с реальными рисками и возможным тяжелым течением инфекции, которые возникают в силу наличия сопутствующих болезней системы кровообращения», – отметил генеральный директор ФГБУ «НМИЦ Кардиологии» Минздрава России, главный внештатный специалист кардиолог Минздрава России Центрального, Уральского, Сибирского и Дальневосточного федеральных округов, Сергей Анатольевич Бойцов.
«Люди с диабетом составляют повышенную группу риска заболеваемости коронавирусом. Тем не менее, среди больных диабетом существует мнение о том, что если у пациента высокий сахар крови, то ему нельзя вакцинироваться. На самом деле, лицам с этим сопутствующим заболеванием, так же, как и с наличием сердечно-сосудистых патологий, необходимо вакцинироваться в первую очередь! Только прививка может спасти от возможных рисков, связанных с коронавирусной инфекцией», – сообщила заместитель директора и директор Института Диабета ФГБУ «НМИЦ эндокринологии» Минздрава России, Шестакова Марина Владимировна.
«Риск развития сердечно-сосудистых осложнений после прививки против COVID-19 – 1 на 1 000 000, в то время как риск развития осложнений и смерти от COVID-19 несоразмерно выше. Причем при наличии у пациентов с COVID-19 артериальной гипертонии риск смерти выше в 2,5 раза, а при наличии ишемической болезни сердца риск – выше в 5 раз. Именно поэтому абсолютно всем, и особенно пациентам с сердечно-сосудистыми заболеваниями, так важно вакцинироваться. Нужно бояться не прививки, а новой коронавирусной инфекции, ее жизнеугрожаюших осложнений и отдаленных последствий. Моя основная рекомендация всем – вакцинируйтесь!», – сказала заместитель генерального директора по научно-аналитической работе и профилактической кардиологии ФГБУ «НМИЦ кардиологии» Минздрава России, Погосова Нана Вачиковна.
«Многие говорят о том, что иммунитет после перенесенной инфекции лучше, чем после вакцинации, и это правда. Однако никто не говорит о том, что после коронавирусной инфекции можно НЕ выжить, СТАТЬ инвалидом или существенно снизить качество жизни! Все рассматривают побочные эффекты прививки под увеличительным стеклом, а ее преимущества не замечают», – отметила заместитель директора по клинической работе ФБУН Центральный НИИ эпидемиологии Роспотребнадзора, Плоскирева Антонина Александровна.
«Bayer на протяжении 8 лет в рамках социально-образовательной программы «Пульс Жизни» проводит проекты, направленные на повышение уровня знания населения о рисках, связанных с ССЗ. В период пандемии вопросы профилактики ССЗ становятся особенно острыми, поэтому мы активно поддерживаем программы по популяризации самого эффективного инструмента в борьбе с COVID-19 – вакцинации. Мы также считаем важным проводить информационные кампании не только для населения, но и для своих сотрудников: сейчас уровень вакцинации в Bayer превышает 60 %», – прокомментировала директор по коммуникациям, связям с государственными и общественными организациями и устойчивому развитию компании Bayer, Ирина Николаевна Лаврова.
В 2020 году в рамках программы «Пульс жизни» при поддержке Российского кардиологического общества (РКО) был запущен онлайн-тест «Измерь возраст своего сердца!», который прошли 198 000 раз. Тест призван предупредить о возможных рисках сердечно-сосудистых заболеваний и стимулировать к принятию необходимых профилактических мер.
Онлайн-тест доступен для прохождения по ссылке: https://www.heartbeatrussia.ru/en/node/231
Положительный момент
В рамках исследования также было выявлено, какие положительные изменения возникли в жизни людей во время пандемии. Большинство опрошенных отметили, что стали больше времени уделять своему здоровью (26 %), чаще стали общаться с близкими (22 %), начали работать удаленно (19 %) и заниматься любимым хобби (17 %).
______________
Справка об опросе
В сентябре 2021 года исследовательско-консалтинговая компания IFORS провела онлайн-опрос 1 208 трудоспособных людей в возрасте от 21 до 60 лет, проживающих в различных федеральных округах России с целью выяснить популярность мифов о вакцинации от коронавирусной инфекции. Опрос состоял из 12 вопросов, направленных на определение самых популярных мифов о вакцинации, выяснение источников формирования мифов и степени доверия к ним, изучение мифов о вакцинации, связанных с сердечно-сосудистыми заболеваниями и положительных изменений в жизни людей за время пандемии.