какие врожденные пороки развития относятся к аномалиям количества мочеточника
Тест с ответами по теме «Рентгенологические методы диагностики врожденных пороков развития мочевыделительной системы у детей: виды исследований, показания и противопоказания, методика проведения»
Представляем Вашему вниманию тест портала НМО (непрерывного медицинского образования) по теме «Рентгенологические методы диагностики врожденных пороков развития мочевыделительной системы у детей: виды исследований, показания и противопоказания, методика проведения″ с ответами по алфавиту. Данный тест с ответами по теме «Рентгенологические методы диагностики врожденных пороков развития мочевыделительной системы у детей: виды исследований, показания и противопоказания, методика проведения″ позволит Вам успешно подготовиться к итоговой аттестации по направлению «Рентгенология».
1. DLP – это
1) дозовый коэффициент для исследуемой анатомической области (мЗв/(мГр x см);
2) относительное увеличение дозового коэффициента у детей различного возраста по отношению ко взрослым;
3) произведение дозы на длину за проведенное сканирование (мГр х см); +
4) суммарная эффективная эквивалентная доза (мЗв).
2. Выберете правильное утверждение: перед цистографией
1) никаких специальных подготовок не требуется;
2) ребенок опорожняет мочевой пузырь; +
3) ребенок пьет жидкость, чтобы заполнить мочевой пузырь.
3. Выберите верное утверждение
1) левая почка в норме располагается выше правой; +
2) левая почка в норме располагается ниже правой;
3) правая и левая почки находятся на одном уровне.
4. Выберите верные утверждения
1) к концу первого года жизни размеры почек удваиваются; +
2) у детей хорошо выражена периренальная клетчатка;
3) у новорожденных детей почки располагаются выше, чем у взрослых;
4) у новорожденных детей почки располагаются ниже, чем у взрослых.+
5. Выберите правильные утверждения
1) детям грудничкового возраста, возможно выполнение МРТ почек только под наркозом;
2) детям до года, КТ и МРТ почек возможно выполнить под физиологический сон; +
3) детям младше 5 лет, КТ с внутривенным контрастированием и МРТ выполняют с анестезиологическим пособием; +
4) детям старше трех лет, для выполнения КТ с внутривенным контрастирование и МРТ почек, не требуется анестезиологическое пособие.
6. Выберите правильный вариант укладки пациента, при выполнении компьютерной томографии мочевыделительной системы
1) на животе с опущенными руками;
2) на животе с поднятыми руками;
3) на спине с поднятыми руками; +
4) на спине со сложенными на груди руками.
7. Выберите пункты, характеризующие правильную укладку пациента при выполнении обзорной урографии
1) лежа на спине, при этом срединная сагиттальная плоскость проходит по середине стола и/или кассеты; +
2) руки расположены по бокам, не прижаты к телу;+
3) руки сложены на груди;
4) стоя, при этом срединная сагиттальная плоскость проходит по середине кассеты.
8. Для какого метода лучевой диагностики характерна наибольшая лучевая нагрузка (7 — 20 мЗв)?
1) КТ без контрастирования;
2) КТ с контрастированием;+
3) обзорная урография;
4) экскреторная урография.
9. До какой температуры необходимо подогревать йодсодержащий контрастный препарат перед внутривенным введением?
1) 26 – 27 °C;
2) 30 – 31 °C;
3) 32 – 34 °C;
4) 36 – 37 °C. +
10. К врожденным аномалиям формы почек относятся
1) агенезия почки;
2) галетообразная почка; +
3) нефроптоз;
4) подковообразная почка. +
11. К врожденным порокам развития почек относятся
1) гломерулонефрит;
2) онкоцитома;
3) пиелонефрит;
4) подковообразная почка. +
12. К каким врожденным аномалиям развития почек относится поликистоз?
1) количественным;
2) позиционным;
3) структуры; +
4) тубулопатиям;
5) чашечно-лоханочной системы.
13. К количественным аномалиям развития почек относятся
1) агенезия почки; +
2) дивертикул чашки;
3) тубулопатии;
4) удвоение почки. +
14. К недостаткам экскреторной урографии относят
1) возможность изучения чашечно-лоханочной системы;
2) низкую лучевую нагрузку;
3) низкую стоимость;
4) трудность обнаружения контуров почки. +
15. К очень поздним побочным реакциям на внутривенное введение йодсодержащих контрастных препаратов относится
1) аллергическая реакция;
2) тиреотоксикоз; +
3) хемотаксическая реакция;
4) экстравазация.
16. К показаниям для выполнения экскреторной урографии относятся
1) аномалии развития мочевых путей; +
2) выявление пузырно-мочеточникового рефлюкса;
3) кисты почек;
4) сужение верхних мочевых путей различной этиологии. +
17. К показаниям для проведения компьютерной томографии почек с внутривенным контрастированием у детей относятся
1) выявление пузырно-мочеточникового рефлюкса;
2) определение анатомии почечных сосудов, выявление пороков их развития; +
3) оценка паренхимы и размеров почек (гипоплазия, сморщивание, кисты); +
4) оценка функции почек.
18. К показаниям для цистографии у детей относятся
1) вагинальный рефлюкс у девочек; +
2) массивная гематурия;
3) опухоль почки;
4) пузырно-мочеточниковый рефлюкс. +
19. К преимуществам экскреторной урографии относятся
1) зависимость от функционального состояния почек;
2) низкая стоимость; +
3) обнаружение обызвествлений; +
4) трудность обнаружения контуров почки.
20. К причинам, вызывающим развитие вторичного гидронефроза, относятся
1) гипоплазированный гиподинамичный сегмент мочеточника;
2) злокачественные новообразования мочеточника; +
3) рубцевание ЛМС; +
4) эмбриональные спайки.
21. К противопоказаниям для выполнения МРТ почек относятся
1) возраст ребенка младше 1 месяца;
2) кохлеарный имплант; +
3) наличие инсулиновой помпы; +
4) установленная порт-система.
22. К противопоказаниям для выполнения цистографии у детей относятся
1) вагинальный рефлюкс у девочек;
2) массивная гематурия; +
3) острые воспалительные заболевания мочевого пузыря и уретры; +
4) пузырно-мочеточниковый рефлюкс.
23. К противопоказаниям для проведения компьютерной томографии с внутривенным контрастированием у детей относятся
30. Какое количество физиологических сужений у мочеточника?
1) 1;
2) 2;
3) 3; +
4) 4.
31. Какой из перечисленных методов лучевой диагностики обладает наименьшей лучевой нагрузкой?
1) обзорная урография; +
2) цистография;
3) экскреторная урография.
32. Количественная характеристика в виде величины плотности тканей получается при использовании какого метода визуализации
1) КТ; +
2) МРТ;
3) УЗИ;
4) сцинтиграфии.
33. Компьютерная томография почек выполняется
1) на задержке дыхания на вдохе; +
2) на задержке дыхания на выдохе;
3) на свободном дыхании;
4) с применением ЭКГ синхронизации.
34. Компьютерная томография почек детям, выполняется с коллимацией срезов
1) 0,2 мм;
2) 0,5 мм;
3) 1,25 мм;
4) 5 мм. +
35. Мезонефрос — это
1) воспалительное заболевание почки;
2) врожденный порок развития почек;
3) название заднего листка почечной фасции;
4) этап эмбрионального развития почек. +
36. Мочеточник по отношению к брюшине располагается
1) забрюшинно; +
2) интраперитонеально;
3) мезоперитонеально.
37. Острые побочные реакции при внутривенном введении контрастных препаратов развиваются
1) в течение 5 часов после введения контрастного препарата;
2) в течение часа после введения контрастного препарата; +
3) через 3 часа после введения контрастного препарата.
38. Очень поздние побочные реакции при внутривенном введении контрастных препаратов развиваются
1) более чем через неделю; +
2) через пару дней;
3) через час.
39. Периренальное пространство отграничено
1) фасцией Герота; +
2) фасцией Денонвилье;
3) фасцией Тольдта;
4) фасцией Томпсона.
40. По данным обзорной урографии производится оценка
1) анатомо-функционального состояния мочевых путей;
2) наличия конкрементом в проекции мочевыделительных органов; +
3) подготовки пациента к экскреторной урографии; +
4) степени нарушения уродинамики.
41. По какой формуле рассчитывается скорость клубочковой фильтрации (СКФ) для детей?
1) по формуле CKD-EPI;
2) по формуле Cockcroft-Gault;
3) по формуле Schwartz; +
4) поформуле MDRD (Modication of diet in renal disease).
42. Почки по отношению к брюшине располагаются
1) забрюшинно; +
2) интраперитонеально;
3) мезоперитонеально.
43. При выявлении патологических изменений на границе области сканирования или при обнаружении пролабирования зоны интереса за областью сканирования, какова должны быть тактика проведения исследования
1) оповещение врача-рентгенолога о выявленных изменениях; +
2) расширение области сканирования, несмотря на регламентируемый охват при
проведении исследования конкретной анатомической области; +
3) сканирование в соответствии с регламентируемым охватом исследования для конкретной анатомической области.
44. При каком методе исследовании есть лучевая нагрузка на пациента?
1) КТ; +
2) МРТ;
3) УЗИ;
4) экскреторная урография. +
45. При каком методе исследования, изображение слоя исследуемого объекта, получают путем компьютерной обработки результатов многократного просвечивания узким пучком рентгеновского излучения слоя, когда рентгеновская трубка совершает движение по окружности?
1) КТ; +
2) МРТ;
3) УЗИ.
46. При цистографии йодсодержащий контрастный препарат вводится
1) внутриартериально;
2) внутривенно;
3) внутрипузырно; +
4) перорально.
47. При экскреторной урографии йодсодержащий контрастный препарат вводится
1) внутриартериально;
2) внутривенно; +
3) перорально;
4) через мочевой катетер в мочевой пузырь.
48. Противопоказанием для внутривенного введения йодсодержащего контрастного препарата будет значение СКФ
1) 30 мл/мин/1.73 м².
49. Рекомендуемая скорость введения рентгеноконтрастного вещества в мл/с (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у взрослых, составляет
1) 1,5 мл/с;
2) 2,5 — 4 мл/с; +
3) 4,5 — 5,3 мл/с;
4) 5,5 — 6 мл/с.
50. Рекомендуемая скорость введения рентгеноконтрастного вещества в мл/с (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у детей, составляет
1) 1 — 2 мл/с; +
2) 2,5 — 3,0 мл/с;
3) 3,5 — 4 мл/с;
4) 3,5 мл/с.
51. Рекомендуемый объем физиологического раствора в мл (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у взрослых, составляет
1) 30 — 50 мл; +
2) 50 — 90 мл;
3) менее 10 мл;
4) равен объему вводимого рентгеноконтрастного вещества.
52. Рекомендуемый объем физиологического раствора в мл (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у детей, составляет
1) 20 — 30 мл;
2) 40 — 60 мл;
3) 5 — 10 мл; +
4) равен объему вводимого рентгеноконтрастного вещества.
53. Рентгенограммы при экскреторной урографии, для диагностики мочекаменной болезни, выполняются по следующей схеме
1) 10-15-20 минуты;
2) 3-5-10 минуты;
3) 4-8-20 минуты;
4) 7-10-20 минуты. +
54. С каким b-фактором необходимо выполнять ДВИ при исследовании почек?
1) 1400 сек/мм²;
2) 200 сек/мм²;
3) 300 сек/мм²;
4) 800 сек/мм². +
55. Скорость клубочковой фильтрации для детей в норме
1)
Тест с ответами по теме “Рентгенологические методы диагностики врожденных пороков развития мочевыделительной системы у детей: виды исследований, показания и противопоказания, методика проведения”
Экспозиция при обзорной урографии выполняется на завершении выдоха.
Врожденные пороки развития мочевыделительной системы у детей являются частой причиной инфекции почек и мочевыводящих путей, гидронефроза, а также связанным с ними артериальной гипертензии и хронической болезни почек. Несвоевременно диагностированная патология нередко может быть причиной ухудшения качества жизни пациентов и их инвалидизации в связи с развитием осложнений. В связи с вышеизложенным возникает очевидная потребность в совершенствовании алгоритмов и техник современных методов лучевой диагностики данной патологии в медицинской практике.
1. DLP – это
1) дозовый коэффициент для исследуемой анатомической области (мЗв/(мГр x см);
2) относительное увеличение дозового коэффициента у детей различного возраста по отношению ко взрослым;
3) произведение дозы на длину за проведенное сканирование (мГр х см);+
4) суммарная эффективная эквивалентная доза (мЗв).
2. Выберете правильное утверждение: перед цистографией
1) никаких специальных подготовок не требуется;
2) ребенок опорожняет мочевой пузырь;+
3) ребенок пьет жидкость, чтобы заполнить мочевой пузырь.
3. Выберите верное утверждение
1) левая почка в норме располагается выше правой;+
2) левая почка в норме располагается ниже правой;
3) правая и левая почки находятся на одном уровне.
4. Выберите верные утверждения
1) к концу первого года жизни размеры почек удваиваются;+
2) у детей хорошо выражена периренальная клетчатка;
3) у новорожденных детей почки располагаются выше, чем у взрослых;
4) у новорожденных детей почки располагаются ниже, чем у взрослых.+
5. Выберите правильные утверждения
1) детям грудничкового возраста, возможно выполнение МРТ почек только под наркозом;
2) детям до года, КТ и МРТ почек возможно выполнить под физиологический сон;+
3) детям младше 5 лет, КТ с внутривенным контрастированием и МРТ выполняют с анестезиологическим пособием;+
4) детям старше трех лет, для выполнения КТ с внутривенным контрастирование и МРТ почек, не требуется анестезиологическое пособие.
6. Выберите правильный вариант укладки пациента, при выполнении компьютерной томографии мочевыделительной системы
1) на животе с опущенными руками;
2) на животе с поднятыми руками;
3) на спине с поднятыми руками;+
4) на спине со сложенными на груди руками.
7. Выберите пункты, характеризующие правильную укладку пациента при выполнении обзорной урографии
1) лежа на спине, при этом срединная сагиттальная плоскость проходит по середине стола и/или кассеты;+
2) руки расположены по бокам, не прижаты к телу;+
3) руки сложены на груди;
4) стоя, при этом срединная сагиттальная плоскость проходит по середине кассеты.
1) КТ без контрастирования;
2) КТ с контрастированием;+
3) обзорная урография;
4) экскреторная урография.
9. До какой температуры необходимо подогревать йодсодержащий контрастный препарат перед внутривенным введением?
1) 26 – 27 °C;
2) 30 – 31 °C;
3) 32 – 34 °C;
4) 36 – 37 °C.+
10. К врожденным аномалиям формы почек относятся
1) агенезия почки;
2) галетообразная почка;+
3) нефроптоз;
4) подковообразная почка.+
11. К врожденным порокам развития почек относятся
1) гломерулонефрит;
2) онкоцитома;
3) пиелонефрит;
4) подковообразная почка.+
12. К каким врожденным аномалиям развития почек относится поликистоз?
1) количественным;
2) позиционным;
3) структуры;+
4) тубулопатиям;
5) чашечно-лоханочной системы.
13. К количественным аномалиям развития почек относятся
1) агенезия почки;+
2) дивертикул чашки;
3) тубулопатии;
4) удвоение почки.+
14. К недостаткам экскреторной урографии относят
1) возможность изучения чашечно-лоханочной системы;
2) низкую лучевую нагрузку;
3) низкую стоимость;
4) трудность обнаружения контуров почки.+
15. К очень поздним побочным реакциям на внутривенное введение йодсодержащих контрастных препаратов относится
1) аллергическая реакция;
2) тиреотоксикоз;+
3) хемотаксическая реакция;
4) экстравазация.
16. К показаниям для выполнения экскреторной урографии относятся
1) аномалии развития мочевых путей;+
2) выявление пузырно-мочеточникового рефлюкса;
3) кисты почек;
4) сужение верхних мочевых путей различной этиологии.+
17. К показаниям для проведения компьютерной томографии почек с внутривенным контрастированием у детей относятся
1) выявление пузырно-мочеточникового рефлюкса;
2) определение анатомии почечных сосудов, выявление пороков их развития;+
3) оценка паренхимы и размеров почек (гипоплазия, сморщивание, кисты);+
4) оценка функции почек.
18. К показаниям для цистографии у детей относятся
1) вагинальный рефлюкс у девочек;+
2) массивная гематурия;
3) опухоль почки;
4) пузырно-мочеточниковый рефлюкс.+
19. К преимуществам экскреторной урографии относятся
1) зависимость от функционального состояния почек;
2) низкая стоимость;+
3) обнаружение обызвествлений;+
4) трудность обнаружения контуров почки.
20. К причинам, вызывающим развитие вторичного гидронефроза, относятся
1) гипоплазированный гиподинамичный сегмент мочеточника;
2) злокачественные новообразования мочеточника;+
3) рубцевание ЛМС;+
4) эмбриональные спайки.
21. К противопоказаниям для выполнения МРТ почек относятся
1) возраст ребенка младше 1 месяца;
2) кохлеарный имплант;+
3) наличие инсулиновой помпы;+
4) установленная порт-система.
22. К противопоказаниям для выполнения цистографии у детей относятся
1) вагинальный рефлюкс у девочек;
2) массивная гематурия;+
3) острые воспалительные заболевания мочевого пузыря и уретры;+
4) пузырно-мочеточниковый рефлюкс.
23. К противопоказаниям для проведения компьютерной томографии с внутривенным контрастированием у детей относятся
1) СКФ 30 мл/мин/1.73 м².
49. Рекомендуемая скорость введения рентгеноконтрастного вещества в мл/с (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у взрослых, составляет
50. Рекомендуемая скорость введения рентгеноконтрастного вещества в мл/с (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у детей, составляет
51. Рекомендуемый объем физиологического раствора в мл (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у взрослых, составляет
52. Рекомендуемый объем физиологического раствора в мл (для двухколбового инжектора), при проведении многофазного контрастного исследования мочевых органов методом КТ у детей, составляет
53. Рентгенограммы при экскреторной урографии, для диагностики мочекаменной болезни, выполняются по следующей схеме
1) 10-15-20 минуты;
2) 3-5-10 минуты;
3) 4-8-20 минуты;
4) 7-10-20 минуты.+
54. С каким b-фактором необходимо выполнять ДВИ при исследовании почек?
1) 1400 сек/мм²;
2) 200 сек/мм²;
3) 300 сек/мм²;
4) 800 сек/мм².+
55. Скорость клубочковой фильтрации для детей в норме
Если хотите поблагодарить автора за его огромный труд, полученные знания и уникальный ресурс, то можете отправить ДОНАТ (от скромной до щедрой суммы).
Главное меню
Главное меню
Врожденные аномалии мочевого пузыря: мировые и отечественные данные DOI: 10.29188/2222-8543-2021-14-2-74-82
ВВЕДЕНИЕ
Врожденные аномалии мочеполовой системы относятся к числу наиболее частых видов пороков развития, составляя 20-30% всех врожденных дефектов [1, 2]. Среди них аномалии мочевого пузыря отличаются относительной редкостью, достаточно большим разнообразием возможных вариантов и частым сочетанием с другими врожденными аномалиями. В связи с этим достаточно сложно классифицировать все пороки развития мочевого пузыря. Тем не менее, выделяют следующие основные виды врожденных аномалий мочевого пузыря 4:
Аномалии мочевого пузыря в большинстве случаев могут быть идентифицированы с помощью пренатального ультразвукового исследования (УЗИ), но многие из них все еще диагностируются либо при рождении, либо на более поздних периодах развития ребенка в связи с различными клиническими проявлениями [6]. Пороки развития мочевого пузыря приводят к серьезным последствиям и обусловливают необходимость ранней адекватной лечебно-диагностической помощи таким пациентам. С учетом этого актуальным представляется обзор современных подходов к диагностике, лечению и профилактике потенциальных осложнений, связанных с данными аномалиями.
ОСНОВНАЯ ЧАСТЬ
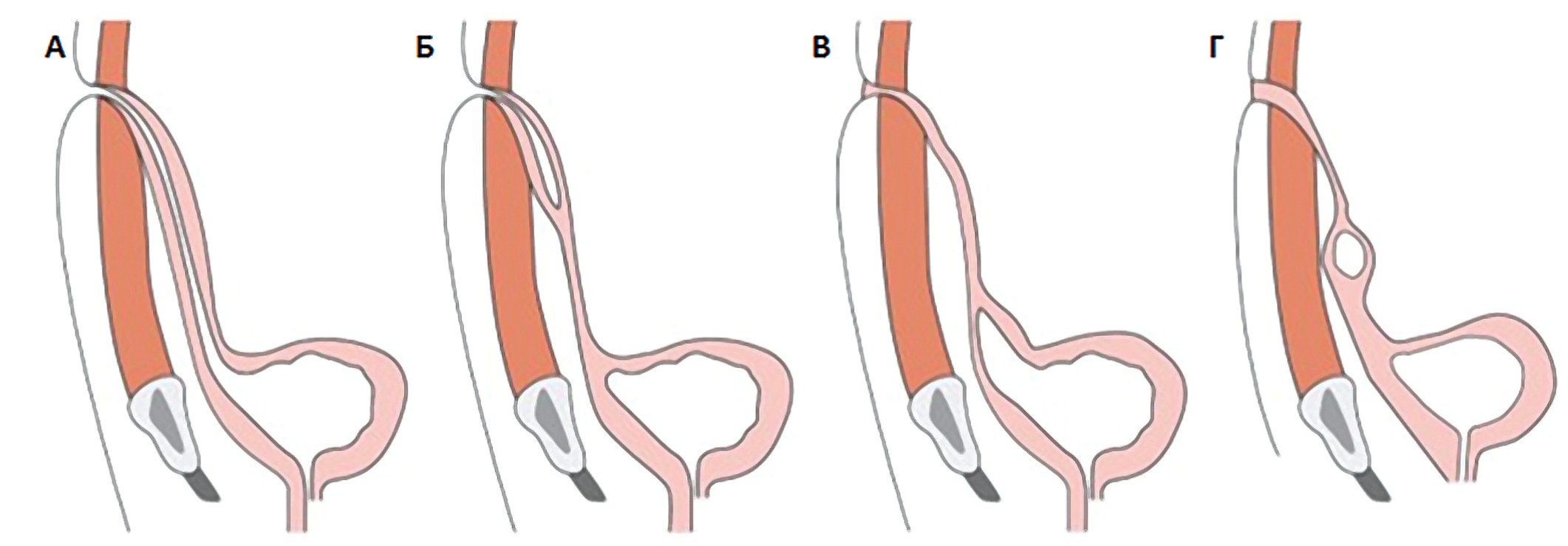
I. Аномалии урахуса Урахус, соединяющий во время внутриутробного развития плода мочевой пузырь через пуповину с околоплодными водами, зарастает обычно к моменту рождения ребенка, однако в ряде случаев наблюдается его частичное или полное незаращение. Исходя из этого, выделяют следующие пороки развития урахуса (рис. 1) [7]:
Рис. 1. Виды аномалий урахуса: А – пузырно-пупочный свищ; Б – урахусный синус; В – пузырно-урахусный дивертикул; Г – киста урахуса (схема) [12]
Fig. 1. Types of the urachal anomalies: A – urachal fistula; Б – urachal sinus; В – vesicourachal diverticulum; Г – urachal cyst (diagram) [12]
В структуре данных пороков развития частота встречаемости имеет следующие значения: открытый урахус – 47-50%, урахусный синус – 15-18%, киста урахуса – 30%, пузырно-урахусный дивертикул – 3-5%. Аномалии урахуса чаще обнаруживают у взрослых (1:5000), а в детском возрасте намного реже – 1:150 000. При этом данная патология больше распространена среди лиц мужского пола 9.
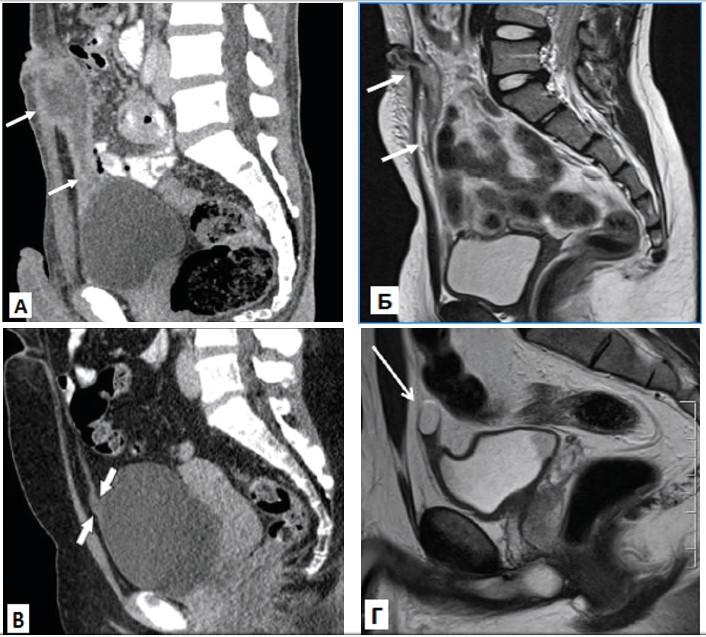
Для диагностики аномалий урахуса применяются различные методы исследования: УЗИ, фистулография, цистография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) цистоскопия с введением в свищевой ход метиленового синего и обнаружением его в моче (рис. 2). Основной метод лечения – оперативный (открытое или лапароскопическое иссечение урахуса).
Рис. 2. Виды аномалий урахуса: А – пузырно-пупочный свищ (КТ); Б – урахусный синус (МРТ); В – пузырно-урахусный дивертикул (КТ); Г – киста урахуса (МРТ) [7]
Fig. 2. Types of the urachal anomalies: A – urachal fistula (CT); Б – urachal sinus (MRI); В – vesicourachal diverticulum (CT); Г – urachal cyst (MRI) [7]
II. Агенезия мочевого пузыря
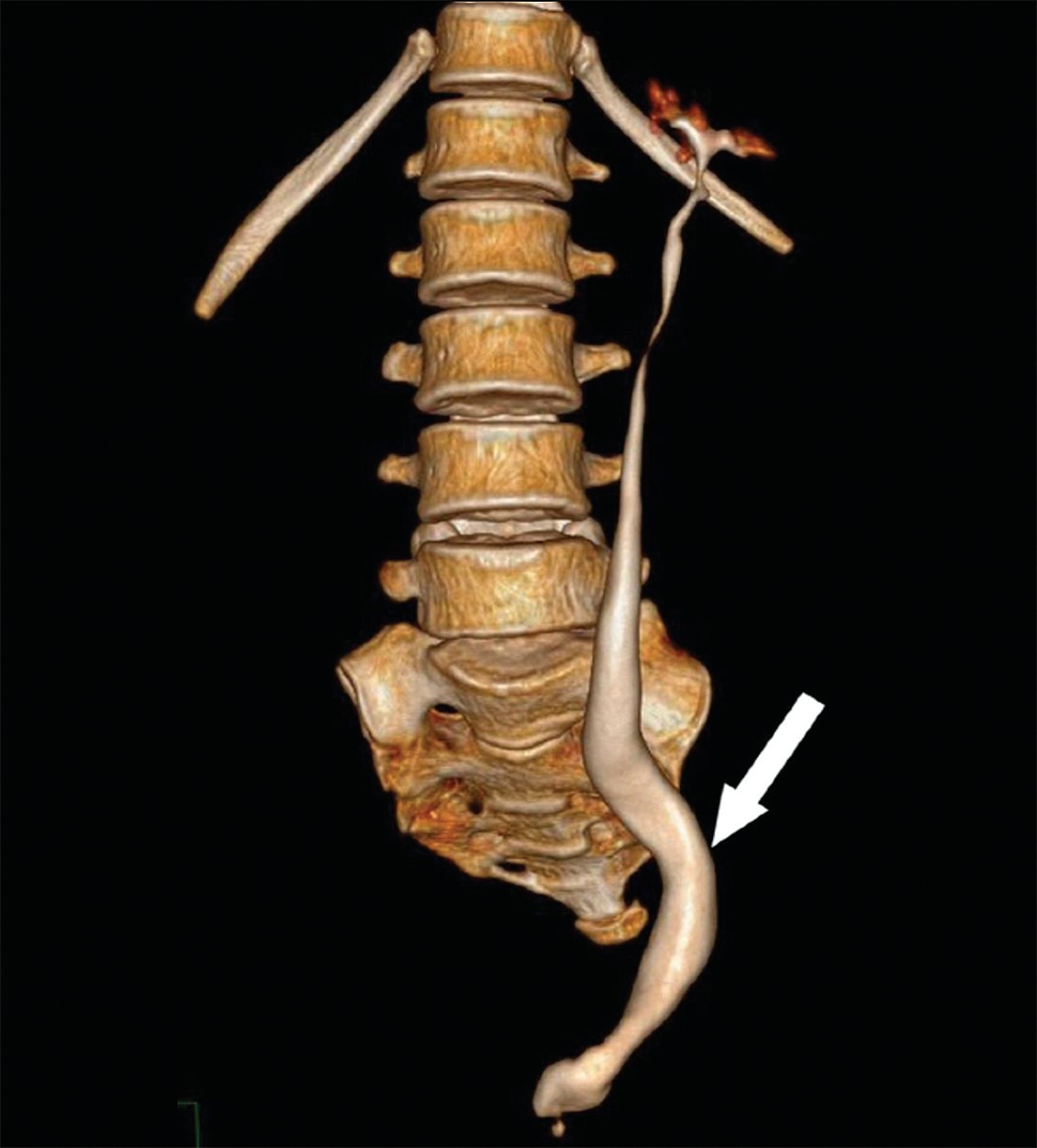
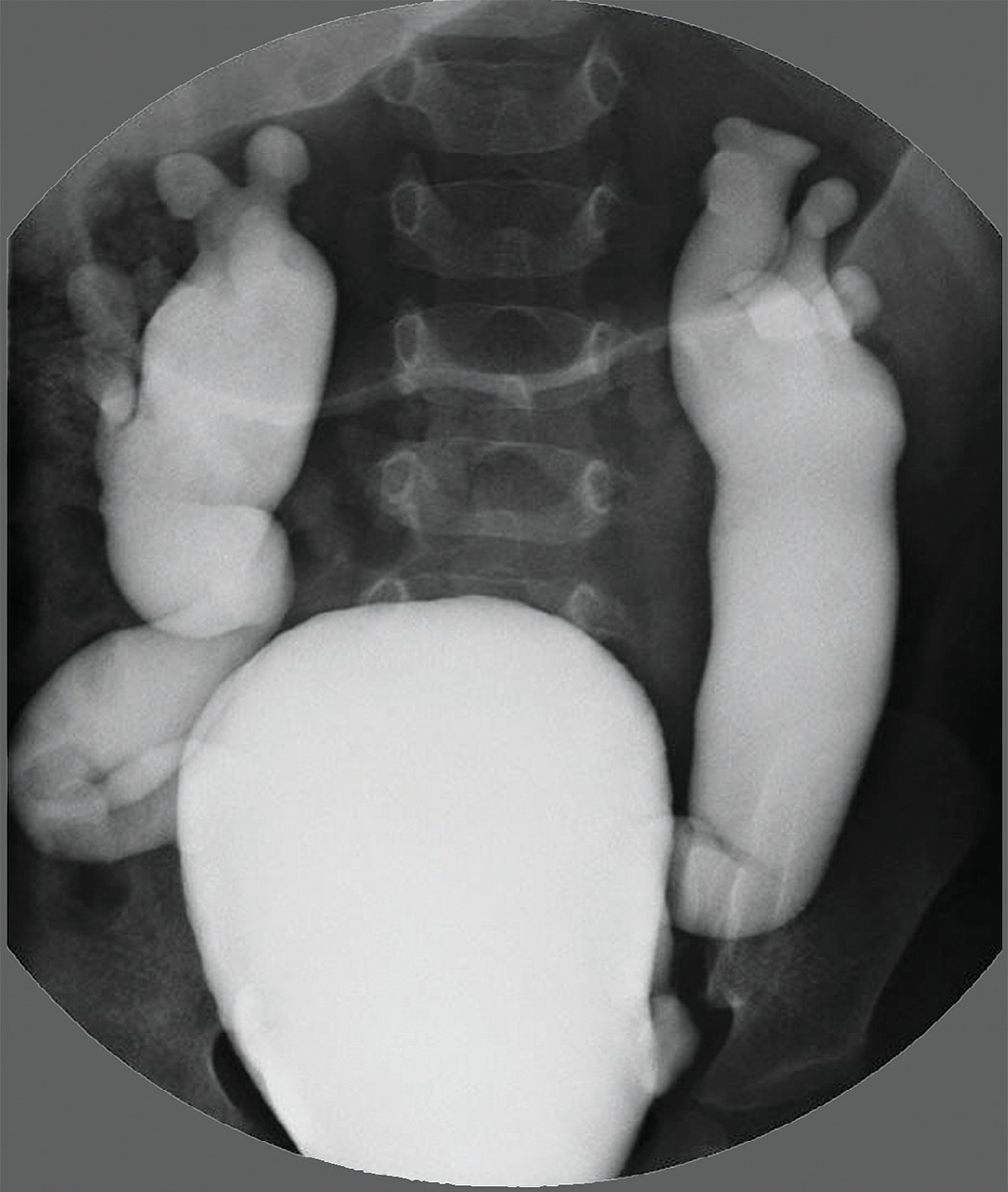
Это врожденное отсутствие мочевого пузыря. Данная аномалия является крайне редкой и встречается приблизительно в 1 случае на 600 000 пациентов. Она обычно сочетается с пороками развития, несовместимыми с жизнью. Среди описанных в литературе 64 случаев с такой аномалией зарегистрировано только 25 живорожденных детей. При этом около 90% всех случаев были представлены женским полом. Порок совместим с жизнью при условии, если мочеточники эктопически впадают в нормально развитые мюллеровы структуры у девочек или в прямую кишку у мальчиков 13. У выживших младенцев диагноз может быть подтвержден ретроградной уретеропиелографией с введением контраста через эктопические устья мочеточников, а также с помощью КТ и МРТ (рис. 3). Функция почек может быть сохранена путем создания уретеросигмоанастомоза или наружной уретеростомы (уретерокутанеостомы).
III. Гипоплазия мочевого пузыря
Данная аномалия представляет собой мочевой пузырь с малой емкостью и недоразвитой стенкой. Она развивается вследствие недостаточного наполнения или накопления мочи во время внутриутробного развития, из-за чего мочевой пузырь не достигает адекватной емкости. Это может быть вызвано тремя группами факторов:
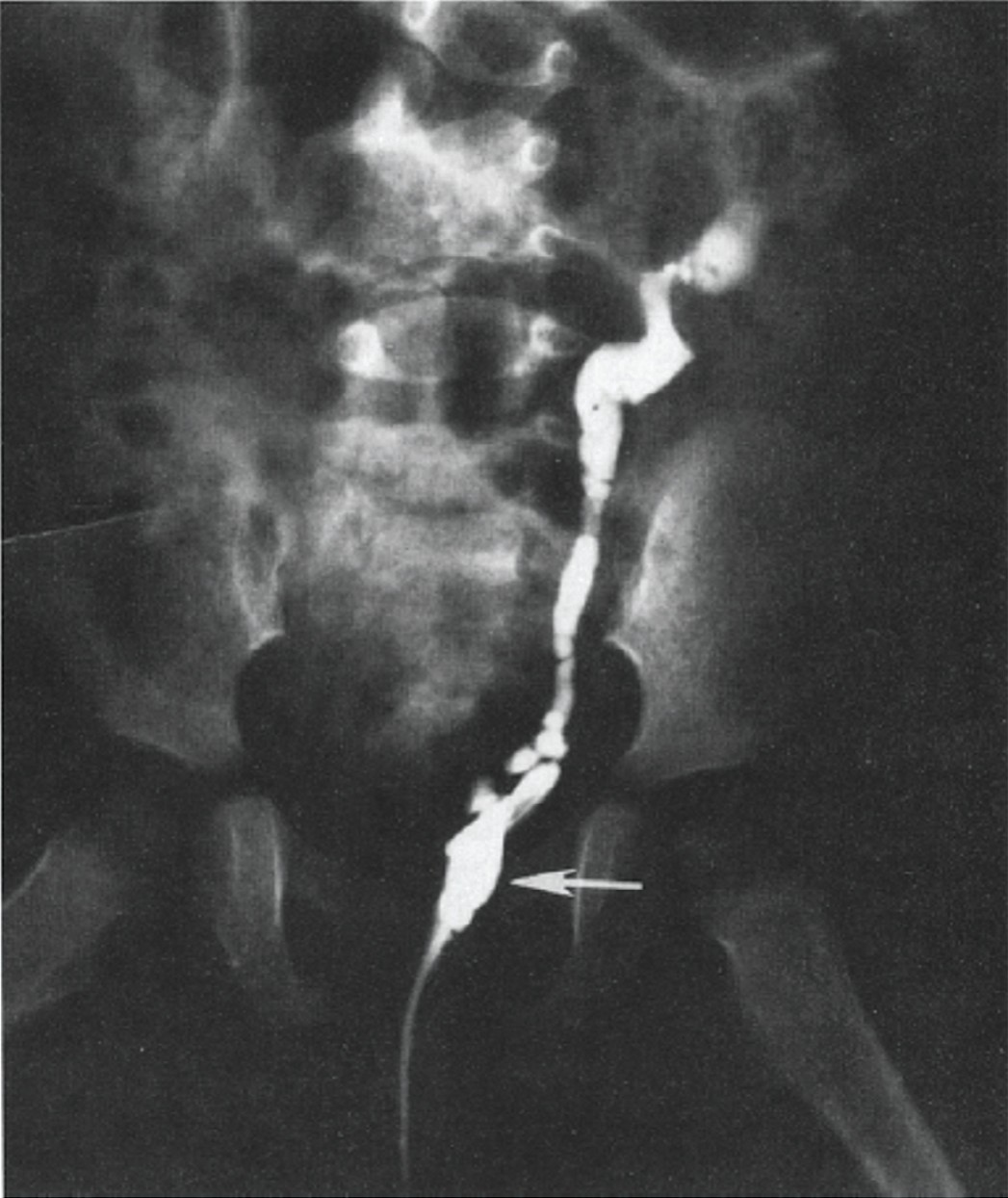
Диагностика основана на данных лучевых (УЗИ, КТ, МРТ, цистография) и эндоскопических (цистоскопия) методов исследования (рис. 4). В некоторых случаях мочевой пузырь увеличивается после коррекции пороков развития и восстановления циклического поступления мочи в мочевой пузырь, однако для достижения адекватной емкости чаще требуется аугментация мочевого пузыря (увеличение стенки мочевого пузыря за счет замещения другой тканью).
Рис. 3. Агенезия мочевого пузыря с агенезией правой почки (стрелка указывает на расширенный левый мочеточник в средней и нижней трети по данным КТ) [13]
Fig. 3. Agenesis of the urinary bladder with agenesis of the right kidney (the arrow points to the dilated left ureter in the middle and lower third according to CT) [13
Рис. 4. Гипоплазия мочевого пузыря (стрелка) с рефлюксом в единственный левый мочеточник (ретроградная цистография) [16]
Fig. 4. Bladder hypoplasia (arrow) with reflux in the single left ureter (retrograde cystography) [16]
IV. Мегацистис
Данный порок развития проявляется в виде расширенного тонкостенного мочевого пузыря с широким и недостаточно развитым треугольником Льето без инфравезикальной обструкции. Устья мочеточников расширены в 2 раза и смещены в сторону, что обусловливает массивный пузырно-мочеточниковый рефлюкс (рис. 5). Сократимость мочевого пузыря находится в норме, хотя большая часть мочи забрасывается в мочеточники при каждом мочеиспускании. Никаких сопутствующих нейрогенных аномалий не отмечается [17, 18].
Рис. 5. Мегацистис с двусторонним пузырно-мочеточниковым рефлюксом (микционная цистография) [19]
Fig. 5. Megacystis with bilateral vesicoureteral reflux (voiding cystography) [19]
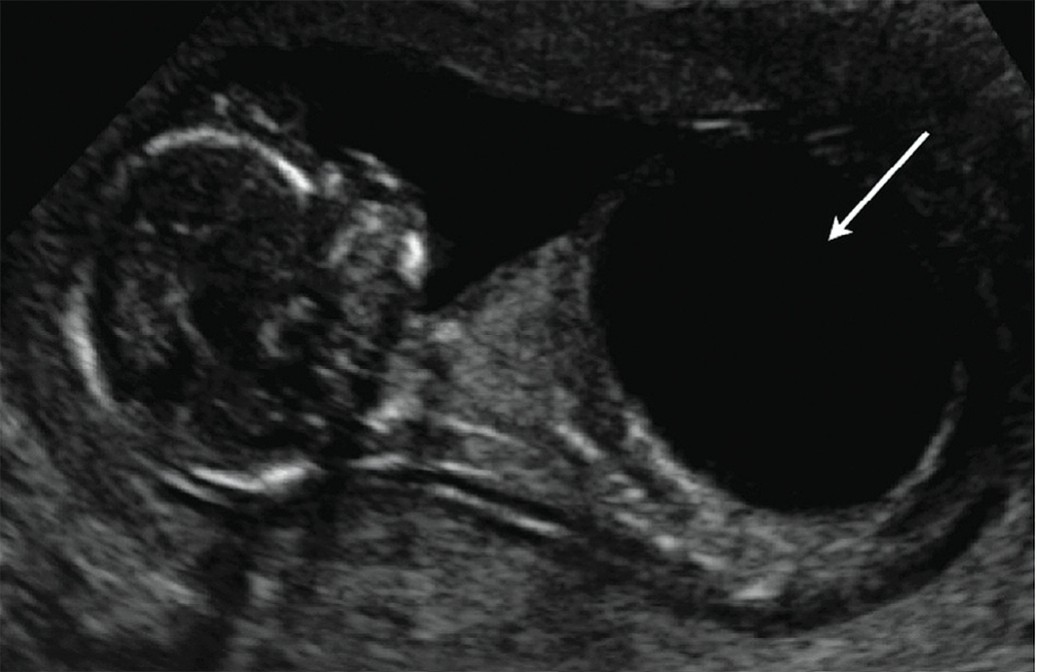
В большинстве случаев данный порок диагностируют пренатально по данным УЗИ (рис. 6). После рождения таким пациентам следует назначать профилактические курсы антибактериальной терапии. Коррекция пузырно-мочеточникового рефлюкса путем реимплантации мочеточников часто позволяет восстановить нормальную динамику мочеиспускания и должна проводиться в первые 6-9 месяцев жизни. При расширении мочеточников в дистальном отделе более чем на 1 см для их успешной реимплантации может потребоваться проведение их сужения. Кроме этого, возможным вариантом оперативного лечения является редукционная цистопластика (операция по уменьшению объем мочевого пузыря), но обычно ее применяют редко. Такая операция затруднена из-за тонкости стенки мочевого пузыря, несмотря на то что даже у грудных детей мочевой пузырь имеет достаточно большие размеры, позволяющие вместить сужающие мочеточники.
Врожденный мегацистис встречается еще в сочетании с микроколоном и гипоперистальтикой желудочно-кишечного тракта, что называется синдромом Бердона и является крайне редкой аномалией. Данный синдром, в основном, встречается у лиц женского пола и обычно ассоциирован с очень высокой летальностью. Пациенты редко доживают до первого года жизни и нуждаются в постоянном парентеральном питании. Расширенный мочевой пузырь требует дренирования с помощью периодической катетеризации или установки цистостомы [21, 22].
Рис. 6. Мегацистис у плода в первом триместре (УЗИ) [20]
Fig. 6. Megacystis of the fetus in the first trimester (ultrasound) [20]
V. Удвоение мочевого пузыря
Данная аномалия является очень редкой, и в литературе описано всего около 70 таких случаев. Удвоение мочевого пузыря может быть полным и неполным. Оно может произойти как в сагиттальной, так и во фронтальной плоскости. Из всех вариантов удвоения мочевого пузыря наиболее частым является полное дублирование в сагиттальной плоскости с удвоением уретры. В литературе описано всего около 50 случаев полного удвоения мочевого пузыря [23].
При полном удвоении имеет место наличие двух мочевых пузырей, полностью разделенных брюшной складкой. Хотя размер и качество каждого пузыря могут быть разными, они обычно снабжены собственным мочеточником и дренируются через индивидуальную уретру. В редких случаях в одном мочевом пузыре может отсутствовать уретра. Это приводит к ипсилатеральной почечной дисплазии в результате полной обструкции. Оба мочевого пузыря могут обладать достаточным механизмом удержания мочи, но иногда данная функция может быть нарушена с одной стороны, что вызывает эпизоды недержания мочи [24].
При неполном удвоении имеет место наличие общей шейки мочевого пузыря и уретры для обоих пузырей. В ряде случаев при неполном удвоении перегородка между половинами мочевого пузыря может быть неполной, что приводит к сообщению их между собой – «двухкамерный» мочевой пузырь. Анатомическая структура при неполном удвоении сильно варьирует: в некоторых случаях имеется дуплексная шейка мочевого пузыря, но соединенный общий дистальный отдел уретры, а в других случаях – единственная шейка мочевого пузыря при удвоении камер мочевого пузыря [22, 23].
Удвоенный пузырь часто сочетается с удвоением наружных половых органов (до 90% случаев) и нижних отделов желудочно-кишечного тракта (до 50% случаев), с различными другими урологическими аномалиями (пузырно-мочеточниковый рефлюкс, дистопия или дисплазия почки), свищами между урогенитальным и желудочно-кишечным трактами 26.
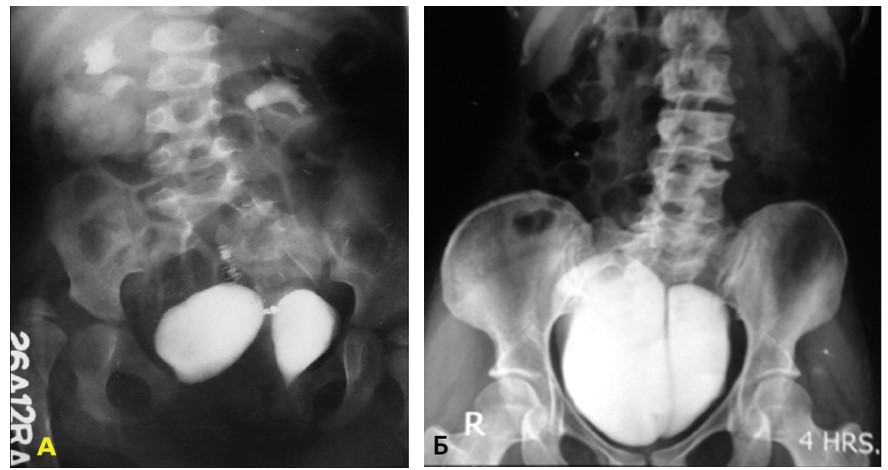
Из-за широкого спектра анатомических проявлений удвоения мочевых пузырей клиническое проявление и диагностика заболевания могут иметь различные временные сроки. При сопутствующих пороках развития желудочно-кишечного тракта или наружных половых путей диагноз часто устанавливают в период новорожденности. Однако у многих детей диагноз остается неизвестным до манифестации инфекции мочеполовых органов или эпизодов недержания мочи. Для диагностики указанной аномалии могут быть применены кариотипирование, УЗИ, экскреторная урография с нисходящей цистографией, ретроградная и микционная цистоуретрография, КТ, МРТ, видеоуродинамические и эндоскопические исследования (рис. 7).
Рис. 7. Экскреторная урография: А – полное удвоение мочевого пузыря; Б – неполное удвоение мочевого пузыря [27]
Fig. 7. Excretory urography: A – complete bladder duplication; B – incomplete bladder duplication [27]
Выбор лечения зависит от клинических признаков, а оперативное лечение должно быть строго индивидуализировано в зависимости от анатомического строения. Неполное удвоение может не потребовать хирургического лечения при удовлетворительном дренировании обеих половин мочевого пузыря через общую уретру, либо в зависимости от ситуации может быть удалена перегородка между двумя камерами и создан единственный мочевой пузырь. При полном удвоении оба пузыря могут быть объединены в один, если оба сфинктера полноценно удерживают мочу, а дистальные отделы уретры соединены между собой. Если один из сфинктеров неполноценно удерживает мочу, то шейка мочевого пузыря с соответствующей стороны может быть закрыта, а соединенная уретра иссечена. Во всех случаях первоочередными задачами лечения должны быть устранение обструкции любой формы и сохранение оптимальной функции почек, а достижение удержания мочи и косметическая реконструкция гениталий производятся во вторую очередь [6].
VI. Дивертикул мочевого пузыря
Представляет собой образование мешковидного выпячивания стенки мочевого пузыря наружу и чаще всего располагается на заднебоковой стенке мочевого пузыря, выше и латеральнее устья мочеточника. Врожденный (истинный) дивертикул содержит в своей стенке все слои мочевого пузыря, что отличает его от приобретенного (ложного) дивертикула, возникающего при инфравезикальной обструкции.
Частота встречаемости дивертикулов мочевого пузыря в популяции детей составляет 1,7% [28]. Наиболее частым вариантом дивертикула мочевого пузыря является парауретеральный дивертикул (дивертикул Хатча), который возникает в результате неполной мышечной поддержки вокруг места входа мочеточника в мочевой пузырь, что приводит к выпячиванию наружу слизистой оболочки мочевого пузыря вокруг устья мочеточника. Существуют еще первичные дивертикулы мочевого пузыря, которые могут развиваться в других местах мочевого пузыря и часто являются вторичными по отношению к врожденным заболеваниям соединительной ткани (синдромы Элерса-Данлоса, Вильямса или Менкеса) 29.
Большинство дивертикулов мочевого пузыря небольшие, бессимптомные и не требуют вмешательства. При больших размерах они плохо опорожняются и могут проявляться в виде двухэтапного мочеиспускания, когда вначале опорожняется мочевой пузырь, а после незначительной паузы – дивертикул. Постоянный застой мочи в дивертикуле способствует камнеобразованию и развитию хронического воспалительного процесса.
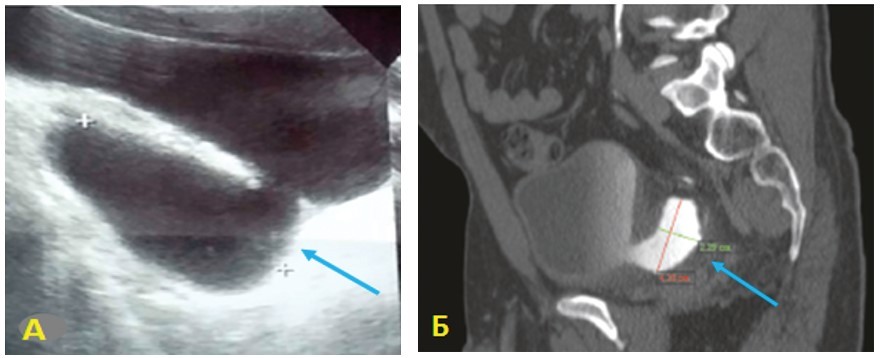
Диагноз устанавливается на основании УЗИ, цистографии, КТ, МРТ и цистоскопии (рис. 8).
Показаниями к дивертикулэктомии мочевого пузыря служат неподдающиеся консервативному лечению симптомы нарушения функции нижних мочевых путей, хронические рецидивирующие инфекции мочевыводящих путей, камни в дивертикуле, ухудшение состояния верхних мочевыводящих путей в результате обструкции или рефлюкса, карцинома или предраковые изменения 35.
VII. Экстрофия мочевого пузыря
Аномалия представляет собой отсутствие передней стенки мочевого пузыря и соответствующей части передней брюшной стенки. В образовавшемся дефекте определяется задняя стенка мочевого пузыря и устья мочеточников. Экстрофии мочевого пузыря сопутствуют отсутствие передней стенки уретры и симфиза, а также диастаз костей лонного сочленения, в результате чего наблюдается «утиная» походка ребенка. Выделяющаяся постоянно наружу моча омывает кожу промежности, половых органов и бедер, вызывая их мацерацию и изъязвление. При натуживании (смех, крик, плач, кашель) стенка мочевого пузыря выпячивается в виде шара, а выделение мочи усиливается. Слизистая оболочка мочевого пузыря гиперемирована, легко кровоточит. Постоянное соприкосновение слизистой оболочки мочевого пузыря и уретры с внешней средой способствует развитию хронического цистита и пиелонефрита 38.
Данная аномалия встречается у новорожденных с частотой 1:10 000-50 000, у мальчиков – в 2-6 раз чаще [6, 39, 40]. Риск возникновения экстрофии мочевого пузыря у последующих братьев и сестер составляет примерно 1%, а такой риск у детей, рожденных от родителей с указанным пороком, примерно в 500 раз выше относительно популяции в целом. Часто при экстрофии мочевого пузыря наблюдаются аномалии развития верхних и нижних мочевых путей, матки, влагалища, эписпадия, паховая грыжа, крипторхизм, выпадение прямой кишки и другие пороки 40.
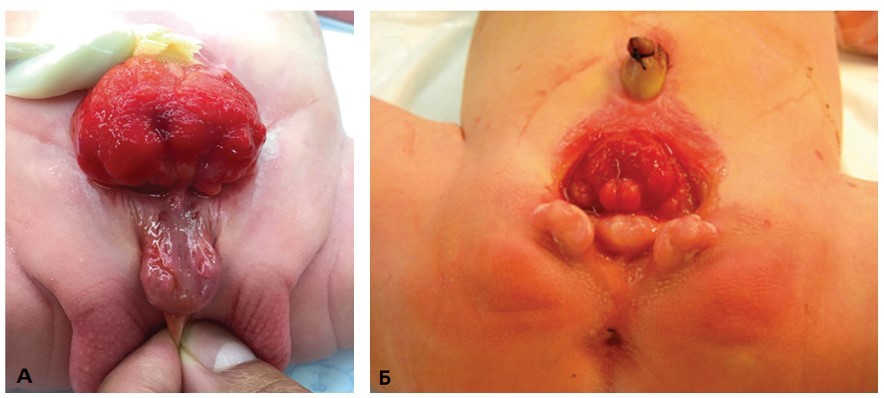
Диагностика экстрофии мочевого пузыря несложна – наличие порока устанавливают сразу после рождения при осмотре ребенка (рис. 9).
Рис. 9. Экстрофия мочевого пузыря: А – у мальчика; Б – у девочки [5]
Fig. 9. Bladder exstrophy: A – boy; Б – girl [5]
Возможна и внутриутробная диагностика данного порока развития. Характерным его ультразвуковым признаком служит отсутствие тени мочевого пузыря при серии последовательных обследований, т.е. отсутствие наполнения мочевого пузыря в период внутриутробного развития плода [42].
Лечение только оперативное, которое целесообразно провести в первые месяцы жизни ребенка, даже в первые 48 ч после рождения. Суть оперативного лечения заключается в сближении костей лонного сочленения, формировании передней стенки мочевого пузыря за счет местных тканей, сфинктера мочевого пузыря и пластике передней брюшной стенки. Такие методы, как аллопластика стенки мочевого пузыря и кишечная деривация мочи, в настоящее время проводятся редко. Коррекцию эписпадии, которая присутствует при экстрофии мочевого пузыря, проводят в более поздние сроки – после двух лет жизни. В большинстве наблюдений после первого этапа оперативного лечения не удается добиться полного удержания мочи, поэтому только после ряда последующих операций удается обеспечить полное удержание мочи 46.
VIII. Контрактура шейки мочевого пузыря (болезнь Мариона)
Редкая аномалия, которая представляет собой избыточное развитие соединительной ткани в подслизистом и мышечном слоях шейки мочевого пузыря. Проявление заболевания существенно зависит от выраженности фиброзных изменений в области шейки мочевого пузыря и связанных с ними обструктивных нарушений. Симптомы могут варьировать от незначительного затруднения мочеиспускания до развития острой или хронической задержки мочи. В качестве возможных осложнений данного порока развития могут быть выделены хронический пиелонефрит, формируются пузырно-мочеточниковый рефлюкс, уретерогидронефроз и хроническая почечная недостаточность. Для диагностики используются такие методы, как уретроцистография, урофлоуметрия в сочетании с цистоманометрией, уретроцистоскопия с биопсией шейки мочевого пузыря (рис. 10). При незначительной степени выраженности заболевания может быть использовано периодическое бужирование уретры, а при более тяжелых случаях рекомендуется трансуретральное рассечение или иссечение рубцовых тканей, а также открытая V-образная пластика шейки мочевого пузыря [36, 48].
ЗАКЛЮЧЕНИЕ
В данной статье в лекционной форме достаточно подробно освещены сведения, касающиеся основных вопросов терминологии, классификации и эпидемиологии наиболее часто встречающихся врожденных аномалий мочевого пузыря. Изложены принципы современных подходов к диагностике и лечению при этих пороках развития. При этом все рассматриваемые варианты аномалий были проиллюстрированы данными лучевых методов диагностики либо изображениями внешнего вида таких наблюдений.
Представленный материал может быть рекомендован для использования в практической деятельности врачей-специалистов разного профиля, в образовательном процессе медицинских вузов при подготовке студентов различных специальностей, кадров высшей квалификации по программам ординатуры и научнопедагогических кадров в аспирантуре, при последипломном обучении врачей по программам повышения квалификации и профессиональной переподготовки по специальности «Урология», а также в научно-исследовательских учреждениях при проведении научных исследований.