Лопатки на разном уровне как исправить
Нарушение осанки у детей
Содержание статьи
Нарушение осанки у детей – это патологическое состояние позвоночника, при котором меняется его нормальное физиологическое положение. Деформации могут быть от рождения либо появляться в процессе роста и развития опорно-двигательного аппарата. Запущенные формы заболевания приводят к серьезным осложнениям, поэтому требуют своевременной комплексной терапии для восстановления правильной позиции костных структур.
Общее описание патологии
Согласно статистике, такая болезнь встречается крайне часто. Процент заболевших растет по мере взросления. Если у малышей до трех лет патологию диагностируют всего в 2%, то в дошкольном и школьном возрасте от нее уже страдает более 33% детей, а среди подростков заболевание диагностируют и вовсе в 67% случаев.
Причины нарушения осанки у детей
Как мы уже упоминали, деформации бывают врожденными и приобретенными. Причем 90-95% случаев относятся именно ко второй группе. Предпосылки нарушения влияют на симптоматику и особенности течения патологии.
К врожденным причинам относятся такие факторы:
Некоторые врожденные отклонения могут корректироваться самостоятельно в процессе роста организма. Но лишь при условии, что ребенок абсолютно здоров. В ином случае патологии прогрессируют, вызывают искривление осанки и тяжелые формы деформаций.
К причинам приобретенного искривления относятся:
Виды нарушения осанки у детей
Врачи прибегают к следующей классификации искажений:
Специалисты также выделяют три степени тяжести искривления:
Симптомы

Обнаружить нарушения у малышей легко по складкам под ягодицами, а также по положению ключиц и сосков. Они должны быть симметричными и находиться на одном уровне.
Осмотр сбоку позволит заметить сутулость или круглую спину. Самый простой тест заключается в том, чтобы поставить ребенка к стене спиной. Ровной плоскости должны коснуться затылок, лопатки, ягодицы и голени. После этого нужно сделать шаг вперед. Если отклонения есть, они сразу станут видны.
Распознать наличие у ребенка нарушений осанки позволяют также наиболее очевидные признаки патологии:
Дети с такими нарушениями страдают от вялости, апатии, анемии и плохой памяти. Они часто болеют простудными заболеваниями, пневмониями, бронхитами. Поступают жалобы на боли в спине и голове, плохое зрение.
Диагностика

Один из наиболее эффективных методов диагностики нарушений – это тест Адамса. Чтобы его провести, нужно просто наклонить пациента туловищем вперед. Благодаря этому врач определит степень скручивания и состояние позвоночных изгибов, которые помогают выявить сколиоз.
Лечение
Клинические рекомендации при выявлении нарушений носят комплексный характер. Главная цель терапии – сформировать крепкий мышечный корсет и разработать правильный стереотип положения корпуса. Для этого назначают:
Меры профилактики нарушений осанки у детей
Терапия искажений осанки требует много времени и усилий. Гораздо проще предотвратить болезнь. Ведь чтобы сохранить костные структуры здоровыми, достаточно приучать ребенка к:
Источники:
Нарушения осанки у детей: симптомы и лечение
Нарушения осанки у детей сегодня диагностируются все чаще, а показатели медицинской статистики не позволяют не задумываться о серьезности проблемы. Ведь различные проблемы с осанкой обнаруживаются у 15—17% дошкольников, у 33% учеников средней школы и у 67% старших школьников! Это чревато не только возникновением эстетических недостатков, но и появлением головных болей, дискомфорта в грудной клетке и спине, а также развитием астеновегетативного синдрома. Поэтому подобные патологии требуют как можно более раннего диагностирования и лечения, пока деформации не стали необратимыми и не спровоцировали осложнений.
Астеновегетативный синдром – расстройство работы нервной системы, сопровождающееся медленно прогрессирующим ухудшением памяти, снижением внимательности, быстрой утомляемостью и нарушениями сна.
Причины нарушений осанки у детей
Нарушением осанки у детей называют разного рода привычные для ребенка положения спины, отличающиеся от прямого. Это приводит к деформации позвоночника в различных плоскостях, в том числе усугублению физиологических изгибов в поясничном и шейно-грудном отделах позвоночника.
Деформации могут быть врожденными или приобретенными. Но если первые обусловлены образованием лишних позвонков или клиновидными деформациями еще во внутриутробном периоде и встречаются только в 5–10% случаев, то вторые составляют подавляющее большинство и развиваются под влиянием негативных факторов в течение жизни.
Наиболее часто причины нарушения осанки у детей заключаются в:
В результате этого некоторые мышцы спазмируются, а другие наоборот чрезмерно расслабляются. Позвоночник начинает деформироваться, что усугубляет ситуацию.
Наиболее подвержены возникновению нарушений осанки дети астенического телосложения (узкие плечи и грудь, длинные и тонкие руки и ноги, слабовыраженная мышечная ткань, худощавость).
Также в роли факторов, способствующего возникновению нарушений осанки могут выступать заболевания разного рода:
Нарушения осанки у детей также могут формироваться в течение первых лет жизни на фоне постоянного ношения младенца на одной руке, использования ходунков, раннего высаживания и других факторов.
В легких случаях нарушения осанки у детей можно полностью исправить. Но в запущенных ситуациях они приводят к:
Виды и симптомы нарушений осанки у детей
Нарушения осанки могут быть разных видов, что определяет дальнейшую тактику лечения. Это:
Нарушения осанки могут быть разной степени выраженности. Различают 4 степени, среди которых для 1-й характерны незначительные отклонения от нормы, а для 4-й – очень выраженные. В последнем случае деформации исправляются только с помощью операции.
Заподозрить наличие проблем с осанкой можно по возникновению следующих признаков:
Если родители замечают хотя бы один из этих признаков у ребенка, им следует немедленно обратиться к неврологу, ортопеду или вертебрологу. Врач проведет профессиональный осмотр ребенка и при необходимости назначит инструментальные методы исследования (рентген, КТ, МРТ), что поможет точно определить степень деформации и причину изменения осанки у ребенка.
Лечение нарушений осанки у детей
После установления точной причины возникновения нарушения осанки у детей разрабатывается тактика терапии, характер которой во многом зависит от поставленного диагноза. Если органические нарушения в строении позвоночника еще не возникли, а присутствует лишь плохая привычка сутулиться, лечение заключается в ее искоренении. При этом большая роль отводится родителям, которым требуется постоянно следить за ребенком и без психологического давления обращать его внимание на необходимости удерживать спину прямой, а также строго придерживаться других рекомендаций врача.
Если же причина кроется в развитии заболеваний, терапия будет более сложной и многогранной. Она будет направлена не только на улучшение осанки, но и на устранение причин, повлекших за собой деформацию позвоночника, что может требовать также применения различных медикаментов. Но, к счастью, в большинстве случаев исправить нарушение осанки у детей можно без помощи хирургов. Главное, найти хорошего специалиста и неуклонно следовать его рекомендациям.
Основными компонентами лечения являются:
При необходимости ребенку назначают ношение ортопедического корсета. Он будет поддерживать позвоночник в правильном положении и препятствовать усугублению уже имеющейся деформации. Благодаря ему родители могут немного ослабить контроль над положением спины ребенка, так как корсет не позволит сутулиться и горбиться. Для каждого ребенка ортопедический корсет подбирается индивидуально. При незначительных искривлениях используют модели из эластичных материалов с крепкими липучками, а при более выраженных деформациях – жесткие ортезы, изготовляемые индивидуально.
Также важно разработать и придерживаться правильного режима дня ребенка и обеспечить его полноценным питанием. Необходимо подбирать обувь в соответствии с размером ноги, а не на вырост. Она, как и матрас и подушка для сна, должна быть ортопедической. Детям важно создать условия для полноценной физической активности и занятий спортом, а также организовать рабочее место школьника в соответствии с его ростом.
Лечебная физкультура – один из самых доступных и действенных способов исправления дефектов осанки у детей. Основной задачей ЛФК является укрепление мышечного корсета, в результате чего он будет обеспечивать более крепкую поддержку позвоночнику и способствовать удержанию его в правильном положении.
Для каждого ребенка комплекс лечебной гимнастики разрабатывается врачом индивидуально. При этом во внимании принимается вид деформации, возраст пациента, уровень его физической подготовки и имеющиеся сопутствующие заболевания, который могут стать противопоказанием для выполнения определенных упражнений.
Занятия рекомендуется проводить под контролем специалиста. Для этого формируются отдельные группы, посещая которые ребенок и его родители научатся правильно выполнять каждое предложенное упражнение так, чтобы оно приносило пользу, а не вред. Во время занятий лечебной физкультурой не допускаются резкие движения, сильные скручивания и большие силовые нагрузки.
У детей школьного возраста хорошие результаты дают занятия на гребном тренажере, велотренажере, а также специальных гимнастических комплексах.
Ребенок должен понимать, что при малейшем возникновении дискомфорта в спине, он должен сообщать об этом инструктору. Если причина болевых ощущений кроется не в неправильной тактике выполнения упражнения, необходимо обратиться к врачу для проведения обследования и коррекции программы ЛФК.
Эффективность лечебной гимнастики напрямую зависит от регулярности и правильности выполнения упражнений. После того как ребенок и родители прочно усвоят методику каждого из них, допускается продолжать занятия дома самостоятельно. Важно ежедневно уделять внимание лечебной физкультуре, тогда красивая и статная осанка выработается значительно быстрее.
С определенной периодичностью ребенка нужно показывать лечащему врачу, чтобы он смог оценить эффективность лечебной гимнастики.
Лечебный массаж
Лечебный массаж подразумевает разогревание, разминание и растирание мышц спины и плечевого пояса. Это способствует улучшению крово- и лимфотока, расслаблению чрезмерно тонизированных мышц и напряжению слишком расслабленных. Это приводит к ускорению восстановления правильной анатомии позвоночного столба.
Мануальная терапия
Мануальная терапия – один из самых эффективных методов коррекции нарушений осанки у детей. Поскольку детские суставы сохраняют высокую подвижность, а позвоночник гибкость, с помощью грамотного воздействия руками удается быстро восстановить нормальное положение позвонков, устранить функциональные блоки и добиться стойкого улучшения осанки.
Но поскольку в отличие от лечебного массажа мануальная терапия предполагает работу непосредственно с позвоночником, она требует от специалиста высокого уровня квалификации, что подтверждается соответствующими дипломами, сертификатами и лицензиями. Важно со всей ответственностью подойти к выбору врача, так как неправильный подбор и выполнение приемов мануальной терапии чревато ухудшением состояния ребенка и усугублением деформаций позвоночника.
Опытный мануальщик владеет массой различных приемов и методик, в том числе авторской методикой Гриценко, а также непременно знает, как их применять с максимальной пользой для пациента. Благодаря курсу сеансов мануальной терапии удается не просто добиться восстановления правильной осанки, но и:
Гидротерапия
Гидротерапия подразумевает проведение различных водных процедур, которые обеспечивают активизацию кровообращения и питания тканей, а также оказывают спазмолитическое, противовоспалительное и регенеративное действие. В рамках гидротерапии могут применяться общие терапевтические ванны с добавлением в воду лечебных веществ, талассотерапия, лечебный душ, аквааэробика и пр.
Положительное влияние на состояние позвоночника и считается лучшим способом профилактики возникновения нарушений осанки. При уже имеющейся деформациях хребта рекомендуется посещать бассейн не реже 2—3 раз в неделю. Занятия с тренером также помогут ребенку научиться плавать и дополнительно принесут море удовольствия, что поможет воспринимать тренировки не как лечение, а как игру.
Физиотерапия
Чаще всего при нарушениях осанки у детей назначаются курсы:
Количество и периодичность процедур, а также их сочетание определяется опять же таки строго индивидуально. Но важно пройти полный комплекс физиотерапии, чтобы получить стойкий и выраженный эффект.
Таким образом, с нарушением осанки у ребенка может столкнуться каждый родитель. Но важно не закрывать глаза на проблему, а при первых же признаках ее возникновения обращаться к специалистам и принимать меры для ее ликвидации. В большинстве случаев, а именно в 98%, при ранней диагностике и точном соблюдении рекомендаций невролога, ортопеда или вертебролога правильно организованный лечебно-двигательный режим позволяет добиться полной коррекции нарушений осанки. В запущенных же случаях все же может потребоваться хирургическое вмешательство.
Лордоз позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Лордоз позвоночника – это изгиб вперед позвоночного столба, формирующийся в шейном и поясничном отделах. Выделяют физиологический — является незначительным прогибом спины, характеризующийся естественной сглаженностью. Врожденный или приобретенный патологический — сильно выдающийся вперед. Признаки выраженного лордоза — нарушение осанки, боли в спине. Диагностика основана на физикальном осмотре, проведении исследования. Лечение консервативное, в редких случаях применяют хирургическое вмешательство.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 26 Мая 2021 года
Содержание статьи
Причины лордоза
Условно причины развития патологии делят на группы.
Последствия заболеваний и травм — искривление вызывают инфекционные и воспалительные костные болезни, связанные с дефицитом кальция и нарушениями формирования хрящевой ткани, опухоли, ушибы, вывихи позвонков или переломо-вывихи.
Возрастные, либо изменения связанные с вынашиванием плода — стремительный рост скелета ребенка с отставанием развития мышечной массы, половое созревание и рост в подростковом периоде, крупноплодная или многоплодная беременность у девушек и женщин, врожденные аномалии.
Возрастные дегенеративные изменения при остеоартрозе.
Влияние неправильного образа жизни — недостаток движения и избыточный вес, несбалансированное питание, приводящее к дефициту витамин и микроэлементов, соблюдение длительной неподвижности.
Причины также кроются в недостаточной поддержке позвоночника мышечным корсетом.
Симптомы
Симптомы патологии отличаются в зависимости от локализации искривления. Общие признаки – аномальный прогиб поясницы и выгнутая спина, впалая грудина и выпирающий живот, выдвинутые плечи и шея. Лордоз шейного отдела проявляется:
При лордозе поясничного отдела выделена следующая симптоматика:
Вовремя замеченные симптомы, проведенные диагностика и лечение снижают риск необратимых изменений.
Классификация лордоза
По клиническому течению выделяют следующие типы лордоза:
По степени выраженности делят на гиперлордоз – сильное отклонение и гиполордоз – незначительное изменение угла изгиба.
По причине развития:
По локализации – шейный, поясничный. Редко у детей младшего возраста встречается лордоз грудного отдела позвоночника. При прогрессировании деформации патология приводит к инвалидности, неспособности самостоятельно передвигаться. При начальной стадии лордоза позвоночника проводят лечение консервативное.
Как диагностировать
Постановка диагноза происходит по результатам физикального осмотра, измерения степени отклонения, физиологических тестов, заключений КТ, МРТ и рентгенографии. В некоторых случаях необходимо контрастное усиление. По итогам обследования выбирают эффективный вариант терапии.
Болезнь Шпренгеля
Высокое стояние лопатки
Врожденное высокое стояние лопатки (болезнь Шпренгеля) является лишь внешним проявлением заболевания, поражающего одновременно плечевой пояс, позвоночник и ребра.
Нередко лопатка связана с позвоночником или ребром рубцовым, хрящевым или костным тяжем. Ключица на стороне поражения укорочена.
Сложное сочетание аномалий развития и своеобразие каждого случая определено этиологическим моментом, действующим в самом раннем периоде утробного развития при дифференцировке органов. Это подтверждается наличием у пациентов с болезнью Шпренгеля других аномалий развития (искривления позвоночника, шейные ребра, кривошея, аномалии внутренних органов и др.).
Болезнь Шпренгеля встречается не часто (от 0,4 до 0,9 % всех пороков развития опорно-двигательной системы).
Анатомо-физиологические особенности
Лопатка при высоком стоянии обычно меньших размеров, в некоторых случаях наблюдают резкие изгибы верхнего края лопатки кпереди, что существенно отражается на функции конечности: лопатка оказывается как бы «сидящей» на I ребре и заклинивается между ним и ключицей, ограничивая поднятие руки выше горизонтального уровня. Лопатка располагается выше своего уровня, приближена к позвоночнику и повернута вокруг сагиттальной оси так, что ее медиальный край составляет с позвоночником угол, открытый кверху.
Классификация и диагностика
При наличии костных образований между лопаткой и позвоночником движения плеча, особенно подъем, резко ограничены из-за отсутствия подвижности лопатки (рис. 45.18). Во всех случаях при наличии костных образований между лопаткой и позвоночником имеются выраженные изменения в мышцах. В некоторых случаях тяжелые формы высокого стояния лопатки сопровождаются изменениями со стороны ребер, что создает еще больше препятствий для движения.
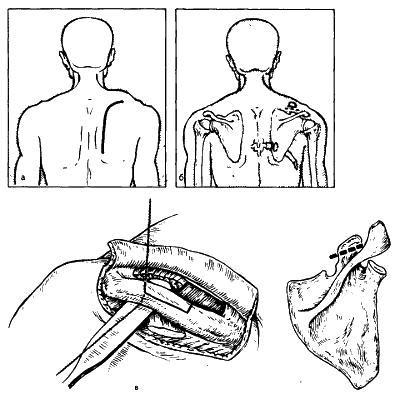
Рис. 45.18. Высокое стояние лопатки (а) и ограничение отведения плеча (б) при болезни Шпренгеля
В зависимости от тяжести поражения мышц, наличия омовертебральной кости, сопутствуюших деформаций ребер различают мышечную и костную формы заболевания.
Костная форма. Одинаково часто встречаются правостороннее и левостороннее поражения. Все костные формы относят к тяжелым, в ряде случаев функциональные нарушения более грубые, чем при мышечной форме. Уровень расположения лопаток превышает норму на 6-12 см. Лопатка уменьшена в размерах, но в отличие от мышечных форм более широкая. Между внутренним краем лопатки и позвоночником имеются костные образования разной длины и формы. Омовертебральная кость соединяется с поперечным отростком нижнего шейного или верхнегрудного позвонков.
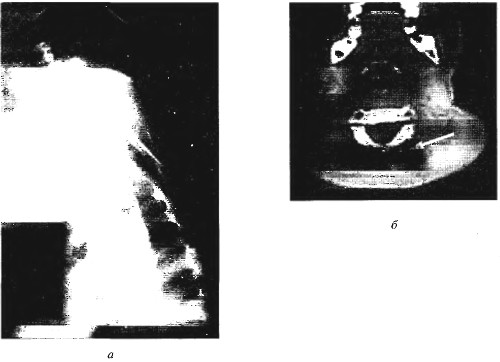
Рентгенография плечевого пояса не только подтверждает наличие патологии, но и позволяет выявить омовертебральную кость (рис. 45.19, а), деформацию ребер и позвоночника. Более детальное отображение омовертебральной кости, ее отношение к позвоночнику и лопатке можно получить с помощью КТ (рис. 45.19, б).
Электромиографическое исследование дает информацию о состоянии мышц плечевого пояса (от снижения биоэлектрической активности до ее отсутствия вследствие атрофии и рубцового перерождения мышечной ткани).
Рис. 45.19. Омовертебральная кость на рентгенограмме (а) и компьютерной томограмме (б)
Лечение
Единственным методом лечения средних и тяжелых форм болезни Шпренгеля является оперативный. Консервативное лечение не приводит к хорошему результату. В зависимости от формы и тяжести заболевания методы операции можно разделить на три группы:
Оптимальным для оперативного лечения болезни Шпренгеля считают возраст 4-6 лет. Операции в более раннем возрасте связаны с техническими трудностями из-за незавершенного формирования костно-мышечных структур. В более старшем возрасте успевают развиться и быстро прогрессируют вторичные деформации с нарушением правильного развития плечевого пояса. Кроме того, с возрастом увеличивается риск послеоперационных осложнений, вплоть до паралича плечевого сплетения.
Операция по Гюку
Доступ к лопатке осуществляют дугообразным или крючкообразным разрезом вдоль верхнего и позвоночного краев лопатки (рис. 33, а).
Обнажают трапециевидную мышцу несколько отступя медиально от вертебрального края лопатки и отсекают верхнюю порцию ее от spina scapulae. От вертебрального края лопатки отсекают ромбовидные мышцы и от верхнемедиального угла m. levator scapulae. При этом перевязывают проходящую здесь нисходящую ветвь a. transversa colli.
Через лопатку у вертебрального края несколько ниже spina scapulae и в области нижнего угла проводят проволочные швы. Верхним прошивают межостистую связку соответственно уровню низведения лопатки, а нижний поднадкостнично обводят вокруг VII ребра, необходимый участок которого предварительно обнажают. Концы проволоки берут на зажимы (рис. 33, б, в).
Отсечение мышц еще не обеспечивает необходимой мобилизации лопатки. Ее удерживает, в частности, укороченная ключица. Закрыв влажными салфетками рану на спине, больного поворачивают на бок и линейным разрезом обнажают среднюю треть ключицы, которую Z-образно. рассекают. После необходимого для низведения лопатки удлинения ключицы осуществляют остеосинтез ее. Рану зашивают. Больного снова поворачивают на живот. Лопатку низводят и завязывают проволочные швы. Рану зашивают послойно наглухо. Очень важно хорошо сшить трапециевидную мышцу, нижние пучки которой активно удерживают лопатку в низведенном положении.
В настоящее время, когда в распоряжении хирурга имеются специальные лавсановые ленты, для фиксации лопатки лучше применять тонкую крупноячеистую ленту, которую не нужно в дальнейшем удалять, в то время как проволока после сращения ключицы подлежит удалению.
Операция по Терновскому
В отличие от способа Гюка операция по Терновскому осуществляется из одного заднего доступа, без удлинения ключицы. После рассечения трапециевидной мышцы и отсечения от вертебрального края лопатки ромбовидных мышц, а от верхнемедиального угла т. levator scapulae подходят к основанию клювовидного отростка. Нужно проявлять большую осторожность, чтобы не повредить лежащие вблизи основания последнего а. и п. suprascapulares.
За клювовидный отросток подводят элеватор и с помощью долота или кусачек Листона осуществляют остеотомию (рис. 33, г). После этого лопатка, если разъединены сращения ее с ребрами или позвоночником, может быть низведена. Фиксацию лопатки проводят шелковыми нитями, прошитыми через лопатку в области угла ее, к IV и VIII ребрам. Последние на сооответствующем участке предварительно поднадкостнично скелетируют.
В тех случаях, когда сращения лопатки с ребрами и позвоночником трудно разъединить, можно прибегнуть к методу, предложенному Konig,— продольной остеотомии вертебрального края лопатки и скреплению отломков после низведения лопатки.
После операции больному накладывают торакобрахиальную гипсовую повязку с отведенной почти до горизонтали верхней конечностью. Срок фиксации зависит от характера операции: если она не включала остеосинтез ключицы или лопатки, то достаточно 4 недели, а, если же был сделан остеосинтез, то 6 недель. Очень важно рано, уже через несколько дней после операции, начать лечебную гимнастику: ритмичное синхронное с противоположной стороной сокращение мышц плечевого пояса с тенденцией к опусканию лопаток.