За что отвечает паратгормон
Паратгормон
Паратгормон (паратиреоидный гормон, паратирин, ПТГ, parathyroid hormone, PTH) – биологически активное гормональное вещество, выделяемое околощитовидными железами. Паратгормон регулирует уровень кальция и фосфора в крови.
Поводом для исследования крови на уровень этого гормона являются нарушение концентрации кальция и (или) фосфора плазмы крови.
Паратгормон вырабатывается в области паращитовидных желез, является особой белковой молекулой и принимает активное участие в обмене кальция, и опосредованно – фосфора. Уровень гормона зависит от количества ионов кальция в крови – чем ниже уровень кальция, тем активнее паращитовидными железами выделяется этот гормон. Основной его функцией в организме является:
Уровень гормона колеблется в течение суток, что связано с физиологическими особенностями обмена кальция и биоритмами человека, максимальная концентрация гормона достигается к 3-м часам дня, минимальная – в 7 утра.
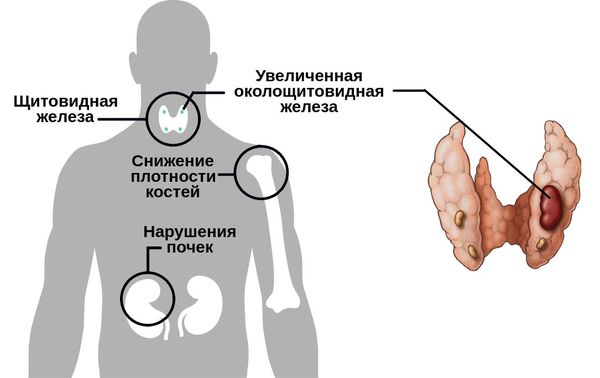
Если нарушено выделение паратгормона, то страдает фосфорно-кальциевый обмен организма, так как происходит потеря кальция почками, нарушение его всасывания кишечником и вымывание из костей.
При избытке паратгормона возникает замедление формирования костной ткани, в то время как старые костные балки активно рассасываются, что приводит к размягчению костей (остеопорозу). Плотность костей и их прочность снижается, что грозит частыми переломами, при этом уровень кальция в крови будет повышенным, так как кальций под действием гормона вымывается в плазму.
Страдают почки из-за повышения в них солей фосфора, возникает склонность к камнеобразованию, а в кишечнике и желудке возникает язвообразование из-за кальциноза сосудов и нарушения кровообращения.
При подозрении на патологию паращитовидных желез и нарушения обмена паратгормона проводят анализ крови на уровень этого гормона. Показания для проведения исследования:
Подготовка к исследованию
Для анализа берут кровь из вены, утром, натощак, последний прием пищи должен быть не позднее восьми часов до сдачи анализа. За трое суток стоит отказаться от физических нагрузок, приема алкоголя, в день исследования – отказаться от курения. Перед сдачей анализа необходимо полчаса посидеть в спокойном состоянии.
Паратиреоидный гормон, интактный
Паратиреоидный гормон (ПТГ) – полипептидный гормон, который синтезируется паращитовидными железами и играет важную роль в регуляции уровня кальция и фосфора в организме.
Паратгормон, паратирин, ПТГ.
Parathyroid hormone, intact PTH, parathormone, parathyrin.
Пг/мл (пикограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Паратиреоидный гормон (ПТГ) вырабатывается паращитовидными железами, расположенными попарно на задней поверхности каждой из долей щитовидной железы. Интактный ПТГ (цельная молекула гормона) состоит из 84 аминокислот, имеет короткий период полужизни (около четырех минут) и является главной биологически активной формой гормона. У его N- и C-терминальных фрагментов период существования более длительный, их активность и метаболизм изучаются.
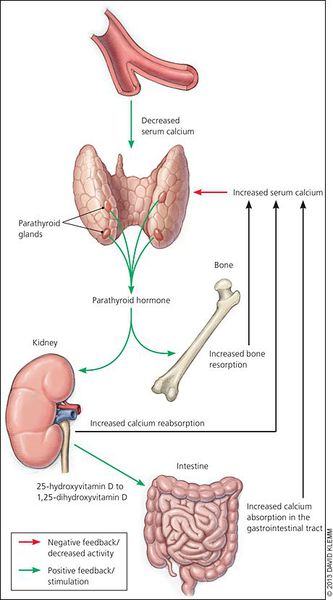
ПТГ играет важную роль в регуляции фосфорно-кальциевого обмена и обеспечивает поддержание стабильной концентрации кальция и фосфора во внеклеточной жидкости. Уровень ПТГ тесно связан с количеством кальция, витамина D, фосфора, кальция, магния в организме, регуляция его секреции осуществляется по принципу обратной связи. При снижении концентрации кальция в крови (гипокальциемии) выделение ПТГ паращитовидными железами усиливается, а при повышении (гиперкальциемии) – наоборот, снижается. Данные механизмы направлены на поддержание стабильного уровня кальция в крови. Повышение ПТГ способствует активации остеокластов, резорбции костной ткани и высвобождению кальция из костей, усиливает всасывание кальция из кишечника, задерживает выделение кальция почками и ингибирует обратную реабсорбцию фосфора. Антагонистом ПТГ является гормон кальцитонин, секретируемый С-клетками щитовидной железы. В норме при достижении нормальной концентрации кальция в крови продукция ПТГ снижается.
При патологии и избыточном синтезе ПТГ (гиперпаратиреозе) развивается гиперкальциемия, гиперфосфатурия, генерализованный остеопороз, кальцификация сосудов, поражение слизистой желудочно-кишечного тракта. Недостаточная секреция ПТГ (гипопаратиреоз) сопровождается гипокальциемией и гиперфосфатемией, может привести к судорогам, тетании.
Важно одновременно оценивать уровень свободного, или ионизированного, кальция в крови и ПТГ с учетом клинических проявлений и результатов других лабораторных и инструментальных исследований, это позволяет провести дифференциальную диагностику очень схожих патологических состояний и разработать правильную тактику лечения.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Возраст
Референсные значения
Уровень ПТГ оценивается совместно с уровнем кальция крови.
Нормальный уровень ПТГ при низком кальции в крови – признак гипопаратиреоза (недостаточного синтеза ПТГ паращитовидными железами). Высокий ПТГ и повышенная концентрация кальция в крови указывают на гиперпаратиреоз.
Причины повышения уровня паратиреоидного гормона
Причины снижения уровня паратиреоидного гормона
Что может влиять на результат?
Кто назначает исследование?
Эндокринолог, терапевт, онколог, ревматолог, ортопед, травматолог.
Литература
Подписка на новости
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
Что такое гиперпаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., терапевта со стажем в 27 лет.
Определение болезни. Причины заболевания
Гиперпаратиреоз — это эндокринное заболевание, развивающееся при чрезмерном количестве паратиреоидного гормона (паратгормона) в организме, который выделяется околощитовидными железами.
Существуют разные формы данного нарушения.
Первичный гиперпаратиреоз помимо нарушения околощитовидных желёз и избыточного выделения паратиреоидного гормона сопровождается верхне-нормальным или повышенным содержанием кальция в крови. Среди эндокринных заболеваний он встречается довольно часто: по распространённости эта форма гиперпаратиреоза находится на третьем месте после сахарного диабета и патологий щитовидной железы.
Ежегодная заболеваемость первичной формой составляет около 0,4–18,8% случаев на 10000 человек, а после 55 лет — до 2% случаев. [6] [12] У женщин эта патология возникает чаще, чем у мужчин — примерно 3:1. Преобладающее число случаев первичного гиперпаратиреоза у женщин приходится на первое десятилетия после менопаузы.
Первичный гиперпаратиреоз может быть как самостоятельным заболеванием, так и сочетаться с другими наследственными болезнями эндокринной системы. [1] [12] Он проявляется многосимптомным поражением различных органов и систем, что приводит к значительному снижению качества жизни с последующей инвалидизацией, а также к риску преждевременной смерти.
Причины возникновения связаны с развитием в одной или нескольких околощитовидных железах таких патологий, как:
В 5% случаев на возникновение первичного гиперпаратиреоза влияет наследственность.
При вторичном гиперпаратиреозе кроме общих клинических признаков заболевания отличается снижением кальция и повышением фосфора в крови. Эта форма болезни обычно развивается как реакция компенсации и сочетает в себе усиленный синтез паратгормона и изменения в паращитовидных железах. Как правило, обнаруживается при синдроме недостаточного всасывания кальция в тонком кишечнике, дефиците витамина D и хронической почечной недостаточности.
Третичный гиперпаратиреоз развивается в случае аденомы околощитовидной железы и повышенном выделении паратгормона в условиях длительного вторичного гиперпаратиреоза.
Псевдогиперпаратиреоз развиваться п ри других злокачественных опухолях, которые способны продуцировать вещество, похожее на паратгормон.
Симптомы гиперпаратиреоза
Гиперпаратиреоз протекает длительно и бессимптомно и может быть выявлен случайно во время обследования по поводу другого заболевания.
У пациентов с гиперпарат иреозом одновременно возникают симптомы поражения различных органов и систем: язва желудка, остеопорозные проявления, мочекаменная и желчнокаменная болезни и другие. При пальпации шеи в зоне паращитовидных желёз можно нащупать достаточно большую “аденому”.
Развивается быстрая утомляемость при физической повседневной нагрузке, мышечная слабость, ноющая головная боль, затруднение при ходьбе (особенно во время подъёма по лестнице или при преодолении больших расстояний), формируется как бы переваливающаяся походка.
У большинства людей с гиперпаратиреозом нарушено восприятие и память, они эмоционально неуравновешенны, тревожны, депрессивны.
При опросе пациенты с подозрением на нарушение функции околощитовидных желёз обычно жалуются на:
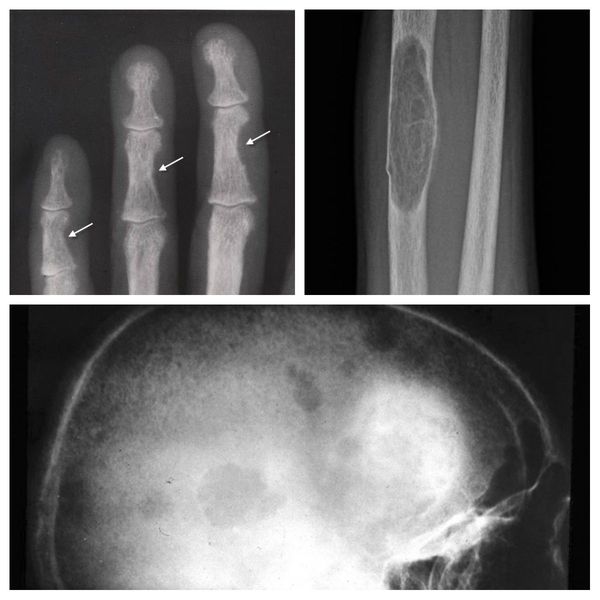
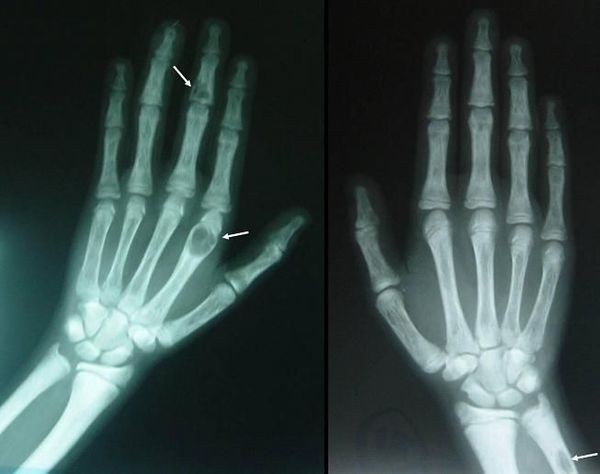
Если патологический процесс в костях продолжает развиваться, это может стать причиной расшатывания и выпадения здоровых зубов, а также деформации костей скелета, в связи с которой пациенты становятся ниже ростом. Возникающие переломы очень медленно восстанавливаются, часто с деформациями р ук и ног и образованием непрочных суставов. На конечностях появляются кальцинаты — результат отложения солей.
У женщин с повышенной функцией щитовидной железы в менопаузе риск костных осложнений возрастает.
В большинстве случаев первые проявления гиперпаратиреоза сопровождаются:
При развитии поражения сосудов в виде кальциноза и склероза нарушается питание тканей и органов, а повышенный уровень кальция в крови способствует развитию и ухудшению ишемической болезни сердца.
Гиперпаратиреоз с нехарактерными симптомами и постепенным началом часто сопровождается:
Патогенез гиперпаратиреоза
Кальций является важным компонентом, который влияет на прочность костей и обменные процессы в организме. В норме уровень кальция, а также фосфора поддерживает паратгормон, выделяемый околощитовидными железами.
При аденоме или ином нарушении этих желёз взаимосвязь кальция и паратгормона нарушается: если раньше повышенное содержания кальция сдерживало уровень паратгормона, то теперь развивается дефект рецепторов, чувствительных к кальцию, которые расположены на поверхности главных клеток паращитовидных желёз.
В связи с этим в организме происходит ряд нарушений:
При избытке паратгормона усиливается выведение из костной ткани кальция и фосфора. Клинически это проявляется изменениями в костях: их искривлением и размягчением, возникновением переломов. При этом уровень кальция в костях снижается, а его уровень в крови заметно увеличивается, т. е. возникает гиперкальциемия. Она проявляется мышечной слабостью, избыточным выделением минералов с мочой при усиленном мочеиспускании и постоянной жаждой, что приводит к почечнокаменной болезни и нефрокальцинозу — накоплению и отложению солей кальция в главной ткани почек. Также избыток кальция в крови становится причиной нарушения тонуса сосудов и возникновения артериальной гипертензии. [1] [12]
У пациентов с первичным гиперпаратиреозом часто наблюдается острая нехватка витамина D, а после оперативного лечения заболевания повышается вероятность развития синдрома голодных костей — последствия гиперкальциемии. [15]
Классификация и стадии развития гиперпаратиреоза
Как уже говорилось, бывает первичный, вторичный и третичный гиперпаратиреоз. При этом первичную форму заболевания разделяют на три вида:
Согласно МКБ 10, выделяют четыре формы заболевания:
Другая классификация гиперпаратиреоза, опубликованная в 2014 году, по степени выраженности симптомов разделяет заболевание на три формы:
В зависимости от того, какие именно органы или системы поражены, выделяют:
Осложнения гиперпаратиреоза
Длительное течение заболевания сказывается на формировании костей. Так, н а поздних стадиях вовремя не диагностированного гиперпаратиреоза наблюдаются:
Самое тяжёлое осложнение гиперпаратиреоза — гиперкальциемический криз. Он возникает внезапно после резкого повышения уровня кальция в крови до 3,5-5 ммоль/л (в норме этот показатель составляет 2,15-2,50 ммоль/л). [17] Проявляется резким обострением всех симптомов гиперпаратиреоза.
Пусковые механизмы осложнения — острые инфекционные заболевания (чаще всего ОРВИ), внезапный перелом, длительный постельный режим, беременность, бесконтрольный приём препаратов, содержащих кальций и витамин D, а также тиазидных мочегонных средств.
Риск возникновения криза зависит от того, насколько повышен уровень кальция в крови. [17]
Паратиреоидный гормон и гиперпаратиреоз
Гиперпаратиреоз — это заболевание, связанное с чрезмерной выработкой гормона, называемого паратиреоидным гормоном (ПТГ). Этот гормон производится паращитовидными железами — маленькими железами, расположенными в области щитовидной железы.
Роль паратиреоидного гормона заключается в повышении уровня кальция во внеклеточных жидкостях.
Это достигается путем:
Следовательно, гиперпаратиреоз связан с:
Это важно для диагностики и лечения заболевания.
Причины гиперпаратиреоза
Основная причина патологии — аденома (доброкачественная опухоль) одной из околощитовидных желез. Иногда диагностируется гипертрофия всех околощитовидных желез. В редких случаях причиной гиперпаратиреоза становится рак околощитовидных желез.
Рак околощитовидных желез
Рак околощитовидных желез
” data-medium-file=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Рак-околощитовидных-желез.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Рак-околощитовидных-желез.jpg?fit=825%2C550&ssl=1″ loading=”lazy” src=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/%D0%A0%D0%B0%D0%BA-%D0%BE%D0%BA%D0%BE%D0%BB%D0%BE%D1%89%D0%B8%D1%82%D0%BE%D0%B2%D0%B8%D0%B4%D0%BD%D1%8B%D1%85-%D0%B6%D0%B5%D0%BB%D0%B5%D0%B7.jpg?resize=900%2C600&ssl=1″ alt=”Рак околощитовидных желез” width=”900″ height=”600″ srcset=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Рак-околощитовидных-желез.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Рак-околощитовидных-желез.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Рак-околощитовидных-желез.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Рак-околощитовидных-желез.jpg?resize=768%2C512&ssl=1 768w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> Рак околощитовидных желез
Почему появляются эти расстройства? Иногда это неизвестно, иногда можно определить наличие фактора, который стимулирует околощитовидные железы к гипертрофии. Чаще всего это дефицит витамина D, ошибки в питании или почечная недостаточность.
Когда действие стимулирующего фактора (например, недостаточное поглощение кальция из-за дефицита витамина D3) длится достаточно долго, а затем исчезает — гипертрофированные околощитовидные железы стремительно проявляют активность, что приводит к повышению уровня кальция. Эндокринологи называют этот процесс третичным гиперпаратиреозом (первичным является спонтанный, вторичным — повышенный уровень ПТГ в ответ на раздражитель).
Аденомы / рак могут быть компонентами синдрома множественного эндокринного аденоматоза. Это генетически обусловленные заболевания, при которых поражаются многие эндокринные органы.
Симптомы гиперпаратиреоза
Вначале заболевание протекает бессимптомно, затем развиваются последствия:
Диагностика гиперпаратиреоза
Диагностировать болезнь довольно просто. Диагноз гиперпаратиреоз ставится при неадекватном уровне гормона околощитовидной железы по отношению к уровням кальция в крови. Повышенные уровни кальция сопровождаются высокими или пограничными уровнями ПТГ.
Также эндокринолог должен определить местонахождение увеличенных околощитовидных желез. Для этого проводится ультразвуковое исследование. Подтверждение диагноза дополняется методом сцинтиграфии — исследование, основанное на способности поглощения железами контрастного вещества, меченного радиоактивным технецием. Когда паращитовидные железы захватывают этот маркер — они становятся видимыми в устройстве регистрации ионизирующего излучения (гамма-камера).
В настоящее время возможно сочетание сцинтиграфии и компьютерной томографии.
Неверный диагноз гиперпаратиреоза
К эндокринологу с подозрением на гиперпаратиреоз, обращается очень много пациентов, но такой диагноз ставится не всем. Почему? Потому что подозрение на болезнь часто возникает только на основании повышенного уровня гормона околощитовидной железы.
Между тем, наиболее распространенной причиной умеренного повышения уровня паратиреоидных гормонов является дефицит витамина D, который легко различить, поскольку уровни кальция и фосфора остаются в норме. Первичный (или третичный) гиперпаратиреоз может быть диагностирован только тогда, когда уровень ПТГ по отношению к кальцию неадекватен.
Повышенный уровень гормона околощитовидной железы в ответ на стимул (например, дефицит витамина D) — состояние, называемое вторичным гиперпаратиреозом. Это не самостоятельное заболевание — это следствие.
Вторая причина ошибок — диагностика гиперпаратиреоза только на основании повышенных уровней кальция, когда уровни ПТГ низкие. Причиной этого состояния обычно является гиперкальциемия опухоли (из-за факторов, секретируемых ПТГ-подобной опухолью) или передозировка витамина D.
Лечение гиперпаратиреоза
По сути, лечение — это операция. Трудность связана с проблемами локализации — не всегда можно локализовать патологические околощитовидные железы при ультразвуковом исследовании, сцинтиграфии и других вариантах обследования. Именно здесь на сцену выходит хороший специалист, который исследует и ищет паращитовидные железы, иногда используя интраоперационное тестирование уровней ПТГ в подозрительных местах.
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Хирургическая-операция.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Хирургическая-операция.jpg?fit=825%2C550&ssl=1″ loading=”lazy” src=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/%D0%A5%D0%B8%D1%80%D1%83%D1%80%D0%B3%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B0%D1%8F-%D0%BE%D0%BF%D0%B5%D1%80%D0%B0%D1%86%D0%B8%D1%8F.jpg?resize=900%2C600&ssl=1″ alt=”Хирургическая операция” width=”900″ height=”600″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Хирургическая-операция.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Хирургическая-операция.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Хирургическая-операция.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Хирургическая-операция.jpg?resize=768%2C512&ssl=1 768w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> Хирургическая операция
Всем ли пациентам нужна операция? Нет! Существуют подробные показания к операции, они основаны на уровнях повреждения из-за гиперпаратиреоза, уровнях кальция и фосфора, возраста и т. д. Задача эндокринолога — правильно оценить необходимость вмешательства. Часто при гиперпаратиреозе диагностируется умеренный третичный гипертиреоз (из-за длительного дефицита витамина D), когда хирургическое лечение нецелесообразно.
Если хирургическое вмешательство не показано, остановить разрушительное воздействие паратиреоидного гормона на кости и снизить уровень кальция можно с помощью бисфосфонатов — популярных лекарств для лечения остеопороза.
Другая группа препаратов — кальцимиметики. Эти лекарства имитируют действие кальция, подавляя секрецию паращитовидных желез. К сожалению, цена таких лекарств на данный момент очень высокая.
За что отвечает паратгормон
Паратиреоидный гормон (ПТГ) – полипептидный гормон, который синтезируется паращитовидными железами и играет важную роль в регуляции уровня кальция и фосфора в организме.
Паратгормон, паратирин, ПТГ.
Parathyroid hormone, intact PTH, parathormone, parathyrin.
Твердофазный хемилюминесцентный иммуноферментный анализ (“сэндвич”-метод).
Пг/мл (пикограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Паратиреоидный гормон (ПТГ) вырабатывается паращитовидными железами, расположенными попарно на задней поверхности каждой из долей щитовидной железы. Интактный ПТГ (цельная молекула гормона) состоит из 84 аминокислот, имеет короткий период полужизни (около четырех минут) и является главной биологически активной формой гормона. У его N- и C-терминальных фрагментов период существования более длительный, их активность и метаболизм изучаются.
ПТГ играет важную роль в регуляции фосфорно-кальциевого обмена и обеспечивает поддержание стабильной концентрации кальция и фосфора во внеклеточной жидкости. Уровень ПТГ тесно связан с количеством кальция, витамина D, фосфора, кальция, магния в организме, регуляция его секреции осуществляется по принципу обратной связи. При снижении концентрации кальция в крови (гипокальциемии) выделение ПТГ паращитовидными железами усиливается, а при повышении (гиперкальциемии) – наоборот, снижается. Данные механизмы направлены на поддержание стабильного уровня кальция в крови. Повышение ПТГ способствует активации остеокластов, резорбции костной ткани и высвобождению кальция из костей, усиливает всасывание кальция из кишечника, задерживает выделение кальция почками и ингибирует обратную реабсорбцию фосфора. Антагонистом ПТГ является гормон кальцитонин, секретируемый С-клетками щитовидной железы. В норме при достижении нормальной концентрации кальция в крови продукция ПТГ снижается.
При патологии и избыточном синтезе ПТГ (гиперпаратиреозе) развивается гиперкальциемия, гиперфосфатурия, генерализованный остеопороз, кальцификация сосудов, поражение слизистой желудочно-кишечного тракта. Недостаточная секреция ПТГ (гипопаратиреоз) сопровождается гипокальциемией и гиперфосфатемией, может привести к судорогам, тетании.
Важно одновременно оценивать уровень свободного, или ионизированного, кальция в крови и ПТГ с учетом клинических проявлений и результатов других лабораторных и инструментальных исследований, это позволяет провести дифференциальную диагностику очень схожих патологических состояний и разработать правильную тактику лечения.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Нормальный уровень ПТГ при низком кальции в крови – признак гипопаратиреоза (недостаточного синтеза ПТГ паращитовидными железами). Высокий ПТГ и повышенная концентрация кальция в крови указывают на гиперпаратиреоз. Уровень ПТГ оценивается совместно с уровнем кальция крови.
Причины повышения уровня паратиреоидного гормона
Причины снижения уровня паратиреоидного гормона
Что может влиять на результат?
Кто назначает исследование?
Эндокринолог, терапевт, онколог, ревматолог, ортопед, травматолог.