За что отвечает поджелудочная железа в организме человека у женщин
Роль поджелудочной железы в нашем организме
Что такое поджелудочная железа и какова ее цель в человеческом теле? Большинству людей знакомо название данного органа, но они, возможно, не знакомы с тем, что делает этот градулярный орган. По существу, поджелудочная железа играет важную роль в пищеварительной системе человека, производя энзимы, которые помогают разрушать пищу в кишечнике.
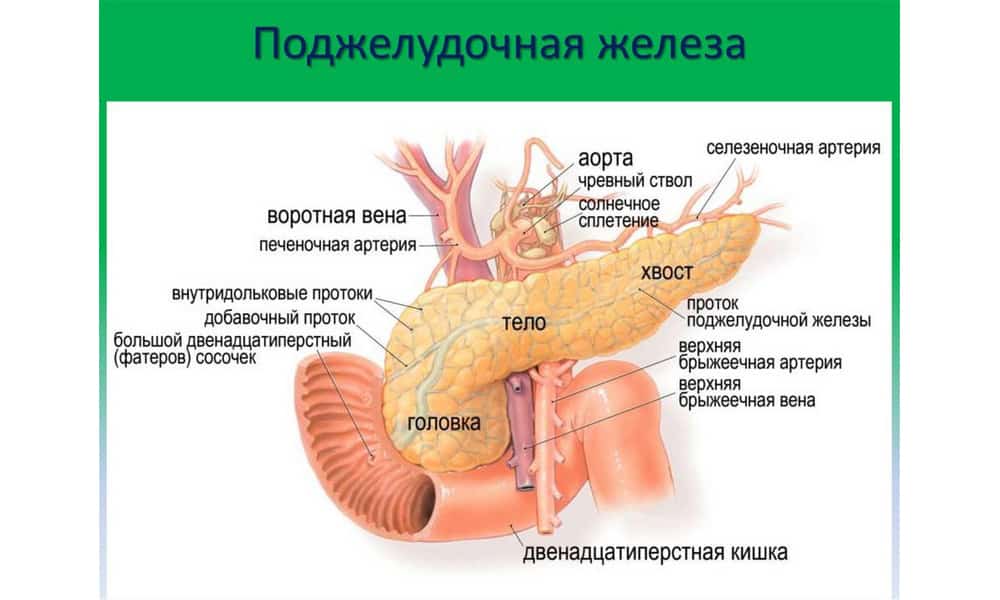
Как выглядит поджелудочная железа
Под желудочком, под брюшной полостью расположена поджелудочная железа, которая имеет длину от 6 до 10 дюймов и простирается горизонтально по брюшной полости. Ее форму часто сравнивают с рыбой, потому что она имеет большую голову и небольшой хвост и делится на четыре части:
Поджелудочная железа на самом деле состоит из двух типов желез, определяемых их тканевыми именами, экзокринными и эндокринными тканями, но работает вместе как единое целое. Экзокринная ткань содержит 95 процентов поджелудочной железы и отвечает за продуцирование ферментов, которые помогают в пищеварении. Остальные 5 процентов состоят из эндокринных клеток, называемых «островками Лангерганса», выполняющих важную функцию высвобождения гормонов, которые контролируют количество продуцируемых панкреатических ферментов, а также для контроля уровня сахара в крови.
Ферменты поджелудочной, помогающие пищеварению
Ниже приведены три типа ферментов поджелудочной, которые отвечают за переваривание пищи:
Поджелудочная железа тяжело работает для производства этих трех типов ферментов и может генерировать до восьми чашек этих ферментов ежедневных. Однако, если не будете осторожны с выбором диеты, поджелудочная железа может пострадать и, в итоге, это приведет к такому заболеванию, как панкреатит.
Панкреатит
В основном, панкреатит — это состояние, при котором поджелудочная железа становится опухшей или воспаленной, вызывая боль в животе, рвоту и тошноту. Одним из распространенных факторов риска панкреатита является алкоголизм. Фактически, чрезмерное потребление алкоголя составляет 75% случаев хронического панкреатита.
Желчные камни, твердые вещества, обычно образующиеся из избыточного холестерина в желчном пузыре, являются еще одной распространенной причиной панкреатита. Когда желчный пузырь опустеет сам, желчные камни будут перемещаться вдоль протока поджелудочной железы и вызывать блокировку, что приводит к панкреатиту.
Лечение
Лечение панкреатита обычно начинается с поста, чтобы помочь поджелудочной железе отдохнуть от производства ферментов. После этого, эндоскоп может использоваться для выполнения различных задач, таких как установка стента на поджелудочном протоке или удаление желчных камней. Хирургия может потребоваться, особенно если образовался абсцесс и гнилая ткань. После того как начнете восстанавливаться после лечения, здоровый образ жизни должен быть принят за норму, чтобы помочь состоянию стать хроническим.
Незаменимая поджелудочная железа
Всё ли Вы знаете о поджелудочной железе?
Поджелудочная железа расположена за желудком и является второй по величине железой пищеварительного тракта.
Она вырабатывает ферменты, необходимые для расщепления основных компонентов пищи, и инсулин, требующийся для усвоения глюкозы клетками организма.
Все ферменты поджелудочной железы активируются в щелочной среде (например, в просвете кишечника). Но в отделах поджелудочной железы, где они вырабатываются, среда все-таки кислая. Это меры предосторожности, чтобы избежать катастрофы — «самопереваривания» железы. Кроме того, есть разница давления в протоке поджелудочной железы и общем желчном протоке. Благодаря этому взрывоопасное содержимое поджелудочной железы, уже подойдя к общему руслу, всё еще защищено от соприкосновения с соками желчного пузыря. Желчь также агрессивна, но в этом отношении ей далеко до соков поджелудочной железы. Желчь специализируется на «расщеплении» жира и не способна разъедать стенки желчного пузыря, желчные пути или стенку кишечника, а соку поджелудочной железы это вполне по силам.
Поджелудочная железа — незаменимая и уязвимая!
Самая распространенная проблема, связанная с поджелудочной железой, — это её воспаление. Чаще всего панкреатит обусловлен наличием препятствия для оттока соков. Препятствие могут создать желчные камни, блокирующие протоки, открывающиеся в двенадцатиперстную кишку. Запертые в поджелудочной железе ферменты начинают проявлять активность, и происходит «самопереваривание», что в очень короткий срок приводит к сильнейшему воспалительному процессу.
Нередко причиной развития панкреатита становится чрезмерная нагрузка как на саму железу (например, из-за переедания), так и на всю парасимпатическую часть нервной системы, которая руководит работой органов пищеварения. Стрессы и негативные эмоции могут вызывать спазмы протоков и ухудшать кровоснабжение поджелудочной железы. И печень, и поджелудочная железа страдают от переизбытка одних и тех же веществ. Избыток пищи и алкоголя ложится на них тяжелым грузом. Острое воспаление поджелудочной железы может разгореться мгновенно, сопровождаясь сильнейшими болями. Как правило, боли «обручем» охватывают верх живота и могут быть очень интенсивными. Самое грозное поражение поджелудочной железы — это панкреонекроз, разрушение ткани железы под действием пищеварительных ферментов. Панкреонекроз — тяжелое заболевание, приводящее к инвалидности, и нередко смертельное.
Всё это говорит нам о том, что поджелудочная железа требует заботы. И для оценки её состояния существуют разные методы лабораторного обследования.
При острых воспалительных процессах:
1. Клинический анализ крови может выявить повышенное число лейкоцитов, свидетельствующее о воспалении.
2. В биохимическом анализе крови можно обнаружить повышение амилазы панкреатической, липазы, нередко выявляется повышение уровня сахара крови (глюкозы) и некоторых ферментов: АЛТ, ГГТ и других.
3. Анализ мочи покажет возможное повышение уровня амилазы (диастазы).
4. Анализ кала (копрограмма) поможет выявить недопереваренные остатки пищи: нейтрального жира, мышечных волокон и соединительной ткани, крахмала.
При хроническом воспалении железы нередко происходит снижение выработки пищеварительных ферментов.
Сегодня главным лабораторным критерием полноценности пищеварительной функции железы является панкреатическая эластаза в кале.
В состав поджелудочного сока входит и вещество эластаза, основная роль которого состоит в расщеплении белка. При нехватке этого фермента белковая пища переваривается плохо. Снижение ее содержания в кале указывает на недостаточность функции поджелудочной железы.Для взрослых нормой является показатель между 200 и 500 мкг/г. Если в кале обнаружена эластаза 1 в количестве между 100 и 200 мкг/г, то это означает, что у пациента имеется невысокая степень секреторной недостаточности.
Снижение показателей ниже 100 мкг/г говорит о серьезно сниженной функции поджелудочной железы, тяжелой форме секреторной недостаточности.
При раке поджелудочной железы для мониторинга и контроля терапии используют онкомаркеры СА 19-9, СА 242, РЭА.
Раковый антиген СА 242 — это вещество, которое, как и онкомаркер СА 19-9, вырабатывается клетками эпителия желудочно-кишечного тракта в норме в небольших количествах, но начинает продуцироваться в больших количествах при развитии опухолей поджелудочной железы.
Важно помнить, что повышение уровня онкомаркеров в крови может быть связано с рядом воспалительных и неопухолевых хронических заболеваний.Например, СА 19-9 может существенно увеличиваться при нарушениях оттока желчи. Онкомаркеры не могут быть единственным методом диагностики или скрининга онкологических заболеваний, оценивать значимость их повышения должен врач, учитывая данные осмотра, истории болезни и других методов обследования.
Что вырабатывает поджелудочная железа?

Поджелудочная железа является одним из важнейших внутренних органов. Это небольшой, размером с ладонь, орган, который находится между желудком и позвоночником. Поджелудочная железа (ПЖ) содержит три отдела, которые отвечают за продуцирование ферментов, помогающих переварить пищу. ПЖ также вырабатывает гормоны, призванные поддерживать в норме уровень глюкозы.
Особенности поджелудочной железы у детей и взрослых
Поджелудочная железа является довольно чувствительным органом. При малейших сбоях в его работе сразу ухудшается самочувствие человека. У взрослых людей размеры этого органа достигают 22 см, вес до 80 г.
Формирование органа происходит на 4-5 неделе после зачатия. Образуется поджелудочная железа из энтодермы и мезенхимы, располагается возле печени. При развитии орган обретает части: хвост, тело, головку. Свои основные функции ПЖ начинает выполнять уже в конце 1-го триместра беременности. Некоторое время орган является подвижным, что объясняется отсутствием надежной фиксации. Ближе к 6-ти годам занимает постоянное положение.
Роль и функции поджелудочной железы
ПЖ обеспечивает сразу несколько функций: выработку гормонов и пищеварительных ферментов. Является внешне- и внутрисекреторной железой.
Поджелудочная железа продуцирует гормоны, обеспечивающие расщепление жирных кислот, необходимых для работы почек, сердца, мышц. Также ПЖ отвечает за производство гормонов, регулирующих уровень сахара (инсулина, глюкагона). Выделяет грелин, который отвечает за позывы к приему пищи. Обеспечивает участие в обменных процессах: жировом, углеводном, белковом.
ПЖ также отвечает за выработку ферментов, необходимых для пищеварения. Ключевой задачей ферментов является обмен углеводов, белков, жиров.
При сбое одной функции другие остаются в норме, благодаря делению на разные отделы, отвечающие за выработку ферментов/гормонов. Так, при сахарном диабете не наблюдается расстройств пищеварения, а перенесенные воспаления органа не обязательно вызывают стойкую гипогликемию. Однако важно понимать, что патологические изменения органа способны негативно отражаться на энергообеспечении организма и углеводно-жировом обмене.
Как работает поджелудочная железа?
Составляющие ПЖ – островки Лангерганса. Они состоят из клеток, вырабатывающих гормоны:
В бета-клетках происходит синтез белка проинсулина. При отделении молекул C-пептида он преобразуется в инсулин. Та часть, которая не синтезировалась, проникает в кровь в неизменном виде. Инсулин требуется организму для транспортировки глюкозы, которая выступает главным источником энергии. Также он отвечает за доставку аминокислот и калия в клетки. Сам он не способен проникать в клетку, но может воздействовать на ее рецепторы. Недостаточность выработки инсулина возникает при повреждении бета-клеток. В результате у человека развивается сахарный диабет первого типа. Если нарушен процесс проникновения глюкозы в клетку, диагностируется диабет второго типа. В таком случае в крови инсулина хватает, но клетки его не распознают. В первом и втором случае скапливается глюкоза, которую невозможно транспортировать в клетки, в результате чего возникает гипергликемия. К переизбытку секреции инсулина приводит образование инсулиномы.
Глюкагон (антагонист инсулина) производится a-клетками ПЖ. При повышении его уровня организм получает сигнал о потребности в глюкозе. Обеспечивается это трансформацией гликогена до получения глюкозы либо ее образованием с помощью глюконеогенеза.
За стимуляцию желудочной секреции отвечает гастрин. Уровень его концентрации меняется на протяжении суток. Возрастает после употребления еды практически в два раза. Выработка происходит при падении в желудке уровня соляной кислоты. Самостатин обеспечивает воздействие на систему пищеварения путем подавления выработки гормонов (глюкагон, гастрин, инсулин) и ферментов. Способен подавлять секрецию других органов ЖКТ.
Ферменты поджелудочной железы
ПЖ вырабатывает пищеварительный сок, насыщенный ферментами. На клеточном уровне происходит выработка проферментов, которые до определенного момента остаются пассивными. После попадания пищи в желудок они активируются. Дополнительно в 12-перстную кишку поступают гормоны, активирующие ферменты поджелудочной. Выработка ферментов зависит от панкреозимина, секретина, выделяемых слизистой тонкой кишки при проникновении желудочного сока. Раздражающее воздействие оказывает соляная кислота.
Для участия в процессе пищеварения поджелудочная железа вырабатывает:
Синтез амилазы частично проводится слюнными железами, в то время как трипсин продуцируется исключительно клетками ПЖ. Выработка липазы осуществляется не только ПЖ, но и другими органами: кишечником, печенью, легкими. Фермент относится к водорастворимым и участвует в расщеплении нейтральных жиров. Обеспечивает важнейшую роль в процессах энергообеспечения, транспортирует полиненасыщенные жирные кислоты и способствует всасыванию витаминов, отвечающих за растворение жиров. Запускается механизм производства ферментов после поступления пищи в организм.
Роль гормонов
Инсулин и глюкагон обеспечивают контроль за уровнем сахара в крови. Инсулин обеспечивает поступление глюкозы в клетку, стимулирует ее усвоение, снижает количество сахара в крови.
Основной задачей глюкагона является предотвращение гипогликемии Он повышает уровень сахара. За выработку отвечают а-клетки в островках Лангерганса, которые также вырабатывают липокаин, обеспечивающий защиту печени от перерождения.
Панкреатический полипептид, вырабатываемый ПП-клетками, подавляет секрецию желудочного сока. Он состоит из более чем трех десятков аминокислот, выполняющих секреторные функции. Таким образом, нарушения в работе ПЖ могут вызвать сбои и проблемы других органов и систем организма.
Как предотвратить сбои в работе поджелудочной железы?
При болях и неприятных ощущениях в области живота следует незамедлительно обращаться к гастроэнтерологу.
Панкреатит (воспаление ПЖ) сопровождается расстройством, рвотой, болями в районе левого подреберья, слабостью и учащенным пульсом. При хроническом воспалении боли менее интенсивные, в основном после употребления пищи. При появлении тревожных симптомов необходимы обследование и консультация специалиста.
Важно регулярно проверять уровень сахара в крови. Так можно предупредить развитие диабета и возникновение гипергликемической комы – состояния, при котором сахар превышает допустимые нормой значения в несколько раз. Опасность этого состояния – в высоком риске летального исхода. Не менее опасна и гипогликемия, при которой уровень глюкозы снижается относительно допустимых значений. Это состояние даже более опасно, чем гипергликемия, так как повысить уровень сахара гораздо сложнее, чем его снизить. Следовательно, риск развития необратимых последствий во внутренних органах значительно выше, чем при гипергликемии.
Профилактика повреждений поджелудочной железы состоит в правильном питании с низким содержанием быстрых углеводов: рафинированного сахара и продуктов на его основе (кондитерских изделий, фаст-фуда и прочих продуктов). Рацион должен быть сбалансирован и содержать белки, жиры и так называемые «длинные» углеводы: каши, фрукты (умеренном количестве), овощи. Кроме того. Рацион должен быть богат необходимыми микроэлементами, которые способствуют бесперебойной работе поджелудочной железы и других органов.
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Когда желудку и кишечнику не хватает ферментов
Основным инструментом пищеварения являются ферменты, именно они выполняют всю основную работу. Логично, что при их недостатке процесс пищеварения нарушается, и организм начинает нам сообщать о проблемах, сигнализируя различными симптомами. Такие привычные всем симптомы как изжога, тяжесть в животе, боль, метеоризм, диарея или запор – являются прямым указанием на проблемы с пищеварением.
Ферменты поджелудочной железы – виды и функции
Пора узнать, что представляют собой ферменты, и как они влияют на пищеварение. Ферменты поджелудочной железы – это белковые комплексы или катализаторы, основной задачей которых является расщепление питательных веществ на простые, легкоусвояемые соединения. Таким образом, организм легко усваивает все необходимые элементы и витамины.
Какие ферменты вырабатывает поджелудочная железа и какие у них функции?
Особо интересно то, что организм может регулировать выработку тех или иных ферментов в зависимости от характера потребляемой пищи. То есть, если вы потребляете много хлебобулочных изделий, то упор в выработке будет сделан на амилазе, если потребляется жирная пища, то поджелудочная железа отправит в кишечник больше липазы.
Кажется, что работа полностью налажена, и сбоев быть не может. Но сбои случаются и достаточно часто: слишком тонкий механизм работы, который легко нарушить. Даже большой приём пищи с преобладанием жиров может сломать систему, и поджелудочная железа не сможет обеспечить нужное количество ферментов.
Появление проблем с пищеварением
Мы выяснили, что проблемы с пищеварением могут возникать из-за недостатка ферментов. Существует два основных механизма, при которых организму не хватает ферментов поджелудочной железы. В первом варианте проблема с выработкой ферментов кроется в самой поджелудочной железе, т.е. сам орган функционирует неправильно.
Во втором варианте нарушаются условия, при которых ферменты могут правильно работать. Подобное возможно в результате изменения кислотности среды кишечника, например, при воспалении или при изменении стандартной температуры окружения (36-37° С). Воспалительный процесс в кишечнике может возникать при различных состояниях: кишечные инфекции, аллергические реакции (пищевая аллергия, атопический дерматит).
Основные признаки нехватки ферментов поджелудочной железы
Выявить недостаток ферментов достаточно просто. Ключевыми симптомами являются тяжесть после еды, чувство распирания в животе и дискомфорт в животе. Нередко эти симптомы сопровождаются вздутием, урчанием, метеоризмом, диареей. Чаще всего такие симптомы могут возникать в рядовых ситуациях: при употреблении тяжелой, жирной пищи или при переедании, когда удержаться от множества вкусных блюд попросту не удалось. В этом случае не стоит бояться неполадок с поджелудочной железой или других заболеваний ЖКТ. Поджелудочная железа просто не справляется с большим объемом работы, и ей может потребоваться помощь.
Если нехватка ферментов и проблемы с пищеварением сохраняются длительное время, то это не остается незаметным для организма. Симптомы могут усугубляться и носить уже не эпизодический, а регулярный характер. Постоянная диарея дает старт авитаминозу, могут развиваться: белково-энергетическая недостаточность и обезвоживание во всем организме. Может наблюдаться значительное снижение массы тела. Помимо этого при тяжелых стадиях могут наблюдаться следующие симптомы недостатка ферментов поджелудочной железы 8 :
Поддержание пищеварения и лечение ферментной недостаточности
При проблемах с пищеварением могут помочь ферментные препараты (чаще они называются препаратами для улучшения пищеварения), основная задача которых компенсировать нехватку собственных ферментов в организме. Не зря такая терапия называется «ферментозаместительная». Критически важно, чтобы ферментный препарат максимально точно «имитировал» физиологический процесс.
На сегодняшний момент существуют различные препараты для улучшения пищеварения. Как же ориентироваться в многообразии средств и сделать правильный выбор?