Забиваются пазухи носа чем лечить
Чистка носовых пазух в домашних условиях
Процедура промывания носовой полости по сей день остаётся неотъемлемой частью комплекса мероприятий по лечению гайморита. Этот метод позволяет осуществить очищение полости и носовых пазух от слизи, избыток которой может привести к образованию гноя.
Правильное промывание пазух носа не только обеспечивает их очищение, но и восстанавливает способность самостоятельного выведения слизистых масс, избегая их скопления.
В качестве раствора могут быть использованы: чистая вода, солевые растворы, травяные отвары, сок алоэ, а также специальные растворы, продающиеся в аптеке («Аквамарис», «Дельфин», «Аквалор»).
Как промывать правильно
Промывка носа при гайморите включает в себя комплекс несложных мероприятий, но, безусловно, выполнение их должно производиться тщательно и аккуратно.
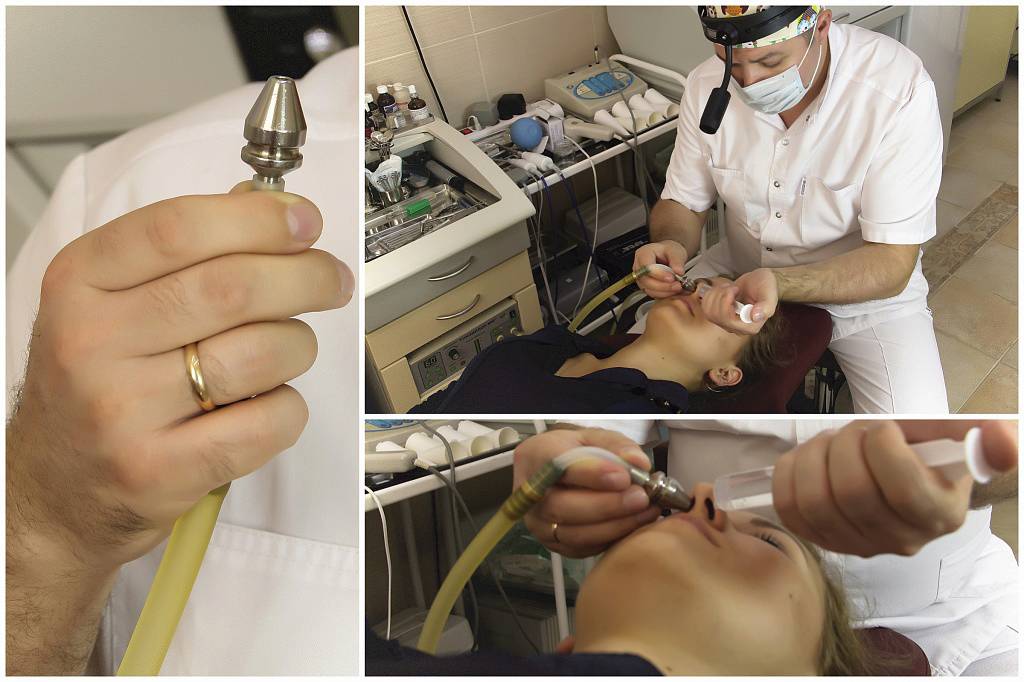
Промывание в ЛОР клинике
Лечение пазух носа в домашних условиях нужно проводить лишь в том случае, когда вы точно уверены в правильности и аккуратности своих действий. Намного предпочтительнее проводить процедуру под контролем опытного врача — оториноларинголога. Это гораздо безопаснее и стерильнее, поскольку лор-врач использует для манипуляции специальные инструменты. Профессиональное очищение носовой полости позволяет избежать попадания раствора для промывания пазух носа в полость уха, что чревато развитием отита, а также свести на нет возможность нанесения травм слизистой оболочки носа.
В Лор Клинике «Доктора Зайцева» процедура очищения проводится с помощью метода «кукушка», ямик-катетера или методом пункции верхнечелюстной пазухи. Стоимость лечения зависит от стадии заболевания и количества необходимых процедур. Стоит отметить, что цены в нашей клинике не менялись более трёх лет, что делает лечение у нас не только эффективным, но и доступным.
Пожалуйста, записывайтесь на приём и приходите!
Мы с радостью вам поможем избавиться от гайморита!
Лобный синусит (фронтит)

Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
Симптомы хронического фронтита
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.
Синусит
Что такое синусит
Симптомы синусита
Частым симптомом синуситов становится головная боль. Ее локализация меняется в зависимости от области поражения. Так, головная боль при гайморите наблюдается в районе носа и под глазами, при фронтите — в области лба и переносицы, при этмоидите — в переносице и на лбу, а также за глазными яблоками, при сфеноидите — в затылке и верхней части лба. Физические нагрузки при синусите усиливают головную боль.
Синусит у детей
Симптомы этмоидита у детей:
Симптомы гайморита у детей:
Симптомы гаймороэтмоидита хронической формы у детей:
При обострении хронического гаймороэтмоидита обильно отходит выделяемое слизисто-гнойного характера, заметна отечность, боль распространяется по траектории тройничного нерва.
Симптомы фронтита острой формы у детей:
Симптомы фронтита хронической формы у детей:
Симптомы сфеноидита острой формы у детей:
Симптомы сфеноидита хронической формы у детей:
Симптомы синусита грибковой природы у детей:
Виды синусита
Типология синуситов
Современная медицина выделяет 3 типа синуситов:
Начальную стадию развития синусита символизирует катаральный тип. Ему свойственно наличие слизистых выделений из носа и отека слизистых в пазухах. Этот этап хорошо поддается лечению, которое, как правило, не отличается большой продолжительностью. Полезно будет узнать, что основной причиной катарального синусита является недолеченный насморк.
При гнойном синусите на поверхности придаточных пазух отмечается наличие бактерий и иных патогенов. Для обострений этого типа синусита характерна высокая температура. Если запустить гнойный синусит, то воспаление может перейти на кости.
О смешанном синусите говорят при наличии гнойно-слизистых выделений из носа.
Формы синусита
В зависимости от локализации воспалительного процесса, медики выделяют фронтит (воспалительный процесс затрагивает лобные пазухи), гайморит, или максиллярный синусит (воспалению подвергаются гайморовы, они же верхнечелюстные, пазухи), этмоидит (воспаление распространено в решетчатых полостях) и сфеноидит (при воспалении клиновидной полости). Рассмотрим каждую форму в отдельности.
Фронтит относят к наиболее тяжелым формам синусита, как по течению болезни, так и по ее лечению. Основными признаками фронтита считаются ноющие и давящие головные боли в области лба. При механическом воздействии на эту область боли усиливаются. Кожа в области лобных пазух может приобретать красный оттенок и отекать. Фронтит лечится посредствам комплексной терапии, включающей медикаментозное лечение, промывание придаточных пазух и пункцию.
Самой распространенной формой синусита является гайморит. Гайморит может быть одонтогенным. Одонтогенный гайморит говорит о том, что причиной заболевания стало воспаление и распространение патогена из больных зубов, точнее из корней зубов верхнего ряда. Одонтогенные гаймориты делятся на перфоративные и неперфоративные. Перфоративные одонтогенные гаймориты развиваются после удаления зубов. Для них характерно образование свища между полостью рта и верхнечелюстной пазухой, через который и происходит инфицирование последней. Неперфоративный одонтогенный гайморит развивается при наличии хронической формы периодонтита.
У пациентов с гайморитом наблюдается боязнь света, слезоточивость, болевые ощущения в области корня носа, скул, висков и лба. При благоприятных для болезни условиях боль может распространиться на все лицо. Еще одним симптомом гайморита является отечность век и щек.
При этмоидите у пациента наблюдаются боли давящего и стреляющего характера в области переносицы, а также корня носа. Для детского этмоидита характерно развитие конъюнктивита, отечность век, вплоть до симптомов экзофтальма. Чаще всего этмоидальный синусит проявляется вместе с остальными формами синуситов, а не отдельно. Лечение этмоидита складывается из медикаментозной терапии, физиопроцедур и хирургического вмешательства (при тяжелых случаях или хронической форме).
Наиболее редким видом синусита является сфеноидит. Отличительными симптомами этой формы считаются боль в области затылка и двоение в глазах. Развитию сфеноидита способствуют аномалии выводного отверстия клиновидной полости, полипы, опухоли и инородные тела в пазухе, а также искривления носовой перегородки. Лечение сфеноидита, как правило, заключается в хирургическом вмешательстве, так как медикаментозная терапия малоэффективна.
Классификация синуситов
Отдельно выделяют полипозный синусит. Причины его возникновения до конца не изучены. Как правило, он наблюдается у пациентов с бронхиальной астмой и непереносимостью нестероидных противовоспалительных средств. При проведении гистологической диагностики слизистых в условиях полипозного риносинусита обнаруживают эозинофильные воспаления.
По степени тяжести синуситы делятся на легкие, средние и тяжелые.
Диагностика синусита
Лечение синусита
В большинстве случаев, только заболев, люди начинают интересоваться, как вылечить синусит, какие лекарства принимать и обязательно ли проводить операцию. Рассмотрим подробнее аспекты лечения синуситов.
Как и любое другое заболевание, синусит лучше лечить при раннем выявлении. Такая терапия включает этиотропное, патогенетическое и симптоматическое лечение. Этиотропная терапия направлена на устранение причин синусита и включает в себя антибиотики, действующие против возбудителей заболевания: пневмококков, палочек Пфейфера, Moraxellacatarrhalis, в основном. Тяжелее всего протекает синусит, вызванный пневмококками, и именно он больше остальных способен вызывать осложнения. Для лечения бактериального синусита врачи назначают следующие виды антибиотиков: b-лактамы, макролиды и фторхинолоны. Примерами b-лактамов служат Амоксициллин. К макролидам относятся Кларитромицин и Азитромицин (Сумамед). Левофлоксацин и Моксифлоксацин входят в состав фторхинолонов.
Патогенетическое лечение направлено на остановку самого механизма развития заболевания, в данном случае — синусита. Такая терапия гнойного синусита позволяет восстановить аэродинамику за счет разжижения экссудата и его выведения из носовой полости. Для стимулирования отвода выделений из пазух носа есть инвазивные и неинвазивные способы. Распространенным инвазивным методом является пункция гайморовой пазухи. Пункцию проводят с обезболиванием. Это эффективный метод, но он имеет ряд возможных осложнений: повреждение крылонебной ямки, образование эмфиземы под кожей, коллапс и др.
Эффективным и безопасным методом лечения синусита является ЯМИК-катетеризация. Процедура ЯМИК болезненная (как и пункция). Ее нерационально проводить при поражении одной пазухи, так как могут заразиться здоровые полости. Катетер состоит из двух трубок и двух баллончиков для нагнетания давления.
В комплексной терапии синусита применяют антигистаминные и противоотечные препараты. Антигистаминные лекарства предотвращают проявление аллергической реакции, а противоотечные устраняют отек сосудов. Важно помнить, что противоотечные препараты повышают артериальное давление.
На фоне медикаментозного лечения врач может направлять пациента на физиопроцедуры (УВЧ, электрофорез и др.)
Лечение синусита в домашних условиях
Гомеопатическое лечение синусита
Хирургическое лечение
Операция при синусите может быть назначена при одонтогенном гайморите, полипозном, гнойном синусите и при частых рецидивах заболевания. Хирургическое вмешательство в околоносовые пазухи включает выбор подхода к самим синусам, операционную технику и концепцию хирургического лечения. Подходы к синусам бывают экстра- и эндоназальными, а также комбинированными. К технике, применяемой в ходе операции, относят эндоскопы, микроскопы, освещающие приборы и др.
Пациенты после лечения бактериального типа синусита должны наблюдаться у отоларинголога. Сняться с диспансерного наблюдения можно при условии отсутствия возвращения болезни в течение года.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.