Заболевание гепатобилиарной системы что это

Причин расстройства много:
Современная классификация функциональных расстройств по Римским критериям IV включает в себя:
Е. Расстройства желчного пузыря и сфинктера Одди
Е1а. Функциональное билиарное пузырное расстройство
Е1b. Функциональное расстройство билиарного сфинктера Одди
Е2.Функциональное расстройство панкреатического сфинктера Одди
Общие проявления функциональных нарушений со стороны желчевыводящих путей, согласно Римским критериям, должны включать приступы боли в правом подреберье и/или подложечной области в сочетании со всеми ниже перечисленными признаками:
• длительность эпизодов боли не менее 30 мин;
• повторение приступов с разными интервалами (не ежедневно);
• боль нарастает и приобретает характер устойчивой;
• боль имеет достаточную интенсивность, чтобы нарушить деятельность пациента или заставить его обратиться за срочной медицинской помощью;
• дефекация, прием антацидов или изменение положения тела не приводят к облегчению боли;
• исключены другие патологические процессы, которые могли бы объяснить появление данных симптомов.
Дополнительные, уточняющие, признаки:
• боль сочетается с тошнотой и рвотой;
• боль иррадиирует в спину или правую подлопаточную область;
• боль пробуждает пациента от ночного сна.
Ультразвуковое исследование помогает:
С помощью трансабдоминального УЗИ или динамической гепатобилисцинтиграфии (ГБСГ) можно оценить функцию сократимости желчного пузыря после провокации пробным завтраком или внутривенного введения холецистокинина. В норме после стимуляции холецистокинином объем желчного пузыря уменьшается на 40% и более. При этом необходимо тщательно оценить анамнез в отношении приема препаратов, влияющих на сократимость гладкомышечных волокон.
Если имеются подозрения на наличие мелких конкрементов (
Клиника: 09:00-20:00, Пн-Сб, кроме воскресенья
Приём анализов: 09:00-16:00, Пн-Пт, Субб 09:00-15:00, кроме воскресенья
Аптека: 10:00-21:00 Пн-Сб, кроме воскресенья
Обменные заболевания печеночнобилиарной системы
Роза Исмаиловна Ягудина
д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина
к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Виды заболеваний
Сегодня наибольшее распространение получили поражения печени и желчного пузыря, связанные именно с нарушениями питания и обмена. Рассмотрим некоторые из них.
Жировой гепатоз (стеатоз печени, жировая дистрофия печени, жировая печень) — самостоятельное заболевание или синдром, обусловленный жировой дистрофией печеночных клеток. Выделяют первичный и вторичный жировой гепатоз. Причины первичного жирового гепатоза — ожирение, сахарный диабет второго типа, гиперлипидемия. Вторичный жировой гепатоз может развиваться при приеме гепатотоксичных лекарственных препаратов, а также при хронических заболеваниях ЖКТ — таких как панкреатит, колит, синдром мальабсорбции и др. и после хирургических вмешательств на кишечнике. Жировой гепатоз был выделен в 60‑е годы прошлого века благодаря внедрению в клиническую практику пункционной биопсии печени. Характеризуется патологическим внутри- и (или) внеклеточным отложением жировых капель. Морфологическим критерием жирового гепатоза является содержание триглицеридов в печени более 10% сухой массы.
В связи с доброкачественным течением болезни клинические признаки у гепатоза практически отсутствуют. А сам жировой гепатоз может стать начальной стадией целого каскада поражений печени.
Диагностируется заболевание, как правило, случайно и специальной фармакотерапии не требует. При выявленном жировом гепатозе обычно рекомендуется специальная диета с ограничением острой и жирной пищи. Следующей нозологией, к которой может привести жировой гепатоз, является неалкогольный стеатогепатит.
Неалкогольный стеатогепатит (НАСГ) — самостоятельная нозология, для которой характерны повышение активности ферментов печени в крови и морфологические изменения в биоптатах печени, аналогичные изменениям при алкогольном гепатите. Термин «неалкогольный» означает, что развитие НАСГ не связано с употреблением алкоголя. Основной причиной развития стеатогепатита считают повышенное содержание в печени свободных жирных кислот. Чаще всего НАСГ имеет доброкачественное и бессимптомное течение, однако в ряде случаев могут развиваться цирроз печени, портальная гипертензия и печеночная недостаточность.
Аналогично жировому гепатозу выделяют первичный и вторичный НАСГ. Причины первичного НАСГ также ожирение, сахарный диабет второго типа, гиперлипидемия. Вторичный НАСГ развивается на фоне метаболических расстройств, приема ряда медикаментов (амиодарон, глюкокортикостероиды, синтетические эстрогены, тамоксифен, пергексилина малеат, метотрексат, тетрациклин, НПВС), синдрома мальабсорбции и других нарушений.
При НАСГ наблюдается повышенная активность цитохрома P4502E1 в печени, что сопровождается образованием активных радикалов кислорода и усилением реакций перекисного окисления липидов.
У большинства пациентов с НАСГ симптомы, характерные для заболеваний печени, отсутствуют. У некоторой части больных отмечаются неопределенный дискомфорт в животе или тяжесть, а также ноющие боли в правом подреберье, достаточно выражен астенический синдром. При мелкокапельном стеатозе — наиболее неблагоприятном варианте (в гепатоцитах выявляется множество мелких липидных капель, а ядро располагается в центре клетки), возможно развитие эпизодов геморрагий, обморока, гипотензии, шока (опосредованного влиянием высвобождающегося при воспалении фактора некроза опухолей). Желтуха, асцит, «печеночные знаки» выявляются редко. Индекс массы тела является единственным независимым фактором для оценки степени жировой инфильтрации печени.
До настоящего времени не разработано строгих схем ведения пациентов с НАСГ. При выборе лечения учитывается наличие сопутствующих заболеваний и факторов риска. Постепенное, умеренное снижение веса наиболее эффективно в случаях развития НАСГ на фоне ожирения и сахарного диабета и сопровождается положительной динамикой клинико-лабораторных показателей и снижением индекса гистологической активности.
Фармакотерапия НАСГ включает препараты, нормализующие обмен липидов и обладающие прямым цитопротекторным действием (препараты урсодезоксихолевой кислоты). Пациентам с НАСГ показаны также препараты, обладающие мембраностабилизирующим и антиоксидантным действием (адеметионин, фосфолипиды).
Алкогольная болезнь печени (АБП), наряду с вирусными гепатитами, относится к числу наиболее актуальных проблем современной гепатологии.
Считается, что употребление более 80 г этанола в сутки приводит к клинически явному заболеванию печени у мужчин, для женщин эта доза в 2–4 раза меньше. Однако для риска развития алкогольной болезни печени достаточно и употребления 30 г этанола в сутки.
Постоянное употребление алкоголя более опасно в плане развития АБП: у лиц, употребляющих спиртные напитки с перерывами не менее двух дней в неделю, риск АБП ниже. В лабораторных анализах у больных АБП выявляется повышенная концентрация сывороточных провоспалительных цитокинов: ИЛ1, ИЛ2, ИЛ6, ФНО. Морфологически выделяют следующие стадии поражения печени: жировая дистрофия (стеатоз печени); алкогольный гепатит (баллонная и жировая дистрофия гепатоцитов, что послужило поводом для введения термина алкогольный стеатогепатит); цирроз.
Клинически АБП проявляется следующими симптомами: анорексией, дискомфортом и тупой болью в правом подреберье или эпигастрии, тошнотой, желтушностью кожных покровов, зудом, потерей веса. На стадии цирроза появляются спленомегалия, асцит, телеангиэктазии, пальмарная эритема, ремиттирующая или постоянная лихорадка, достигающая фебрильных значений, выраженная желтуха, геморрагический синдром, печеночная энцефалопатия, почечная недостаточность.
Лечение АБП подразумевает, прежде всего, полное прекращение приема алкоголя. При тяжелом алкогольном гепатите используют глюкокортикостероиды: преднизолон или метилпреднизолон. В лечении хронических форм АБП широкое распространение получили эссенциальные фосфолипиды. Для улучшения клинико-биохимических показателей АБП назначают урсодезоксихолевую кислоту и S-аденозил-L-метионин (адеметионин) — природное вещество, которое образуется в организме из метионина с использованием АТФ при участии фермента S-аденозилметионинсинтетазы. В последнее время обсуждается возможность применения химерных антител к ФНО-α (инфликсимаб) и ингибиторов ФНО-α (этанерцепт) (см. статью «Заболевания суставов»).
Желчекаменная болезнь (ЖКБ) — хроническое рецидивирующее заболевание гепатобилиарной системы, которое связано с нарушением метаболизма холестерина, билирубина, желчных кислот и сопровождается образованием желчных камней в печеночных желчных протоках (внутрипеченочный холелитиаз), общем желчном протоке или желчном пузыре.
В настоящее время ЖКБ рассматривается как наследственно-детерминированное заболевание, обусловленное повышением образования в организме 3‑гидрокси-3‑метилглутарил-коэнзим-А-редуктазы — фермента, регулирующего синтез холестерина в организме. В результате уровень холестерина в желчи возрастает (желчь становится литогенной). Выработка печенью литогенной желчи усугубляет холестаз и способствует развитию воспалительного процесса в желчном пузыре. К числу факторов, способствующих литогенезу, относятся нерегулярное и нерациональное питание со сниженным содержанием пищевых волокон в рационе, дискинезия желчевыводящих путей, гиподинамия, ожирение, гемолитические анемии.
Клинические проявления ЖКБ связаны с развитием калькулезного холецистита. Характер болевого синдрома при ЖКБ соответствует таковому при обострении хронического холецистита. Фармакотерапия ЖКБ включает применение препаратов хенодезоксихолевой и урсодезоксихолевой кислоты, энтеросорбентов (лигнин, холестирамин и др.), спазмолитиков (производные красавки, метамизол, эуфиллин); гепатопротекторных препаратов. Показаниями к литотрипсии являются единичные или множественные камни до 30 мм в диаметре при условии отсутствия морфологических изменений в стенках желчного пузыря.
Гепатопротекторы
Препараты, содержащие эссенциальные фосфолипиды (ЭФЛ)
Субстанция ЭФЛ представляет собой высокоочищенный экстракт бобов сои, содержащий преимущественно молекулы фосфатидилхолина (ФХ) с высокой концентрацией полиненасыщенных жирных кислот (ПНЖК). Главный активный ингредиент ЭФЛ — 1,2‑дилинолеоил-фосфатидилхолин, синтез которого человеческим организмом невозможен. Молекулы ЭФЛ встраиваются непосредственно в фосфолипидную структуру поврежденных печеночных клеток, замещая дефекты и восстанавливая барьерную функцию липидного бислоя мембран. Таким образом достигается мембраностабилизирующее и гепатопротективное действие ЭФЛ. ПНЖК фосфолипидов повышают активность и текучесть мембран, уменьшают плотность фосфолипидных структур, нормализуют проницаемость мембран. Экзогенные ЭФЛ способствуют активации расположенных в мембране фосфолипидзависимых ферментов и транспортных белков, что, в свою очередь, поддерживает обменные процессы в клетках печени, повышает ее детоксикационный и экскреторный потенциал.
Гепатозащитное действие ЭФЛ основано на ингибировании процессов перекисного окисления липидов — ведущего патогенетического механизма поражений печени. Препараты ЭФЛ могут дополнительно обогащаться различными витаминами: B1, B2, B6, B12, E и никотиновой кислотой, поскольку дефицит этих витаминов часто развивается при поражениях печени. Также фосфолипиды могут встречаться и в комбинации с аминокислотой метионином. Метионин необходим для синтеза холина, увеличивает образование этой неотъемлемой части ЭФЛ и повышает уровень эндогенных фосфолипидов, уменьшая отложение в печени нейтрального жира.
Метионин также необходим для обезвреживания ксенобиотиков (включая этанол). При атеросклерозе метионин снижает концентрацию холестерина и повышает концентрацию фосфолипидов крови. Еще одна комбинация фосфолипидов состоит из фосфатидилхолина и глицирризиновой кислоты. Глицирризиновая кислота дополняет эффекты ЭФЛ иммуностимулирующим действием за счет стимуляции фагоцитоза и повышения активности NK-клеток и индукции γ-интерферона. Кроме того, глицирризиновая кислота обладает противовирусным действием, блокируя проникновение вирусов в клетки, проявляет антиоксидантные свойства.
В таблице 1 представлены МНН, ТН и формы выпуска фосфолипидов, присутствующие на отечественном рынке.
Аналоги адеметионина
Среди гепатопротекторов, применяемых при поражениях печени, одним из наиболее эффективных считается адеметионин. Входящий в его состав S-аденозил-L-метионин является аналогом внутриклеточного адеметионина — биологической субстанции, присутствующей во всех органах и тканях. При этом максимальное содержание адеметионина — в печени и головном мозге. Последний факт объясняет двойное действие препарата — гепатопротекторное и нейропротекторное. S-аденозил-L-метионин повышает текучесть клеточных мембран и нормализует работу внутриклеточных транспортных систем, стимулируя, таким образом, выработку и отток желчи, а также поступление желчных кислот из гепатоцитов в желчевыводящую систему.
Восстановление оттока желчи из гепатоцитов предотвращает ее избыточное скопление в клетках и повреждающее действие на мембраны. Кроме того, препарат стимулирует регенерацию и пролиферацию гепатоцитов, что позволяет компенсировать функции печени даже на поздней стадии печеночной патологии, увеличивая выживаемость пациентов.
Повышая синтез глутатиона, таурина и цистеина — естественных факторов антиоксидантной защиты в организме, препараты адеметионина предотвращают губительное действие свободных радикалов, желчных кислот и других токсических агентов на клетки печени. В таблице 2 представлены препараты адеметионина, зарегистрированные на территории РФ.
Препараты урсодезоксихолевой кислоты
Еще одним эффективным лекарственным препаратом при поражениях печени является урсодезоксихолевая кислота, обладающая широким спектром действия. Во-первых, встраиваясь в мембраны клеток печени, она стабилизирует их структуру и защищает от повреждающего действия солей желчных кислот (гепатопротекторный эффект). Во-вторых, стимулирует экзоцитоз и очищает гепатоциты от токсичных желчных кислот (ЖК), концентрации которых при заболеваниях печени повышены. Именно это свойство делает урсодезоксихолевую кислоту особенным гепатопротектором. Кроме того, кислота снижает всасывание липофильных ЖК в кишечнике, повышая их оборот при энтерогепатической циркуляции. При этом усиливаются холерез и выведение токсичных ЖК через кишечник. Также кислота снижает литогенность желчи, предупреждает образование конкрементов и растворяет уже образовавшиеся камни. В таблице 3 представлены ТН и формы выпуска препаратов на основе урсодезоксихолевой кислоты.
Растительные препараты на основе силимарина
Силимарин представляет собой смесь изомерных флавоноидов расторопши пятнистой с преобладанием силибинина. Биофлавоноиды активируют синтез белков и ферментов в гепатоцитах, улучшают обмен веществ в клетках, стабилизируют мембраны клеток печени, замедляя поступление в них токсических продуктов метаболизма, улучшают показатели иммунологической реактивности организма. Кроме этого, силимарин, за счет снижения повышенного уровня трансаминаз в сыворотке крови, ингибирует дистрофические и потенцирует регенеративные процессы в печени. Препараты расторопши препятствуют накоплению гидроперекисей липидов, уменьшают степень повреждения клеток печени (антиоксидантный эффект).
В настоящее время на фармрынке России представлено несколько препаратов, содержащих плоды расторопши пятнистой как в чистом виде, так в комбинациях. Препараты, содержащие помимо расторопши еще и экстракты пижмы, зверобоя и листьев березы, обладают гепатопротекторным, мембраностабилизирующим, регенерирующим, антиоксидантным и желчегонным действием. Нормализуют липидный и пигментный обмен, усиливают детоксикационную функцию печени, тормозят процессы липопероксидации в печени и нормализуют моторику кишечника (МНН и ТН представлены в таблице 4).
Препараты, содержащие флавоноиды других растений
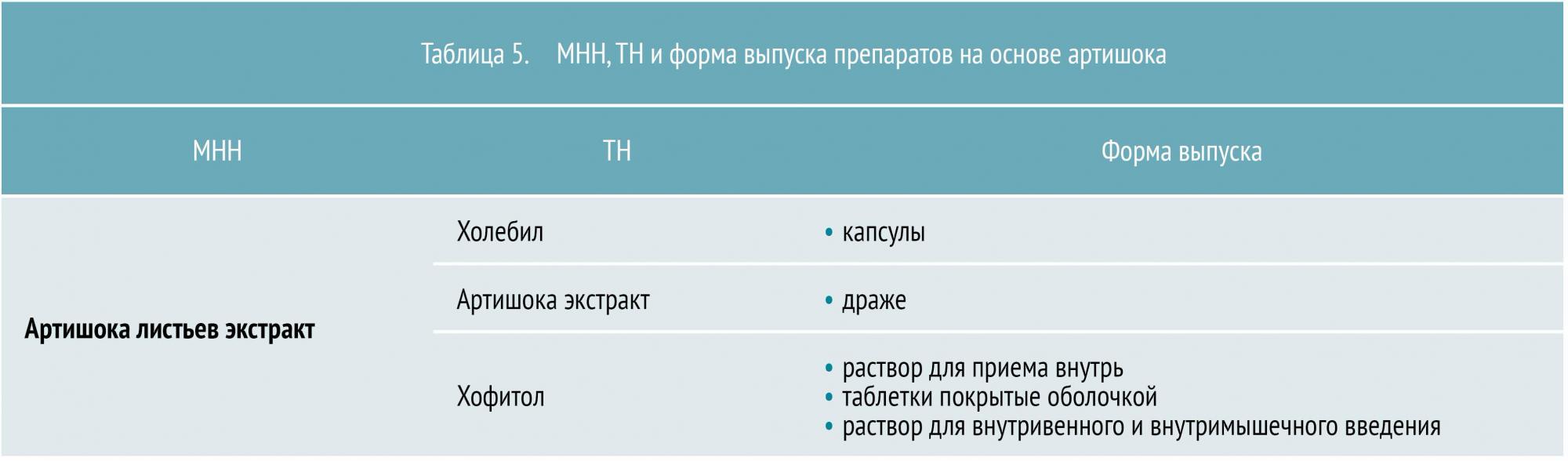
Среди представителей этой категории достаточно широкое применение получили средства на основе экстракта листьев артишока. Основное гепатопротекторное и желчегонное действие этого вещества обусловлено наличием в нем фенольного соединения цинарина в сочетании с фенолокислотами (кофейной, хлорогеновой и др.). Кроме них, артишок содержит каротин, витамины C, В1, В2, что немаловажно в связи с нарушением нормальной работы печени.
Экстракт артишока влияет на функциональную активность печеночных клеток, стимулирует выработку ферментов, влияя тем самым на липидный, жировой обмен и повышение антитоксической функции печени. Артишок снижает уровень холестерина в крови при исходной гиперхолестеринемии, оказывает желчегонное действие за счет умеренного холеретического и слабого холекинетического эффекта. МНН и ТН препаратов на основе артишока представлены в таблице 5.
Другим известным препаратом рассматриваемой подгруппы является препарат, содержащий экстракты каперсы колючей, кассии западной, плодов паслена черного, а также экстракты плодов тамарикса двудомного и терминалии чебулы. Препарат защищает паренхиму печени от токсических агентов, усиливает внутриклеточный обмен веществ и стимулирует регенерацию. На фармацевтическом рынке РФ зарегистрирован всего один препарат с данным МНН, под торговым наименованием Лив.52, выпускающийся в виде таблеток и капель для приема внутрь.
Вспомогательная фармакотерапия
В заключение хочется отметить, что в комплексной фармакотерапии поражений печени, наряду с гепатопротекторами, может использоваться ряд вспомогательных препаратов, направленных на очищение организма от продуктов распада, токсических веществ, входящих в группу энтеросорбентов, и обладающих детоксикационным, желчегонным, холеретическим, холекинетическим действием при различных заболеваниях печени (таблица 6).
БИЛИАРНАЯ ДИСФУНКЦИЯ: определение, классификация, диагностика, лечение
Определение (патоморфологические предпосылки) Несмотря на то что билиарную систему (система желчных протоков и сфинктеров, регулирующих ток желчи) пытаются рассматривать отдельно от основного органа (печени), она является ее частью и в соответствии с
Определение (патоморфологические предпосылки)
Несмотря на то что билиарную систему (система желчных протоков и сфинктеров, регулирующих ток желчи) пытаются рассматривать отдельно от основного органа (печени), она является ее частью и в соответствии с этим функционирует.
В гепатоците условно выделяют 3 самостоятельных звена: синусоидальную, латеральную и каналикулярную части. Апикальная (каналикулярная) часть цитоплазматической мембраны гепатоцита отличается по гистологическим и биохимическим свойствам и участвует в образовании просвета желчного капилляра. Каждая печеночная клетка принимает участие в образовании нескольких желчных канальцев (ЖК). На периферии дольки ЖК сливаются в собственно желчные протоки, переходящие на выходе в междольковую соединительную ткань в междольковые канальцы, которые, сливаясь, образуют междольковые протоки первого порядка (второго — когда уже выстланы призматическим эпителием). В их стенках появляются трубчато-ацинозные слизистые железы, соединительно-тканная оболочка, эластические волокна. Междольковые протоки, сливаясь, образуют крупные печеночные протоки — долевые, выходящие из печени и, в свою очередь, образующие общий печеночный проток, продолжением которого служит общий желчный проток, его началом считается место соединения печеночного протока с пузырным. В общем желчном протоке различают супрадуоденальный, ретродуоденальный, ретропанкреатический, интрапанкреатический и интрамуральный отделы.
Дистальная часть общего желчного протока проходит в толще головки поджелудочной железы, и проток открывается на задней стенке нисходящего отдела двенадцатиперстной кишки, на 2–10 см ниже привратника. По сведениям разных авторов, ширина протоков может варьировать: общего желчного (ОЖ) — от 2 до 4 мм; печеночного — от 0,4 до 1,6 мм; пузырного — от 1,5 до 3,2 мм. Согласно рентгенологическим данным, ширина протока ОЖ — от 2 до 9 мм; по данным УЗИ — при наличии желчного пузыря (ЖП) — от 2 до 6 мм, а без желчного пузыря — от 4 до 10 мм. Вместимость желчного пузыря колеблется от 30 до 70 мл. В месте перехода желчного пузыря в пузырный проток мышечные волокна принимают циркулярное направление, формируя сфинктер протока ЖП (Люткенса). Двигательная иннервация осуществляется симпатической и парасимпатической нервной системой. Нервные сплетения имеются во всех слоях желчевыводящей системы. Чувствительные волокна ЖП способны воспринимать только растяжение.
Секреция желчи идет непрерывно в течение суток, с некоторыми колебаниями. За сутки выделяется от 0,5 до 2,0 л желчи. Направление движения желчи определяется взаимодействием печеночной секреции, ритмической деятельностью сфинктеров терминального отдела общего желчного протока, сфинктера желчного пузыря, клапана пузырного протока и всасывательной функцией слизистой оболочки желчного пузыря и всех протоков, что создает градиенты давлений. Из печеночных протоков и общего желчного протока желчь в ЖП поступает в момент закрытия сфинктера Одди (ему принадлежит решающая роль в создании градиента давления). Сфинктер Одди вне пищеварения закрыт непостоянно, и небольшие порции желчи систематически поступают в двенадцатиперстную кишку. После окончания пищеварительной фазы желчь попадает в желчный пузырь в течение 3 и более часов. Большинство исследователей считают, что внепеченочные желчные протоки никогда не находятся в покое, и их активная перистальтика рассматривается с точки зрения регуляции тока желчи; тонус двенадцатиперстной кишки (внутрипросветное давление) также влияет на выход желчи. Двигательная реакция желчного пузыря и сфинктера Одди находится в прямой зависимости от количества и качества пищи, а также от эмоционального состояния человека.
Мускулатура сфинктера Одди не зависит от мускулатуры двенадцатиперстной кишки. Сфинктер Одди состоит из: собственно сфинктера БДС (сфинктер Вестфаля), который обеспечивает разобщение протоков от двенадцатиперстной кишки; собственно сфинктера общего желчного протока; сфинктера панкреатического протока.
Работа всей билиарной системы строго координирована, что обеспечивается нервной и гуморальной регуляцией. До сих пор не совсем ясно регулирующее влияние эндогенных пептидов группы эндорфинов. Основным принципом всей регулирующей системы является саморегуляция разноуровневая (в том числе местно вырабатываемыми гормонами и биологически активными веществами).
Регулирующая составляющая очень сложна в физиологических условиях и не до конца ясна при различных патологиях этой системы.
Классификация, определение клинических вариантов дисфункции, диагностические подходы
Функциональные заболевания желчных путей представляют собой комплекс клинических симптомов, развившихся в результате моторно-тонической дисфункции желчного пузыря, желчных протоков и сфинктеров.
Согласно последней Международной классификации, вместо определения «функциональные заболевания билиарного тракта» (Римский консенсус, 1999) принят термин «дисфункциональные расстройства билиарного тракта». При этом, независимо от этиологии, их принято подразделять на 2 типа: дисфункция желчного пузыря и дисфункция сфинктера Одди.
В последней Международной классификации болезней (МКБ-10) под рубрикой К82.8 выделены только «дискинезия желчного пузыря и пузырного протока» и под рубрикой К83.4 — «спазм сфинктера Одди».
В регуляции двигательной активности билиарной системы принимают участие парасимпатический и симпатический отделы вегетативной нервной системы, а также эндокринная система, обеспечивающие синхронизированную последовательность сокращения и расслабления желчного пузыря и сфинктерного аппарата.
Показано, что умеренное раздражение блуждающего нерва вызывает координированную активность желчного пузыря и сфинктеров, а сильное раздражение — спастическое сокращение с задержкой эвакуации желчи. Раздражение симпатического нерва способствует расслаблению желчного пузыря. Из гастроинтестинальных гормонов максимальный эффект оказывает холецистокинин — панкреазимин (ХЦК-ПЗ), который, наряду с сокращением желчного пузыря, способствует расслаблению сфинктера Одди. Побудительным мотивом к выработке ХЦК-ПЗ является жирная пища, а к нервным регулирующим воздействиям — градиент давления и его изменение.
Основной причиной возникновения расстройств ритмической деятельности билиарной системы являются воспалительные процессы в печени, приводящие к нарушению синтеза желчи, заметному уменьшению давления в протоковой системе и желчном пузыре и, в связи с этим, к постоянному спастическому сокращению сфинктера Одди.
Различные оперативные вмешательства (холецистэктомия, ваготомия, резекция желудка) также приводят к существенным нарушениям функции билиарной системы. В отличие от процессов, протекающих в других органах пищеварения, образование желчи происходит непрерывно, однако поступление желчи в кишечник отмечается только в определенные фазы пищеварения. Это обеспечивается резервной функцией желчного пузыря и его ритмическими сокращениями с последовательным расслаблением сфинктеров Люткенса и Одди. Расслабление желчного пузыря сопровождается закрытием сфинктера Одди.
Различают первичные и вторичные дисфункциональные расстройства. Первичные встречаются редко и составляют в среднем 10–15%. При этом снижение сократительной функции желчного пузыря может быть связано как с уменьшением мышечной массы (редко), так и со снижением чувствительности рецепторного аппарата к нейрогуморальной стимуляции. Причем малое количество рецепторов может быть генетически детерминированным и благоприобретенным, вследствие воспалительных, дистрофических и метаболических расстройств. Вторичные дисфункциональные нарушения билиарного тракта могут наблюдаться при гормональных расстройствах, лечении соматостатином, при предменструальном синдроме, беременности, системных заболеваниях, диабете, гепатите, циррозе печени, еюностомии, а также при имеющихся воспалении и камнях в желчном пузыре. Причем наличие этих заболеваний не предполагает стабильной несостоятельности регулирующих систем и воспринимающего аппарата — речь идет о разной степени расстройств в разные периоды, фазы течения заболеваний; в связи с этим наблюдается «волнообразность» расстройств, вплоть до периодов довольно длительной стабильности, но с «легким» переходом данной системы от стабильности к расстройствам моторики. Важное значение при этом имеют психоэмоциональные перегрузки, стрессовые ситуации, общие неврозы. Для абсолютного большинства больных, перенесших холецистэктомию, характерна недостаточность сфинктера Одди с непрерывным истечением желчи, реже отмечается его спазм. Другой наиболее частой причиной билиарных расстройств является дистальная резекция желудка, приводящая к ослаблению гормональной регуляции и гипотонии желчного пузыря.
Классификация дисфункциональных расстройств билиарного тракта представлена в таблице.
Для простоты восприятия и более удобного применения на практике в классификации представлены однонаправленные расстройства, хотя в жизни они чаще носят сложный характер, с преобладанием одного из компонентов.
Клинические проявления достаточно хорошо известны: при гиперкинетических расстройствах возникают коликообразные боли различной интенсивности без иррадиации или с иррадиацией вправо, в спину, иногда в левую половину живота (при вовлечении протоковой системы поджелудочной железы). При гипокинезии — тупые боли в правом подреберье, чувство давления, распирания, усиливающееся при изменении положения тела и при увеличении внутрибрюшного давления, изменяющего градиент давления для тока желчи. Общими для разных форм дисфункции являются горечь во рту, вздутие живота, неустойчивый стул.
Итак, центральным симптомом дисфункции желчного пузыря является билиарный тип боли, причем единственной объективной характеристикой может считаться замедленное опорожнение желчного пузыря. Доступные методы диагностики не объясняют причину этого явления. Причинных факторов может быть несколько. Нельзя исключить такие моменты, как нарушение наполнения или снижение чувствительности воспринимающего аппарата желчного пузыря.
Диагностическими критериями дисфункции желчного пузыря являются эпизоды сильной постоянной боли, локализованной в эпигастрии или в правом верхнем квадранте живота, при этом характерны следующие особенности:
Очень важным объективным симптомом нарушенной моторики желчного пузыря является ультразвуковой феномен «сладжа» (осадка), который, по нашим данным [1], может быть представлен в 2 вариантах: а) диффузно; б) пристеночно. Пристеночный вариант, в зависимости от клинической ситуации, может быть охарактеризован как «воспалительный». Если воспаление отсутствует, тогда элементы осадка, формирующие его, являются достаточно крупными. Анализу должен быть также подвергнут весь клинический симптомокомплекс: тошнота и рвота, иррадиация, провоцирующие факторы (пища, ее качество и др.).
В отношении дисфункции сфинктера Одди выделяют 4 клинико-лабораторных типа (3 типа билиарной дисфункции и 1 тип панкреатической дисфункции). В основу диагностических критериев положены приступ болей билиарного типа и 3 лабораторно-инструментальных признака: подъем АСТ и/или ЩФ в 2 и более раз при двукратном определении; замедление выведения контрастных веществ при ЭРПХГ (более 45 мин); расширение общего желчного протока более 12 мм (исследования проводятся в период приступа).
Первый тип дисфункции характеризуется болями и 3 признаками.
Второй тип дисфункции отличается болями и 1 или 2 признаками.
Третий тип — только приступом болей.
Четвертый тип — панкреатический — характеризуется «панкреатическими» болями и повышением уровня амилазы или липазы (при несильных болях); повышение ферментов (амилазы, липазы) может отсутствовать.
В тех случаях, когда эндоскопическая ретроградная панкреато-холангиография исключает отсутствие стриктурной патологии, показана монометрия билиарного и панкреатического сфинктеров.
Всемирный конгресс гастроэнтерологов (Бангкок, 2002) определил, что медицина, основанная на доказательствах, требует не консенсуса, а именно наличия доказательств. Участники конгресса пришли к выводу, что дисфункцию сфинктера Одди следует отнести не к четко определенным заболеваниям, а к состоянию с вариабельным взаимоотношением дисфункция/симптом. Особо было подчеркнуто, что нарушенное опорожнение желчного пузыря хорошо известно как следствие воспалительного повреждения, механической обструкции или автономной денервации. В отсутствии этих условий неясно, можно ли рассматривать замедленное опорожнение желчного пузыря как определенную клиническую проблему (нозологическую форму).
Некоторые принципы лечения дисфункциональных билиарных расстройств
Учитывая вышеизложенное, следует отметить, что основная цель лечения больных дисфункциональными расстройствами билиарного тракта состоит в восстановлении нормального тока желчи и секрета поджелудочной железы по билиарным и панкреатическим протокам. В связи с этим в задачи лечения входят:
До сих пор в системе лечебных мероприятий заметную роль занимает диетотерапия. Общими принципами диеты являются режим питания с частыми приемами небольшого количества пищи (5–6-разовое питание), что способствует нормализации давления в двенадцатиперстной кишке и регулирует опорожнение желчного пузыря и протоковой системы. Из рациона исключаются алкогольные напитки, газированная вода, копченые, жирные и жареные блюда, приправы — в связи с тем, что они могут вызвать спазм сфинктера Одди. При подборе диетического рациона учитывают влияние отдельных пищевых веществ на нормализацию моторной функции желчного пузыря и желчевыводящих путей. Так, при гиперкинетическом типе дисфункции должно быть резко ограничено потребление продуктов, стимулирующих сокращение желчного пузыря, — животных жиров, растительных масел, наваристых мясных, рыбных и грибных бульонов. При гипотонии желчного пузыря больные обычно хорошо переносят некрепкие мясные и рыбные бульоны, сливки, сметану, растительные масла, яйца всмятку. Растительное масло назначают по чайной ложке 2–3 раза в день за 30 мин до еды в течение 2–3 нед. Для предотвращения запоров рекомендуют блюда, способствующие опорожнению кишечника (морковь, тыква, кабачки, зелень, арбузы, дыни, чернослив, курага, апельсины, груши, мед). Это особенно важно, так как нормально работающий кишечник означает нормализацию внутрибрюшного давления и наличие нормального продвижения желчи в двенадцатиперстную кишку. Использование пищевых отрубей (при достаточном количестве воды) важно не только для работы кишечника, но и для моторики билиарного тракта, особенно желчного пузыря, имеющего осадок.
Из лекарственных препаратов, влияющих на моторную функцию желудочно-кишечного тракта, используют: антихолинергические препараты, нитраты, миотропные спазмолитики, интестинальные гормоны (ХЦК, глюкагон), холеретики, холекинетики.
Антихолинергические средства, снижая концентрацию внутриклеточных ионов кальция, приводят к расслаблению мышц. Интенсивность расслабления зависит от исходного тонуса парасимпатической нервной системы, но при использовании препаратов данной группы наблюдается широкий спектр побочных эффектов: сухость во рту, затрудненное мочеиспускание, нарушение зрения, что существенно ограничивает их применение.
Неселективные блокаторы кальциевых каналов (нифедипин, верапамил, дилтиазем и др.) способны расслабить гладкую мускулатуру, в том числе и билиарного тракта, но это требует максимально высоких доз, что практически исключает использование этих препаратов из-за выраженных кардиоваскулярных эффектов.
Некоторые спазмолитики селективно блокируют кальциевые каналы (дицетел, панаверия бромид, спазмомен) и преимущественно действуют на уровне толстой кишки, где они и метаболизируются. 5–10% этих препаратов всасывается и метаболизируется в печени и может работать на уровне билиарного тракта. Эта сторона требует дальнейших исследований, а опосредованные эффекты, связанные с восстановлением градиента давления, отмечены и могут быть использованы.
В настоящее время среди миотропных спазмолитиков обращает на себя внимание препарат гимекромон (одестон), который оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря. Одестон эффективен у больных с дисфункцией билиарного тракта, обладает желчегонным действием, устраняет билиарную недостаточность, а также дисфункцию сфинктера Одди, его гипертонус, в том числе и у больных после холецистэктомии.
Из других миотропных спазмолитиков следует отметить дюспаталин, который селективно влияет на тонус сфинктера Одди (непосредственно и опосредованно), он лишен универсального спазмолитического эффекта (и, следовательно, побочных действий), но не обладает холеретическим эффектом и в этом уступает одестону.
При гипофункции желчного пузыря основным подходом к лечению следует считает фармакотерапевтический.
Использование препаратов, усиливающих моторику желчного пузыря.
Холекинетики: сульфат магния, оливковое масло и другие масла, сорбит, ксилит, холосас и др.
Выбор препарата, являющийся очень важным, если не основным вопросом, зависит от того, как быстро необходимо получить эффект от терапии. Если требуется максимально быстрое воздействие на организм больного, то лучше использовать холекинетики, причем эффект зависит и от дозы препарата; если необходимо длительное курсовое лечение, то применяются желчесодержащие препараты; если требуется одновременно и противовоспалительное действие, то выбор должен быть сделан в пользу синтетических препаратов, но курсовое лечение ими будет непродолжительным; когда у пациента одновременно имеется патология печени, то выбор должен быть сделан в пользу хофитола, обладающего холеретическим и протективным действием.
Использование препаратов, обладающих прокинетическим воздействием
(мотилиум, дебридат). Сюда же могут быть отнесены миотропные спазмолитики: дицетел, спазмомен, дюспаталин, галидор, но-шпа. Следует помнить, что их эффекты, как правило, носят опосредованный характер (уменьшают либо тонус сфинктера Одди, либо давление в двенадцатиперстной кишке). Их эффективность дозозависима, поэтому необходим подбор действенной дозы.
Использование препаратов, уменьшающих воспаление и висцеральную гипералгезию. Нестероидные противовоспалительные средства: анопирин, упсарин УПСА, диклоберл, наклофен, кетанов, солпафлекс, брустан, кетонал, мовалис, доналгин, амбене, целебрекс и низкие дозы трициклических антидепрессантов (амизол, саротен, эливел, мелипрамин, коаксил).
Необходимо обратить внимание и на другие аспекты лечения. При дисфункции сфинктера Одди: при установлении первого типа требуется проведение папиллосфинктеротомии; второго-третьего типа — допускается возможность назначения лекарственной терапии. Следует иметь в виду, что гормоны (ХЦК, глюкагон) могут временно снижать тонус сфинктера Одди; нитраты дают очень кратковременный эффект. Ботулинический токсин — сильный ингибитор выделения ацетилхолина. Использование его в виде инъекций в сфинктер Одди уменьшает его давление, улучшает ток желчи и приносит облегчение, но эффект лечения преходящий. При панкреатическом типе дисфункции сфинктера Одди стандартной терапией являются оперативная сфинктеропластика и панкреатическая литопластика (лекарственное воздействие осуществляется только на стадии отсутствия осложнений).
Заключение
В последнее время внимание медицинской общественности оказалось привлечено к функциональным расстройствам желудочно-кишечного тракта вообще и билиарной системы в частности. Это связано в значительной степени с тем, что в отношении функциональных расстройств остается надежда на их излечение, а также успешную профилактику или отдаление по времени развития более тяжелой в прогностическом отношении органической патологии (в том числе и онкологической). Сегодня вырабатываются диагностические подходы к лечению рассмотренных нами заболеваний, представленные в настоящей статье. Кроме того, в данной работе нашел отражение большой арсенал лекарственных средств, находящихся в распоряжении врача, который имеет возможность выбрать препарат или комплекс в зависимости от патогенетических особенностей конкретного расстройства.
Литература
О. Н. Минушкин, доктор медицинских наук, профессор
Медицинский центр Управления делами Президента РФ, Москва