Заболевание моямоя что это
Ребенок может умереть от инсульта: что такое болезнь моямоя и лечат ли ее в России
Редкое сосудистое заболевание моямоя ежедневно ставит жизнь детей под угрозу инсульта. «Афиша Daily» поговорила с родителями о том, как их дети борются с диагнозом, и выяснила, почему нужно разрушать стереотипы о болезни и делать российскую медицину более человечной.
Мо́ямо́я (от японского «клубы дыма», «туман». — Прим. ред) — неврологическое расстройство, из‑за которого сильно сужаются сосуды головного мозга. Чтобы компенсировать недостаток крови, вокруг них появляется «облачное образование» — сеть из более мелких сосудов (эта особенность и дала название заболеванию). Однако ее недостаточно: мозг не насыщается кислородом и питательными веществами, что приводит к инсульту и даже смерти при отсутствии лечения.
В основном болезнь моямоя распространена в Азии. В Японии она встречается у 3–5 человек из 100 тыс. В Европе количество зарегистрированных случаев в 10 раз меньше. Специалисты считают, что низкие показатели могут быть связаны с проблемами в диагностике.
Румия Хакимова
Мать Альмира, Москва
В 5 лет у моего сына Альмира случилась первая ишемическая атака (кратковременное нарушение кровообращения головного мозга. — Прим. ред.), хотя раньше серьезных проблем со здоровьем не было. Утром он пришел в комнату ко мне и мужу и попытался что‑то сказать, но получалось только невнятное бормотание. Я подумала, что это шутка. Потом обратила внимание на еще один тревожный симптом — левая рука почти не шевелилась. Альмир испугался, начал плакать, но через 15 минут речь восстановилась, и он ушел играть.
После он вел себя как обычно, но я была шокирована, поэтому вызвала скорую. Проведя обследование, врачи предположили, что у сына моямоя, но сомневались в диагнозе и решили сначала понаблюдать за ребенком. Из статей я узнала, что это редкое заболевание, которое почти не встречается в России. До последнего надеялась, что в больнице ошиблись, но через полгода ситуация повторилась: сын не разговаривал уже дольше, рука и нога не двигались. Приступы моямоя схожи с эпилептическими, поэтому Альмиру назначили противосудорожные препараты. Однако я чувствовала, что это не эпилепсия, и оттягивала лечение.
Через несколько месяцев болезнь проявилась в третий раз. Сын полчаса не мог сидеть и говорить, левая сторона тела полностью не работала. По своей инициативе мы решили пройти обследование в медицинском центре им. Бурденко, где Альмиру поставили окончательный диагноз. Московские врачи советовали сделать операцию по восстановлению кровоснабжения мозга, но упоминали о больших рисках. В интернете мы узнали о специализированном центре в Цюрихе, куда приезжают дети с нашим заболеванием со всей Европы. Лечение стоило несколько миллионов рублей, собрать их помог благотворительный фонд.
Когда мы приехали туда, то даже не поняли, что это больница. В палатах всегда было чисто и уютно, на стенах висели яркие картины и детские рисунки, маленькие пациенты каждый день собирались в игровой, а в буфете им раздавали сладости. По атмосфере центр в Цюрихе больше напоминал детский сад. Перед операцией сына веселили и развлекали, поэтому он даже не испугался. После лечения ему стало лучше. Сейчас сыну семь лет, и он еще восстанавливается.
Ты понимаешь: если не дашь согласие на операцию, то ребенок может умереть от инсульта, а если дашь, то это риск и незнание, чем может закончиться операция. В швейцарском центре отношение было более человечное. Удивительно, но когда у Альмира спросили, что ему больше всего понравилось в другой стране, он уверенно ответил: «Врачи, потому что они веселые и не делают больно».
Виктория Биктимирова
Мать Ани, Петербург
Аня была абсолютно здорова, пока в четыре года у нее не случилась ишемическая атака. В тот день дочь увлеченно рассказывала что‑то дедушке, но внезапно речь сильно замедлилась. Потом левая часть лица ослабла, а уголок рта неестественно опустился. Внутри все похолодело: я сразу узнала признаки инсульта и поняла, что это серьезно. По моей просьбе Аня попыталась поднять левую руку, и у нее не получилось. Симптомы продолжались около получаса. Мы вызвали скорую, но врачи не поместили нас в больницу, потому что сразу отбросили предположение об ишемической атаке. Доктор из бригады считал, что Аня просто отлежала левую часть тела, а я накручиваю себя.
Мы заранее искали информацию, общались с другими родителями и знали, что лучше всего делать операцию там, где есть большой опыт по лечению этого заболевания. В России такого места не нашлось, и мы направили данные в детскую больницу Цюриха. Пока я ждала ответа, иногда подходила ночью к кроватке Ани, чтобы убедиться, что с ней все хорошо. Нервы были на пределе, но мы держались: от срывов дочь переволновалась бы, что могло привести к инсульту.
Операцию в Цюрихе сделали достаточно скоро, поэтому мозгу не было нанесено значительного вреда. Сейчас дочери лучше, ее беспокоят только головные боли, повторяющиеся пару раз в месяц, но врачи уверяют, что они пройдут.
Юлия Кеслер
Мать Ростислава, Петербург
Все началось с того, что мой сын Ростислав почувствовал общее недомогание. Тогда ему было восемь месяцев. По внешним проявлениям педиатр не заподозрила ничего страшного и выписала стандартное лечение как при ОРВИ. Клиническая картина выглядела так: общее недомогание и слабость. Но на третий день лечения мы заметили, что левая рука стала менее активная. Тут же позвонили в больницу. Услышав симптомы, врачи быстро отреагировали, и мы поехали к ним.
В Центре им. Алмазова молодой врач заподозрил у нас редкое сосудистое заболевание — болезнь моямоя. Диагноз подтвердился после дополнительных обследований. Операция, которая была необходима, длится около 10 часов. Это огромные риски, ведь Ростику не было на тот момент и года. Сосуды слишком тонкие, и нужен был врач с опытом проведения именно таких операций. Хотелось максимально снизить риски, поэтому, несмотря на цену, поехали в Швейцарию.
Сейчас, когда операция позади, все кажется просто страшным сном. Сын научится абсолютно всему, только с небольшим опозданием. Сейчас Ростиславу три года. У него пострадала правая сторона мозга и произошел левосторонний паралич. Но успехи за эти два года колоссальные. Ростик научился ползать на четвереньках, сидеть и стоять с поддержкой, постепенно появляется опора на левую руку. Интеллектуальное развитие идет с задержкой, но ежедневные занятия и интенсивная реабилитация приносят плоды. Да, это постоянная работа, но каждый новый навык — стимул двигаться дальше. Улыбка сына вдохновляет и стирает из памяти самые страшные моменты.
Общей статистики по заболевшим моямоя в России я не видела, могу судить только по кругу общения. Знаю еще восемь родителей, чьим детям поставили аналогичный диагноз. В основном это семьи из Москвы и Питера. Мы думали, почему случаев больше именно в этих городах, и, возможно, в регионах плохо с диагностикой. Хотя недавно мы были на послеоперационном обследовании в Новосибирском центре нейрохирургии, и получили исчерпывающие ответы на все вопросы.
Марина Хоффманн
Когда видишь количество детей, приезжающих со всей Европы, то болезнь уже не кажется редкой. Она скорее сложно диагностируемая. В России многие врачи еще не слышали про это заболевание, поэтому при типичной для моямоя симптоматике ставятся неправильные диагнозы, мигрень или эпилепсия. Прописанное лечение не помогает детям, а приступы сохраняются. И только после инсульта — совершенно не типичного состояния для ребенка — родители начинают выяснять причину и находят специалистов, которые подтверждают болезнь моямоя. У детей происходит сужение или полное перекрытие сосудов в головном мозге, из‑за чего некоторые участки не получают достаточного кровоснабжения. Это ведет к инсульту и страшным последствиям: часто дети становятся инвалидами или даже погибают. Причем произойти может не один инсульт, а серия. Чем младше пациент, тем выше риски закрытия сосудов.
Болезнь Мойамойа
Артериальное устройство головного мозга. Что такое болезнь Мойамойа
Болезнь Мойамойа является прогрессивным окклюзионным заболеванием церебральной сосудистой сети с вовлечением круга Уиллиса и артерий, питающих его.
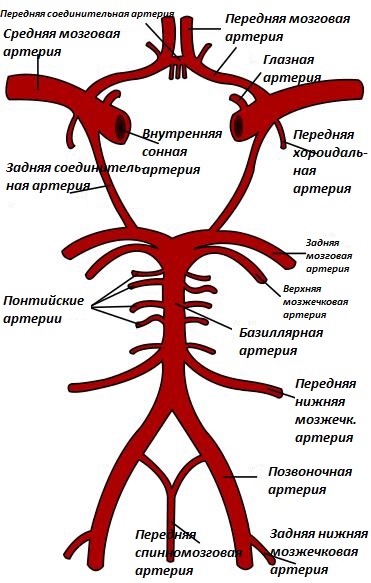
На рисунке ниже представлено схематическое изображение круга Уиллиса, артерий головного мозга, а также ствола мозга.
Термин «мойа-мойа» происходит из японского языка и обозначает «облачко дыма». Это понятие применимо к появлению аномальных сосудистых побочных сетей, которые развиваются по соседству со стенотическими сосудами. Стено-окклюзионные зоны, как правило, являются двусторонними, но не исключено и одностороннее участие сосудистой сети в формировании данной аномалии.
Рисунок 1. Артериальное устройство головного мозга
Для данного заболевания свойственно утолщение интимы (внутреннего слоя артерии, находящегося под эластической мембраной и мышечным слоем артерии) и концевых участков артерий.
Интима утолщается с двух сторон — изнури и снаружи. Пролиферирующие участки содержат липидные (холестериновые) отложения. Передние, средние и задние мозговые артерии, исходящие из круга Уиллиса, нередко отличаются по степени развития стеноза или окклюзии (непроходимости).
Такие процессы связаны с волокнисто-клеточным утолщением интимы, а также быстрым изнашиванием стенок сосудов в целом. Вокруг круга Уиллиса можно заметить небольшие сосудистые каналы. Это анастомозные участки артерий. Мягкая мозговая оболочка при болезни Мойамойа также может содержать ретикулярные конгломераты мелких сосудов.
Причины болезни Мойамойа, сопутствующие заболевания, факторы риска
Причины болезни Мойамойа являются неустановленными. Заболевание часто передается по наследству. В семейном анамнезе людей, чьи родители болели таким заболеванием, Мойамойа встречается примерно в 10% случаев. Такое наследование обусловлено аутосомно-доминантной передачей с неполной пенетрантностью, которая зависит от возраста и геномного импринтинга.
Генетически восприимчивые к болезни Мойамойа локусы были найдены на нескольких хромосомах, а ген RNF213 официально назван первым геном, связанным с этим заболеванием. Для больных характерен повышенный уровень антител щитовидной железы. Определенное воздействие могут оказывать и иммунные нарушения.
Сопутствующие заболевания
Хотя болезнь Мойамойа может возникнуть спонтанно у ранее здорового человека, существует немалое количество заболеваний, способствующих её развитию или протекающих на её фоне. К таким заболеваниям относятся:
Другие факторы риска это:
Эти связанные условия не всегда являются причинами болезни Мойамойа, но оказывают весомое влияние на процесс лечения и течение болезни.
При наличии этих факторов риска врачи исключают болезнь Мойамойя при помощи визуализационных исследований.
Анализ статистических медицинских данных показал, что самая высокая численность больных наблюдалась в Японии. Люди азиатского происхождения более других склонны к появлению Мойамойа, однако европейцы, афроамериканцы, латиноамериканцы и азиаты так же не застрахованы от этого недуга.
Средний возраст больных не установлен: зарегистрированные случаи свидетельствуют как о случаях заболевания 6-месячных младенцев, так и пожилых людей старше 60 лет. Пик развития болезни приходится на первое десятилетие жизни, в 4-м, 5-м и последующем десятилетиях частота возникновения болезни Мойамойа снижается.
Поскольку случаи возникновения этого расстройства достаточно редки, его причины до сих пор до конца не изучены. Эксперты полагают, что наиболее вероятной (настоящей) причиной могут быть генетические дефекты, травматические повреждения головного мозга, дефекты артерий и развития сосудов и сужение артерий в мозге, однако определение точной причины всё еще продолжается.
Симптомы болезни Мойамойа
Основные симптомы болезни Мойамойа у детей это:
Эти симптомы могут либо появляться постепенно и ослабевать, либо развиться внезапно и сохраниться на неопределенное время.
В редких случаях больной ребенок может пострадать от кровоизлияния в мозг, однако такие симптомы характерны более для взрослых, чем для детей.
Симптомами кровоизлияния в мозг являются такие состояния:
Симптомы болезни Мойамойа у взрослых:
Методы лечения болезни Мойамойа, меры профилактики
Фармакологическая терапия болезни Мойамойа не разработана. Именно поэтому медикаментозное лечение направлено более на устранение симптомов, чем на фактическое лечение.
Если произошло внутримозговое кровоизлияние, необходимо принять меры по управлению гипертензией (если она присутствует). Таких пациентов помещают в отделение интенсивной терапии до стабилизации самочувствия и всех физиологических показателей. При ишемическом инсульте применяют антикоагуляционные и антиагрегантные препараты.
Физиотерапевтические процедуры
Реабилитация с физической терапией, трудотерапией и логопедом может быть показана при неврологических нарушениях. Степень интенсивности терапии варьируется от состояния, возраста больного. Физические упражнения, занятия с логопедом, решение когнитивных задач — всё это приводит к эффективному восстановлению после криза.
На этом этапе лечения также рекомендованы антикоагулянты и антиагреганты — они предотвращают инсульт или повторный инсульт, особенно у пациентов со стенотическими сосудами и прогрессирующей окклюзией сосудов.
Использование антикоагулянта гепарина (и в некоторых случаях варфарина) или антиагрегантов, например, аспирина, должно быть обусловлено ангиограммой, высоким риском инсульта, а также опытом лечащего врача и его субъективной точкой зрения в отношении медикаментозной терапии.
Отмечается, что у пациентов с болезнью Мойамойа и нестабильными симптомами лечение проходит эффективнее, чем у пациентов со статическими инсультами, указывающими, вероятно, на состоявшийся инсульт.
Хирургические процедуры
С целью реваскуляризации сосудов головного мозга после ишемического инсульта применяются следующие методы лечения:
Эти процедуры могут быть разделены на 2 группы в зависимости от того, связаны ли они прямым или косвенным анастомозом. Какие из этих процедур являются наиболее эффективными — вопрос спорный. Медицинские данные свидетельствуют о том, что хирургические процедуры реваскуляризации имеют некоторые симптоматические преимущества, в том числе и улучшение кровотока. Прямые и/или комбинированные процедуры обеспечивают улучшенную васкуляризацию.
Проведение хирургического анастомоза весьма затруднительно у детей до 2-х лет из-за малого диаметра сосудов. В этом случае процедура ЭДАС является более подходящей.
Профилактические меры
Родители детей с болезнью Мойамойа должны контролировать состояние ребенка и отслеживать появление подозрительных симптомов, которые указывают на возможный инсульт. К ним относятся:
И хотя геморрагическая форма болезни Мойамойа встречается крайне редко, её симптомы так же необходимо знать и отслеживать, а при первом их появлении обращаться за срочной помощью. К таким симптомам относятся:
Обнаружена пищевая добавка, которая приводит к раку желудка и легких
Курение электронных сигарет может привести к импотенции
Тромбоз после вакцинации: Основной компонент AstraZeneca становится магнитом для белка крови
Что лучше никогда не делать после 17:00, чтобы оставаться здоровым?
Кто имеет высокий риск смерти в первые 12 месяцев после перенесенного COVID-19?
В развитии болезни Альцгеймера оказалось виновным нарушение процесса самоочищения клеток
Болезнь моямоя
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Что такое болезнь моямоя?
Болезнь моямоя (или мойямойя, сокр. БММ) — это редкое заболевание кровеносных сосудов, при котором внутренняя сонная артерия в черепе блокируется или сужается, уменьшая приток крови к мозгу. В результате открываются крошечные кровеносные сосуды у основания мозга в попытке снабдить мозг кровью.
Состояние может вызвать микроинсульт (транзиторная ишемическая атака), обширный инсульт или внутримозговое кровоизлияние. БММ также может повлиять на то, насколько хорошо функционирует головной мозг, и вызвать задержку когнитивных функций и развития или инвалидность.
Болезнь моямоя чаще всего поражает детей, хотя взрослых также затрагивает. БММ встречается во всем мире, но чаще встречается в странах Восточной Азии, особенно в Корее, Японии и Китае. Это может быть связано с определенными генетическими факторами в этих популяциях.
Признаки и симптомы
Болезнь моямоя может возникнуть в любом возрасте, хотя симптомы чаще всего встречаются в возрасте 5-10 лет у детей и 30-50 лет у взрослых.
Первым симптомом болезни моямоя обычно является инсульт или транзиторная ишемическая атака (ТИА), особенно у детей. Взрослые также могут испытывать эти симптомы, но также могут испытывать гипертоническое внутримозговое кровоизлияние (геморрагический инсульт) из аномальных сосудов головного мозга.
Сопутствующие признаки и симптомы болезни моямоя, связанные с уменьшением притока крови к мозгу, включают:
Эти симптомы могут быть вызваны физическими упражнениями, плачем, кашлем, напряжением или лихорадкой.
— Когда обратиться к врачу?
Немедленно обратитесь к врачу, если заметите какие-либо признаки или симптомы инсульта или ТИА, даже если они, кажется, колеблются или исчезают.
Обратите внимание на следующее:
Звоните в 112 или по номеру 103 службы экстренной медицинской помощи. Не ждите, пока исчезнут симптомы. Каждая минута имеет значение. Чем дольше не лечится инсульт, тем больше вероятность повреждения мозга и инвалидности.
Причины
Точная причина болезни моямоя неизвестна. БММ чаще всего встречается в Японии, Корее и Китае, но встречается и в других частях света. Исследователи полагают, что большая распространенность в этих азиатских странах настоятельно предполагает наличие генетического фактора в некоторых группах населения.
Болезнь моямоя также связана с определенными расстройствами, такими как синдром Дауна, серповидноклеточная анемия, нейрофиброматоз типа 1 (болезнь Реклингхаузена) и гипертиреоз.
Факторы риска
Хотя причина болезни мойамоя неизвестна, некоторые факторы могут увеличить риск заболевания, в том числе:
Осложнения
Большинство осложнений от болезни мойямоя связаны с последствиями инсульта, такими как:
Диагностика
Чтобы диагностировать БММ, врач рассмотрит симптомы больного, историю болезни. Врач проведет медицинское обследование и может назначить несколько тестов для диагностики болезни моямоя и любых сопутствующих заболеваний.
Обследования могут включать в себя:
При необходимости врач может назначить другие анализы, чтобы исключить другие расстройства.
Стандартные методы лечения
Лечение может включать:
— Лекарственные препараты.
Медикаментозные средства могут быть назначены для снижения риска инсульта или для помощи в контроле судорог, в том числе:
— Реваскуляризация.
При болезнь моямоя применяется два типа реваскуляризирующих операций: прямые и непрямые анастомозы. В первом случае донорская артерия из бассейна НСА сшивается «конец в бок» с одним из крупных интракраниальных сосудов, таким образом, непосредственно после операции отмечается усиление кровотока в реципиентной артерии. При непрямом анастомозе функционирующая экстракраниальная артерия перемещается внутрь черепа и фиксируется к мягкой мозговой оболочке, таким образом, создаются условия для неоангиогенеза; при этом увеличение церебрального кровотока отмечается не сразу, а спустя месяц и более после операции. У детей до 6-10 лет и при далеко зашедшем заболевании используют непрямые анастомозы, в остальных случаях выбор определяется предпочтениями хирурга.
У детей реваскуляризирующие операции позволяют добиться существенного снижения частоты инсультов спустя 1 месяц и более после вмешательства. По данным R.M. Scott (2009), до операции инсульты отмечались у 67% больных, у 8% больных инсульты зарегистрированы в пери-операционном периоде, и лишь у 3% инсульты возникали в сроки спустя 1 год и более после операции. Результаты реваскуляризации головного мозга у взрослых аналогичны: инсульты не повторяются после операции приблизительно у 92%
Прогноз
На прогноз БММ влияет ряд факторов. Определяющими являются выраженность неврологического дефицита при первых проявлениях заболевания и своевременность нейрохирургической реваскуляризации головного мозга. Результаты лечения сравнительно хуже при раннем дебюте заболевания, а также при быстрых темпах прогрессии ангиостенозирующего процесса, большом количестве вовлеченных в него артериальных бассейнов и при большой распространенности инфарктов.
После операции многие врачи назначают для постоянного применения дезагреганты (аспирин). При жалобах на упорные головные боли или при сохраняющихся транзиторных ишемических атаках у пациентов с БММ применяют блокаторы кальциевых каналов. Учитывая, что симптомы болезни моямоя часто вызываются или усугубляются гипервентиляцией, снижением системного артериального давления или дегидратацией, физическую активность пациентов ограничивают в течение 3-6 месяцев после операции. В последующем во время спортивных занятий зоны хирургического вмешательства должна быть надежно защищена шлемами от возможной травмы.
Заключение
Болезнь моямоя — одна из возможных причин инсульта и ТИА у детей. Особенности течения и возможность эффективного превентивного лечения заставляют обязательно иметь БММ в виду при дифференциальной диагностике симптомов ишемии головного мозга у детей, в особенности таких, которые провоцируются физической нагрузкой, гипервентиляцией и плачем. При отсутствии лечения БММ неуклонно прогрессирует и, как правило, приводит к формированию серьезного и необратимого неврологического дефицита. К счастью, при своевременной диагностике и правильном лечении у большинства пациентов можно добиться хороших результатов. По мере совершенствования диагностических технологий и распространения информации о БММ доля своевременно выявленных случаев во всем мире увеличивается. Хирургическая реваскуляризация головного мозга сегодня является единственным эффективным методом лечения болезни моямоя.
Врач-терапевт, гастроэнтеролог, гепатолог, инфекционист. Провожу профилактические мероприятия осложнений со стороны пищеварительной системы после долгой терапии НПВП и кроворазжижающими препаратами.
Болезнь мойя-мойя ( Болезнь Мойамойа )
Болезнь мойя-мойя — редкое сосудистое заболевание, представляющее собой медленно прогрессирующее стенозирование внутричерепных церебральных артерий, сопровождающееся развитием обходных коллатералей. Клинически проявляется симптомами хронической ишемии мозга, ТИА, субарахноидальными кровоизлияниями, ишемическими и геморрагическими инсультами. При постановке диагноза основными являются данные церебральной ангиографии. Дополнительно проводится ЭЭГ, МРТ/КТ головного мозга, офтальмоскопия. Лечение может быть консервативным, но наиболее эффективна операция по наложению экстракраниального микроанастамоза.
МКБ-10
Общие сведения
Болезнь мойя-мойя — редкая патология церебральных сосудов, подробно описанная японскими клиницистами Кудо и Такеучи. До 1962 г. считалась характерной исключительно для японцев, затем начали появляться сведения о повсеместной распространенности. Более часто болезнь мойя-мойя встречается у азиатов. Ее распространенность в Японии составляет 3,5 случая на 1 млн. населения, в США — не превышает 1 случай на 1 млн. В России всего описано около 30 случаев, однако не все они соответствуют критериям болезни мойя-мойя.
Свое запоминающееся название болезнь получила благодаря характерной ангиографической картине. В практическую неврологию термин был введен в 1967 г. Сузуки и Такаку. В переводе с японского он значит «подобное сигаретному дыму». Болезнь мойя-мойя может манифестировать в 2-х возрастных периодах: до 10-летнего возраста (в среднем в 5 лет) и в промежуток от 30 до 40 лет. Лица женского пола заболевают примерно в 1,5-2 раза чаше мужчин.
Причины болезни мойя-мойя
Основу заболевания составляет постепенно нарастающее сужение просвета внутричерепной части внутренней сонной артерии, отдельных участков средней и передней мозговых артерий. Морфологические изменения, выявляемые в пораженных сегментах сонной артерии и артерий виллизиева круга, характеризуются фиброзом интимы и ее расширением, истончением среднего слоя сосудистой стенки. В результате формируется стеноз или сосудистая окклюзия. Процесс сопровождается развитием сети коллатеральных сосудистых анастомозов, обеспечивающих альтернативное кровоснабжение головного мозга. Со временем внутренние сонные артерии полностью окклюзируются, церебральное кровоснабжение происходит только благодаря коллатералям, развившимся из наружных сонных и позвоночных артерий.
Этиофакторы остаются неясны. Предполагают, что аномалии церебральных сосудов генетически детерминированы. В 1999г. был проведен ДНК-анализ 16 семей с данной патологией, который выявил наличие генной мутации в локусе 3р26-р24.2. Однако на практике у большинства пациентов определен спорадический характер заболевания. С другой стороны, по данным ангиографии диагностировано большое количество семейных субклинических (латентных) форм.
Согласно другой гипотезе болезнь мойя-мойя представляет собой неспецифический артериит, возникший в результате аутоиммунных реакций и спровоцированный воспалительными процессами. По некоторым данным около 70% случаев заболевания имеют связь с перенесенным синуситом, хроническим тонзиллитом, отитом. Кроме того, в литературе описаны сочетания болезни мойя-мойя с другими различными заболеваниями: туберозным склерозом, нейрофиброматозом Реклингхаузена, серповидно-клеточной анемией, болезнью Гиршпрунга, лептоспирозом, синдромом Марфана, синдромом Апера, черепно-мозговой травмой.
Симптомы болезни мойя-мойя
Клинические проявления связаны с двумя патогенетическими механизмами: прогрессирующей хронической ишемией головного мозга и кровоизлияниями из расширенных и истонченных коллатеральных сосудов. Как правило, у детей больше выражен ишемический механизм, а у взрослых — геморрагический.
В детском возрасте болезнь мойя-мойя дебютирует транзиторными ишемическими атаками. Ишемический пароксизм может сопровождаться преходящим расстройством речи (дизартрией, мотороной афазией), гемипарезом или слабостью только одной конечности, сенсорными нарушениями, ухудшением зрения. Характерно возникновение парезов то с одной, то с другой стороны тела. Возможны эпиприступы, приводящие к развитию олигофрении.
У взрослых зачастую отмечаются периодические или упорные головные боли, иногда имитирующие мигрень. Они могут сопровождаться шумом в ушах. Некоторые пациенты жалуются на онемение конечностей. У большинства больных возникают субарахноидальные кровоизлияния. Клиническая картина и данные неврологического статуса неспецифичны. Неврологический осмотр может выявлять асимметрию носогубных складок, пирамидную недостаточность по моно- или гемитипу, легкие координаторные нарушения, нистагм и др.
Опасность заболевания состоит в его главном осложнении — остром нарушении мозгового кровообращения, которое может протекать по типу ишемического инсульта или геморрагического инсульта. Инсульты могут возникать повторно, приводить к инвалидизирующему неврологическому дефициту и к летальному исходу.
Диагностика болезни мойя-мойя
В анамнезе пациентов могут быть указания на имевшиеся в прошлом эпизоды ОНМК. Однако на основании анамнеза и клинической картины невролог не может установить диагноз. Необходимы дополнительные обследования и дифдиагностика с атеросклерозом сосудов головного мозга, васкулитами, артериовенозными мальформациями, тромбозом, мигренью с аурой, внутримозговой опухолью и др. патологией.
Проводится консультация офтальмолога с визиометрией, периметрией и осмотром глазного дна. Может быть диагностирована потеря остроты зрения, гемианопсия и пр. нарушения. На глазном дне при офтальмоскопии визуализируются ретиноваскулярные изменения и увеличение диска зрительного нерва. ЭЭГ регистрирует патогномоничные для болезни мойя-мойя изменения: после проведения гипервентиляции спустя 20-60 с фиксируется вторая фаза медленных высокоамплитудных волн (так называемый феномен re-build-up). Благодаря специфичности этого феномена ЭЭГ может быть использована как скрининговый способ диагностики.
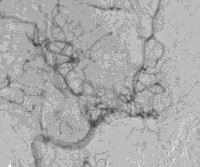
У многих пациентов КТ головного мозга визуализирует в церебральном веществе мелкие участки уменьшенной плотности. МРТ позволяет верифицировать их как очаговые инфаркты. РЭГ выявляет снижение церебрального кровотока. УЗДГ сосудов головы определяет окклюзию внутренней сонной артерии. Золотым стандартом в диагностике выступает ангиография. Подтверждением диагноза является наличие на основании мозга ангиографической картины «клубка дыма, выпущенного из сигареты». В соответствии с данными ангиографии выделяют 6 стадий болезни: от частичного сужения дистальной части внутренней сонной артерии до ее абсолютного исчезновения. В настоящее время альтернативой рентгенконтрастной церебральной ангиографии стали КТ сосудов и МРТ сосудов головного мозга. Эти методы более точны и менее инвазивны.
Лечение и прогноз болезни мойя-мойя
Консервативное лечение включает сосудистую (винпоцетин, ницерголин, нифедипин) и нейрометаболическую (гамма-аминомасляная кислота, пиритинол, пирацетам, гопантеновая кислота) терапию. Оно может улучшить клиническую ситуацию, но не способно остановить прогрессирование болезни. Более радикальным способом лечения является операция с формированием сосудистого шунта, несущего кровь в обход стенозированных артерий. Она может быть выполнена прямым способом с подшиванием шунта к сосудам и непрямым, при котором сосудистый шунт кладут на поверхность мозга. При прямом методе достаточный уровень кровоснабжения достигается сразу, при непрямом — на его развитие требуется от 6 мес. до года. Опыт показал значительно большую эффективность прямого шунтирования. Ишемические эпизоды после его выполнения встречаются лишь у 10% пациентов, в то время как после непрямого шунтирования они отмечаются в 56% случаев. Поэтому стандартом в лечении принята техника наложения экстраинтракраниального анастамоза.
Прогноз при своевременном хирургическом лечении преимущественно благоприятный. Средняя эффективность операции оценивается на уровне 84%. Прослеживается прямая зависимость эффективности лечения от ангиографической стадии. В благоприятных случаях существенный регресс клинических проявлений наблюдается сразу после проведенного лечения. Без лечения нарастающее ухудшение церебральной гемодинамики приводит к прогрессирующему неврологическому дефициту, возникновению геморрагических и ишемических инсультов. Среди взрослых летальность составляет 10%, среди детей — 4,3%.