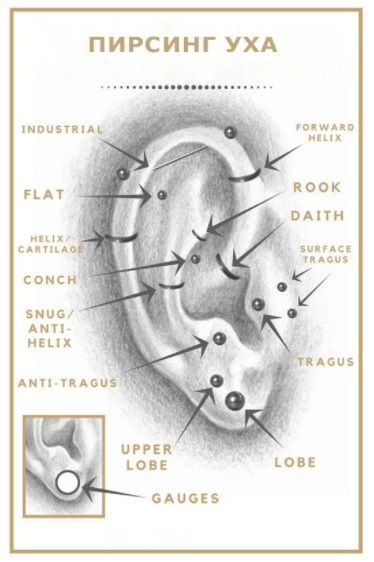
Загноилось ушко после прокола что делать
Что делать, если у ребенка гноятся уши после прокола и долго не заживают?
Практически каждая мама девочки мечтает проколоть своему чаду маленькие ушки как можно быстрее – повзрослев, ребенок вряд ли добровольно согласится на подобную манипуляцию. Все это красиво и эстетично, но не стоит забывать, что просто проколоть уши и надеяться на самостоятельное их заживление точно не стоит. Успех беспроблемного ношения сережек состоит в правильном уходе с первого дня после прокола мочки.

Почему после прокола мочек гноятся уши?
Любое вмешательство в организм извне не проходит бесследно. Тем более, если это организм ребенка. Прокол в ухе – это своеобразная мини-операция. Проводить ее должен только человек с медицинским образованием. Не стоит доверять здоровье своего ребенка первому попавшемуся работнику салона красоты.
Если после прокола рана гноится, скорее всего во время процедуры не были соблюдены все правила стерильности. Это только одна из причин проблем с проколотой мочкой. Существует ряд факторов, способствующих долгому заживлению ушной ранки:
Гигиена при процедуре
Сама процедура прокалывания требует серьезной подготовки во избежание неприятных последствий после прокола. Перед манипуляцией рекомендовано посетить терапевта, чтобы он оценил общее состояние малышки, и аллерголога. Именно он должен определить наличие или отсутствие аллергии на никель, который входит в состав практически всех украшений.
При соблюдении мастером всех правил гигиены уши заживают достаточно быстро и без осложнений. Правила просты:
Уход за ушами после прокалывания
Чтобы после прокола ушей не воспалилась мочка, необходимо руководствоваться всеми рекомендациями по уходу за ранкой. Их должен дать мастер-косметолог, проводящий данную операцию. Чаще всего для обработки назначается перекись водорода, Мирамистин, Хлоргексидин. Реже в качестве антибактериального средства используется медицинский спирт.
Непосредственно после процедуры ухо обрабатывается спиртосодержащим средством. Перекись применяется, если из ранки идет кровь. Обработка проводится по следующим правилам:
Для ускорения заживления не стоит использовать зеленку и йод, ежедневно использовать перекись или спирт. От этого ранка чрезмерно сохнет, но не заживает.
Чем лечить нагноение?
Прежде чем лечить нагноение, необходимо выяснить причину его возникновения. В этом любой маме сможет помочь только врач. Способы лечения также определяет специалист. Если гноятся уши, можно использовать аптечные препараты либо использовать народные средства лечения.
Если уши загноились спустя некоторое время после прокола, то для терапии традиционно используют перекись водорода в сочетании с одной из нижеперечисленных антибактериальных мазей. Первостепенно нужно обработать загноившуюся мочку перекисью водорода. Однако нет необходимости снимать сережки. После обработки закладывается мазь. Это может быть тетрациклиновая или цинковая мазь, Левомеколь, Целестодерм.
Когда наблюдается несильное воспаление, можно воспользоваться проверенными народными средствами:
Необходимо срочно обратиться к врачу, если мочка уха стала ярко-красной, ребенок жалуется на боль в ухе, на месте прокола нащупывается плотный шарик, доставляющий малышу дискомфорт при надавливании. Если воспаление мочки сопровождается увеличением лимфоузлов, температурой, гнойными выделениями из раны, не откладывайте вызов скорой помощи. В таком случае очевидно, что происходит инфицирование всего организма, и очень важно не допустить попадания вируса в головной мозг.
Когда не следует проводить процедуру?
Факторы, при наличии которых не рекомендуется прокалывать уши малышке:
Негативные последствия для ребенка
Халатное отношение к незаживающей долгое время ране грозит серьезными осложнениями. Воспаленная мочка может стать причиной многих недугов: некроза тканей, инфицирования всего организма, хронического воспаления. Нередки случаи потери слуха. При плохом и длительном заживлении на месте прокола могут образовываться келоидные рубцы.
Некоторые специалисты считают, что пирсинг мочек – причина проблем со зрением в раннем возрасте. Не стоит забывать и о неврологических патологиях, например, защемлении лицевого нерва.
Прокол уха – серьезный шаг, требующий подготовки. Только правильный уход поможет вам наградить малышку еще большей красотой, а не уродливыми рубцами в месте неудачного прокола.
Почему болят или гноятся уши от сережки: причины и способы лечения
В подавляющем большинстве случаев пирсинг мочек ушей причиняет лишь временные неудобства: в скором времени ранки перестают болеть и нуждаться в уходе.
Однако иногда эта процедура имеет достаточно неприятные последствия, выражающиеся в болезненных ощущениях, покраснениях и нагноениях мочек. Оставлять сии тревожные явления без внимания нельзя: попустительство вроде «потерплю – само заживет» может еще больше усугубить ситуацию.
Обратите внимание! Самолечение может причинить вред вашему здоровью! Боль и воспаление после прокола — повод обратиться к специалисту!
Почему болят уши от сережек?
Существует несколько базовых причин, из-за которых болят уши от сережек:
Ни в коем случае нельзя прокалывать уши у друзей и родственников без специальных знаний и умений. Кто может дать гарантию, что игла абсолютно стерильна, а прокол придется не в проблемную зону мочки?
Что делать, если болят уши от серьги?
Первое, что нужно предпринять – снять серьги, не надеясь, что все нормализуется само собой. Если болит мочка уха от серьги, но ранка давно зажила и следов воспаления не наблюдается, причина может крыться непосредственно в украшении. Чаще всего, подобные реакции провоцирует бижутерия.
Благородные металлы (серебро, золото, платина) инертны и не могут вызывать аллергических реакций, но они в чистом виде для изготовления украшения не используются (слишком мягкие). К ним добавляют всевозможные лигатуры: медь, никель и прочие металлы. Вот они-то и вызывают у некоторых людей подобные реакции.
Если после снятия серег боль и покраснение ушли, значит, нужно просто подобрать другое украшение. В противном случае нужно сначала принять меры для ликвидации воспаления (о них ниже).
Что делать, если воспалилась мочка уха от серьги?
Как правило, воспаление уже заживших проколов связано либо с травматизацией, либо с качествами украшения, о которых мы говорили выше. Нельзя сбрасывать со счетов и обострения системных заболеваний – они тоже способны вызвать нетипичные реакции.
Воспаляется ухо от сережки не просто так: следует выяснить причины этого явления, чтобы избегать их впредь. Как это ни прискорбно, иногда приходится вовсе отказаться от подобных украшений. Ничего критичного – в продаже имеется великое множество классных клипс.
Если воспалилась дырка в мочке уха от серьги, нужно хотя бы временно отказаться от ношения соответствующих украшений. Подождите до тех пор, пока следы воспалительного процесса не пройдут полностью. Рекомендации о том, как ухаживать в этот период за ушами – чуть ниже.
Тотальное покраснение уха, сопровождающееся выделением гноя из прокола – веская причина для обращения к врачу-хирургу. А если при этом поднялась температура, к врачу нужно не идти, а бежать!
Воспаление после прокола
Чаще всего воспалительные реакции возникают после непрофессиональных проколов, сделанных по наитию: есть руки, уши и швейная игла – почему бы и нет? Воспалительная реакция – наименьшее зло вследствие таких необдуманных решений.
Покраснение мочки и возникновение корочек – нормальная реакция организма в первые пару недель после операции. Но если мочка стала багровой, появилась «дергающая боль», из прокола буквально течет гной, нужно принимать адекватные меры.
Медицинская сталь, из которой изготавливаются первичные сережки-гвоздики, способствует быстрейшему заживлению ранок. Еще лучшие качества демонстрирует имплантационный титан.
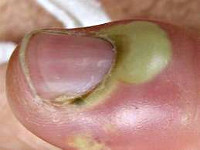
Чем лечить, если ухо загноилось?
Собственно говоря, обычно гноится не ухо, а его мочка. Если загноилось ухо от сережки, можно лечить его следующим образом:
Если гноится ухо от сережек у ребенка, рекомендуется использовать максимально щадящие средства. Промывать ранки нужно аккуратно, хлоргексидином или перекисью – они не щиплют.
После нанесения мази рекомендуется отвлечь внимание малышки от ушек, пока состав не впитается. Эти мази предназначены для наружного применения, поэтому следует исключить их попадание на ручки, а затем – в рот ребенка.
Мазь Вишневского применяют осторожно, 1-2 раза под компресс, только при ярко выраженном воспалении! Если мазь уже оттянула гной из ранки, сразу же отказывайтесь от ее применения.
Не стоит спешить с прокалыванием ушек детям: лучше подождать хотя бы до трех лет. Да и взрослым следует ответственно отнестись к этой процедуре. Прокалывать уши следует только тогда, когда вы хорошо себя чувствуете, можете уделить какое-то время уходу и готовы потерпеть некоторые неудобства. И ни в коем случае не перед поездкой на курорт или ответственным мероприятием!
Гноится дырка от сережки в ухе: лечение после прокола
Гноится ухо после прокола — проблема знакома многим представительницам прекрасного пола, а вопрос, почему, очень актуален. В большинстве случаев нагноение мочки происходит через пару дней после данного события. Однако женщины, которые долгое время носят серьги тоже могут столкнуться со столь неприятной ситуацией.
Если ношение любимых сережек либо прокол в ухе доставляют вам существенный дискомфорт, смело обращайтесь за помощью специалиста, поскольку в некоторых случаях эта проблема может скрывать под собой вполне серьезные осложнения.
Причины загноения мочки
Прокалывание ушей является, прежде всего, хирургической манипуляцией, пусть небольшой, но все же. Поэтому относится к данной процедуре следует со всей ответственностью. Безответственное отношение влечет за собой ряд пагубных последствий.
Сразу после прокола
Рассмотрим основные причины, которые могут повлиять на процесс загноения ранки сразу после прокола:
Спустя какое-то время
В некоторых случаях воспаление может произойти спустя некоторое время. А именно:
Почему ухо гноится из-за золотых сережек
Ношение золотых украшений может вызвать боль и дискомфорт в области ушной раковины. Специалисты выделяют 4 основные категории проблем, которые могут привести к появлению дискомфорта:
Если даже одно ухо начало нарывать, нужно незамедлительно обращаться к врачу. Каждой представительнице прекрасного пола будет нелишним систематически обрабатывать место прокола перекисью водорода во избежание возможного воспаления.
Важно: врачи предупреждают о том, что ранки заживают лучше в раннем возрасте. Поэтому чем раньше были проколоты ушки, тем быстрее и легче пройдет заживление.
Что делать, если гноится место прокола
Первое, что нужно предпринять в этой ситуации – устранить причину развития воспалительного процесса. Если нагноение произошло в результате замены одних украшений на другие, рекомендуется вернуться к прежним, с которыми подобных проблем не возникало.
Украшения из благородных металлов (золото, серебро) в очень редких случаях способны вызывать появление воспалительного процесса и аллергии. Ознакомьтесь со следующими мерами, которые предупредят развитие дискомфорта:
Растворы для обработки
Лучшим средством для обработки уха в целях дезинфекции считается медицинский спирт и перекись водорода. В салонах предлагают специальный раствор, который ускорит процесс заживления и предотвратит появление воспаления. Также можно воспользоваться антисептиками Мирамистином или Хлоргексидином.
Следует принять к сведению, что обработке антисептическими препаратами подлежит не только больное ухо, но и украшение.
Медикаментозные средства
Если у вас гноится дырка от сережки в ухе, обработка противомикробными препаратами обязательна. При воспалении ушей чаще всего используются следующие медикаментозные мази:
Для достижения наилучшего терапевтического эффекта от выбранного препарата, перед его нанесением следует промыть ранку 3% раствором перекиси водорода. Не стоит мазать ранку сразу несколькими мазями, выберите 1 или 2 препарата. Моментального эффекта не стоит ожидать. Мазь рекомендуется наносить 2 раза в сутки. А на ночь, если сильно гноится прокол в ухе, можно приложить тетрациклиновую мазь. Детям рекомендуется обрабатывать ранку ежедневно, проворачивая сережку 2 раза в сутки.
Народные средства
Что касается рецептов народной медицины, лучше всего воспользоваться проверенными способами.
Правила ухода за ушами после прокола
За недавно проколотыми ушами ухаживайте тщательно и осторожно до тех пор, пока ранка полностью не заживет. Рассмотрим основные моменты в правильном уходе после проведения процедуры прокалывания ушей:
Профилактика
Чтобы избежать развития серьезных проблем с ушами после их прокола, нужно моментально реагировать на любое даже малейшее воспаление. Если вам что-то доставляет дискомфорт и появились первые следы воспаления, обработайте кожу антисептическим раствором.
Перед тем как примерять украшения, обработайте их спиртом либо антибактериальным средством, в особенности душки.
Не стоит ради такой красоты пренебрегать собственным здоровьем. Если вы заметили первые симптомы воспаления, незамедлительно предпринимайте нужные меры. Внимательное отношение к своему организму позволит носить украшения долгое время.
Официальная современная медицина не имеет причин ограничивать возраст для прокола ушей по возможным последствиям для здоровья, однако все-таки не рекомендует этого делать до года. Самым лучшим возрастом по ряду причин считается возраст от года до трех лет. Врачи так же считают, что, если прокалывать ушки после 11 лет, то существует вероятность рубцевания. Что качается времени года, наилучшего для прокалывания, то это однозначно весна и осень, но тогда, когда еще не нужно надевать шапочки. Также в некоторых регионах можно прокалывать уши в июне и августе, так как жары в эти месяцы не наблюдается при определенном типе климата.
Следующий момент – чистота и стерильность места, где будет проводиться прокол. Не стоит экономить на здоровье ребенка. Лучше заплатить немного больше, но пойти туда, где в процессе прокалывания все будет стерильно и сами проколы правильно обработают и научат, как ухаживать за ними дома.
Очень ответственный выбор следующих сережек, которые будут надеты после заживления. Лучше всего выбирать либо гвоздики, либо маленькие серьги-колечки, которые случайно не расстегнутся и ни за что не зацепятся. Более крупные серьги вообще не стоит надевать девочкам доо трех лет, да и после трех и лет до семи пусть такие варианты станут только праздничными. На каждый день лучше оставить привычные маленькие варианты.
Уход за ушками должен осуществляться каждый день. Если ушки прокалывались совсем маленькой девочки, то эту обязанность на себя берет мама, однако более старшую девочку мама должна приучить ухаживать за ушками самостоятельно. В течение первого месяца после прокола ушки обрабатывают антисептическими средствами 2 раза в сутки. В крайнем случае, можно применять спирт, но он приносит ребенку дискомфорт во время обработки, поэтому лучше всего остановить свой выбор на перекиси водорода или на настойках, к примеру, календулы или эвкалипта. Если у девочки уже имеются длинные волосы, то на время обработки их нужно убрать. При проявлении каких-либо ненормальных реакций на ушках, таких как нагноения, сыпь, сильный зуд, стоит обратиться к тому специалисту, который выполнял процедуру. Стоит помнить, что небольшой зуд наблюдается при нормальном заживании ранок.
Важно иметь в виду, что существует ряд противопоказаний к проколам ушей по медицинским показаниям. Понятно, что нельзя прокалывать ушки при врожденных или хронических ушных заболеваниях. Если ушное заболевание присутствует даже временно, то с прокалыванием ушей стоит повременить. Так же нельзя прокалывать уши при черепно-мозговых травмах и заболеваниях крови, ревматизме, сахарном диабете и болезнях, связанных с неврологией. Противопоказанием к прокалыванию ушей так же могут стать некоторые формы аллергии.
Итак, можно сделать вывод, что прокалывать ушки лучше в относительно раннем возрасте, но не раньше одного года от рождения. К такому процессу родителям следует тщательно подготовиться и учесть все возможные риски. Кроме того, прежде чем проколоть дочке ушки, родителям стоит проконсультироваться с врачом на предмет противопоказаний и выбрать хорошего косметолога.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
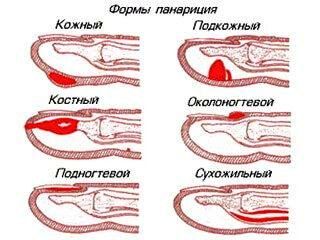
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.