Запах никотина в носу у некурящего человека что это
Эксперт объяснил причину возникновения несуществующих запахов при COVID
Паросмия, или искаженное восприятие запахов, может возникать у пациентов с COVID-19 из-за того, что вирус SARS-CoV-2, который вызывает заболевание, нейротопный, то есть способен поражать нервные клетки. Об этом агентству PA заявил президент британской ассоциации отоларингологов (ENT UK) профессор Нирмал Кумар.
По словам эксперта, вирус воздействует на нервы в верхней части полости носа и нарушает их работу. «Это как шок для вашей нервной системы», — указал он (цитата по Sky News).
Кумар — один из первых специалистов, которые в марте сообщили о таком симптоме коронавируса, как потеря обоняния (аносмия). По его словам, с ним сталкиваются тысячи пациентов в Великобритании, которые проходят лечение от COVID-19. Этот симптом, по данным Национальной статистической службы Великобритании, является самым распространенным. Теперь же многие стали жаловаться, что ощущают несуществующие запахи.
«Сегодня утром я принял двух пациентов с паросмией», — рассказал президент ENT. Оба они — медицинские работники. По словам Кумара, один жаловался, что все время чувствует запах рыбы, а другой — запах гари, хотя поблизости нет источников дыма. Эксперт отметил, что чаще всего симптом встречается у молодых людей, а также медиков из-за контакта с зараженными в больницах.
По словам 24-летнего банкира Даниэла Савески, в марте после заражения COVID-19 у него на какое-то время пропадало обоняние, а затем он столкнулся с паросмией, от которой страдает до сих пор. В частности, он стал ощущать запах серы. 52-летняя Линн Корбетт рассказала, что лишилась обоняния на несколько месяцев, а после его возвращения стала ощущать «тошнотворно сладкий запах, который трудно описать».
Люди, перенесшие коронавирус, жаловались на искаженное восприятие запахов еще летом. Как отмечала Би-би-си, специалисты считают, что паросмия — один из шагов к восстановлению обоняния, но у некоторых пациентов на это могут уйти годы.
Благотворительная организация AbScent, которая поддерживает людей с расстройствами обоняния, рекомендовала тем, кто страдает паросмией, пройти своеобразную тренировку — каждый день в течение 20 секунд вдыхать запах розового масла, лимона, гвоздики и эвкалипта.
Ученые из Университетского колледжа Лондона и Королевского национального госпиталя говорили, что коронавирус может привести к проблемам со слухом. Зараженные, по их словам, могут испытывать звон и шум в ушах — тиннитус — и в дальнейшем потерять слух.
Паросмия: симптомы и причины
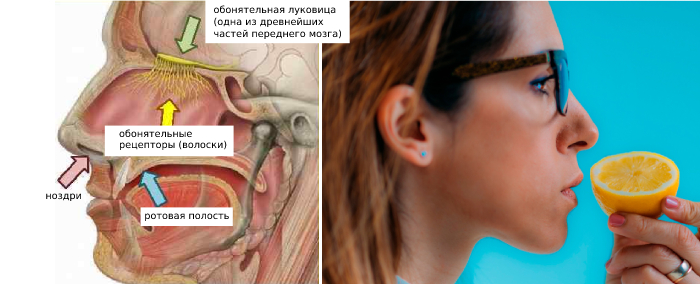
Было ли у вас когда-нибудь ощущение, что обычно приятные вам запахи изменились? Что знакомые вещи пахнут не так или вовсе внушают вам отвращение? Это могут быть симптомы паросмии заболевания, при котором запахи определенных вещей или, в некоторых случаях, всего искажаются.
Это происходит, когда рецепторные клетки обоняния в носу, называемые обонятельными сенсорными нейронами, не передают запахи в мозг так, как должны. Например, если вы нюхаете банан, вместо чего-то фруктового и приятного ваш нос может уловить запах тухлой еды.
Код МКБ паросмии R43.1.
Причины паросмии
Искажения запахов могут вызывать:
Особенности паросмии при коронавирусе
Почти половина пациентов с COVID-19, принявших участие в одном исследовании, сообщили о паросмии примерно через 2,5 месяца после первоначального заражения. По мнению многих, запахи был отвратительными, похожими на гниющую плоть. Другое международное исследование показало, что 7% пациентов сообщили об искажении обоняния сразу после заражения COVID-19. Срок, когда пройдет паросмия после коронавируса, длится в среднем несколько недель.
Осложнения паросмии
Органы чувств играют большую роль в нашей повседневной жизни. Хорошие запахи часто поднимают настроение и приносят радость. Искаженное обоняние может сильно повлиять на качество вашей жизни. Это может привести к таким проблемам, как:
Если вы не можете доверять своему обонянию, вы рискуете пропустить такие вещи, как испорченная еда, запах дыма или утечки газа. Для некоторых профессий обоняние играет ключевую роль (повара, парфюмеры, пожарные).
Диагностика
При подозрении на паросмию надо обратиться к лор-врачу. Врач проведет медицинский осмотр, спросит об истории болезни, чтобы проверить наличие серьезных проблем, таких как травмы головы и опухоли головного мозга, проведет тест для проверки, насколько корректно вы улавливаете повседневные запахи.
Врач также попытается исключить состояние, называемое фантосмией. В отличие от паросмии, при которой нос улавливает запахи от конкретных вещей, просто искажая их, при фантосмии обонятельные рецепторы галлюцинируют и улавливают запахи, которых нет. Запахи могут варьироваться от хороших до неприятных. Фантосмия непостоянна, она может быть приходящей.
Чтобы исключить повреждение нервов или мозга, к диагностике могут быть привлечены невролог и аллерголог.
Лечение паросмии
Для начала применяется медикаментозное лечение. В комплексе могут быть назначены физиотерапевтические аппаратные методики.
Если лекарства не действуют, будет рассмотрен вариант операции по удалению поврежденных сенсорных рецепторов (обонятельной слизистой оболочки) в полости носа.
При поиске альтернативных консервативных способов, как лечить паросмию, можно попробовать обонятельные тренировки: вдыхание определенного запаха и воспоминания о том, как этот запах должен пахнуть. Так, если вы вдыхаете аромат лимона, вы должны думать о том, как пахнет настоящий лимон.
Отзывы показывают, что это может быть эффективным методом лечения паросмии. В недавнем исследовании пациенты, которые занимались тренировками в течение шести месяцев, показали клинически значимые улучшения в их способности точно чувствовать запахи.
Что касается того, как лечить паросмию после ковида, не существует конкретной специфической терапии. Она лечится по той же схеме, как и любая паросмия, вызванная вирусной инфекцией. Во многих случаях паросмия после коронавируса может частично или полностью пройти без лечения вообще.
ЛОР клиника в Чертаново занимается лечением паросмии, в том числе вызванной ковидом, задействуя весь спектр высокоэффективных методик консервативного лечения.
Восстановление обоняния после коронавирусной инфекции (Лебедева Л.В.)
Почему происходит изменение обоняния и вкуса после ковида?
Врачи часто сталкиваются с заболеваниями, при которых пациент не различает запахи. Вот некоторые примеры.
Возможно ли вернуть обоняние и вкус?
Параллельно снижению обоняния происходит нарушение вкусового восприятия. Это логичный процесс. Улавливаемый человеком аромат блюд усиливает вкус, делает его более насыщенным. Когда человек не воспринимает запаха еды, он не может полноценно оценить её вкуса. При восстановлении обонятельной чувствительности возвращается вкусовое восприятие.
Способность различать запахи и вкус можно вернуть. Сделать это тем проще, чем раньше начать лечение. Похоже на ситуацию с инсультом. После сосудистой катастрофы в головном мозге нужно как можно быстрее оказать человеку помощь, приступить к восстановлению двигательной активности в самые ранние сроки.
При коронавирусной инфекции так же – чем быстрее начата реабилитация, тем лучше прогноз. Обонятельные нейроны обладают способностью к восстановлению, обновляясь примерно раз в 40 дней. Для того, чтобы они быстрее заработали, ими нужно активно заниматься.
Почему не все переболевшие коронавирусной инфекцией теряют обоняние?
Аносмия обычно развивается на 4–6 день заболевания. На 10–14 день большинство людей выздоравливают и способность различать ароматы возвращается. Но у некоторых дефект остаётся. Нужно понимать, любое заболевание не может протекать одинаково у разных людей. Нет двух идентичных организмов, соответственно, и болезни будут протекать по-разному.
Что необходимо делать, чтобы вернуть обоняние?
Раздражать рецепторы и восстанавливать цепочку проводящего пути. Заставлять нервные клетки работать, вспоминать свои функции. Для этого хорошо подходят кофе, мелисса, мята, чеснок. Применяется ароматерапия с помощью эфирных масел: гвоздики, цитрусовых, эвкалипта. Вдыхать ароматы надо 5–6 раз в день. При отёке слизистой оболочки помогут орошения полости носа солевыми растворами. Разрешается использовать специальные спреи, даже гормональные. Их должен назначить врач оториноларинголог, потому что есть противопоказания.
Невролог может прописать препараты, улучшающие трофику нервной ткани, в том числе и обонятельных рецепторов, а также порекомендовать рефлексотерапию.
Рефлексотерапия. Что это? Как можно с её помощью вернуть обоняние?
Рефлексотерапию медики относят к физиотерапии. Она улучшает кровоснабжение, иннервацию, лимфоотток, способствует улучшению самочувствия. При помощи рефлексотерапии можно вернуть обоняние. Это не новый метод лечения, он использовался и раньше. Рефлексотерапия хорошо помогает в лечении аллергических ринитов и даже инфекционных.
Иглорефлексотерапия – постановка игл, может сочетаться с прижиганием. Внутренние органы на поверхности кожи имеют свои проекции, которые называются чудесными меридианами. Врач воздействует на биологически активные точки определённой зоны, вследствие чего происходит улучшение микроциркуляции, лимфотока, устранение отёка, улучшение обоняния. Восстанавливая циркуляцию энергии по древнему китайскому учению, мы восстанавливаем здоровье.
ВИДЕО с участием врача-невролога Лебедевой Л.В.
Сюжет с участием нашего врача-невролога, рефлексотерапевта Лебедевой Людмилы Васильевны на телеканале НТВ в программе Новости, рубрике «Специальный репортаж» от 27.09.21
Жизнь без вкуса и запаха: как справиться с последствиями COVID-19 (Видео)
Для пациентов, столкнувшихся с такой проблемой, как коронавирусная инфекция (covid-19) специально разработаны программы постковидной диагностики и реабилитации: ПОСТКОВИДНЫЙ СИНДРОМ и ПОСТКОВИДНЫЙ СКРИНИНГ.
Врачи рассказали, почему у пациентов после ковида искажаются запахи
Одним из последствий коронавирусной инфекции может может стать искажение обоняния — этот симптом проявляется иногда у тех, кто перенес потерю вкусов и запахов, спустя недели и даже месяцы после выздоровления от недуга. Об этом «Газете.Ru» рассказали перенесшие COVID-19 россияне.
Ранее о данном последствии инфекции заявляли и представители американской благотворительной организации AbScent — фонд поддерживает людей с расстройствами обоняния, собирает информацию от тысяч пациентов с аносмией (потеря обоняния) и паросмией (искажение обоняния), чтобы помочь в разработке методов лечения.
По данным AbScent, многие переболевшие COVID-19 сообщают об «отвратительном» запахе рыбы или серы, а также о «сладковатом неприятном аромате». При этом в большинстве случаев симптом наблюдается у пациентов, которые во время болезни жаловались на полную потерю обоняния.
Так, 22-летняя Александра Кравченко (имя изменено) из Москвы рассказала «Газете.Ru», что заразилась коронавирусом в конце сентября — на третий день болезни у девушки полностью пропало обоняние, также она перестала различать вкусы.
«Так продолжалось примерно месяц. Потом внезапно за ужином я ощутила вкус грибов, очень обрадовалась, а запахи так и не возвращались. Еще через пару недель я побрызгалась духами и поняла, что смутно чувствую что-то, но этот запах был далек от того, как действительно пахнут мои духи. Неприятных ощущений это не вызвало», — поделилась москвичка.
Со временем запахи у Александры вернулись в полном объеме, но в начале декабря – на третий месяц после выздоровления – девушка начала ощущать, что все большее количество вещей пахнет не так, как обычно.
«Однажды я шла по городу и поняла, что меня преследует приторно-сладкий запах смеси жженого лука, ацетона и гари. Это тяжело объяснить, потому что в природе такого запаха не существует. Выяснилось, что рядом курили сладкие сигареты с вишневым вкусом. Затем этот запах начал появляться, когда я пользовалась косметикой, чистила зубы, убиралась в квартире с помощью бытовой химии», — пожаловалась Кравченко.
По ее словам, данный симптом тревожит ее уже на протяжении месяца. «Хочется верить, что со временем это пройдет», — надеется девушка.
Похожая история произошла и с Екатериной Поповой из Пскова. «Ковидом я заболела в ноябре, обоняние и чувство вкуса полностью пропало примерно на третий-четвертый день. На данный момент я все еще не чувствую некоторые ароматы», — сказала женщина «Газете.Ru».
Когда обоняние стало частично возвращаться, Попову начал преследовать запах табачного дыма. «Им пахло настолько сильно, что свербило в носу и слезились глаза. Я достала мужа, открывала окна настежь, мы начали выбирать фильтры в вытяжку.
Я не могла спать — четыре ночи подряд я сначала не могла уснуть, а потом просыпалась среди ночи от запаха табака. Меня начинало тошнить от этого запаха, от недосыпа я стала нервной, хотелось плакать»,
Ей удалось справиться с этим симптомом самостоятельно. «Я решила сделать диффузор с маслом чайного дерева (взяла обычное из аптеки). Я дышала вечером им достаточно интенсивно, а на ночь ставила рядом с кроватью. Не знаю, совпадение ли это, но через пару дней запах табачного дыма исчез», — заключила Попова.
Анастасии из Екатеринбурга ждать, когда вернется адекватное восприятие запахов, пришлось около пяти месяцев. «Примерно через месяц после выздоровления от ковида я приехала в гости к другу и меня начало тошнить от запаха готовящейся еды. Было ощущение, что жарят человечину, ужасный запах гнили», — отметила девушка в беседе с «Газетой.Ru».
«Запах мертвечины» собеседница издания ощущала каждый раз, когда готовила мясо или яйца. На почве симптома у Анастасии даже начались панические атаки.
«Вначале я лечилась витаминами группы B, но ничего не менялась. Затем решила просто ждать, и действительно – пять месяцев мучений закончились, и все сошло на «нет». Думаю, из-за особенностей каждого организма может потребоваться разное время на восстановление рецепторов», — заключила она и добавила, что при столкновении с данным симптом особое внимание необходимо обратить на свое психологическое состояние.
Главный терапевт клиники «Семейная» Александр Лаврищев пояснил «Газете.Ru», что паросмия — искажение запахов — происходит потому, что коронавирус поражает не только ткани легких, но и нервную систему.
«При этом дисфункция обоняния является патологическим процессом, требующим времени, вирус же не сразу колонизирует весь организм», — уточнил медик.
Как заметила врач-инфекционист Анна Баландина, в ее практике паросмия встречалась лишь у тех, кто в остром периоде заболевания перенес аносмию – полное отсутствие запахов. «Поэтому могу предположить, что искажение обоняния связанно с постепенным восстановлением функций обонятельного нерва», — сказала эксперт «Газете.Ru».
С ней согласилась кандидат медицинских наук, невролог Гульнара Ахмадеева. По ее словам, в данном случае можно провести параллель со сдавливанием нерва при неудобном положении конечностей.
«В это время развивается анестезия – утрата поверхностной кожной чувствительности. По мере восстановления активного положения в руке/ноге постепенно появляются парестезии — не очень приятные измененные субъективные ощущения по типу ползания мурашек. А затем — чувствительность восстанавливается. Так и с обонянием», — объяснила врач «Газете.Ru».
При этом период окончательного восстановления обоняния разнится от случая к случаю. «Сроки наблюдения совсем небольшие, точно сказать, сколько времени требуется для устранения симптома нельзя. Но по моим наблюдениям, за полгода это точно проходит», — подчеркнула Анна Баландина.
В то же время ускорить процесс восстановления можно с помощью правильной стимуляции обонятельных рецепторов различными эфирными маслами, параллельно подключая зрительные и ментальные механизмы, визуализируя образы того, что вы нюхаете, считает Гульнара Ахмадеева.
Нелишним будет и обращение к квалифицированному специалисту. «Хороший ЛОР поможет снять отек с луковицы обонятельного нерва. Но в целом, у большинства пациентов данный симптом проходит сам собой», — заключил Александр Лаврищев.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.