Запоры при сахарном диабете что делать
Запор у больных сахарным диабетом
Запоры у больных сахарным диабетом являются частой проблемой. Более трети пациентов отмечают их среди прочих симптомов, но при этом не считают нужным что-то делать с ними. Такой подход опасен. С задержками стула можно и нужно бороться.
Причины запоров
При сахарном диабете запоры возникают по нескольким причинам, связанным между собой:
Если с лекарствами и сопутствующими заболеваниями пациенты ничего сделать не могут, то остается работать с рационом и прочими причинами. Необходимо понять пользу движения и распорядка дня. Нужно выбрать приемлемый объем нагрузок и вид двигательной активности, которая доставляет удовольствие. Выбор сейчас большой: от скандинавской ходьбы до фитнеса. Нужно нормализовать режим. Не зря говорят: организм работает как часы. Совершенно точное определение, что все органы и системы лучше выполняют свои функции, если приучить себя питаться с определенными перерывами во времени. Такая привычка в принципе полезна для людей с сахарным диабетом.
Правильное питание – лечение запоров без медикаментов
Сахарный диабет не накладывает ограничений на употребление клетчатки – растительных волокон, которые улучшают перистальтику кишечника, способствуют росту здоровой микрофлоры и помогают в лечении дисбактериоза. Статистика говорит, что взрослый человек употребляет в среднем 10-15 грамм клетчатки. А запор кишечника можно устранить, если в рационе – 25-35 гр волокон.
Вы можете добрать необходимое количество с помощью биокомплекса Фитомуцил Норм. Он содержит два компонента:
Клетчатка в сочетании с пектином обеспечивает мягкое очищение кишечника в течение 12-48 часов. При употреблении Фитомуцил Норм нужно пить достаточное количество воды. В составе биокомплекса нет подсластителей, ГМО и вкусовых добавок. Подробную информацию Вы найдете на сайте.
Запоры при сахарном диабете — лечение и профилактика
Лекарственные препараты от запора при диабете

Читайте также Надпочечники при сахарном диабете: поражение у диабетиков
Если запор вызван приемом Метформина, но нужно обратиться к врачу для того, чтобы он рекомендовал другое лекарство. Назначение препаратов от запора является симптоматическим и может быть назначено на короткий период. Слабительные средства со временем вызывают привыкание и усугубляют проявления запора.
По механизму действия препараты делятся на контактные, осмотически активные, смягчающие, объемные и средства в свечах местного действия. Контактные слабительные действуют на рецепторы в стенке кишечника, вызывая активную перистальтику и опорожнение после приема через 6-10 часов.К ним относятся препараты Сенаде, Бисакодил, Кастровое масло, Гутталакс.
Такие препараты можно использовать только краткими курсами при атонических запорах и для подготовки к операции. Их применение может вызывать обезвоживание (при профузном поносе), при длительном курсе возникает привыкание, а повышение дозы приводит к повреждению нервных волокон кишечника.
К осмотически активным слабительным средствам относятся:
Эти препараты увеличивают объем кишечного содержимого, препятствуя всасыванию воды из кишечника. Это приводит к механическому стимулированию и опорожнению через промежуток времени от трех до шести часов.
Лактулоза относится к современным препаратам с доказанной эффективностью и безопасностью, ее использование показано при диабете также в связи со второй особенностью – стимулированием роста лакто- и бифидобактерий, которые нормализуют кишечное пищеварение и обменные процессы.
Читайте также Гигиена при сахарном диабете: правила ухода за кожей для диабетиков
Форлакс и Фортранс имеют такие отличительные особенности:
Для лечения длительного запора один раз можно принять Фортранс, а затем перейти при необходимости на Форлакс.
Объемные слабительные средства увеличивают кишечное содержимое благодаря тому, что впитывают в себя воду и стимулируют перистальтику. К ним относятся отруби, морская капуста, подорожник. Эффект наступает через 10 часов. Они обычно действуют мягко, но возможен метеоризм и боли в животе при их применении.
К смягчающим препаратам относится вазелиновое масло, он не всасывается в кишечнике, а создает пленку для облегчения продвижения каловых масс. Эффект развивается через 2-3 часа, подходит только в качестве однократного применения для освобождения кишечника. Вызывает тошноту.
Лечение запоров с помощью слабительных свечей и микроклизм используется для быстрого опорожнения, они рекомендуются для больных, у которых раздражение кишечника является нежелательным –воспаления, эрозии. Противопоказаны при геморрое. Наиболее известны такие препараты:
Читайте также Миндаль при сахарном диабете 2 типа: польза для диабетиков
Хронические запоры при сахарном диабете
Частые запоры, имеющие хронический характер, обычно развиваются у больных, которые уже много лет живут с диагнозом сахарный диабет. В этом случае запоры классифицируются на:
Несмотря на различие в причинах их возникновения симптоматику такие запоры имеют одинаковую. Однако лечение в каждом конкретном случае должно быть подобрано индивидуально. Определённая классификация имеет свои особенности относительно терапии по восстановлении дефекации, поэтому назначать её должен исключительно специалист.
Хронические запоры и сахарный диабет — весьма частые спутники. Но оставлять факт наличия проблем с опорожнением без внимания ни в коем случае нельзя, особенно при СД. Длительное отсутствие дефекации всегда сопровождается интоксикацией организма, что при проблемах с сахаром может закончиться плачевно.
Причины развития запоров
Специалисты выделяют целый ряд факторов, оказывающих влияние на то, что у диабетика формируются запоры. Говоря об этом, следует обратить внимание, прежде всего, на то, что организм пациентов с представленным диагнозом обладает склонностью к утрате жидкости. В то время как само по себе обезвоживание провоцирует уплотнение каловых масс.
Помимо этого, следует помнить и о том, что диабет характеризуется особенным осложнением, а именно диабетической нейропатией. Состояние представляет собой серьезное нарушение в алгоритме передачи нервных импульсов, которые и запускают деятельность кишечника. В результате подобных процессов кишечник оказывается пассивным и даже вялым. Не следует забывать и о таких предрасполагающих факторах, как:
«12817»]Учитывая все это, а также и то, что явление запоров при диабете будет только прогрессировать, не следует пренебрегать своевременным началом восстановительного курса.
Именно это позволит диабетику добиться идеально налаженной работы организма.
Взаимосвязь запора и диабета
Запор при диабете возникает в первую очередь из-за повышенного уровня глюкозы в крови.
Все негативные изменения, которые происходят в организме диабетиков, осуществляют разрушительное воздействие на органы пищеварения:
Все вышеописанные явления преимущественно наблюдаются на последних стадиях заболевания. На первых этапах проблемы с пищеварением возникают из-за несоблюдения диеты. Чтобы нормализовать уровень сахара в крови, нужно просто исключить из ежедневного рациона вредные продукты и соблюдать питьевой режим. Специальную диету должен разрабатывать только врач, учитывая особенности пациента.
Периодически возникающий каловый застой
Проблемный стул при СД может быть как регулярным, так и периодически проявляющимся. Возникнуть запор может даже при соблюдении правильного питания и питьевого режима. Причин этому несколько:
Также на возникновение калового застоя при сахарном диабете нередко влияют лекарственные препараты, которые обязательно назначаются данным больным. Чаще всего виновником периодических запоров является Метформин.
Кроме того, отсутствие стула при сахарном диабете может наблюдаться при несоблюдении рекомендованной диеты. Причина такого запора определяется легко: проблема возникла сразу после употребления неположенных продуктов. Также спровоцировать дисфункцию кишечника может нарушение режима питания. При сахарном диабете важно придерживаться 5–6 разового приёма пищи в небольшом количество, в противном случае наблюдается ухудшение состояния в том числе и запоры.
Патология желудочно-кишечного тракта при сахарном диабете
Опубликовано в журнале:
«Эффективная фармакотерапия. Гастроэнтерология», 2011, № 5, с. 12-18
Д.м.н., проф. Т.Е. Полунина
ГОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России
В настоящее время особое внимание клиницистов привлечено к проблеме патологии желудочно-кишечного тракта (ЖКТ) при сахарном диабете (СД). Это связано с тем, что благодаря более глубокому изучению патофизиологии и классификации симптомов СД была определена патогенетическая связь этого заболевания с желудочно-кишечной симптоматикой. Проявление симптомов меняется в широких пределах и затрагивает весь ЖКТ.
Большинство исследователей чаще всего связывают желудочно-кишечную симптоматику СД с диабетической автономной нейропатией (ДАН) [3]. Наиболее частыми проявлениями гастроэнтерологической формы ДАН являются заболевания пищевода, желудка, тонкой и толстой кишки [3, 20]. В последнее время к гастроэнтерологическим осложнениям СД стали относить и изменение липидного обмена, которое приводит к возникновению таких заболеваний, как неалкогольная жировая болезнь печени (НАЖБП), цирроз, гепатоцеллюлярная карцинома, острая печеночная недостаточность (ОПН) [4,20].
Заболевания пищевода
Проявляются в виде моторной дисфункции пищевода, гастроэзофагеального рефлюкса, изжоги. У больных СД заболевания пищевода встречаются чаще по сравнению с контрольными группами. Это обусловлено ДАН, которая приводит к следующим нарушениям:
Признаки и симптомы:
Лечение
Изменение образа жизни:
Заболевания желудка
Диагноз диабетического гастропареза основывается на следующих критериях:
Лечение
Терапия направлена на устранение симптомов и включает:
Заболевания тонкой кишки
Могут быть обнаружены более чем у 80% пациентов с длительным анамнезом СД. Наиболее частым (23% пациентов в большинстве исследований) и общим нарушением является замедление кишечного транзита.
Длительная гипергликемия тонкой кишки при автономной невропатии (вагусной и симпатической) приводит к нарушению подвижности тонкой кишки, снижению секреции или уменьшению всасывания. Нарушенная подвижность тонкого кишечника ведет к слабому перемещению пищи, вызывает усиленное размножение бактерий, полную мальабсорбцию, способствует слабому ионному обмену, что заканчивается увеличением внутриполостной осмолярности, пассивным передвижением жидкости в полости кишечника и поносом.
Диагноз обычно основывается на исключении других причин диареи, таких как лекарственные (метформин, антибиотики широкого спектра действия) или глютеновая болезнь.
Лечение
Заболевания толстой кишки
Лабораторные и инструментальные исследования:
Лечение
Терапия запора включает в себя:
Неалкогольная жировая болезнь печени
Рис. 1. Основные составляющие метаболического синдрома
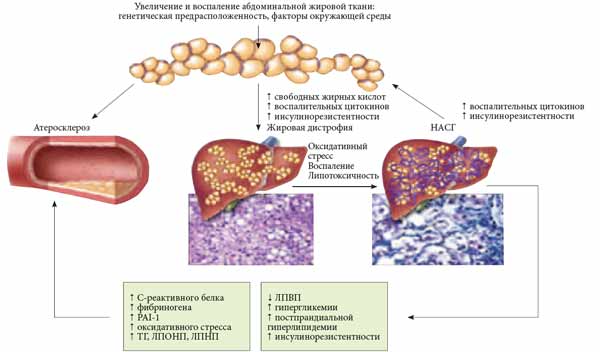
Современное понятие НАЖБП охватывает широкий спектр поражений печени и включает две ее основные формы: жировую дистрофию печени и НАСГ. Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов (рис. 2). В некоторых случаях возможна трансформация НАСГ в цирроз, что требует проведения трансплантации печени. Жировая инфильтрация печеночных клеток лежит в основе жировой дистрофии печени. Морфологическим критерием жировой дистрофии является содержание триглицеридов в печени более 5-10%. При прогрессировании НАСГ в печени выявляются воспалительно-некротические изменения, которые больше напоминают гепатит, вследствие чего при обнаружении подобного поражения печени устанавливается диагноз «НАСГ». В связи с этим большинство исследователей сходятся во мнении, что НАЖБП является печеночной составляющей МС. Снижение чувствительности к инсулину проявляется в жировой, печеночной, мышечной тканях, в надпочечниках. В жировой ткани ИР характеризуется нарушением чувствительности клеток к антилиполитическому действию инсулина, что приводит к накоплению свободных жирных кислот и глицерина, которые выделяются в портальный кровоток, поступают в печень и становятся источником формирования атерогенных ЛПНП. Кроме этого, ИР гепатоцитов снижает синтез гликогена и активирует гликогенолиз и глюконеогенез.
Рис. 2. Основные формы НАЖБП. Адаптировано по [21]
Рис. 3. Схема «двойного удара» в развитии жировой болезни печени. Адаптировано по [21]
Лечение
Таблица 1. Фармакотерапия НАЖБП
Основным в лечении НАЖБП является снижение массы тела за счет изменения образа жизни, а также лечение ИР и других компонентов МС. Предложенные фармакологические препараты для лечения НАЖБП могут быть использованы врачами в своей практике.
Цирроз печени
Лечение
Терапия цирроза печени основывается на приеме гепатопротекторов, легких слабительных средств, бета-адреноблокаторов (для коррекции портальной артериальной гипертензии), мочегонных средств, уменьшении содержания белка в пище.
Гепатоцеллюлярная карцинома
Острая печеночная недостаточность
Таблица 2. Схемы ведения пациентов с ОПН в зависимости от осложнений
Проведение инфузий непосредственно из флакона более удобно и безопасно, что также сокращает время введения, так как не требует предварительного разведения. К каждому флакону прилагается светонепроницаемый пластиковый пакет, который надежно защищает препарат от воздействия солнечного света во время процедуры инфузий. Следует отметить, что только Тиогамма производится в данной форме. При лечении НАЖБП (стеатоз печени) препарат Тиогамма назначают внутривенно в дозе 600 мг (1 флакон Тиогаммы в сутки) в течение 2-3 недель. При выраженных клинико-лабораторных проявлениях НАЖБП (стеатогепатит и цирроз) внутривенные инфузий проводят до 3-4 недель. После окончания инъекционного курса рекомендован прием таблетированной формы препарата Тиогамма по 1 таблетке в день (600 мг) в течение 2-3 месяцев. Тиогамма играет важную роль в утилизации углеводов, белков, липидов, окислении жирных кислот, влияет на основной обмен и потребление кислорода клетками головного мозга, снижает уровень глюкозы и содержание холестерина в крови. Имеются данные о ее способности повышать секреторные возможности (3-клеток поджелудочной железы. Кроме того, Тиогамма играет роль антиоксиданта, что очень важно для клинической практики [2].
Основные механизмы действия Тиогаммы
1. Влияние на энергетический метаболизм, обмен глюкозы и липидов:
2. Цитопротективное действие:
3. Влияние на реактивность организма:
4. Нейротропные эффекты:
5. Дезинтоксикационное действие (при отравлении фосфорорганическими соединениями, свинцом, мышьяком, ртутью, сулемой, цианидами, фенотиазидами и др.).
Современные проблемы комплексной терапии запоров
Запор — это уменьшение частоты стула и затруднения при дефекации, как правило, на двое суток и более, что может привести к болям, чувству дискомфорта в животе, последующей обструкции просвета кишки и, изредка, перфорации.
Запор — это уменьшение частоты стула и затруднения при дефекации, как правило, на двое суток и более, что может привести к болям, чувству дискомфорта в животе, последующей обструкции просвета кишки и, изредка, перфорации. Под термином «запор» понимают стойкое или интермиттирующее нарушение функции толстой кишки с урежением стула менее трех раз в неделю и с вынужденным натуживанием, занимающим более 25% времени дефекации. Запор — частая и обычно субъективная жалоба. Предрасполагающие факторы включают гиподинамию, рафинированную, легко усвояемую пищу, неадекватное определение времени для дефекации. Согласно статистическим данным, запорами страдает 30–50% взрослого населения. Они лидируют в числе причин обращения к терапевтам и гастроэнтерологам.
Рабочая классификация запоров
А. Функциональный запор («привычный»):
Запоры подразделяют на острые, возникшие менее трех месяцев назад, и хронические, продолжающиеся более длительно.
Клиника и диагностика
Частота дефекаций может быть различной: от одного раза в 2–3 дня до одного раза в неделю и реже. Кал обычно уплотнен, сухой, имеет вид шариков или комков, напоминает овечий; может быть бобовидным, лентовидным, шнурообразным. Больных могут беспокоить боли и чувство распирания в животе; облегчение наступает после дефекации или отхождения газов. Может снижаться аппетит, появляются отрыжка воздухом, дурной вкус во рту. Нередко снижается трудоспособность, возникают головные боли, миалгии, нервозность, подавленное настроение, нарушается сон. Упорные запоры могут сопровождаться изменениями кожи. Она становится бледной, желтоватой, дряблой, теряет эластичность.
Следует уточнить давность запоров. Острые запоры часто бывают «ситуационными». Например, запоры у туристов, при употреблении рафинированных продуктов, лекарств, обусловленные эмоциональными факторами. Они могут быть связаны с обострением хронических заболеваний верхних отделов пищеварительного тракта (язвенная болезнь) или аноректальной области (тромбоз геморроидальных узлов, анальная трещина).
Сбор анамнеза оказывает помощь в дифференциации запоров с нарушениями транзита и эвакуации. В пользу первого будут свидетельствовать урежение дефекаций и метеоризм. Расстройства акта дефекаций можно предположить при появлении ощущения препятствия или неполного опорожнения прямой кишки, необходимости ручного пособия.
Проводится клинический осмотр больного, желательны пальцевое исследование прямой кишки, ректороманоскопия, ирригоскопия. При хронических запорах нужно сделать акцент на поиске сопутствующих нейроэндокринных расстройств, психических нарушений, коллагенозов, патологии обмена веществ. Нужно уточнить, принимает ли больной лекарственные препараты и какие.
Например, при диабетической автономной нейропатии запоры имеют место у 60% больных, при феохромоцитоме они встречаются не чаще чем у 15%. Сульфат бария может привести к запору у лиц, предрасположенных к ним, после однократного приема, а антидепрессанты — только при длительном применении.
Если у больного отмечается ухудшение состояния с нарастанием запоров, потеря веса, анемия, необходимо исключить опухоль толстой кишки или внутренних органов. Диагностическая программа дополняется колоноскопией с прицельной биопсией и УЗИ органов брюшной полости и малого таза.
Необходимо в ходе первого этапа диагностического поиска исключить опухолевое и воспалительное заболевание, выявить эндокринную и психическую патологию, определить мегаколон и мегаректум. Эти заболевания требуют принципиально иного лечения и могут быть диагностированы при осмотре, проведении колоно- или ирригоскопии.
После их исключения больным может быть предложена пробная терапия, включающая пищевые волокна, корректоры моторики, регуляцию позывов на дефекацию. Положительный ответ на лечение позволяет прекратить диагностику и осуществлять поддерживающую терапию. Углубленному обследованию подлежат больные с рефрактерными запорами. Критерием неэффективности лечения является отсутствие положительной динамики при использовании пищевых волокон. В этих случаях потребуются исследование кишечного транзита, сфинктерометрия, электромиография.
Лечение
Лечение запоров является довольно трудной задачей. Непрекращающиеся попытки разработать эффективную пролонгированную схему терапии пока не дали результата. Очевидно, механизмом, частично объясняющим этот факт, и фактором, на который сложнее всего повлиять, является психосоциальная среда.
Больным рекомендуется увеличить потребление изделий из муки грубого помола, свежих и сушеных фруктов, овощей, принимать больше жидкости. Пациенты должны отказаться от приема растительных слабительных и высоких очистительных клизм. Допустимы микроклизмы объемом до 200 мл ежедневно по утрам с целью выработки позыва на дефекацию.
Лекарственная терапия назначается с учетом преобладания тех или иных симптомов. Препараты разных групп могут использоваться постоянно или по необходимости, в последнем случае это рекомендуется больным с периодически возникающими симптомами. У рефрактерных к лечению больных сочетают препараты с различным механизмом действия.
Специальное лечение включает устранение обструкции кишки (каловые камни, опухоль), отказ от применения препаратов, тормозящих перистальтику (антациды, содержащие алюминий и кальций, опиаты).
Клетчатка (пищевые волокна) (20–30 г/сут) хорошо помогает при хроническом запоре, однако действует только через несколько недель и может вызывать метеоризм. Пищевые волокна (ПВ) — это продукты растительного происхождения, содержащие неферментируемые вещества полисахаридной природы — целлюлозу, гемицеллюлозу, лигнин. Они регулируют консистенцию стула, увеличивают его массу и ускоряют продвижение содержимого. ПВ связывают жирные кислоты (естественные слабительные), доставляя их в толстую кишку.
Лица, страдающие запорами, имеют недостаточное потребление клетчатки либо повышенную потребность в ПВ. Чтобы восполнить суточную потребность в ПВ, нужно съесть до 1,5 кг хлеба из муки грубого помола, капусты и яблок, что для современного человека является малореальным.
К ПВ относят пшеничные отруби, микрокристаллическую целлюлозу (МКЦ), агар-агар, ламинарид, льняное семя. Пшеничные отруби добавляют в пищу, а семя подорожника размешивают с водой и принимают 2–4 раза в сутки. Обычно рекомендуется начать прием отрубей от 3 до 6 столовых ложек в сутки с едой, обдав их кипятком. Количество жидкости увеличивают до 2–3 л в день.
Пшеничные отруби не сразу оказывают свое действие, латентный период может составлять 5–7 дней. Это время, необходимое для поступления принятых внутрь отрубей в ампулу прямой кишки и готовности к дефекации.
Если эффект не достигнут, возможно применение МКЦ в дозе 4–9 г в сутки или препарата из семян подорожника Мукофальк (10–30 г в сутки). Последний сильнее удерживает жидкость, не дает интенсивного газообразования, лучше переносится больными. Пищевые волокна можно комбинировать. Однако их применение лимитируется, если больной не способен к увеличению потребления жидкости, что чревато развитием обструкции.
Слабительные назначают при неэффективности клетчатки. Длительное использование их нежелательно. При болях в животе неясного происхождения, кишечной непроходимости слабительные противопоказаны.
Растительное происхождение слабительных этой группы нередко определяет их выбор больными для самолечения. Входят они и в состав многих фиточаев. Однако применение их должно быть вынужденной мерой, когда иные способы нормализации функции кишечника исчерпаны. По мере увеличения длительности их использования эффективность лечения снижается, а шансы нормализовать работу кишки уменьшаются.
Большинство больных, принимающих стимулирующие слабительные, отмечают усиление болей в животе. Так, антрахиноны сенны осуществляют свое действие через повреждение эпителиальных клеток, что ведет к нарушению абсорбции, секреции и моторики. Наблюдается меланоз слизистой, а у трети больных формируется «инертная» толстая кишка. Больные с меланозом имеют повышенный риск развития карциномы. Тем не менее кратковременный прием может быть признан безопасным. По «силе» растительные препараты можно расположить так: алоэ ® сенна ® крушина ® ревень. В определенной мере сказанное относится и к бисакодилу, и к пикосульфату натрия. Однако действие пикосульфата натрия мягче. Данные препараты нужно использовать 1 раз в 3–4 дня в минимально эффективной дозе, что позволит более длительно сохранить чувствительность к ним и избежать негативных последствий.
Раствор полиэтиленгликоля с сульфатами и другими солями применяют для быстрого очищения толстой кишки при подготовке к эндоскопии или операции. Раствор принимают внутрь, 4–6 л в течение 3–4 ч.
Когда в клинике преобладают жалобы на вздутие и метеоризм, показано назначение препаратов, механизм действия которых основан на снижении поверхностного натяжения пузырьков газа, что обеспечивает резорбцию и свободное выделение газов. Одним из таких препаратов является Эспумизан (действующее вещество — симетикон). В пищеварительном тракте он не абсорбируется и выводится из организма в неизмененном виде. Снижая поверхностное натяжение на границе раздела фаз, симетикон затрудняет образование и способствует разрушению газовых пузырьков в питательной взвеси и слизи желудочно-кишечного тракта (ЖКТ). Высвобождаемые при этом газы могут поглощаться стенками кишечника или выводиться благодаря перистальтике. При метеоризме назначают по 2 капсулы симетикона 3–5 раз в сутки.
Выделяют 4 поколения ПБ. К I поколению относят монокомпонентные препараты (Колибактерин, Бифидумбактерин, Лактобактерин), содержащие один штамм бактерий. Препараты II поколения (Бактисубтил, Биоспорин и Споробактерин) основаны на неспецифических для человека микроорганизмах и являются самоэлиминирующимися антагонистами. Они могут применяться для лечения тяжелых форм дисбиозов, но обязательно в сочетании с бифидо- и лактосодержащими ПБ, необходимыми для нормализации микробиоценоза кишечника. Препараты III поколения включают поликомпонентные ПБ, содержащие несколько симбиотических штаммов бактерий одного вида (Ацилакт, Аципол) или разных (Линекс, Бифиформ) видов, усиливающих действие друг друга. Особенно преимущества препаратов III поколения проявляются у больных с декомпенсированным дисбиозом кишечника. К IV поколению относятся препараты иммобилизованных на сорбенте бифидосодержащих ПБ (Бифидумбактерин форте, Пробифор). Сорбированные бифидобактерии эффективно колонизируют слизистую оболочку кишечника, оказывая более выраженное протективное действие, чем несорбированные аналоги.
Одним из наиболее часто назначаемых пробиотиков в России является Линекс. Это комбинированный препарат, содержащий компоненты естественной микрофлоры из разных отделов кишечника. Применяется для профилактики и лечения дисбиоза кишечника, в т. ч. при дисбиозе в результате лечения антибиотиками, диарее, запорах, метеоризме, тошноте, рвоте, срыгивании, болях в животе.
Линекс Био — биологически активная добавка, источник пробиотических микроорганизмов, инулина и олигофруктозы. Соединяет в себе свойства про- и пребиотических средств. Применяется для профилактики развития дисбиоза кишечника у здоровых людей.
Сбалансированность состава Линекса прежде всего подтверждается тем, что его компоненты позволяют обеспечить нормализацию функций всех отделов кишечника — от тонкой кишки до прямой (энтерококки преимущественно заселяют тонкую кишку, лактобактерии — нижние ее отделы и толстую кишку, бифидобактерии — толстую кишку).
Входящие в состав Линекса бифидобактерии, лактобациллы и нетоксигенный молочнокислый энтерококк поддерживают и регулируют физиологическое равновесие кишечной микрофлоры и обеспечивают функции кишечника, включая двигательную, преимущественно посредством продукции органических кислот и снижения рН кишечного содержимого. Энтерококки, в частности, осуществляют метаболизм бродильного типа, ферментируют углеводы с образованием молочной кислоты и также снижают рН в кишечнике до 4,2–4,6. Компоненты Линекса участвуют также в метаболизме желчных киcлот (в образовании стеркобилина, копростерина, дезоксихолевой и литохолевой киcлот, реабсорбции желчных киcлот). Как давно известно, нормальное количество и свойства желчи обладают явным антиобстипационным действием.
Эффективность пробиотиков, содержащих лакто- и бифидобактерии, таких как Линекс, продемонстрирована при синдроме раздраженной толстой кишки (СРК) с запорами. Лечение приводило к уменьшению болевого синдрома и метеоризма, улучшению качества жизни пациентов [Бельмер С. В., 2004]. В клиническом исследовании 4-недельная терапия комбинацией пробиотиков, сходной по составу с Линексом (Bifidobacterium, Lactobacillus и Enterococcus), обусловливала достоверное улучшение симптомов, особенно абдоминальной боли и характера стула, у 74,3% пациентов [Fan Y., Chen S., Yu Y. et al., 2006]; после прекращения лечения стабильный эффект сохранялся в течение 2 недель наблюдения. В другом рандомизированном исследовании применение аналогичной комбинации позволяло продлить ремиссию у больных с СРК на фоне запоров: обострение наблюдалось лишь у 15% получавших пробиотики, в то время как в группе плацебо — в 100% случаев [Ивашкин В. Т., Лапина Т. Л., 2003].
Механизм действия Линекса при запорах на фоне СРК остается до конца неясным. Предполагают, что он также может быть связан с его благоприятным влиянием на газообразование в кишечнике вследствие угнетения роста газопродуцирующей микрофлоры.
Длительность терапии Линексом зависит от причины запора. При применении препарата в рекомендуемых дозах побочное действие не отмечено. Противопоказания — повышенная чувствительность к компонентам препарата или молочным продуктам. Применение Линекса не противопоказано при беременности и в период лактации.
Для сохранения жизнеспособности компонентов препарата не рекомендуется запивать Линекс горячими напитками. В период применения Линекса следует воздерживаться от употребления алкоголя.
Корректоры моторики толстой кишки
К этой группе лекарственных препаратов относят избирательные спазмолитики и прокинетики. У больных с синдромом спастических запоров есть основания ожидать успеха от лечения спазмолитическими препаратами (Метеоспазмил, Дицетел, Спазмомен, Дюспаталин, Бускопан), тогда как прокинетики (цизаприд, домперидон) должны применяться у больных с атоническим запором.
Устраняют болевой синдром в животе спазмолитики, регулирующие, а не парализующие моторику кишечника. Одним из них является мебеверин (Дюспаталин). Препарат оказывает действие за счет уменьшения проницаемости гладкомышечных клеток кишечника для Na+. Назначается по 2 таблетки или 1 капсуле (200 мг) 2 раза в день или по 1 таблетке (135 мг) 3 раза в день за 20 мин до еды.
Пинаверия бромид (Дицетел) оказывает спазмолитическое действие за счет блокады поступления Са2+ через кальциевые каналы в гладкомышечные клетки кишечника. Назначается по 1 таблетке (50 мг) 3–4 раза в день во время еды.
Отилония бромид (Спазмомен) оказывает спазмолитический эффект в результате нарушения процесса мобилизации Са2+ из интрацеллюлярного и экстрацеллюлярного пространства гладкомышечных клеток кишечника без влияния на рецепторы клеточной мембраны. Назначается по 1–2 таблетки (20–40 мг) 2–3 раза в день перед едой.
Цизаприд (Координакс) — агонист 5-НТ4-серотониновых рецепторов — способствует выделению ацетилхолина в кишечных нервных ганглиях. Препарат ускоряет транзит по толстой кишке, стимулирует толстокишечную моторику, уменьшает порог чувствительности прямой кишки к дефекации. Однако дозы менее 30 мг в сутки не оказывают заметного воздействия. Из-за риска нарушений сердечного ритма его не следует применять у пожилых пациентов.
В последние годы появились новые препараты, селективно воздействующие на 5-НТ4-рецепторы, в частности, прукалоприд.
В целом, перспективной группой лекарственных препаратов для купирования симптомов запора признаются серотонинергические. Серотонин оказывает выраженное влияние на моторику кишечника посредством активации рецепторов, находящихся на эффекторных клетках и в нервных окончаниях. 5-НТ3- и 5-НТ4-рецепторы играют ведущую роль в ноцицепции посредством модулирования афферентной стороны висцеральных рефлексов. Стимуляция этих рецепторов приводит к выбросу ацетилхолина и субстанции Р, которые являются трансмиттерами гастроинтестинальной чувствительности. К антагонистам 5-НТ3-рецепторов относятся ингибиторы моторики (применяющиеся при синдроме раздраженного кишечника), тогда как препараты, активирующие 5-HТ4-рецепторы, оказывают стимулирующее действие на перистальтику. В настоящее время из препаратов этой группы доступен частичный агонист 5-НТ4-рецепторов тегасерод.
Методика биологической обратной связи (biofeedback)
Дифференцированная терапия
При алиментарном запоре необходимо увеличить физическую нагрузку и добиться рационального питания, в более сложных случаях использовать пищевые волокна и бактериальные препараты (Линекс). У больных с нарушениями функции желчного пузыря назначение фитосбора из мяты перечной, ромашки, бессмертника, пижмы повысит эффективность лечения.
При выраженном запоре на фоне приема опиатов эффективны осмотически активные средства (лактулоза, растворы полиэтиленгликоля) и смягчающие слабительные, вводимые внутрь или ректально (докузат натрия), или минеральное масло.
Труднее поддается терапии запор после холецистэктомии. Эти больные, а в равной мере и пациенты с сахарным диабетом лучше реагируют на прием Форлакса. При атоническом или медленнотранзитном запорах применяют наряду с пищевыми волокнами или осмотическими слабительными цизаприд (Координакс). При «обструкции выхода» больной нуждается в дообследовании в условиях стационара, а также в пробном лечении БОС.
При длительном и многолетнем применении слабительных препаратов, содержащих антрахиноны, их отмена и перевод больных на пищевые волокна, осмотические слабительные часто бывает невозможными. В таких случаях применяют пикосульфат натрия 1 раз в 2–3 дня с увеличением промежутков между приемами и отменой. Перестройка деятельности кишечника может занять 3–6 месяцев. Если отмена стимулирующих слабительных невозможна, идут по пути уменьшения дозы и их чередования. При этом прием пищевых волокон целесообразно продолжать.
Пациенты с аномально удлиненным транзитом и нормальными параметрами тазового дна, рефрактерные к медикаментозной терапии, рассматриваются в качестве кандидатов для хирургического лечения.
Прогноз
Прогноз для жизни благоприятный. Течение болезни хроническое, рецидивирующее, медленно прогрессирующее. Запоры редко осложняются кровотечением, перфорацией, стриктурами, свищами, кишечной непроходимостью. Это определяет тактику наблюдения пациентов и отсутствие необходимости в частых колоноскопиях. Врач должен знакомить пациентов с особенностями прогноза болезни, что будет улучшать их психосоциальную адаптацию.
Вместе с тем нарушается трудоспособность больных. Как причина временной нетрудоспособности, в мире диагноз синдрома запоров выходит на второе-третье место после ОРЗ/ОРВИ. Качество жизни пациентов с синдромом запоров в отношении питания, сна, отдыха, сексуальной активности, семейного и социального положения снижается.