Защемилась шея что делать
Корешковый синдром шейного отдела
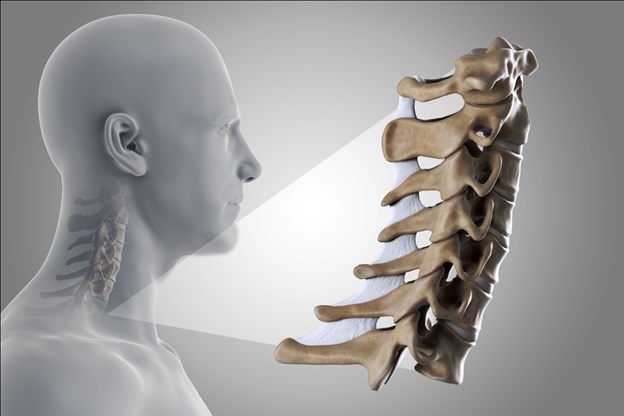
Цервикальная радикулопатия встречается гораздо реже, чем радикулопатия поясничного отдела позвоночника. Ежегодная заболеваемость составляет примерно 85 случаев на 100 000 населения. У более молодого населения корешковый синдром (радикулопатия) шейного отдела позвоночника является следствием грыжи диска или острой травмы, вызывающей местное воздействие на нервный корешок. Грыжа диска составляет 20-25% случаев цервикальной радикулопатии. У пациентов старшего возраста шейная радикулопатия часто является результатом сужения межпозвоночных суставов из-за образования остеофитов, снижения высоты диска, дегенеративных изменений в унковертебральных суставах. Лечение корешкового синдрома шейного отдела позвоночника может быть как консервативным, так и оперативным, в зависимости от клинической картины и генеза компрессии.
При раздражении корешков шейного отдела позвоночника, при воспалении или компрессии, появляются боли в шее с иррадиацией в руки, нарушения чувствительности, мышечная слабость в зоне иннервации поврежденного корешка.
Симптомы корешкового синдрома в шейном отделе позвоночника могут развиваться внезапно или постепенно, и периоды обострения сменяются ремиссией.
Причины цервикальной радикулопатии
Любое патологическое состояние, которое каким-то образом сжимает или раздражает нервный корешок в шейном отделе позвоночника, может вызвать цервикальную радикулопатию.
Наиболее распространенными причинами являются:
Симптомы
Тип боли также может варьироваться. Некоторые пациенты описывают тупую, постоянную боль. Однако другие пациенты описывают боль как острую (ножевую) или сильное жжение.
Пациенты могут ощущать покалывание пальцев, что также может сопровождаться онемением. Ощущение онемения или слабости в руке также может повлиять на способность захватывать или поднимать объекты, а также выполнять другие повседневные задачи, такие как написание, одевание одежды.
Определенные движения шеи, такие как разгибание шеи назад, наклон шеи или ротация, могут увеличить боль. Некоторые пациенты отмечают, что боль уменьшается, когда они кладут руку за голову; движение может снимать давление на нервный корешок, что, в свою очередь, уменьшает выраженность симптомов.
Виды цервикальной радикулопатии
В то время как специфические симптомы у любого пациента могут широко варьироваться, существуют характерные симптомы для каждого уровня поражения корешка:
Для подбора адекватной тактики лечения корешкового синдрома в шейном отделе позвоночника необходимо правильно идентифицировать причину симптомов. Например, цервикальная радикулопатия и синдром запястного канала могут иметь похожие симптомы, такие как боли в руке и онемение, поэтому необходимо точно определить генез симптоматики, что позволит прицельно воздействовать на фактический источник проблемы.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
Инструментальные методы диагностики
КТ-сканирование с миелографией имеет точность, приближающуюся к 96% при диагностике грыжи диска шейного отдела позвоночника. Кроме того, использование контрастного материала позволяет визуализировать субарахноидальное пространство и оценить состояние спинного мозга и нервных корешков.
Электродиагностические методы исследования важны для выявления физиологических нарушений нервного корешка и исключения других неврологических причин симптоматики у пациента. Было показано, что ЭМГ ( ЭНМГ) исследование полезно при диагностике радикулопатии и хорошо коррелирует с результатами миелографии и хирургического лечения.
Лечение
Консервативное лечение корешкового синдрома шейного отдела позвоночника может включать в себя следующие методы лечения:
Отдых или изменение активности. Ношение шейного воротника во время острого болевого синдрома. Часто цервикальная радикулопатия разрешается сама по себе, особенно если симптомы незначительны. Ограничение напряженных действий, таких как занятия, спортом или подъем тяжелых предметов или улучшение осанки во время сидения или вождения, иногда может быть достаточно в качестве лечения.
Медикаменты. Для уменьшения симптомов боли возможно использование различных противовоспалительных препаратов ( диклофенак, мовалис, ибупрофен) миорелаксантов.
Если лекарственные препараты этой группы не оказывают эффекта, то возможно подключение опиоидов на короткий промежуток времени.
Тракционная терапия. Скелетное вытяжение достаточно часто применяется при лечении корешкового синдрома в шейном отделе позвоночника. Тракции выполняются на специализированных тракционных столах с контролируемой нагрузкой. Тракция позволяет немного уменьшить компрессию корешка за счет увеличения расстояния между позвонками. •
Физиотерапия. Современные методики физиотерапии, такие как криотерапия или Хивамат, также как и традиционные методы ( электрофорез, фонофорез ) широко используются как в острой стадии корешкового синдрома, так и в комплексе реабилитационных методик.
Хирургическое лечение
Если консервативные методы лечения не обеспечивают снижение боли или если такие неврологические симптомы, как онемение и слабость рук, продолжают прогрессировать, то тогда можно рассмотреть вопрос о хирургическом вмешательстве.
Наиболее часто в лечении цервикальной радикулопатии применяются следующие оперативные методики:
Защемление шейного позвонка
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Порядка 35% болевых синдромов приходится на шейный отдел позвоночника. Самая подвижная часть хребта состоит из 7 позвонков, 2 из которых (аксис и атлант) обеспечивают гибкость шеи, наклоны и повороты головы. Именно их анатомическое строение и становится причиной различных неврологических симптомов, среди которых самый характерный — защемление позвонков шейного отдела. Патологическое состояние, связанное с компрессией нервных корешков, становится источником боли и страданий, существенно снижает качество жизни и требует безотлагательного комплексного лечения.
Рассказывает специалист ЦМРТ
Дата публикации: 14 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Причины защемления шейного позвонка
Острое или хроническое сдавливание чувствительных нервных окончаний обуславливается одним из следующих факторов:
В 70% случаев защемление шейного позвонка возникает из-за поражения спинномозгового корешка C7. Около 20% связано с вовлечением в патологический процесс 6-го корешка. Оставшиеся 10% — C5 и C8. Пучки нервных волокон, выходящих из 3-го и 4-го сегментов, поражаются крайне редко.
Симптомы корешкового поражения
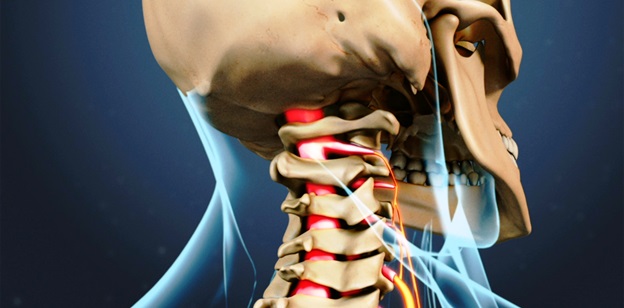
Симптомы защемления в первую очередь дают о себе знать непосредственно в зоне пораженного спинномозгового корешка. Пациенты жалуются на боль, жжение, покалывание, снижение чувствительности мышц к раздражениям. При движении и наклонах головы в ущемленную сторону болевые ощущения усиливаются. По утрам, после пробуждения, в глубине шеи развиваются приступообразные боли. Они сопровождаются напряжением шейных мышц и существенным ограничением подвижности верхнего отдела позвоночника.
При компрессии корешков С5-С7 больше всего болит передняя поверхность шеи. Боли могут отдавать в руку, развивается слабость кисти, возможны парестезии в пальцах. В случае сдавливания позвоночной артерии возникает шейный симпатический синдром. Он может проявляться расстройствами чувствительности в области лица, пульсирующей односторонней головной болью, распространяющейся от затылка до виска. Появляется головокружение, шум в ушах, резь, туман перед глазами. В тяжелых запущенных случаях возможны спастические парезы (слабость) в верхних и нижних конечностях, мышечная атония, нарушение функции тазовых органов.
Как диагностировать корешковый синдром?
При наличии неврологических симптомов, свидетельствующих о корешковом поражении в шейном отделе позвоночника, пациенту назначается комплекс диагностических обследований:
В сети клиник ЦМРТ для уточнения истинной причины неврологических симптомов проводится МРТ шейного отдела позвоночника в комплексе с функциональными пробами. Безопасная высокоинформативная технология дает достоверную оценку состоянию всех мягкотканных паравертебральных структур, взаимоотношениям и биомеханике взаимодействия позвоночных сегментов.
К какому врачу обратиться
Лечением шейных синдромов занимается врач-невролог. Дополнительно может потребоваться помощь вертебролога, ортопеда, кинезиотерапевта, спинального хирурга.
Невралгия шейного отдела причины, симптомы, методы лечения и профилактики
Невралгия шейного отдела подразумевает сдавливание нервных окончаний в шейном области позвоночника. Болезнь характеризуется осложнениями, если одновременно с этим у пациента имеются другие заболевания, например сахарный диабет. Недуг прогрессирует при нарушениях работы скелета и других провоцирующих факторов.
Причины невралгии
Клиническая картина при сдавливании нервных окончаний в шейном отделе разнообразна. Заболевание имеет яркую симптоматику, не заметить проявления невралгии не удастся. При появлении следующих признаков требуется обратиться к невропатологу:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 08 Декабря 2021 года
Содержание статьи
Причины
Шейная невралгия подразумевает сдавливание нервных окончаний, находящихся в затылочной области. Корешки обладают высокой степенью чувствительности, при их ущемлении учащаются импульсы, возникают болезненные ощущения. Врачи выделяют несколько факторов, которые могут спровоцировать невралгию шейного отдела:
Диагностика
Важно не только правильно поставить диагноз, но и установить причину возникновения шейной невралгии. Врач проводит визуальный осмотр, собирает анамнез. Пациенту назначают инструментальные методы диагностики:
Защемление нерва
Сегодня утром вы приехали в свой загородный дом. Доставая тяжелую и большую сумку с инструментами из багажника авто, вы внезапно ощутили очень сильную, стреляющую боль в пояснице с правой стороны. Поднять сумку и выпрямится не удалось. Вероятно, ЗАЩЕМИЛО НЕРВ в спине…
Защемление нерва (сдавление, компрессия) нередко возникает после интенсивной кратковременной физической нагрузки, выполняемой в «неправильном» положении. Например, подъем объемных, тяжелых предметов с пола с обхватом их и последующим выпрямлением спины. Передвижение холодильника по полу. Или резкий силовой подъем на вытянутой руке полного чайника с водой. Нередко корешок нерва ущемляется при незначительном движении – например, после кашля, чихания.
Как проявляется защемление нерва?
Причины защемления нерва:
Что делать, если защемило нерв?
В первую очередь, важно установить правильный диагноз.
Поэтому лучше не заниматься самолечением, а обратится к врачу-неврологу. В клинике «Первая неврология» профессиональный вертеброневролог (специалист по позвоночнику) осмотрит пациента, назначит обследование и комплексное лечение с момента обращения в клинику.
Какие обследования необходимы при защемлении нерва?
Важным диагностическим методом является электромиография (ЭМГ). Именно это исследование объективно оценивает степень компрессии (повреждения) нерва. ЭМГ регистрирует проведение электрического импульса по нервам руки или ноги и дает врачу оценку состояния периферической нервной системы.
Магнитно-резонансная (МРТ) и компьютерная томография (КТ) позволяют оценить состояние позвонков и межпозвонковых дисков, наличие грыж и протрузий, повреждение спинного мозга.
Рентгенография позвоночника
Эффективное лечение защемления нерва
Традиционно проводится уменьшение симптомов боли: противовоспалительные обезболивающие препараты (НПВС), миорелаксанты (препараты, расслабляющие мышцы), препараты, улучшающие кровообращение, витамины группы В, а также физиотерапевтическое лечение. Данные методы уменьшают симптомы, но не действуют на причины и механизмы заболевания.
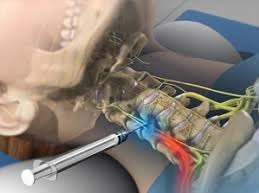
Блокады болевых точек и паравертебральные блокады классический эффективный метод лечения мышечно-суставной боли. Врач прицельно (в болевую «триггерную» зону или по ходу ущемленного нерва) вводит комплекс противоболевых препаратов. Уменьшение боли наступает через несколько минут после инъекции.
Альтернативной современной методикой лечения остеохондроза, сколиоза и грыж межпозвонковых дисков является ударно-волновая терапия. Принцип УВТ – воздействие звуковых волн низкой частоты на напряженные мышцы и связки, суставы, кости. Акустическая волна уменьшает воспаление защемленного нерва, восстанавливает кровообращение и запускает процесс регенерации клеток. Известны случаи восстановление костной структуры после начавшегося некроза костей.
В клинике «Первая неврология» активно используются более 20 видов лечения болевых синдромов в спине и конечностях, а также головной боли. Современные высокотехнологичные методы купируют боль уже после 2-3 сеансов и снижают лекарственную нагрузку (количество и длительность приема противоболевых препаратов).
К таким методам относится, в первую очередь, карбокситерапия. Введение небольших количеств углекислого газа в проекции позвоночника и суставов вызывает приток крови и стимулирует кровообращение в зоне защемления нерва. Карбокситерапия обладает быстрым обезболивающим эффектом, улучшает трофику (питание) межпозвонковых дисков и нервов. Несомненным достоинством метода является отсутствие побочных эффектов.
Мезоинжекторная терапия применяется в клинике «Первая неврология» более 10 лет. Это метод введения лекарственных препаратов в глубокий слой кожи – мезодерму. Локально – в проекции защемленного нерва, врач-невролог вводит миорелаксанты (расслабляющие мышцы) или сосудистые, противовоспалительные препараты. Всасывание и действие лекарственного вещества продолжаются более 2-х недель, поэтому мезотерапия выполняется 1 раз в 14 дней.
Высокотоновая терапия Hi Top – метод выбора в лечении защемления нерва руки или ноги. Воздействуя импульсным током на чувствительные окончания периферического нерва, Hi Top стимулирует нервы, мышцы и спинной мозг.
Дозированное вытяжение позвоночника проводят в клинике «Первая неврология» при помощи специализированного орторпедического комплекса «ОРМЕД-профессионал». Вытяжение устраняет защемление спинального нерва, уменьшает тонус мышц спины, быстро купирует боли в позвоночнике.
Наши специалисты
Тарасова Светлана Витальевна
Деревянко Леонид Сергеевич
Палагин Максим Анатольевич
Романова Татьяна Александровна
Детский невролог.
Стаж: 24 года.
Темина Людмила Борисовна
Детский невролог высшей категории.
Кандидат медицинских наук.
Стаж: 46 лет.
Журавлёва Надежда Владимировна
Мизонов Сергей Владимирович
Безгина Елена Владимировна
Дроздова Любовь Владимировна
Остеохондроз шейного отдела: как лечить шейный остеохондроз | симптомы, признаки, причины, лечение
Статья опубликована: 14.11.2021
Шейный остеохондроз — дистрофическое заболевание, при котором межпозвоночные диски истончаются, вследствие чего меняется анатомия шейных позвонков и происходит ущемление нервных окончаний и сосудов, расположенных рядом. По мере прогрессирования дегенеративный процесс охватывает и окружающие структуры. Болезнь характеризуется целым комплексом симптомов, таких как боль в шее, головокружение, тошнота, ограничение подвижности позвоночника, и существенно ухудшает качество жизни пациента.
Что такое шейный остеохондроз
Шейный отдел — самый подвижный участок позвоночного столба. Он состоит из 7 позвонков, между которыми располагаются межпозвонковые диски. Последние обеспечивают целостность этой зоны и выполняют амортизирующую функцию. Диски имеют сложное строение: внутри находится пульпа, окруженная плотным фиброзным кольцом.
С возрастом и под воздействием повышенной нагрузки высота межпозвонковых дисков уменьшается. В ядре нарушается обмен веществ, фиброзное кольцо обретает трещины. По мере прогрессирования болезни диски выпячиваются, появляются протрузии и грыжи. Возникают остеофиты — костные разрастания, ограничивающие подвижность позвоночника и вызывающие болевые ощущения.
Патологические изменения происходят вблизи спинного мозга и нервных корешков. В случае их сдавления возникает рефлекторный спазм мышц. В этом случае у человека возникают выраженные симптомы остеохондроза шейного отдела.
Причины заболевания
Остеохондроз развивается под воздействием целого ряда причин. Есть несколько теорий, объясняющих природу этой болезни:
Важно! Ни одна из теорий не объясняет причину шейного остеохондроза с большей вероятностью.
Толчком для болезни может быть комбинация из нескольких факторов:
Чем больше сочетается таких факторов, тем больше вероятность развития болезни и тем быстрее протекают дистрофические процессы.
Симптомы шейного остеохондроза
Симптомы шейного остеохондроза проявляются не сразу. Длительное время пациент может не подозревать о начале заболевания и обращает внимание на состояние здоровья только после появления болевых ощущений.
На первой стадии болезни, когда толщина дисков уменьшена незначительно, может чувствоваться легкий дискомфорт в шее, если долго пребывать в неудобной позе. На второй стадии появляются протрузии, которые дают о себе знать скованностью движений в шейном отделе.
Дальнейшее развитие болезни приводит к постоянным болевым ощущениям и ухудшению самочувствия. Возникают дополнительные признаки шейного остеохондроза, существенно ухудшающие качество жизни:
Кроме общих признаков, выделяют несколько синдромов шейного остеохондроза:
Чем опасен шейный остеохондроз
Пациенты часто рассматривает остеохондроз шейного позвоночника как заболевание, не несущее серьезных последствий. Но это ошибочное мнение. Патология становится причиной нарушений в работе жизненно важных структур — нервов и кровеносных сосудов. Если своевременно не заняться лечением, следствием болезни может стать нарушение мозгового кровообращения, слабость и атрофия мышц, нарушение функций внутренних органов и систем.
Также остеохондроз ведет к ограничению подвижности позвоночника и потере чувствительности рук. Столь значительные изменения — серьезный повод обратиться за медицинской помощью и пройти комплексное лечение.
Диагностика
Диагностикой шейного остеохондроза занимается врач-невролог. На первом приеме он оценивает подвижность позвоночного столба, качество рефлексов и определяет зоны болезненности. Если в ходе сбора анамнеза выясняется, что больного беспокоит целый комплекс симптомов, может понадобиться консультация других специалистов:
Для диагностики остеохондроза применяют комплексное обследование. Из лучевых методов диагностики используется рентгенография, компьютерная томография и МРТ. МРТ, благодаря высокой степени визуализации, позволяет поставить диагноз даже на ранней стадии патологии. Дуплексное сканирование артерий в зоне шеи и головы рекомендуется, если пациент жалуется на головные боли и головокружения. Обследование позволяет оценить кровоток и состояние сосудов.
Кроме перечисленных методов диагностики, назначаются:
Они позволяют дифференцировать остеохондроз от иных патологий со сходной симптоматикой.
Лечение
Лечение остеохондроза шейного отдела позвоночника требует комплексного подхода и включает медикаментозное воздействие, физиотерапию, массаж, ЛФК, мануальную терапию, карбокситерапию и другие современные техники.
Медикаментозное лечение
Главная цель воздействия препаратами — снять боль, устранить головокружение, нормализовать функционирование нервных корешков, а также остановить или замедлить дегенеративные изменения хрящевой ткани. В зависимости от диагноза назначаются:
В зависимости от симптоматики могут назначаться препараты для улучшения микроциркуляции в головном мозге, противоотечные, метаболические и другие.
Немедикаментозные методы
Наряду с применением препаратов, для лечения шейного остеохондроза в стадии обострения применяются традиционные физиотерапевтические методы, такие как лазерная и магнитотерапия, электростимуляция, фоно- и электрофорез.
Важно! Хороший эффект обеспечивает массаж, мануальная терапия, остеопатия и рефлексотерапия. Они направлены на устранение ограничений в работе позвоночника, купирование болевого синдрома и регулирование работы внутренних органов.
Наряду с традиционными лечебными процедурами, применяются инновационные методы. То, как лечить шейный остеохондроз позвоночника, определяет лечащий врач. Назначаются следующие методы:
К немедикаментозным методам также относятся кинезиотерапия (ЛФК), лечение пиявками, мышечно-скелетная терапия и локальная криотерапия. Выбор способа лечения шейного остеохондроза остается за врачом, который ориентируется на диагноз и индивидуальные особенности организма пациента.
План того, как вылечить шейный остеохондроз, составляется с учетом стадии патологии и наличия сопутствующих заболеваний.
Профилактика
Если уделить внимание профилактическим мерам, можно предупредить или замедлить развитие остеохондроза:
Важно! При остеохондрозе рекомендуется заниматься плаванием. Вода разгружает позвоночный столб, а движения формируют крепкий мышечный корсет.
Для защиты и разгрузки позвоночника, при необходимости, рекомендуется носить ортопедические приспособления. Для улучшения обменных процессов в хрящевой ткани и замедления ее разрушения не стоит забывать о приеме хондропротекторов.
Лечение в клинике Разумовского
В Клинике Позвоночника доктора Разумовского предлагаются комплексная диагностика и современные эффективные методы лечения шейного остеохондроза позвоночника в СПб: карбокситерапия, внутритканевая электростимуляция, общая магнитотерапия, ударно-волновая терапия, остеопатия, озонотерапия, локальная криотерапия и другие.
К услугам посетителей:
Подбирая методы лечения, врачи клиники учитывают диагноз, особенности организма пациента и образа жизни. Они дают рекомендации по профилактике и предупреждению дальнейших рецидивов заболевания.
Кроме лечения шейного остеохондроза в СПб, в клинике предлагаются курсы профилактики, включающие рефлексотерапию, физиотерапию и ЛФК.
Если вас беспокоят боли в шейном отделе позвоночника, записывайтесь на прием в Клинику Позвоночника доктора Разумовского. Вам помогут устранить проявления заболевания, дадут рекомендации по профилактике, питанию и образу жизни.
2. Белоусова Т.П. Коррекция позвоночника. — Запорожье, — 184 с.
3. Богачева Л.А. Современное состояние проблемы болей в спине (по материалам 8-го Всемирного конгресса, посвященного боли) // Неврологический журнал. — №.4. — С. 59-62.
4. Веселовский В.П, Иваничев Г.А., Попелянский А.Я., Романова В.М., Третьяков В.П. Принципы комплексного лечения больных остеохондрозом позвоночника. — Ленинград, — 148 с.
5. Вотайник С.А., Гавата Б.В. Мануальная терапия неврологических проявлений остеохондроза позвоночника. — Киев: Здоровя, — 186 с.
6. Девятова М.В. Лечебная физическая культура при остеохондрозе позвоночника и заболеваниях периферической нервной системы. — Ленинград: Медицина, 1983. — 144 с.
7. Елизаров М.Н., Анфилогов B.C. Висцеральные расстройства при остеохондрозе позвоночника. — М.. — С. 60-66.
8. Клиническая неврология с основами медико-социальной экспертизы /Под ред. А.Ю. Макарова. — СПб.: Золотой век, — 289 с.