Защемление нерва в бедре что делать
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
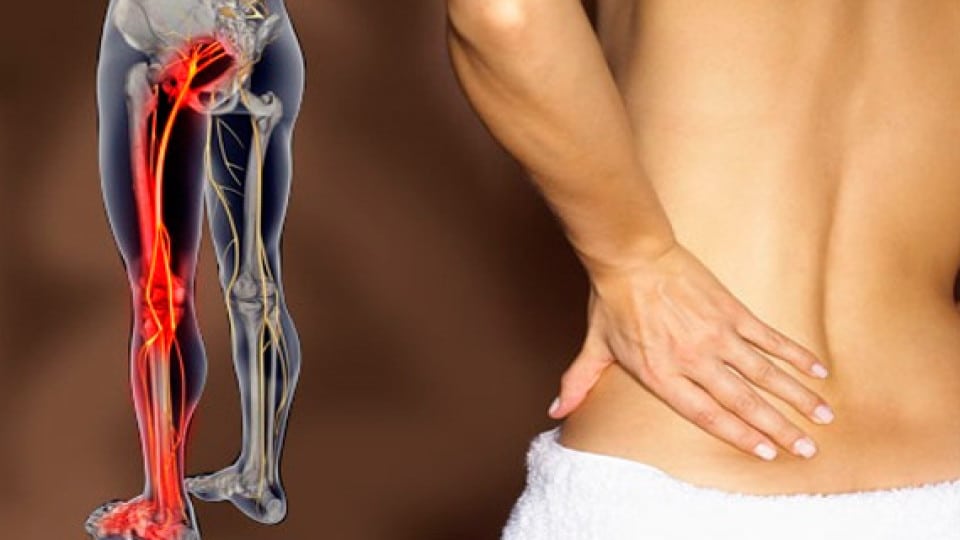
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Упражнения при защемлении седалищного нерва –показания, методики и результативность
Защемление нерва (ишиас) – это процесс сдавливания нерва, вызывающий раздражение нервных волокон и иннервацию. Наиболее часто защемление нерва происходит в области крестцовых позвоночных дисков или в щели грушевидной мышцы.
Команда докторов Юсуповской больницы в своей медицинской практике используют только современные и актуальные методики лечения, а также проверенные препараты, эффективность которых не раз подтверждена европейскими исследованиями.
Причины защемления седалищного нерва
Ишиас вызывает сильный болевой синдром, причина которого может скрываться в наличии следующих патологий:
Внезапная боль любого характера в области позвоночника может свидетельствовать о развитии серьезных патологий. При дискомфортных болевых ощущениях в районе спины следует обратиться к грамотному специалисту, который сможет точно определить диагноз и назначить корректное лечение.
Лечение седалищного нерва медикаментами – гимнастика и массаж, медикаментозная терапия и физиотерапевтические мероприятия
Как правило, лечение защемленного седалищного нерва является комплексным. Основными терапевтическими практиками является лечебная гимнастика при защемлении седалищного нерва, точечный массаж при воспалении седалищного нерва и физиотерапевтические процедуры.
Медикаментозную терапию назначает исключительно врач, так как самолечение в данной ситуации может лишь усугубить проблему, а не устранить ее. В первую очередь назначаются нестероидные противовоспалительные и болеутоляющие препараты, которые могут вводиться как инъекционно, так и применяться перорально. С их помощью уменьшатся компрессия, отступает боль и снимается воспаление на самом нерве. Однако прием этих препаратов является лишь изначальной или ургентной стадией лечения, поскольку при длительном использовании они могут вызвать проблемы с функционированием печени, почек, снизить свертываемость крови, а также в некоторых случаях могут спровоцировать появление язвенной болезни желудка.
При очень сильных болях пациенту могут назначаться стероидные препараты, задачей которых является не только снять болевой синдром, но и убрать отек. Однако прием данных медикаментов также ограничен по времени вследствие большого количества побочных эффектов и противопоказаний. Дополнительно могут быть назначены препараты для улучшения кровотока или разогревающие мази, которые наносятся локально.
Физиотерапия при защемлении седалищного нерва способствует общему улучшению состояния пациента, нормализации микроциркуляции крови и снятия спазма или отека с воспаленной области. Как правило, физиопроцедуры проводятся после восстановления двигательной функции человека и при условии его свободного передвижения. Современное техническое оснащение Юсуповской больницы позволяет сделать любую физиотерапевтическую процедуры результативной и максимально комфортной для наших пациентов.
Основными физиотерапевтическими мероприятиями при лечении воспаления седалищного нерва являются:
Упражнения для лечения седалищного нерва
Некоторые упражнения при защемлении седалищного нерва в ягодице могут выполняться самостоятельно после обследования в больнице. Гимнастика при воспалении седалищного нерва как правило направлена на растяжение спазмированных мышц. Людям со слабой физической подготовкой такая зарядка для седалищного нерва может легко даться не сразу, однако регулярные тренировки обязательно принесут желаемый результат. Зарядка для седалищного нерва за 6 минут поспособствует не только угасанию болевого синдрома, но и общему укреплению тонуса мышц.
Для лечения воспаления седалищного нерва выполняются следующие упражнения:
Некоторые упражнения при защемлении седалищного нерва при боли могут существенно помочь. Однако стоит помнить, что данная гимнастика против защемления седалищного нерва имеет своим противопоказания. Данная гимнастика при ишиасе седалищного нерва подлежит обсуждению с лечащим врачом Юсуповской больницы в случае наличия грыжи или опухоли позвоночника, а также острых воспалительных или инфекционных заболеваний.
Лечением пациентов с защемлением седалищного нерва занимаются специалисты центра реабилитации Юсуповской больницы в Москве.
Команда докторов Юсуповской больницы обеспечивает надежное и корректное проведение всех терапевтических мероприятий, направленных на восстановление после ущемления седалищного нерва, в том числе и лечебного массажа. В своей работе мы используем самые актуальные методики лечения, составляя план сообразно анамнезу и потребностям пациента. Записаться на прием к доктору можно, позвонив по телефону Юсуповской больницы, либо обратившись к врачу-координатору на нашем сайте.
Защемление седалищного нерва
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.
Общая информация
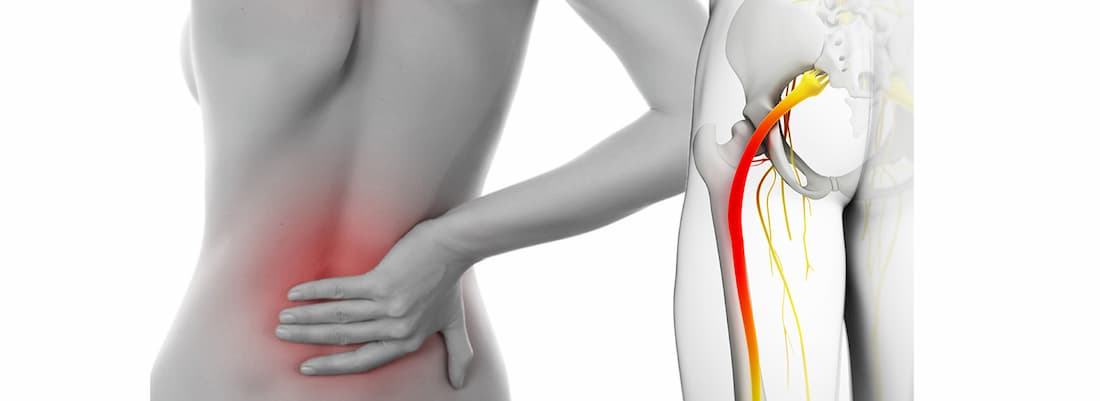
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Причины
В список причин защемления седалищного нерва входит:
Риск развития защемления существенно повышается:
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
Симптомы
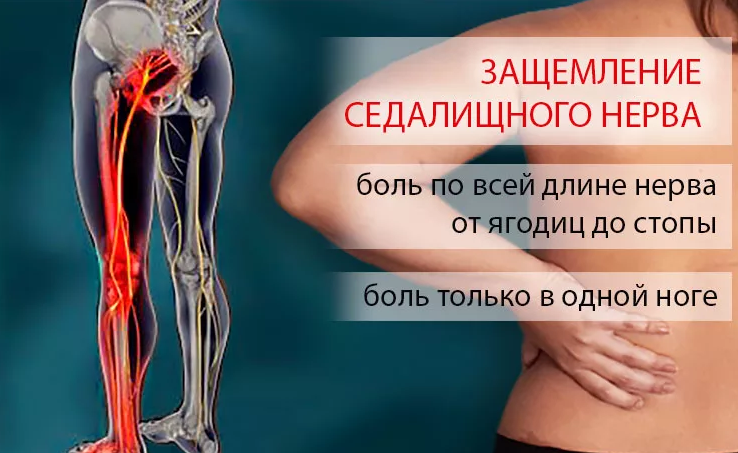
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
Осложнения
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Лечение в клинике «Энергия здоровья»
Если Вы столкнулись с защемлением седалищного нерва, врачи клиники «Энергия здоровья» придут Вам на помощь. Мы проведем комплексную диагностику в отделении неврологии для точного выявления причины патологии и предложим полноценное лечение. К Вашим услугам:
Если потребуется, мы организуем для Вас санаторно-курортное лечение, которое позволит предупредить новые приступы боли. Регулярное наблюдение наших специалистов даст возможность держать все хронические заболевания под контролем.
Преимущества клиники
Клиники «Энергия здоровья» предлагают каждому пациенту высококачественное и доступное медицинское обслуживание, включающее в себя:
Защемление седалищного нерва может стать причиной сильной боли, мешающей нормально передвигаться и обслуживать себя. Не пытайтесь лечить его в домашних условиях, обратитесь за помощью в «Энергию здоровья».
Защемление нерва в бедре что делать
Одна из самых частых причин острой боли в спине и нижних конечностях – это защемление седалищного нерва. По разным источникам от 3 до 40% людей хотя бы раз в жизни сталкиваются с этой проблемой.
Чтобы визит к врачу стал продуктивнее, рассмотрим симптомы и лечение защемления седалищного нерва. Когда пациенты имеют представление о болезни, её причинах и способах лечения, то более четко и последовательно излагают жалобы. Соответственно, у врача больше времени остается на осмотр и на конкретные уточняющие вопросы.
В зависимости от уровня поражения нерва жалобы пациента отличаются. Задача врача – выяснить, по какой причине развилось защемление, чтобы устранить её, а не просто облегчить симптомы.
В переводе с греческого ишиас — это воспаление седалищного нерва. Не любое сдавление нерва сопровождается воспалением. Но для простоты понимания ишиас и защемление седалищного нерва условно считают равнозначными терминами.
Ишиас – это не болезнь, а синдром. То есть группа симптомов, за которыми скрываются разные патологии.
Невропатия бедренного нерва
Невропатия бедренного нерва — поражение n. femoralis различной этиологии, приводящее к нарушению проведения по нему нервных импульсов. Клинические проявления зависят от топики поражения и могут представлять собой боли и сенсорные расстройства по передне-медиальной поверхности бедра и голени, затруднение ходьбы из-за нарушения разгибательных движений в колене и др. В диагностике невропатии n. femoralis полагаются на данные УЗИ нерва и ЭМГ. Лечебная тактика включает устранение компрессии нерва, метаболическую, сосудистую, противовоспалительную, обезболивающую и противоотечную терапию, проведение лечебной физкультуры и электромиостимуляции.
Общие сведения
Впервые невропатия бедренного нерва была описана под названием «передний круральный неврит» в 1822 г. Сегодня она является одним из самых часто встречающихся вариантов среди мононевропатий нижних конечностей. Не смотря на почти 200-летнюю историю изучения бедренной невропатии и ее достаточную распространенность, она остается в некотором смысле малоизвестным заболеванием. Недостаточная информированность как врачей общей практики, так и некоторых специалистов в области неврологии приводит к тому, что невропатия бедренного нерва зачастую расценивается как вертеброгенная патология (корешковый синдром, миелопатия и т. п.) или как проявления полиневропатии. Этому способствует широкая вариативность симптомов, от чисто сенсорных нарушений до преобладания двигательной дисфункции, в зависимости от топики поражения.
Анатомические особенности бедренного нерва
Мышечные ветви, отходящие от бедренного нерва после его прохождения под паховой связкой, иннервируют мышцы, отвечающие за сгибание бедра и разгибание колена. Кожные ветви обеспечивают сенсорную восприимчивость передней и немного внутренней поверхности бедра. Подкожный нерв отделяется от n. femoralis в районе паховой связки, идет спереди по бедру, затем принимает медиальное направление и входит в межмышечный канал Гунтера (приводящий канал), по выходу из которого проходит по медиальному краю коленного сустава, где отдает поднадколенниковую ветвь, иннервирующую переднюю поверхность надколенника. Далее подкожный нерв проходит по медиальному краю голени и стопы, доходя до основания большого пальца. Он обеспечивает чувствительность кожи голени спереди и на медиальной поверхности, а также кожи медиального края стопы.
Причины невропатии бедренного нерва
Патология бедренного нерва на подвздошно-поясничном уровне часто вызвана его компрессией в результате мышечного спазма или кровоизлияний в поясничную мышцу, происходящих при ее перегрузках или травмировании. Реже невропатия бедренного нерва обусловлена забрюшинными гематомами или опухолями (саркомы, лимфомы). Гематомы могут образовываться при гемофилии, тромбоцитопатиях и тромбоцитопениях; как осложнение терапии антикоагулянтами, применяемой при тромбоэмболиях и тромбозах, особенно у пациентов с аневризмой брюшной аорты. Описаны случаи бедренной невропатии, вызванные повреждением нерва при проведении аппендэктомии, операций на мочеточниках и почках, а также при бурситах и абсцессах подвздошно-поясничных мышц.
Причинами сдавления бедренного нерва в районе паховой связки могут быть: паховый лимфогранулематоз, бедренная грыжа, сдавление нерва паховой связкой при долгом вынужденном положении бедра (в т. ч. в течение оперативных вмешательств). Повреждение нерва возможно при проведении операций на тазобедренном суставе, оперативном лечении паховых грыж и пр.
Возникновение бедренной невропатии на уровне канала Гунтера наблюдается при профессиональном или спортивном перенапряжении приводящих мышц бедра, образующих данный канал. Реже мышечное напряжение бывает обусловлено нестабильностью или аномалиями коленного сустава. Ятрогенная невропатия может развиться как осложнение операций на коленном суставе.
Изолированная невропатия поднадколенниковой ветви n. femoralis зачастую носит идиопатический характер, но может быть связана с тромбофлебитом, варикозной болезнью и повторяющимися мелкими травмами колена.
Симптомы невропатии бедренного нерва
Клинический симптомокомплекс бедренной невропатии зависит от топики процесса. При возникновении патологии на подвздошно-поясничном уровне развивается полный комплекс симптомов, включающий сенсорные, двигательные и вегетативно-трофические расстройства на всей иннервируемой бедренным нервом области. В редких случаях, при высоком разделении нерва, могут наблюдаться только сенсорные или только двигательные нарушения, иногда — мозаичная картина двигательных и чувствительных нарушений.
Полная невропатия бедренного нерва сопровождается лишь частичным нарушением работы подвздошно-поясничных мышц, благодаря существованию их альтернативной иннервации. Поэтому сгибание и супинация бедра практически не нарушены. Более выражен парез четырехглавой мышцы, отвечающей за разгибание ноги в коленном суставе. В связи с затруднительным разгибанием, пациенты стараются не сгибать ногу в колене. Затруднен бег и ходьба, особенно при необходимости подниматься по лестнице. Изменяется походка. Нога фиксирована в положении переразгибания. Наблюдается отсутствие коленного рефлекса.
К сенсорным нарушениям относятся расстройства тактильного и болевого восприятия на передне-внутренней поверхности бедра и голени, медиальном крае стопы. В этой же зоне наблюдаются трофические и вегетативные изменения, возможны ирритативные боли. В положении лежа на животе выявляются симптомы натяжения — боль по передней поверхности бедра при попытке максимально поднять прямую ногу (симптом Вассермана) или согнуть ногу в коленном суставе (симптом Мицкевича).
Невропатия бедренного нерва при его поражении в области паховой связки в общих чертах сходна с описанной выше клиникой. При высоком отхождении подкожного нерва могут наблюдаться преимущественно двигательные расстройства. Наряду с симптомами натяжения выявляется болезненность при надавливании посредине паховой связки.
Компрессия ствола бедренного нерва в канале Гунтера характеризуется болевой и тактильной гипестезией кожи медиального края коленного сустава, передне-внутренней поверхности голени и внутреннего края стопы. В этой же области наблюдаются парестезии и боли, которые усиливают свою интенсивность при разгибании голени. Последнее вынуждает пациента ходить и стоять, немного согнув ногу в колене. Коленный рефлекс не нарушен. Определяется болезненность в точке выхода подкожного нерва из приводящего канала, симптом Тинеля — появление парестезий по ходу нерва при его постукивании неврологическим молоточком.
Невропатия бедренного нерва с изолированным поражением поднадколенниковой ветви проявляется парестезиями и онемением кожи над надколенником, болезненностью точки подкожного нерва и положительным симптомом Тинеля.
Диагностика невропатии бедренного нерва
Постановка диагноза бедренной невропатии требует от невролога внимательного и тщательного изучения топики поражения. Рентгенография позвоночника малоинформативна, поскольку зачастую невропатия бедренного нерва возникает у пациентов уже имеющих изменения позвоночного столба (спондилоартроз, остеохондроз и т. п.) и выявленная рентгенологически патология позвоночника никак не исключает наличие невропатии. В таких случаях в пользу невропатии свидетельствует невральный, а не сегментарный, характер выявленных при неврологическом осмотре расстройств. Разрешению спорных диагностических ситуаций способствует ЭМГ. При невропатии она выявляет замедление проведения импульсов по бедренному нерву, снижение амплитуды М-ответа, признаки денервации в иннервируемых бедренным нервом мышцах и отсутствие таких признаков в паравертебральной мускулатуре сегментов L2-L4.
Относительно новым, но перспективным методом исследования периферических нервных стволов является УЗИ, с помощью которого можно оценить целостность нерва, выявить его опухолевые изменения, отек, рубцово-спаечную деформацию и дегенеративные процессы. Ультразвуковая диагностика бедренного нерва (УЗИ нерва) с проведением динамических проб позволяет определить степень его подвижности в приводящем канале.
Поражение бедренного нерва нуждается в дифференциации от вертеброгенных радикулопатий L2-L4, пояснично-крестцовой плексопатии (особенно возникшей на фоне сахарного диабета), травмы колена или гонартроза. Для исключения патологии забрюшинного пространства обязательно проведение его УЗИ, КТ или МРТ.
Лечение невропатии бедренного нерва
Тактика лечения во многом определяется этиологией бедренной невропатии. При компрессии бедренного нерва забрюшинной гематомой проводится ургентная операция. Хирургического лечения требуют и случаи травматического повреждения нерва с его практически полным перерывом. В остальном достаточным является консервативное лечение. Ее основу составляет противоотечная терапия, купирование болевого синдрома, улучшение кровоснабжения и метаболизма бедренного нерва.
Противоотечная и противовоспалительная терапия глюкокортикоидами проводится в случаях компрессии бедренного нерва в межмышечных каналах или под паховой связкой. При этом растворы глюкокортикоидов (гидрокортизона, дипроспана) в сочетании с местными анестетиками (лидокаином, новокаином) вводятся непосредственно в область компрессии в виде блокад. При интенсивном характере болей прием НПВС и анальгетиков сочетают с назначением антидепрессантов (амитриптиллина) или антиконвульсантов (топирамата, прегабалина, габапентина). Для функционального восстановления бедренного нерва большое значение имеет вазоактивная (пентоксифиллин, никотиновая кислота) и метаболическая (витамины В6, В1 и их сочетания) терапия.
При парезе четырехглавой мышцы и пояснично-подвздошных мышц для предотвращения мышечных атрофий и контрактур необходимы ЛФК, электромиостимулиция и препараты, улучшающие нервно-мышечную передачу (ипидакрин, неостигмин).