Застойное явление в легких что это
Профилактика застойных процессов в легких
Снижение риска застойных процессов в легких, как правило, начинается во время госпитализации в лечебном учреждении. Иногда эти процедуры необходимо продолжать дома, вместе с лечебной и дыхательной гимнастикой.
Застой в легких в первоначальной стадии устраняется только активностью.
Применение легкого ручного массажа и дыхательной гимнастики (даже в период воспаления) сохранит эластичность тканей, а также облегчит отхаркивание скопившейся мокроты. Активное самостоятельное дыхание помогает обогатить кислородом бронхи и легкие, расширяет диапазон движений грудной клеткой, включая диафрагму.
Для дыхательной гимнастики можно использовать, как обычные воздушные шарики, так и специальные тренажеры.
Для определения уровня насыщенности крови кислородом используется прибор пульсоксиметр. А для компенсации недостатка кислорода в домашних условиях используются кислородные баллоны и кислородные концентраторы.
Кислородный концентратор –это устройство, которое выделяет кислород из атмосферного воздуха, пропуская его через так называемое молекулярное решето. Прибор используется, как по медицинским показаниям, так и для поддержания здоровья.
Кислородный концентратор должен использоваться строго в соответствии с инструкцией и/или назначениями врача. Недопустимо превышать рекомендованные дозировки.
Если Вам нужна дополнительная информация и помощь специалиста, запишитесь на персональную консультацию.
Застойная пневмония
В практике терапевтических отделений пневмония считается одним из самых часто диагностируемых пульмонологических заболеваний. Более 60% населения страдают различными заболеваниями дыхательной системы, которые при ослаблении иммунитета нередко осложняются пневмонией. В Юсуповской больнице лечению воспалительного процесса в органах дыхания уделяют большое внимание, лечение проводится по современным методикам с применением инновационных препаратов.
Гипостатическая пневмония
Гипостатическая пневмония относится к воспалительному процессу, который развивается у больных с недостаточностью кровообращения. К таким больным относятся люди, длительное время находящиеся на постельном режиме, пожилые люди с тяжелыми заболеваниями сердечно-сосудистой системы, органов дыхания. Негативным фактором служит ослабление иммунитета. Гипостатическая пневмония – это вторичная застойная пневмония.
Причины
Застойная пневмония часто сопутствует стенокардии, порокам сердца, ИБС, гипертонической болезни, бронхиальной астме, мерцательной аритмии, сахарному диабету, хроническому пиелонефриту и многим другим заболеваниям.
Предрасполагающими факторами развития застойной пневмонии является возраст пациентов старше 60 лет, длительное вынужденное пассивное положение в постели при травмах костей, онкологических заболеваниях, искривлениях позвоночника, деформациях грудной клетки. Застойное воспаление лёгких у лежачих больных возникает в послеоперационном периоде после полостных операций.
Застойная пневмония развивается на фоне застойных явлений в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением легочной вентиляции и дренажной функции бронхов. В условиях гиповентиляции и гипостаза в бронхах скапливается вязкая и густая мокрота, развивается условно-патогенная и патогенная микрофлора, которая вызывает воспаление легочной ткани.
Вызывают застойную пневмонию различные бактерии: стрептококки, пневмококки, гемофильная палочка, стафилококк и другие микроорганизмы. Чаще всего застойная пневмония диагностируется в нижних сегментах правого легкого, встречается двухсторонняя застойная пневмония.
Гипостатическая пневмония протекает вяло, с незначительным повышением субфебрильной температуры. Мокроты выделяется мало, дыхание слабое. Во время исследования крови лейкоцитоз встречается редко, СОЭ не повышается в большинстве случаев. Застойная пневмония бывает ранней и поздней. Ранняя гипостатическая пневмония развивается в первые дни постельного режима, поздняя в течение нескольких недель.
Очень часто раннюю гипостатическую пневмонию не могут определить из-за невыраженности симптомов и маскировки заболевания под симптомы патологии, лечение которой проходит пациент. При гипостатической пневмонии развивается симптоматика, схожая с симптомами инсульта или сердечно-сосудистой недостаточности. Вторичная застойная пневмония очень часто приводит к развитию перикардита и экссудативного плеврита.
Механизмы развития заболевания
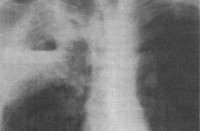
Патофизиологический механизм застойной пневмонии у лежачих больных связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. Вначале развивается венозная гиперемия легочной ткани, которая сопровождается расширением и удлинением капилляров с последующим сдавлением альвеол. На рентгенограммах виден усиленный легочной рисунок и пониженная прозрачность легочной ткани.
Во вторую фазу застоя жидкая часть крови пропотевает из сосудов в межуточную ткань и альвеолы. На рентгенограммах можно увидеть картину паренхиматозной пневмонии или бронхопневмонии. В третьей фазе застойной пневмонии возникает выраженный интерстициальный отёк, происходит разрастание фиброзной ткани с последующим развитием пневмосклероза и уплотнением лёгкого.
Симптомы
Выраженность клинических проявлений застойной пневмонии зависит от тяжести основной патологии, степени вентиляционных и гемодинамических нарушений, присоединения воспалительного процесса. Но в целом, симптомы застойного воспаления легких не отличаются от симптомов обыкновенной пневмонии. Проявляется гипостатическая пневмония следующими симптомами:
Застойная пневмония может быть ранней (в первые 2-3 дня постельного режима) и поздней (в период от второй до шестой недели). Ранние застойные пневмонии нередко протекают под маской основной патологии. Так, при инсульте у пациентов выражены расстройства дыхания (шумное, клокочущее, аритмичное) и нарушение сознания. У пациентов, страдающих сердечно-сосудистыми заболеваниями, проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Диагностика
Ввиду малой специфичности клинической симптоматики и преобладания выраженности симптомов основного заболевания диагностика застойной пневмонии в большинстве случаев представляет определённую трудность. В Юсуповской больнице работают пульмонологи, кардиологи, неврологи, травматологи, которые проявляют настороженность в отношении бронхолёгочных осложнений у лежачих пациентов.
Во время аускультации лёгких при застойной пневмонии выслушивается жёсткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах лёгких. В этом случае врачи Юсуповской больницы назначают рентгенографию лёгких. Она позволяет обнаружить одностороннее или двустороннее снижение прозрачности легочных полей, усиление легочного рисунка, фокусные и очаговые тени, линейные тени в базальных отделах, расширение тени корней лёгкого, узелки гемосидерина.
С помощью ультразвукового исследования плевральной полости и перикарда определяют наличие выпота в полости плевры и сердечной сумке. Пациентам с застойной пневмонией обязательно регистрируют электрокардиограмму и выполняют эхокардиографию. В анализе крови при застойной пневмонии изменения минимальные: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом влево, увеличение скорости оседания эритроцитов. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией на фоне пороков сердца лаборанты обнаруживают группы клеток, содержащих гемосидерин.
Лечение
Пациентам назначают кислородотерапию, ингаляционную терапию, массаж спины и грудной клетки, лечебную гимнастику. Для удаления мокроты из трахеобронхиального дерева выполняется бронхоальвеолярный лаваж и санационная бронхоскопия. При наличии перикардиального плеврального выпота проводят торакоцентез и пункцию перикарда. Параллельно с лечением застойной пневмонии корригируют фоновые состояния, которые послужили развитию вторичного воспаления в лёгких.
Для лечения застойной пневмонии используют физиотерапевтические методы лечения: электрическое поле УВЧ, индуктотермию, дециметрововолновую терапию, магнитотерапию, ультрафиолетовое облучение, электрофорез. Пациентам делают ингаляции бронхолитиков, препаратов, разжижающих мокроту.
Профилактика
В Юсуповской больницы применяется комплекс мер, направленных на профилактику застойного воспаления у лежачих больных. С этой целью часто меняют положение пациента, предлагают ему выполнять активные движения в кровати, дыхательную гимнастику. Проводят перкуторный массаж грудной клетки, баночный массаж. Пациентам обеспечивают сбалансированное, разнообразное и обогащённое витаминами питание. При наличии признаков застойной пневмонии звоните по телефону. Контакт-центр Юсуповской больницы работает 24 часа в сутки, без выходных.
Застойная пневмония ( Гипостатическая пневмония )
Застойная пневмония – вторичное воспаление легких, развивающееся на фоне локальных гемодинамических и вентиляционных нарушений. Клинически застойная пневмония протекает с кашлем, одышкой, выделением мокроты, субфебрильной (реже фебрильной) температурой тела, появлением плеврального выпота. В диагностике застойной пневмонии первостепенную роль играют аускультативные и рентгенологические данные. В лечении застойной пневмонии применяют антибиотики, бронхолитики, сердечные гликозиды, мочегонные средства, ингаляции, ЛФК, массаж спины и грудной клетки. При необходимости прибегают к проведению пункции плевральной полости или перикарда.
МКБ-10
Общие сведения
Пневмония является одним из наиболее часто диагностируемых заболеваний в пульмонологии. Пневмония может возникать в виде первичной, самостоятельной патологии, а также служить осложнением инфекций нижних дыхательных путей (обструктивного бронхита, бронхоэктатической болезни), хронической сердечной недостаточности, состояний иммунодефицита. К числу вторичных пневмоний относится застойная (гипостатическая) пневмония. Опасность застойной пневмонии состоит в том, что она развивается у больных с отягощенным соматическим анамнезом, приводя к декомпенсации состояния, нередко становясь непосредственной причиной гибели пациента.
Причины застойной пневмонии
Патоморфологической основой для развития застойной пневмонии служит застой в малом круге кровообращения. Гемодинамические расстройства сопровождаются нарушением дренажной функции бронхов и легочной вентиляции. В условиях гипостаза и гиповентиляции в бронхах скапливается густая и вязкая мокрота, развивается условно-патогенная и патогенная микрофлора, вызывающая развитие застойной пневмонии.
Кроме соматической патологии, к развитию застойной пневмонии предрасполагает возраст пациентов старше 60 лет; длительное вынужденное пассивное положение в постели при травмах костей (переломах костей таза и нижних конечностей), черепно-мозговых травмах, инсульте, онкопатологии, в послеоперационном периоде; искривление позвоночника (сколиоз, кифоз), деформации грудной клетки и т. д.
Микробиологическим субстратом застойной пневмонии обычно выступают типичные бактериальные агенты: пневмококк, стрептококки, стафилококк, гемофильная палочка. Застойная пневмония чаще развивается в нижних отделах правого легкого, а в некоторых случаях бывает двусторонней.
Патогенез застойной пневмонии
Патофизиологический механизм застойной пневмонии связан с пассивным переполнением венозных сосудов вследствие нарушения оттока крови. В первой фазе застоя развивается так называемая венозная гиперемия легочной ткани, сопровождающаяся удлинением и расширением капилляров с последующим сдавлением альвеол (альвеолярным коллапсом). Рентгенологически данная фаза застойной пневмонии характеризуется усилением легочного рисунка и понижением прозрачности легочной ткани.
Во вторую фазу застоя происходит пропотевание транссудата (жидкой части крови) из сосудов в межуточную ткань и альвеолы, что рентгенологически соответствует картине бронхопневмонии или паренхиматозной пневмонии. В третьей фазе застойной пневмонии возникает выраженный межуточный отек, разрастание фиброзной ткани с последующим развитием пневмосклероза и бурой индурации легкого.
Симптомы застойной пневмонии
Выраженность клинических проявлений застойной пневмонии зависит от степени гемодинамических и вентиляционных расстройств, присоединения воспалительного компонента, тяжести основной патологии.
При застойной пневмонии температура может быть нормальной или субфебрильной; реже отмечается фебрилитет. Характерно появление кашля с отхождением слизистой или слизисто-гнойной мокроты, кровохарканья, нарастающей слабости и одышки, снижение толерантности к физическим нагрузкам.
По времени возникновения застойная пневмония может быть ранней (развиваться в первые 2-3 дня постельного режима) и поздней (развиваться в период от 2 до 6 недели). Ранние застойные пневмонии нередко маскируются симптоматикой основной патологии. Так, при инсульте на первый план выходят нарушения сознания и расстройства дыхания (шумное, аритмичное, клокочущее). При сердечно-сосудистых заболеваниях проявлением застойной пневмонии может являться нарастание признаков сердечной недостаточности.
Застойная пневмония, чаще, чем первичная, сопровождается развитием экссудативного плеврита и перикардита.
Диагностика застойной пневмонии
Распознавание застойной пневмонии затруднено ввиду малоспецифичности клинической симптоматики и преобладания выраженности проявлений основного заболевания. Медицинские специалисты – пульмонологи, кардиологи, неврологи, травматологи – всегда должны помнить о возможности развития застойной пневмонии у пациентов с отягощенным сопутствующим фоном.
Аускультация легких при застойной пневмонии выявляет жесткое дыхание, влажные мелкопузырчатые хрипы в задненижних отделах легких. Доказательными признаками застойной пневмонии являются рентгенологические изменения. Рентгенография легких позволяет обнаружить одно- или двустороннее снижение прозрачности легочных полей, очаговые и фокусные тени, усиление легочного рисунка, линейные тени (линии Керли) в базальных отделах, узелки гемосидерина, расширение тени корней легкого.
Наличие выпота в полости плевры и сердечной сумке уточняют с помощью УЗИ плевральной полости и перикарда. В инструментальной диагностике застойной пневмонии существенную роль играют данные ЭКГ, ЭхоКГ. Изменения показателей периферической крови при застойной пневмонии минимальны: отмечается незначительный лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ. При микроскопическом исследовании мокроты у пациентов с застойной пневмонией обнаруживаются группы клеток сердечных пороков, содержащих гемосидерин.
Лечение застойной пневмонии
Алгоритм лечения застойной пневмонии включает борьбу с бактериальной инфекций, регуляцию вентиляции и перфузии в легких, уменьшение отека. В комплексной терапии застойной пневмонии применяют антибиотики, отхаркивающие, антиоксидантные, иммуномодулирующие препараты, диуретики, сердечные гликозиды, средства, улучшающие метаболизм сердечной мышцы. Назначается кислородотерапия, массаж спины и грудной клетки, ингаляционная терапия, лечебная гимнастика. Для эвакуации мокроты из трахеобронхиального дерева выполняются санационные бронхоскопии и бронхоальвеолярный лаваж.
При наличии плеврального или перикардиального выпота показано проведение торакоцентеза и пункции перикарда. Параллельно с лечением застойной пневмонии необходима коррекция тех фоновых состояний, которые послужили развитию вторичного воспаления в легких.
Профилактика застойной пневмонии
У пациентов, длительно находящихся на постельном режиме, следует уделять должное внимание предупреждению застойной пневмонии. С этой целью необходима частая смена положения больного, выполнение пациентом активных движений в кровати, дыхательных упражнений. Целесообразно проведение перкуторного массажа грудной клетки, баночного массажа, постановка компрессов и горчичников. Ослабленным пациентам требуется организация сбалансированного, разнообразного и обогащенного витаминами питания.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Сложности лечения застойной пневмонии у пожилых людей
Вопросы, рассмотренные в материале:
Гипостатическая (застойная) пневмония у людей преклонных лет протекает совершенно по-другому, нежели у молодых. Гланые причины — возраст пациента и слабость иммунной системы. Важно вовремя диагностировать и правильно пролечить данное заболевание, чтобы избежать негативных последствий. Но выявить застойную пневмонию у пожилых людей достаточно сложно, следовательно, нельзя игнорировать даже незначительные ухудшения здоровья.
Особенности застойной пневмонии у пожилых людей
Медицинские исследования показывают, что у 20 % пожилых людей диагностируют гипостатическое воспаление. После 60 лет возрастает риск летального исхода от данной болезни у 15 % пациентов.
Лучшие цены на услуги по уходу за пожилыми в Москве и области!
Дом престарелых в мкр Левобережный
Забронировать 10 дней
Дом престарелых в квартале Терехово
Забронировать 10 дней
Дом престарелых в Левобережном
Забронировать 10 дней
Дом престарелых в Химках
Пневмония — это воспаление, которое протекает в легких и возникает из-за инфекций. Это серьезное заболевание. Оно может поразить любого человека, независимо от возраста. Как правило, люди преклонных лет ограничивают себя в движении, вследствие чего из-за перенесенных заболеваний могут возникать застойные образования в легочной ткани. Такие явления могут активно развиваться, что вызывает появление гипостатической (застойной) пневмонии. У людей после 60 лет эта болезнь протекает тяжело и может вызывать ряд осложнений.
Причины возникновения застойной пневмонии у пожилых людей
Пожилые люди чаще подвержены факторам, ухудшающим здоровье, и страдают хроническими болезнями. И, как правило, такие пациенты сознательно относятся к своему самочувствию, стараются постоянно посещать врачей и пролечивать свои недуги.
Но застойные осложнения появляются неожиданно, поэтому заранее диагностировать их развитие невозможно. Кто предупрежден, тот вооружен. Следовательно, зная природу происхождения гипостатической пневмонии у пожилых людей, можно предотвратить ее появление.
С годами возрастные изменения неизбежны, они затрагивают все системы жизнеобеспечения. В дыхательной системе это выражается в ослаблении мышц диафрагмы, неравномерном дыхании, уменьшении эластичности ткани легких.
Однако не только преклонные года влияют на риск появления воспалительных процессов. Есть еще ряд взаимозависимых факторов. Если одномоментно наблюдается несколько негативных причин, то вылечить пневмонию будет нелегко, а течение самой болезни будет тяжелым. Рассмотрим эти факторы:
Если у пожилого пациента наблюдается хотя бы два фактора, то есть высокий риск возникновения застойной пневмонии.
Рекомендуем
Последствия застойной пневмонии у пожилых людей
Раннее диагностирование воспаления и грамотная терапия снижают вероятность возникновения серьезных проблем, например развитие гнойных процессов. Плохое состояние здоровье зависит не только от количества прожитых лет и длительности развития осложнений, но и от сопутствующих заболеваний. Например, если пациент болен сахарным диабетом или страдает алкогольной зависимостью, то вероятность возникновения негативных явлений повышается.
Застойная пневмония вызывает воспаление наружной оболочки сердца (перикардит) или скопление жидкости в плевральной полости (экссудативный плеврит). Болезнь может повреждать как нижние части правого легкого, так и оба органа.
В большинстве случаев явления застойной пневмонии наблюдаются именно у больных, вынужденных вести лежачий образ жизни.
Рекомендуем
Как проявляется застойная пневмония у пожилых людей
Своевременное обнаружение воспалительного процесса и его безотлагательная терапия снижают риск развития гипостатической пневмонии у людей преклонных лет.
Ввиду специфики заболевания у пациентов в годах, выявить легочные осложнения врачам бывает затруднительно. Симптомы застойной пневмонии у пожилых людей:
Лучшие цены на услуги по уходу за пожилыми в Москве и области!
Дом престарелых в мкр Левобережный
Подробнее
Дом престарелых в квартале Терехово
Подробнее
Дом престарелых в Химках
С возрастом сбивается нормальный процесс кровообращения, ухудшается работа мозга, что вызывает снижение рефлексов. В связи с этим может быть не ярко выраженная симптоматика гипостатического воспаления.
У старых людей на болезненные процессы в организме чаще всего указывает одышка. Но так как этот признак достаточно распространен у пожилых, то нельзя точно диагностировать воспаление. Отсутствие кашля не является сигналом того, что у человека нет пневмонии, так как его может и не быть у лежащих пациентов, у больных, перенесших инсульт или страдающих расстройством памяти.
Доктор может выявить осложнения, прослушав грудную клетку пациента. На воспалительный процесс указывает наличие шумов. Однако характерные для пневмонии хрустящие тоны (крепитация) и/или не чистые легочные звуки могут и не быть у возрастных больных.
У подавляющего большинства пациентов в возрасте, у которых наблюдаются осложнения дыхательной системы, присутствует кашель с вязким отделяемым (мокротой). Но при этом, если больному тяжело откашливать мокроту или ее вовсе нет, то течение воспалительного процесса может сильно осложниться.
Основным сигналом развития легочного воспаления у пожилых людей является лихорадка. По сравнению с более молодыми людьми, у больных в почтенном возрасте высокая температура — явление редкое, в то время как лихорадочные признаки могут проявляться гораздо чаще.
Такие симптомы, как плохой аппетит, упадок сил, напрямую не связаны с дыхательной системой. Но все же не стоит ссылаться на возрастную деменцию, это может быть косвенное проявление воспалительного процесса.
Предотвратить неблагоприятную ситуацию можно, если своевременно показаться специалистам, которые сделают полное обследование.
Рекомендуем
Диагностика застойной пневмонии у пожилых
Определить наличие застойного воспаления у возрастных пациентов достаточно сложно. Бывает, что врачи не берут во внимание проявления болезни, но часто, они, перестраховываясь, выносят вердикт неоправданно.
Чтобы точно выявить легочное воспаление следует:
Исходя из проведенных исследований, врач может назначить дополнительные, например, анализ крови, посевы на бактерии и т. д.
Рекомендуем
Как лечится застойная пневмония у пожилых людей
Легкую форму воспаления можно быстро вылечить медикаментозной терапией. Гипостатическая пневмония характерна скоплением жидкости в легких и бронхах, поэтому лечится другими препаратами.
Лечение включает назначение одновременно препаратов бактериостатического действия (макролиды) и антибиотиков из класса аминопенициллинов или цефалоспоринов. Данные медикаменты прописываются сразу же при выявлении заболевания, независимо от итогов бактериального исследования, т. к. срок готовности анализа составляет не менее пяти дней. При выявлении точного класса микроорганизмов антибактериальную терапию меняют, если на первоначальном этапе она не подействовала.
Лечение застойной пневмонии у пожилых людей проходит строго в лечебном учреждении под наблюдением специалистов.
Совместно с терапией, направленной на устранение локализации воспаления, назначается лечение для правильного функционирования дыхательной системы. Для этого прописывают:
Для сердечно-сосудистой системы назначают гликозиды и лекарства, направленные на восстановление обмена веществ. Мокрота может скапливаться не только в легких, но и бронхах, и трахеях. Для ее определения проводят специальное исследование — бронхоскопию. По результатам обследования, если жидкость присутствует, прописываются диуретики и берутся пункции.
Наряду с медикаментозной терапии применяются физические процедуры: ингаляции, массажи, кислородные маски, дыхательные гимнастики (по методам Бутейко и Стрельниковой). Также пожилым пациентам показано тренировать глубокое дыхание, которое выполняется при помощи диафрагмы.
При снятии острых признаков воспаления и хорошем самочувствии пациентов отпускают домой, где им рекомендуют продолжить лечение выписанными препаратами и народными методами. К таковым относят обильное питье: ягодные чаи и отвары лекарственных трав (чабрец, шиповник).
Бывает, что застойный воспалительный процесс протекает очень тяжело: больной постоянно лежит, ему трудно дышать. В таких случаях для удаления большого количества мокроты врачи назначают прокол грудной клетки.
Рекомендуем
Профилактика развития застойной пневмонии у пожилых людей
Гипостатическое воспаление у людей преклонного возраста развивается на фоне других заболеваний, следовательно, для предотвращения возникновения пневмонии следует придерживаться определенных профилактических мер:
— делать перкуссионный массаж для лучшего отхождения мокроты, избегая области возле сердца;
— применять банки и горчичники;
— не лежать в кровати в одном состоянии, постоянно менять положение тела;
— делать небольшую физическую и дыхательную гимнастику. Например, двигать руками и ногами, надувать воздушные шары;
— поддерживать в помещении чистоту (влажная уборка, проветривание).
Застойные осложнения пневмонии у людей в возрасте можно с успехом вылечить без серьезных последствий для здоровья. Главное в этом вопросе — это своевременная диагностика и грамотная терапия.
Дома для престарелых в Подмосковье
Сеть пансионатов для пожилых людей предлагает дома для престарелых, которые являются одними из лучших в плане комфорта, уюта и расположены в красивейших местах Московской области.
Мы готовы предложить:
В любое время дня и ночи пожилым людям всегда придут на помощь, какая бы проблема их не волновала. В этом доме все родные и близкие. Здесь царит атмосфера любви и дружбы.
Консультацию относительно приема в пансионат Вы можете получить по телефону: