Змжв в кардиологии что это
Стентирование коронарных артерий (ПКА)
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводится стентирование. Опытные специалисты проведут вмешательство по восстановлению проходимости коронарных артерий на высоком профессиональном уровне. Клинику для проведения операции пациент выбирает сам!
Актуальность операции
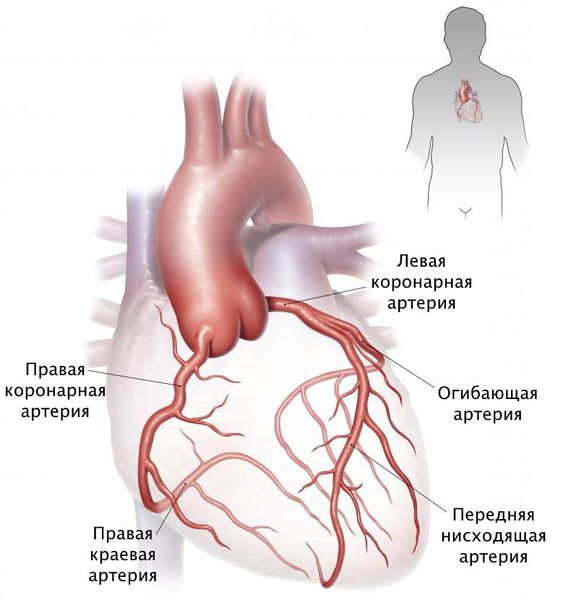
Коронарными называются артерии, питающие сердечную мышцу.
Выделяют 2 основных сосуда:
Каждая артерия имеет большое количество соединений. Благодаря этому при сужении ветвей кровь поступает к мышце из бассейна другого сосуда (в меньшем объеме). Это обеспечивает защиту от коронарного синдрома, острого инфаркта. При закупорке мелких ветвей повреждения мышцы будут умеренными. Коронарный кровоток при этом не снижается существенно.
| Вид вмешательства | Стоимость |
| Стентирование коронарных артерий | 110.000 — 220.000 руб. |
Тем не менее важно понимать, что коронарные артерии выполняют главную роль в работе сердечной мышцы. Именно благодаря им обеспечивается кровоснабжение сердца. Кровь, протекающая по артериям, снабжает все сердечные клетки кислородом, необходимыми питательными веществами, благодаря чему орган функционирует в правильном режиме. Если сосуды сужаются вследствие атеросклероза или миокарда, сердце перестает работать на полную мощность. Из-за этого происходят изменения в тканях, на биохимическом уровне. Следствием непроходимости коронарных сосудов становится и ИБС. Ишемическая болезнь заключается в поражении миокарда.
На какие симптомы обратить внимание? Когда обращаться к врачу для назначения операции?
Отметим, что заболевание может развиваться очень медленно, годами. Именно поэтому существует вероятность того, что патология не даст о себе знать. В результате болезнь выявляется очень поздно.
Тем не менее к общим симптомам относят:
Особенно внимательно следует прислушиваться к симптомам, если вы находитесь в группе риска:
При подозрениях на наличие патологии следует немедленно пройти диагностику.
Как выявляется заболевание?
Для диагностики патологии применяется несколько методик.
Особое внимание в диагностике уделяется такому методу, как ангиография. Данная методика направлена на изучение функционального состояния сосудов, окольного кровотока и протяженность патологического процесса. В кратчайшие сроки врач сможет обнаружить патологию, выявить ее характер, расположение и степень развития.
Очень важным является и рассказ больного о своем состоянии. Отправляясь к врачу, будьте готовы перечислить все симптомы, рассказать о перенесенных заболеваниях. Помните! От вашего рассказа во многом будет зависеть дальнейшая диагностика и точность поставленного диагноза.
Что делать, если заболевание обнаружено?
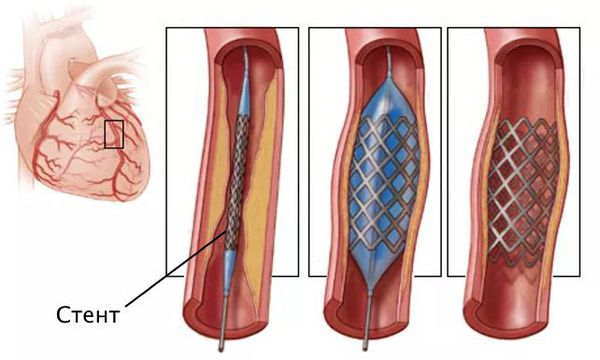
Для восстановления проходимости коронарных сосудов применяется несколько методик. Одной из прогрессивных является стентирование. Такая операция на артериях является малоинвазивной. Разрез тканей минимален, но достаточен для введения специальных инструментов. Кроме того, стентирование является эндоваскулярным. В ходе операции воздействие на сосуды оказывается с применением лучевой визуализации, новейших технологий.
Шунтирование и постановка стента – есть ли разница?
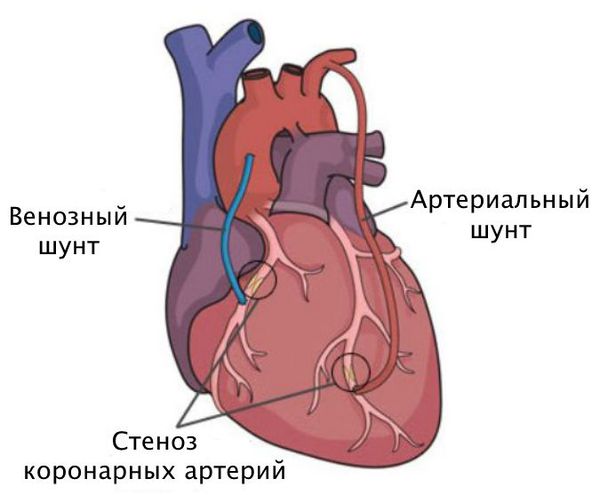
Коронарное шунтирование проводится при стенокардии, восстановлении кровообращения после инфаркта, для его профилактики. При выполнении операции здоровые участки сосудов соединяются в обход поврежденных. Создается своеобразный мостик. Для шунтирования применяется аутовена (обычно большая подкожная вена бедра, голени). В некоторых случаях устанавливаются коронарные пластиковые протезы, заменяющие поврежденную артерию.
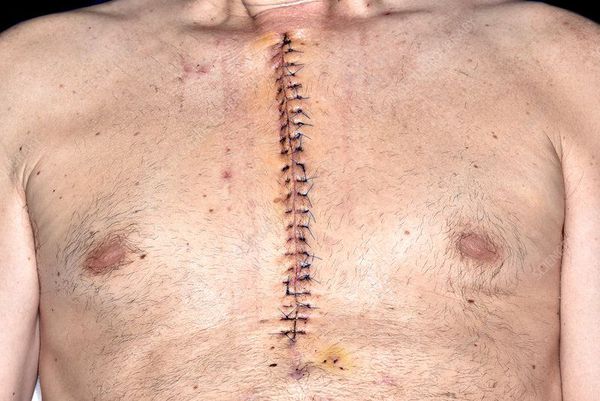
Шунтирование проводится под общим наркозом. Производится вскрытие грудной клетки. Сердце на время операции останавливают. Специальный аппарат замещает работу органа и легких. В некоторых случаях в последнее время шунтирование проводится на работающем сердце.
Безусловно, разница с операцией по установке стента существует. Обо всех отличиях вам расскажет врач. Он же и сделает выбор в пользу конкретной методики.
Основные показания к вмешательству по постановке стента:
Виды стентов, используемые во время операции
Восстановление проходимости ПКА, ЛКА (коронарных артерий) проводится с помощью специальных конструкций, называемых стентами. Они устанавливаются в просвет сосуда в месте его сужения.
Используются следующие виды стентов.
Важно! Вмешательство, при котором после раздувания баллона стент не устанавливается, называют ангиопластикой.
Как проводится операция?
Подготовка к восстановлению
Стентирование – операция, которая требует предварительного обследования. Специалисты определяют показания к процедуре, оценивают все риски. Объем анализа является индивидуальным. Он зависит от сопутствующих заболеваний, внутренних и внешних факторов.
Обязательным исследованием является коронография. Данная методика позволяет изучить состояние артерий, выявить место поражения, его степень. При проведении диагностики в сосуды вводят специальное контрастное вещество. Непосредственно перед коронографией артерий проводят местное обезболивание.
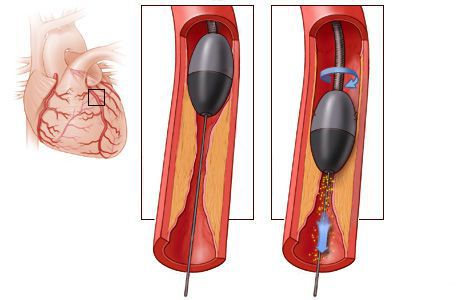
Вмешательство проводится в рентгеноперационной. Наркоз не требуется. Обычно применяются только седативные (успокаивающие) препараты. В просвет артерии коронарной вводится проводник, по которому продвигается интродьюсер (устройство, упрощающее работу врача) катетера с системой «стент-баллон».
На месте стеноза устанавливается стент. После расширения специальным баллоном он закрепляется. Вся процедура проводится под контролем рентгена. Операция не сопровождается существенными болевыми ощущениями. Пациент может ощущать лишь легкий дискомфорт в месте введения системы.
После операции пациент переводится в палату. Здесь за ним наблюдают опытные специалисты. На место пункции артерий накладывается давящая повязка. Уже через сутки пациент может передвигаться, возвращается к обычному образу жизни. Ограничения касаются лишь физических нагрузок. Они должны быть сокращены.
Лечение и реабилитация после стентирования коронарного
Стентирование проводится без вскрытия грудной клетки. Катетер с баллоном и стент проникают к месту сужения через небольшое отверстие. Это позволяет свести к минимуму все кровотечения.
Пациенту назначаются препараты, которые разжижают кровь, иные средства.
Базовыми являются следующие:
Возможны ли осложнения?
Операция является безопасной. Тем не менее в 2% случаев возникают осложнения.
Вмешательство на коронарной артерии может привести к:
Чтобы избежать негативных последствий, специалисты проводят специальное лечение и эффективную реабилитацию.
Вмешательство проводится по показаниям.
Существуют ли противопоказания?
Именно благодаря минимуму противопоказаний стентирование может проводиться практически всем пациентам.
Жизнь после операции
Операция способна изменить жизнь пациента. Ваше сердце начнет работать в полную силу, оно не будет подвергаться существенным нагрузкам. Состояние коронарных артерий существенно улучшится.
Тем не менее вмешательство накладывает на пациента и ряд обязательств:
Можно ли предотвратить возникновение заболевания?
Особенности операции у профессора Капранова
Профессор С. А. Капранов и его коллеги, работающие на нескольких клинических базах, являются немногочисленными высококвалифицированными специалистами в России, обладающими опытом успешного проведения операции.
При осуществлении вмешательства они используют новейшие модели стентов. Высокая эффективность операции на артерии доказана клинически.
Интересует стоимость вмешательства?
Она зависит от ряда факторов:
Даже при минимальных затратах вы получите полноценную профессиональную поддержку. Хотите попасть на стентирование к опытному врачу в современную клинику? Выбирайте тот медицинский центр, который соответствует всем вашим запросам!
Мы ответим на все ваши вопросы, касающиеся такого вмешательства, как стентирование.
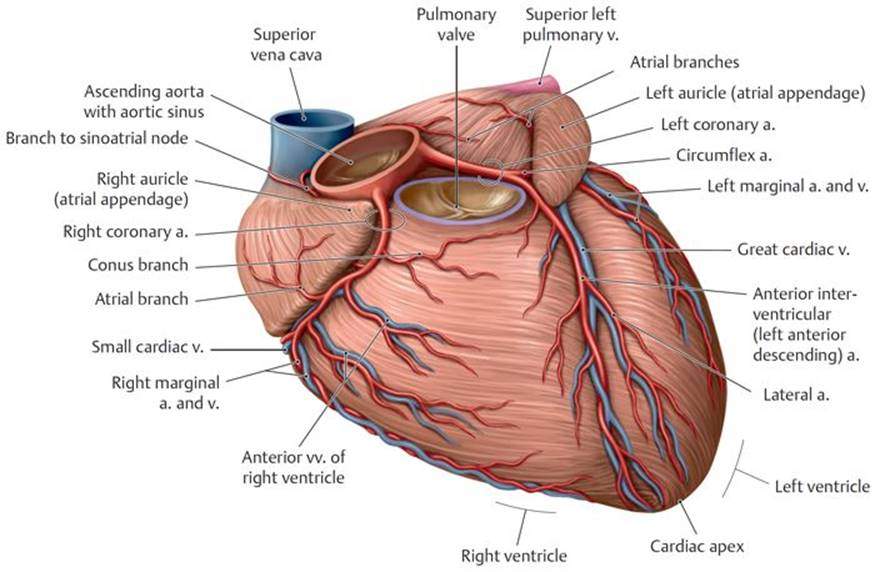
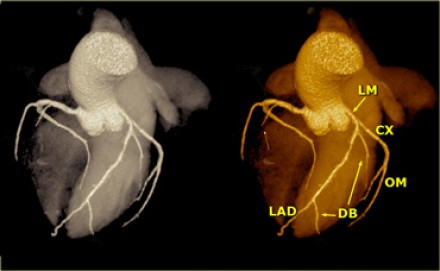
Артерии и вены сердца (ангиография, КТ).
Представлены коронарные артерии в латеральной проекции.
Анатомия коронарных артерий используемая при ангиографии.
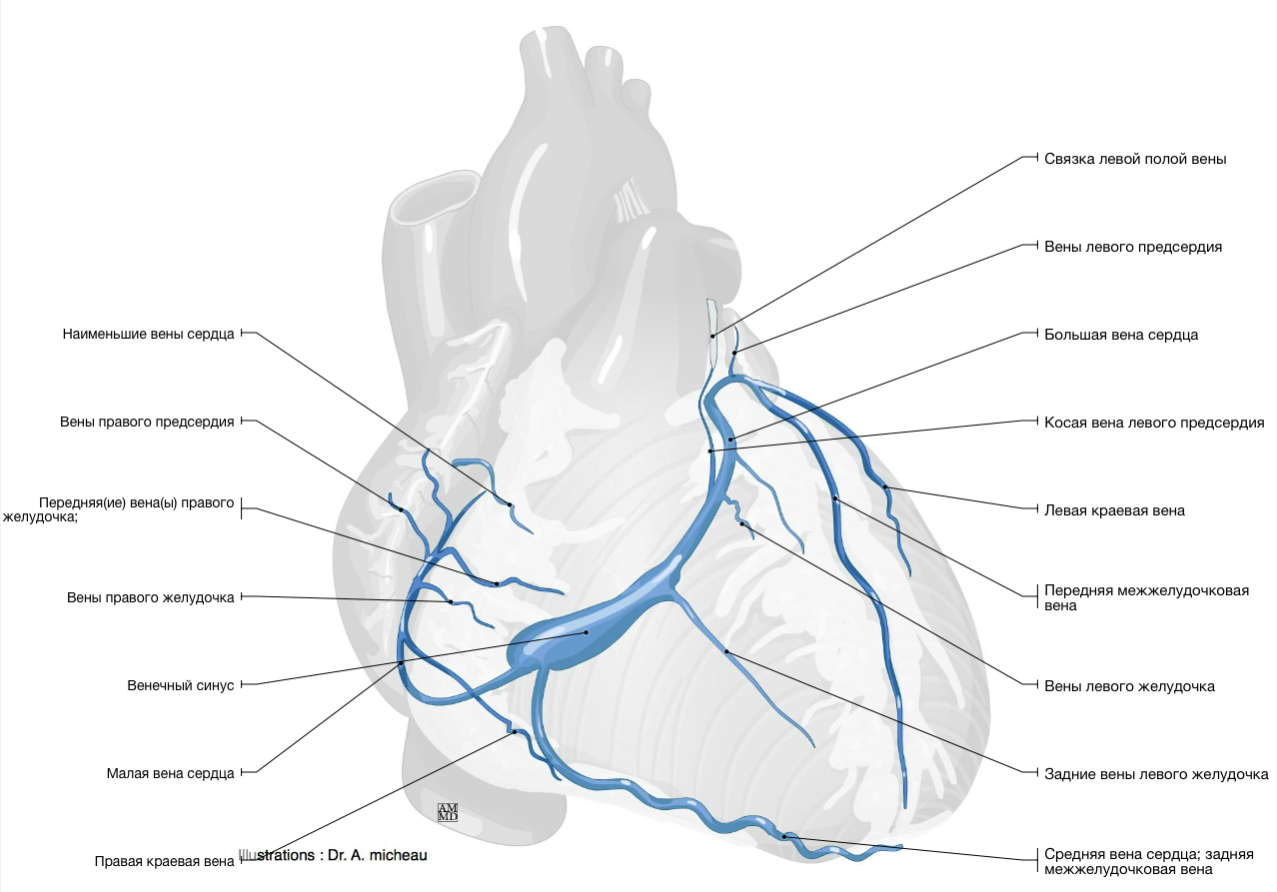
Вены сердца
Вены сердца открываются не в полые вены, а непосредственно в полость сердца. Они начинаются в виде сетей, располагающихся в различных слоях его стенки. Венозное русло значительно преобладает над артериальным.
Венозный отток идет по трем путям: в венечный синус, sinus coronarius; в передние вены сердца; в малые вены Тебезия [Thebesian], впадающие непосредственно в правый отдел сердца.
Венечный синус, sinus coronarius лежит сзади, в венечной борозде, и открывается в правое предсердие несколько ниже ствола нижней полой вены.
В венечный синус приносят кровь большая вена сердца, v. cordis magna, которая собирает кровь от передней поверхности обоих желудочков. Сначала она располагается в передней межжелудоч-ковой борозде, рядом с ramus interventricularis anterior левой венечной артерии, затем уходит под левое ушко и переходит на заднюю поверхность, где впадает (продолжается) в венечный синус.
Средняя вена сердца, v. cordis media, из задней межжелудочковой борозды переходит в венечную борозду и впадает в венечный синус справа. Кроме этих крупных вен, в венечный синус впадают малая вена сердца, v. cordis parva, задняя вена левого желудочка, v. posterior ventriculi sinistri, и косая вена левого предсердия, v. obliqua atrii sinistra [Marshall].
Передние вены сердца, vv. cordis anteriores, несут кровь от верхнего отдела передней стенки правого желудочка и впадают в правое предсердие.
Малые вены, vv. cordis minimae, собирают кровь в глубине стенок сердца и через множество отверстий впадают непосредственно в правое предсердие.
Коронарная ангиопластика и стентирование коронарных артерий
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
Методика стентирования коронарных артерий (с профессиональным жаргоном)
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
Коронарная ангиопластика и стентирование
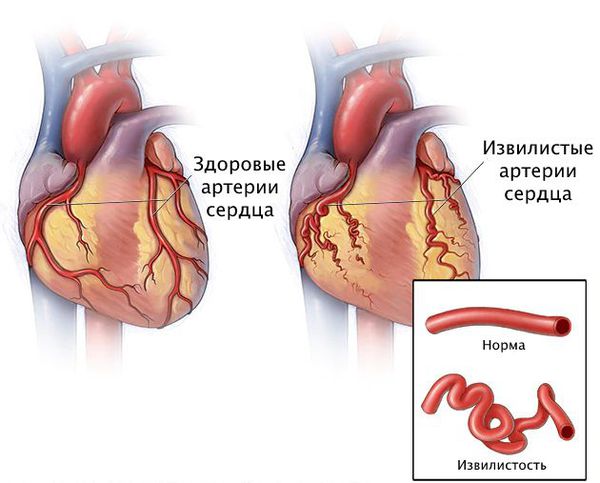
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
«Малые осложнения» стентирования:
Что такое стеноз коронарных артерий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тарасовой Анастасии Николаевны, кардиолога со стажем в 15 лет.
Определение болезни. Причины заболевания
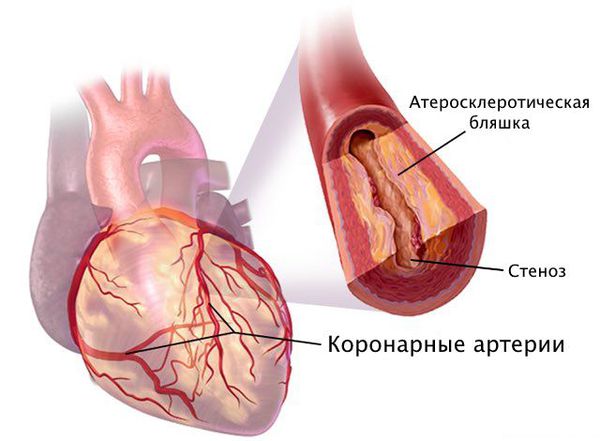
Стеноз коронарных артерий — это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
К основным причинам сужения сердечных артерий относятся:
Р едкие причины сужения сердечных артерий:
К факторам риска относятся:
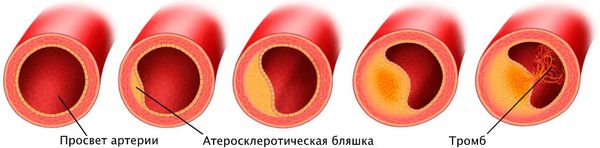
Наиболее частая причина стеноза — атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго — десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
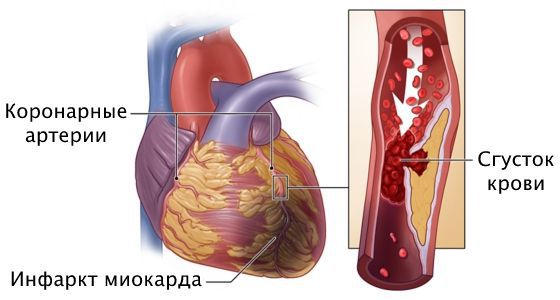
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента “бросает в пот”, ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Патогенез стеноза коронарных артерий
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови “плохого” холестерина — липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Выделяют три стадии развития атеросклероза:
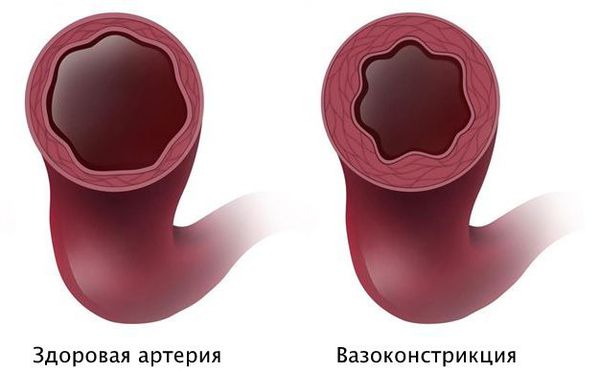
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму — непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции — сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть сле дствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
Классификация и стадии развития стеноза коронарных артерий
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
По степени сужения артерий различают:
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда — гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия — это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли — ноцицепторов.
Нестабильная стенокардия включает в себя:
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
Инфаркт миокарда — это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта — стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ — ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием — установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
Стентирование предполагает установку стента в суженный сосуд. С тент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Прогноз. Профилактика
В основе профилактики лежит комплекс мероприятий по предотвращению сужения коронарных артерий. Это:
Обследование включает общеклинические анализы, исследование липидного профиля, ЭКГ, УЗИ сердца, суточное мониторирование ЭКГ и нагрузочные пробы. При необходимости проводится стресс-ЭхоКГ, МРТ сердца и мультиспиральная КТ коронарных артерий, по показаниям — коронароангиография.
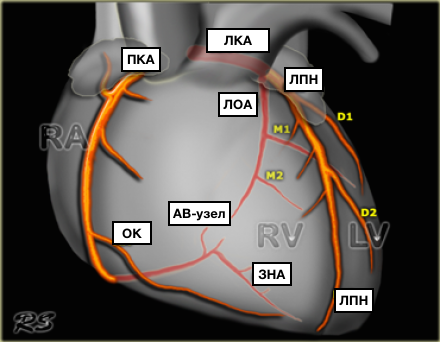
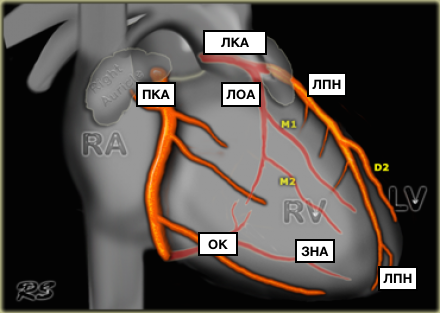
Коронарные артерии
Перевод на английский названий и аббревиатур артерий сердца
Серженко Надежда
Бюро медицинских переводов “Медтран”
Перевод результатов ангиографии коронарных артерий вызывает немало вопросов даже у опытного медицинского переводчика. Тема является достаточно трудной по ряду причин:
Стандартная для медицинского переводчика ситуация – необходимо перевести выписку из истории болезни пациента, в которой есть описание результатов коронарографии, или среди прочих медицинских документов имеется протокол ангиографии коронарных артерий. Если у переводчика нет опыта подобных переводов, то на два абзаца такого текста может уйти несколько часов.
Много проблем при переводе возникает из-за синонимов (различных вариантов названий одной и той же артерии). Для того, чтобы правильно перевести встретившийся в истории болезни вариант названия артерии (который далеко не всегда имеет однозначный аналог на английском языке), часто приходится искать и сопоставлять описание анатомического строения на русском языке с описанием на английском языке, чтобы убедиться, что выбранный англоязычный термин соответствует русскому названию артерии.
Во избежание искажения смысла при переводе названий анатомических образований и ангиографических терминов на английский язык настоятельно рекомендуем использовать максимально близкие к русскому оригиналу аналоги. Несмотря на то, что одна и та же артерия может иметь несколько названий как на русском, так и на английском языке, употребление синонимов следует свести к минимуму, т.к. это затрудняет проверку и является потенциальным источником ошибок. Перевод медицинского текста должен максимально близко передавать содержание исходного текста, и переводчик не имеет права интерпретировать имеющуюся информацию по собственному усмотрению. Тем не менее, для правильного перевода необходимо разбираться в основах ангиографии и знать анатомию коронарных артерий.
Приведенные ниже термины и пояснения призваны облегчить работу переводчика и помочь избежать ошибок при переводе ангиокоронарограмм.
Синусы аорты
The aortic sinuses
The aortic valve has three leaflets, each having a cusp or cup-like configuration. These are known as the left coronary cusp, the right coronary cusp and the posterior non-coronary cusp. Just above the aortic valves there are anatomic dilations of the ascending aorta, also known as the sinus of Valsalva. The left aortic sinus gives rise to the left coronary artery. The right aortic sinus which lies anteriorly, gives rise to the right coronary artery. The non-coronary sinus is positioned on the right side.
The aortic sinuses that are adjacent to the pulmonary valve (facing the pulmonary valve) are described as the ‘facing’ aortic sinuses.
Правый аортальный синус (1-й лицевой синус, правый синус Вальсальвы).
Right coronary sinus, right anterior sinus, right sinus of Valsalva, right-facing sinus (anat.: anterior aortic sinus).
От правого аортального синуса отходит правая коронарная артерия.
Левый аортальный синус (2-й лицевой синус, левый синус Вальсальвы).
Left coronary sinus, left anterior sinus, left sinus of Valsalva, left-facing sinus (anat.: left posterior aortic sinus).
Левый аортальный синус является местом отхождения левой коронарной артерии.
Некоронарный синус аорты (нелицевой синус аорты, задний синус Вальсальвы).
Non-coronary aortic sinus, posterior sinus of Valsalva, non-facing aortic sinus (anat.: right posterior aortic sinus, sinus aortae posterior dexter).
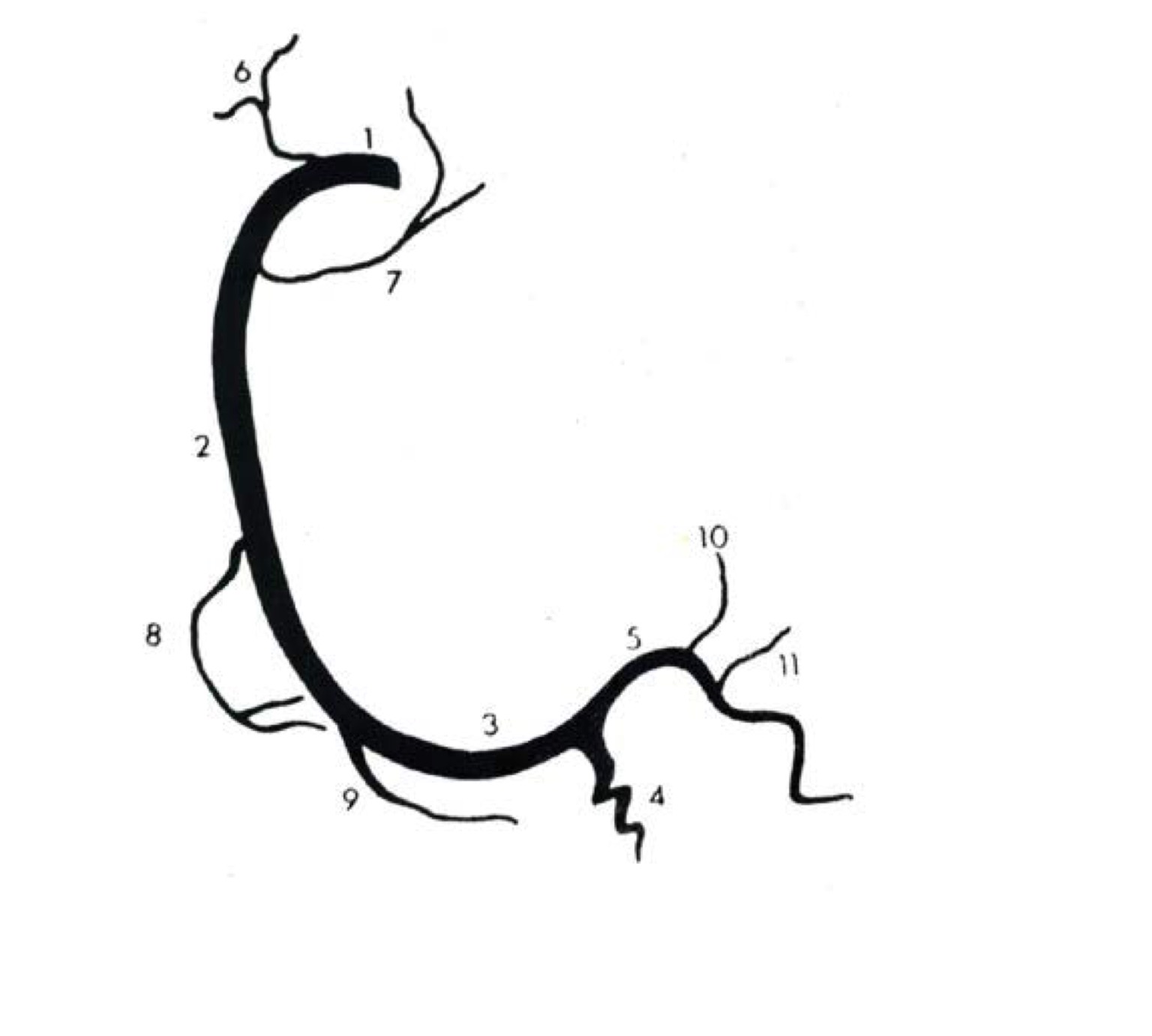
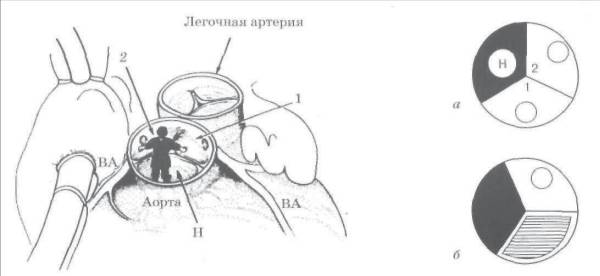
Схема, поясняющая определение терминов.
а : нелицевой синус аорты (Н) затемнен, 1 и 2 — 1-й и 2-й лицевые синусы (светлые), от которых отходят венечные артерии;
б : в случае отхождения венечных артерий от одного лицевого синуса аорты, второй (заштрихован) может оказаться некоронарным. Таким образом, термины «лицевой» и «коронарный», «нелицевой» и «некоронарный» не являются синонимами.
Источник: Бокерия Л. А., Беришвили И. И. Хирургическая анатомия венечных артерий. М.: Издательство НЦССХ им. А. Н. Бакулева РАМН, 2003.
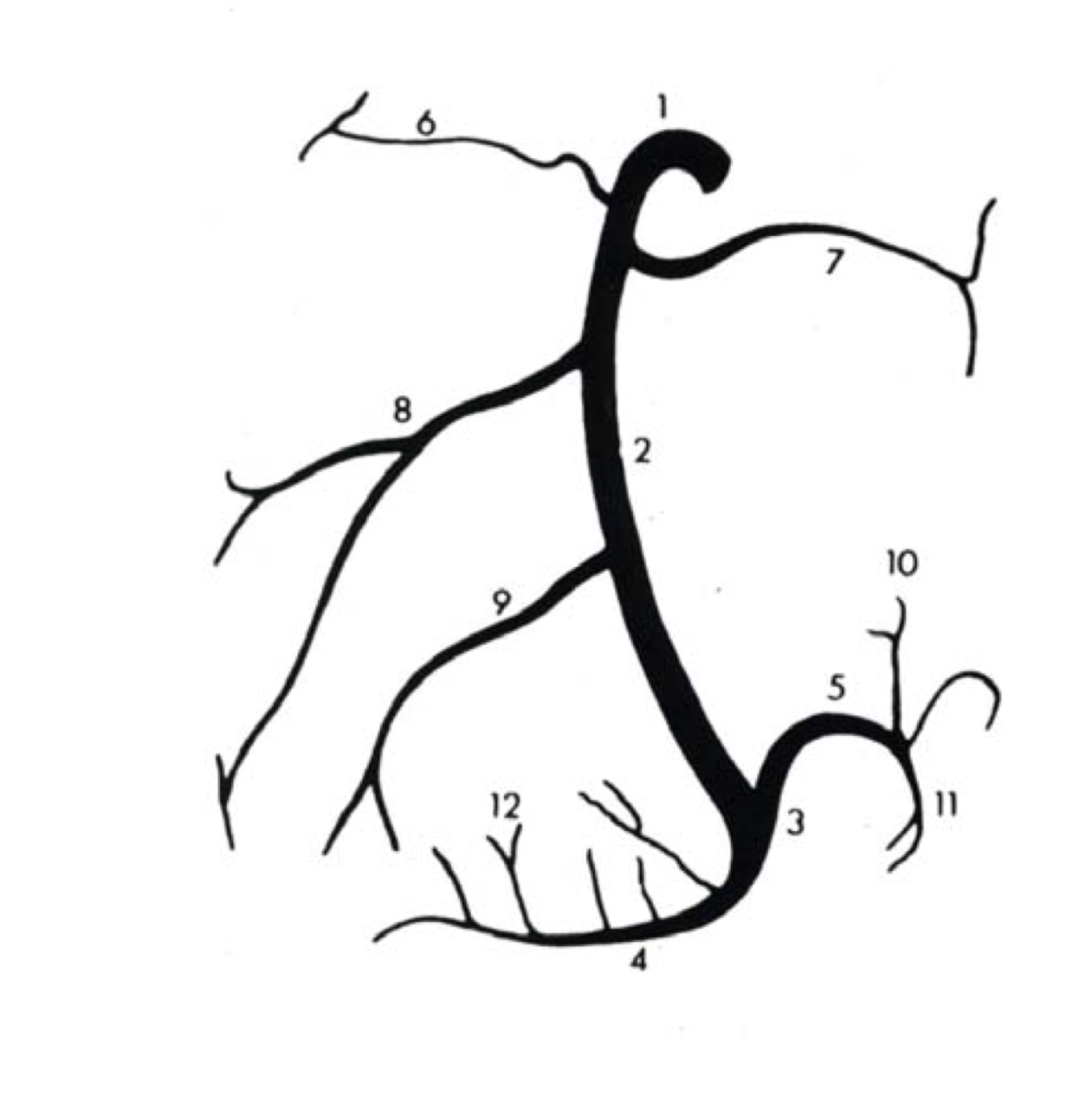
Коронарные артерии (венечные артерии)
Coronary arteries
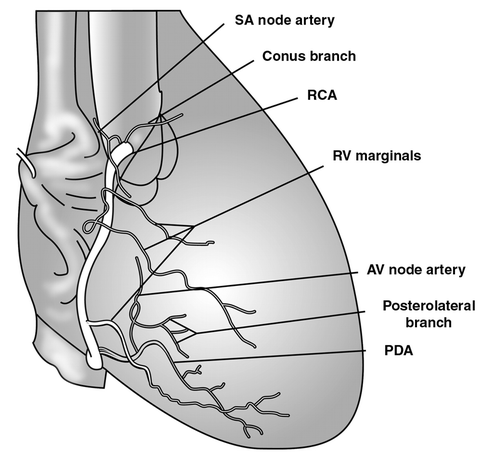
Правая коронарная артерия и ее ветви
Правая коронарная артерия отходит от правого аортального (1-го лицевого) синуса, чаще всего в виде ствола, идущего кзади по правой атриовентрикулярной борозде, огибающей трехстворчатый клапан, и направляющегося к кресту сердца.
The RCA typically arises from the right sinus of Valsalva (RSV) of the ascending aorta, passes anteriorly and to the right between the right auricle and the pulmonary artery and then descends vertically in the right atrioventricular sulcus. When the RCA reaches the acute margin of the heart, it turns to continue posteriorly in the sulcus onto the diaphragmatic surface and base of the heart.
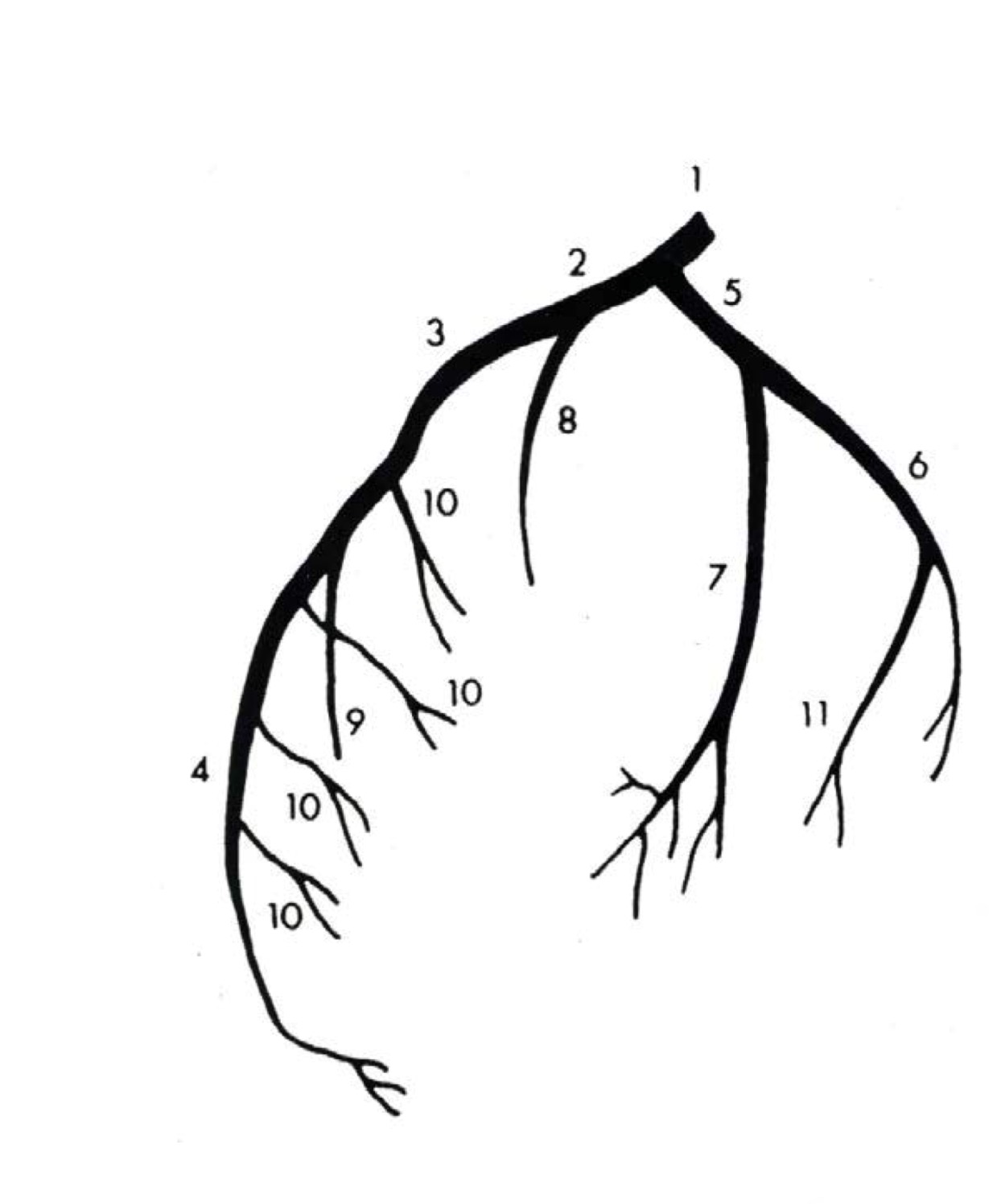
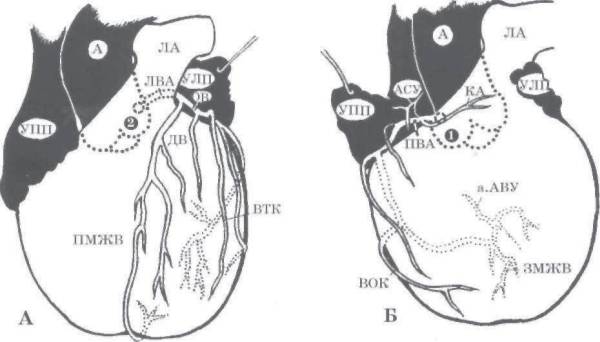
Одноплоскостная анатомическая схема строения венечно-артериального дерева и сердечного комплекса. А — система левой венечной артерии (ЛВА), Б: система правой венечной артерии (ПВА).
1 — первый лицевой синус аорты, 2 — второй лицевой синус аорты. А — аорта, ЛА — легочная артерия, УПП — ушко правого предсердия, УЛП — ушко левого предсердия, ПМЖВ — передняя межжелудочковая ветвь, ОВ — огибающая ветвь, ДВ — диагональная ветвь, ВТК — ветвь тупого края, АСУ — артерия синусного узла, КА — конусная артерия, BOK — ветвь острого края, а.АВУ — артерия атриовентрикулярного узла, ЗМЖВ — задняя межжелудочковая ветвь.
Источник: Бокерия Л. А., Беришвили И. И. Хирургическая анатомия венечных артерий. М.: Издательство НЦССХ им. А. Н. Бакулева РАМН, 2003.
КА – конусная артерия (ветвь артериального конуса).
Conus branch, infundibular branch, conus arteriosus branch.
The artery has a variable distribution, but usually supplies a region of the anterior interventricular septum and the conus of the main pulmonary artery (hence its name). Although an acute occlusion of the tiny artery has been shown to result in S-T elevation, another more important role it serves in pathophysiology is that of a route of collateral circulation. The conus artery has been shown to collateralise with the more distal acute marginal branch in RCA stenosis/obstruction, and collateralise with the left anterior descending artery (LAD) in LAD stenosis/obstruction, providing a potentially vital collateral pathway.
АСУ – артерия синусного узла (ветвь синусового узла, артерия синусно-предсердного узла (а.СПУ), ветвь синусно-предсердного узла).
Sinoatrial nodal artery (SANa), sinus node artery, sinoatrial nodal branch, SA nodal artery, right SA node branch.
Артерия синусного узла, как правило, отходит от доминантной артерии (см. типы кровоснабжения сердца). При правом типе кровоснабжения сердца (примерно в 60% случаев) АСУ является второй ветвью правой коронарной артерии и отходит от ПКА напротив места отхождения конусной артерии, но может отходить и от 1-го лицевого синуса самостоятельно. При левом типе кровоснабжения сердца артерия синусного узла отходит от огибающей ветви ЛКА.
The sinoatrial nodal artery (SANa) supplies blood to the sinoatrial node (SAN), Bachmann’s bundle, crista terminalis, and the left and right atrial free walls. The SANa most frequently originates from either the right coronary artery (RCA) or the left circumflex branch (LCX) of the left coronary artery (LCA).
Артерия Кюгеля (большая ушковая артерия).
Kugel’s artery, atrial anastomotic branch, Kugel’s anastomotic branch (Lat.: arteria auricularis magna, arteria anastomotica auricularis magna, ramus atrialis anastomoticus).
АДВа. – адвентициальная артерия.
Третья ветвь ПКА. Адвентициальная артерия может быть ветвью конусной артерии либо отходить самостоятельно от аорты. Она направляется вверх и вправо и лежит на передней стенке аорты (выше синотубулярного соединения), направляясь влево и исчезая в жировом футляре, окружающем магистральные сосуды.
Артерия острого края является одной из самых крупных ветвей ПКА. Она спускается от ПКА по острому правому краю сердца и образует мощные анастомозы с ПМЖВ. Участвует в питании передней и задней поверхностей острого края сердца.
Артерия (ветвь) предсердно-желудочкового узла отходит от ПКА в области креста сердца.
ЗМЖВ – задняя межжелудочковая ветвь, задняя межжелудочковая артерия, задняя нисходящая артерия.
Posterior descending artery (PDA), posterior interventricular artery (PIA).
Задняя межжелудочковая ветвь может быть непосредственным продолжением ПКА, но чаще является ее ветвью. Проходит в задней межжелудочковой борозде, где отдает задние септальные ветви, которые анастомозируют с септальными ветвями ПМЖВ и питают терминальные отделы проводящей системы сердца. При левом типе кровоснабжения сердца ЗМЖВ получает кровь из левой коронарной артерии, отходя от огибающей ветви или ПМЖВ.
Задние септальные ветви, нижние септальные (перегородочные) ветви.
Posterior septal perforators, posterior septal (perforating) branches.
Задние (“нижние”) септальные ветви отходят от ЗМЖВ в задней межжелудочковой борозде, которые анастомозируют с “передними” септальными (перегородочными) ветвями ПМЖВ и питают терминальные отделы проводящей системы сердца.
Заднебоковая ветвь левого желудочка (заднебоковая левожелудочковая ветвь).
Right posterolateral artery, posterolateral artery (PLA), posterior left ventricular (PLV) artery.
Приблизительно в 20% случаев ПКА формирует заднебоковую ветвь левого желудочка.
Левая коронарная артерия и ее ветви
The LMCA typically originates from the left sinus of Valsalva (LSV), passes between the right ventricle outflow tract and the left auricle and quickly bifurcates into the LAD and the LCX arteries. Its normal length varies from 2 mm to 4 cm.
ПМЖВ – передняя межжелудочковая ветвь (передняя нисходящая артерия, левая передняя нисходящая артерия, левая передняя межжелудочковая артерия).
Left anterior descending artery (LAD), anterior interventricular artery (AIA), anterior descending coronary artery.
Передняя межжелудочковая ветвь отходит от ствола ЛКА и следует вниз вдоль передней межжелудочковой перегородки. В 80% случаев она доходит до верхушки и, обогнув ее, переходит на заднюю поверхность сердца.
Септальные ветви ПМЖВ (перегородочные ветви ПМЖВ, «передние» перегородочные ветви).
Septal perforators, the septal branches (arteries), the septal perforator branches, perforator branches.
Септальные ветви ПМЖВ сильно варьируют в размерах, числе и распределении. Крупная первая септальная ветвь ПМЖВ (она же передняя септальная ветвь, передняя септальная артерия, 1-я СВ) питает переднюю часть межжелудочковой перегородки и участвует в кровоснабжении проводящей системы сердца. Остальные септальные ветви ПМЖВ («передние»), как правило, имеют меньший размер. Они сообщаются с аналогичными перегородочными ветвями ЗМЖВ («нижние» септальные ветви).
Диагональные ветви отходят от ПМЖВ и следуют вдоль переднелатеральной поверхности левого желудочка. Их несколько, обозначаются номерами сверху вниз: 1-я, 2-я, 3-я диагональные артерии (ветви). Кровоснабжают переднюю часть левого желудочка. Первая диагональная ветвь обычно является одной из тех ветвей, которые питают верхушку.
Срединная артерия (промежуточная ветвь)
Intermediate artery, intermediate branch, ramus intermedius (RI), median (intermedian)branch.
The ramus intermedius (RI) is an artery arising between the left anterior descending artery (LAD) and the CX. Some call it a high diagonal (D) or a high obtuse marginal (OM) artery.
In this normal variant, the LMCA can trifurcate into a LAD, a LCX and a ramus intermedius. The ramus intermedius typically supplies the lateral and inferior walls, acting as a diagonal or obtuse marginal branch, while the arteries that usually supply this territory are small or absent.
Срединная артерия
Источник: Coronary anatomy and anomalies. Robin Smithuis and Tineke Willems. Radiology department of the Rijnland Hospital Leiderdorp and the University Medical Centre Groningen, the Netherlands.
ОВ – огибающая ветвь левой коронарной артерии, огибающая артерия.
Left circumflex coronary artery (LCX), circumflex artery (CX, CA).
Ветвь тупого края является самой крупной ветвью ОВ и может отходить как от начала ОВ, так и на уровне тупого края. Это очень важная ветвь, участвующая в питании свободной стенки (ее передней и задней поверхности) ЛЖ вдоль его латерального края. Очень часто система ОВ вообще представлена крупной ВТК и невыраженной ОВ.
Ветвей тупого края может быть несколько, тогда они обозначаются номерами по мере отхождения слева направо: 1-я, 2-я, 3-я.
Левопредсердная ветвь может отходить от ОВ. Питает боковую и заднюю поверхность левого предсердия.
Заднебоковая ветвь (левожелудочковая ветвь).
Posterolateral branch (PLB).
Заднебоковая ветвь – чаще является терминальной ветвью ОВ, но отхождение этой ветви, равно как и ЗМЖВ и артерии атриовентрикулярного узла от ОВ ЛКА, определяется доминантностью правой или левой коронарной артерии.
Типы кровоснабжения сердца
Type of dominance (Coronary dominance)
The myocardial distribution of the coronary arteries is somewhat variable, but the right coronary artery (RCA) almost always supplies the right ventricle (RV), and the left coronary artery (LCA) supplies the anterior portion of the ventricular septum and anterior wall of the left ventricle (LV). The vessels that supply the remainder of the LV vary depending on the coronary dominance.
Read More: https://www.ajronline.org/doi/10.2214/AJR.06.1295
The posterior descending artery (PDA) runs in the posterior interventricular groove and supplies the inferior wall and inferior third of the interventricular septum. The artery that supplies the PDA and a posterolateral branch determines the coronary dominance, so there can be three situations:
Правый тип кровоснабжения сердца.
Right dominant heart, RCA dominance, right-dominance, right dominant circulation.
Most hearts (approximately 70% of cases) are right dominant where the posterior descending artery (PDA) and the posterolateral branch are supplied by the right coronary artery (RCA). In this instance, the RCA supplies the inferoseptal and inferior segments of the left ventricle.
Левый тип кровоснабжения сердца.
Left dominant heart, LCA dominance, left dominant circulation.
In 10% of cases the PDA is supplied by the LAD or LCx.
Смешанный тип кровоснабжения сердца.
Codominant heart, codominance.
In 20% of cases a single or duplicated PDA and posterolateral branches are supplied by branches of both the RCA and LAD/LCx.
Доминантная правая коронарная артерия и ее ветви.
Правый тип кровоснабжения сердца. Схематическое строение правой коронарной артерии (переднезадняя проекция). AV = atrioventricular, PDA = posterior descending artery, RCA = right coronary artery, RV = right ventricular, SA = sinoatrial.
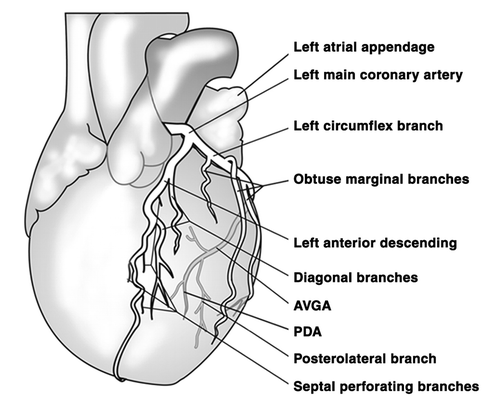
Доминантная левая коронарная артерия и ее ветви.
Схематическое строение левой коронарной артерии при левом типе кровоснабжения сердца (левая передняя косая проекция). AVGA = atrioventricular groove artery, PDA = posterior descending artery.
Источник: Sunil Kini, Kostaki G. Bis, and Leroy Weaver. Normal and Variant Coronary Arterial and Venous Anatomy on High-Resolution CT Angiography. American Journal of Roentgenology 2007 188:6, 1665-1674.