Зуд и выделения и жжение что это
Что такое кольпит (вагинит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Морозовой Т. Ф., гинеколога со стажем в 17 лет.
Определение болезни. Причины заболевания
Признаки вагинита: выделения из влагалища, зуд, жжение, боль, отёк, в редких случаях повышение температуры.
Чем отличается вагинит от вагиноза
В отличие от вагиноза, при вагините возникает воспаление во влагалище. Вагиноз — это невоспалительное заболевание.
Как часто встречается
Кто в группе риска
Существуют провоцирующие, или предрасполагающие, факторы для развития вагинита. Разберём их более подробно, так как на их устранении будет построена профилактика развития вагинита.
Предрасполагающие факторы:
Чаще всего причиной вагинита становится попадание инфекционного агента (бактерии) на слизистую влагалища на фоне предрасполагающих факторов, что и приводит к развитию воспаления. Это большая группа инфекционных вагинитов.
Есть ещё небольшая группа неинфекционных причин развития вагинита. К ним относится поражение слизистой на фоне аллергического происхождения (довольно часто встречается у детей), психоэмоционального происхождения и атрофической природы (при снижении выработки половых гормонов в период климакса).
Вагинит может развиться в любом возрасте: и у новорождённой девочки, и у девушки-подростка, и у женщины репродуктивного возраста, и у пожилой женщины. Наиболее часто встречается в репродуктивном возрасте при начале половой жизни.
Вагинит у девочек
У детей чаще всего развивается вульвовагинит — воспаление вульвы и влагалища, которое может быстро перерасти в цистит и уретрит. По этой причине девочки чаще всего жалуются на болезненные ощущения во время и после мочеиспускания. Часто повышается температура. Лечение вагинита у детей проводят только разрешённым препаратами, которые назначает врач.
Вагинит при беременности
Передаётся ли вагинит половым путем
К развитию вагинита может приводить заражение микроорганизмами, передающимися половым путем.
Симптомы кольпита (вагинита)
Что сопровождает кольпит (вагинит). Симптомы вагинита могут быть различными по степени выраженности и по сочетанию. При вагините беспокоят патологические обильные бели (выделения), зуд, жжение, боль, отёк, дискомфорт, в редких случаях повышение температуры.
Физиологические выделения из влагалища есть всегда, только характер их может быть разным. Самое главное понять, когда выделения стали патологическими. Нормальные выделения меняются в течение менструального цикла: сразу после менструации они скудные слизистые; к середине цикла становятся более обильными, слизисто-молочными; ближе к менструации бели молочные и умеренные. Так происходит у женщин репродуктивного возраста. У маленьких девочек выделения слизистые, скудные, у женщин преклонного возраста — от молочных до слизисто-скудных.
Патогенез кольпита (вагинита)
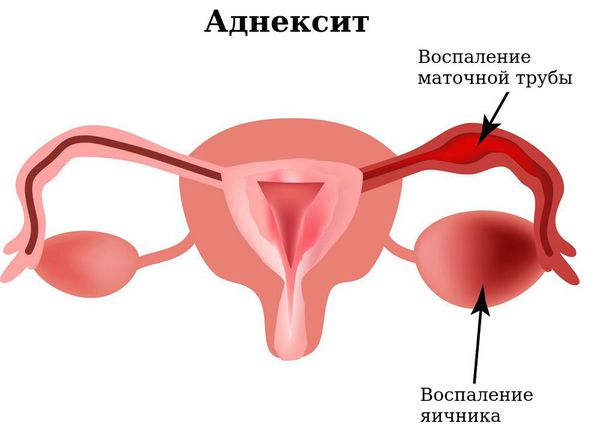
Чтобы понять механизм развития вагинита, необходимо знать анатомию. Влагалище — функциональный, внутренний орган репродуктивной системы, представляет собой эластичное трубкообразное мышечное образование. Влагалище располагается впереди прямой кишки и кзади от мочевого пузыря, под углом 90° по отношению к матке. Верхняя часть влагалища соединяется с шейкой матки, а нижняя часть с преддверием влагалища. Снаружи заканчивается наружными половыми органами (или вульвой), которые выполняют защитную и ограничительную функцию от внешней среды. Так как все органы взаимосвязаны, то воспалительный процесс чаще всего распространяется и на шейку матки, и на вульву.
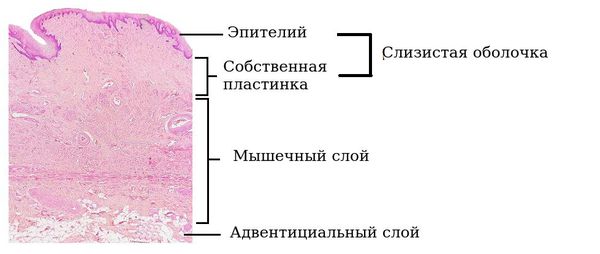
Стенки влагалища имеют три слоя:
Внутренний слой слизистой оболочки влагалища представлен многослойным плоским эпителием. В этом эпителии накапливается гликоген — питательная среда для нормальных бактерий. Максимальное накопление гликогена происходит к 26 дню менструального цикла под действием половых гормонов. Сразу под слизистым слоем располагается собственная пластинка влагалища, которая представлена соединительной тканью с множественными эластичными волокнами и сосудами, питающими слизистую.
Средний слой — мышечный.
Наружный слой представлен соединительной, а также жировой тканью с развитой сетью сосудов и множеством эластичных волокон.
Не всегда попадание возбудителя влечёт за собой развитие вагинита. Гликоген, который содержится в многослойном эпителии, — это “еда” для бактерий нормальной микрофлоры влагалища — молочнокислых бактерий (палочек Дедерляйна). Продуктом их жизнедеятельности является молочная кислота, которая поддерживает нормальную кислую среду. Эта среда губительная для большинства патогенных бактерий. Для самих же лактобактерий она оптимальная для размножения и жизнедеятельности. Таким образом нормальные бактерии занимают всю слизистую влагалища и не пускают для колонизации другие бактерии.
Ещё один защитный механизм слизистой влагалища от попадания и размножения патогенов — это слущивание погибшего эпителия и самоочищение. Со слизистым секретом этот слущенный эпителий вместе с бактериями выделяется из влагалища.
В развитии вагинита большое значение имеют гормоны. Если эстрогены вырабатываются в достаточном количестве, то уровень гликогена будет нормальным, следовательно, полезным бактериям будет чем питаться. Прогестагены, наоборот, приводят к снижению гликогена. Содержание прогестагенов наиболее высока перед менструацией, потому обострение вагинита чаще случается именно в этот период.
Классификация и стадии развития кольпита (вагинита)
По длительности заболевания различают:
В зависимости от характера воспалительного процесса и степени (глубины) поражения слизистой различают несколько типов вагинита, которые, по сути, представляют собой последовательно сменяющиеся стадии заболевания:
В зависимости от рода бактерии, вызывающей воспалительный процесс во влагалище, различают:
По этиологии и обнаруженным патогенам выделяют следующие формы бактериального вагинита:
В зависимости от пути проникновения инфекционного агента различают:
Осложнения кольпита (вагинита)
Если воспалительный процесс во влагалище не лечить, то можно заработать более значимые последствия для своего здоровья.
Диагностика кольпита (вагинита)
Диагностикой вагинита занимается исключительно врач. Только врач на основании жалоб,гинекологического осмотра и данных обследования (анализов) может поставить точный диагноз и назначить правильное лечение.
Бактериологический посев
Для выявления вагинита используются бактериоскопические методы (мазок на флору) и бактериологические методы (бактериальный посев отделяемого влагалища на питательную среду с определением чувствительности к антибиотикам).
ПЦР (полимеразная цепная реакция)
ПЦР-диагностика считается более информативным методом видового определения возбудителя. Этот анализ проводится в короткие сроки и позволяет как можно раньше начать лечение.
Фемофлор
Сейчас существует современный метод диагностики нарушения микрофлоры во влагалище — Фемофлор. Фемофлор представляет собой современную методику исследования урогенитального тракта у женщин. Эта методика основана на применении полимеразной цепной реакции. Особенность метода Фемофлор-16 заключается в том, что он предоставляет информацию об общем состоянии микрофлоры и наличии болезнетворных микроорганизмов, точно определяя их количественное значение. За счёт этого выявляются патологии, определяется уровень их развития и выбирается план лечения при данных нарушениях.
Фемофлор-16 — расширенный вид анализа. С его помощью выявляется наличие или отсутствие следующих групп микроорганизмов: дрожжеподобные грибки, уреаплазмы, микоплазмы, стрептококки, стафилококки, гарднерелла, фузобактерии, лептотрихии, превотеллы, эубактерии, пептострептококки, вейлонеллы, лактобактерии, энтеробактерии, клостридии. Нормальные показатели Фемофлор-16 свидетельствуют о сохранении баланса между полезной и условно-патогенной флорой и о том, что пациент здоров. Чтобы получить достоверные результаты анализов, надо соблюдать правила забора материала.
Кольпоскопия
Кольпоскопия — это осмотр шейки матки, влагалища и вульвы под микроскопом. Она необходима для диагностики фоновых заболеваний и онкологических состояний шейки матки, влагалища и вульвы. На фоне вагинита не проводится, так как картина при воспалении может быть ошибочной — те изменения, которые увидит врач, исчезнут после лечения. Если есть признаки вагинита, то в первую очередь проводится его лечение, а уже потом кольпоскопия и мазок на онкоцитологию.
Функциональная, лучевая и инструментальная диагностика для лечения вагинита не требуется.
Определение антител при ЗППП
При подозрении на ЗППП можно сдать анализ крови на антитела к инфекционным агентам. Анализ покажет, болен ли пациент ЗППП сейчас или перенёс заболевание ранее.
Подготовка к сдаче анализов
Подготовка перед сдачей анализов мазков и бактериальных посевов на половые инфекции:
Лечение кольпита (вагинита)
Цели лечения — устранение воспаления и восстановление микрофлоры влагалища.
Схема лечения вагинита
Лечение всегда состоит из двух этапов. Первый этап — это борьба с возбудителями воспаления. Этот этап иногда начинается с небольшого закисления среды влагалища (только по показаниям). Второй этап — это восстановление микрофлоры во влагалище и в кишечнике с последующим переходом в профилактические мероприятия для снижения рисков рецидивов.
Лекарства
Лечение специфического и неспецифического вагинитов. В зависимости от возбудителя заболевания может потребоваться системная терапия антибактериальными препаратами (амоксициллин, джазомицин, клиндамицин, орнидазол, метронидазол, тинидазол и т. д.). Местно назначаются свечи, капсулы или вагинальные таблетки, чаще всего содержащие комбинированные препараты (“Полижинакс”, “Макмирор комплекс”, “Тержинан”, “Нео-пенотран” и др.).
Лечение кандидозного вагинита (молочницы). При молочнице назначаются антимикотические (противогрибковые) препараты местного и системного действия.
Образ жизни и вспомогательные средства
На время лечения рекомендовано половое воздержание. После основного курса терапии обязательно проведение курса восстановления микрофлоры во влагалище препаратами, содержащими лактобактерии.
Физиотерапевтические процедуры
При хроническом и часто рецидивирующем процессе лечение должно быть комплексным и включать в себя физиотерапевтические процедуры (ультразвуковая санация с этапом восстановления биоциноза влагалища). Важно не только устранить воспаление, но и восстановить нарушенную микрофлору, иммунную защиту и убрать воздействие причинного фактора (санировать очаги хронической инфекции, сменить средство личной гигиены или контрацепции, скомпенсировать сахарный диабет инсулином).
Стоит также отметить, что есть дополнительный метод лечения и восстановления микрофлоры влагалища — это низкочастотная ультразвуковая санация аппаратом Гинетон-ММ. Преимущества этого метода лечения:
Хирургические операции
Для лечения вагинита хирургическое вмешательство не требуется.
Диета при вагините
Питание не оказывает существенного влияния на течение вагинита. При приёме антибиотиков следует исключить алкоголь.
Восстановление и улучшение качества жизни
При соблюдении назначений врача возможно полное излечение и восстановление качества жизни.
Лечение вагинита при беременности
Во время беременности необходим тщательный контроль за состоянием микрофлоры. Это связано с вероятностью распространения инфекции на плод и плодные оболочки, угрозой прерывания беременности и преждевременных родов, невынашивания беременности и потери беременности. Препараты назначаются врачом индивидуально в зависимости от результатов анализов и сроков беременности.
Чем лечить вагинит без сильнодействующих препаратов
Вылечить вагинит, вызванный бактериальной инфекцией, без применения антибиотиков не получится.
Применяется ли спринцевание при вагините
Спринцевание для лечения вагинита не требуется.
Как проводится лечение партнера при вагините
При специфическом вагините половой партнёр женщины проходит лечение антибактериальными средствами. При неспецифическом вагините лечение партнёра не проводится.
Народные методы лечения вагинита
Применение средств народной медицины нередко не только не приводит к излечению, но и усугубляет ситуацию.
Прогноз. Профилактика
Прогноз при вагинитах благоприятный. При правильном и своевременном лечении следует полное выздоровление. Если процесс переходит в хроническую форму, тогда требуется повторное и комплексное лечение со сменой препаратов и обязательной программой профилактики.
Профилактика вагинитов включает в себя исключение провоцирующих факторов:
Можно ли заниматься сексом при вагините
На время лечения рекомендуется половое воздержание, а полового партнёра обязательно нужно отправить на консультацию к специалисту.
Выделения и зуд
Выделения из влагалища у женщин репродуктивного возраста — это совершенно нормально и естественно. Влагалищная смазка обеспечивает защиту, выступая барьером для инфекций, во время полового акта обеспечивает скольжение. В норме pH влагалища слегка кислый, и это не самая благоприятная среда для микробов.
Обычные выделения влагалища не имеют запаха, часто никак не проявляют себя и не вызывают раздражения. Они прозрачны или имеют слегка сливочный цвет. Количество выделений растёт при сексуальном возбуждении и во время беременности. Также небольшие изменения происходят в течение менструального цикла.
Вагинальные инфекции
Но бывают необычные выделения, и это уже сигнал наличия инфекции, это не норма. Их причина — вагинальные инфекции, вызываемые бактериями, грибками или вирусами. Они снижают кислотность влагалища. Признаки вагинальной инфекции:
После наступления менопаузы влагалище может потерять привычный уровень увлажненности из-за снижающегося уровня женских половых гормонов. Вероятность бактериальной инфекции при этом не так уж редка — производство антибактериальной слизи снижается, и способность организма противостоять микробной атаке падает. Так что, желто-белые выделения в период менопаузы — повод пройти обследование.
Микрофлора влагалища и выделения

Рассмотрим три наиболее распространённых источника неприятных выделений
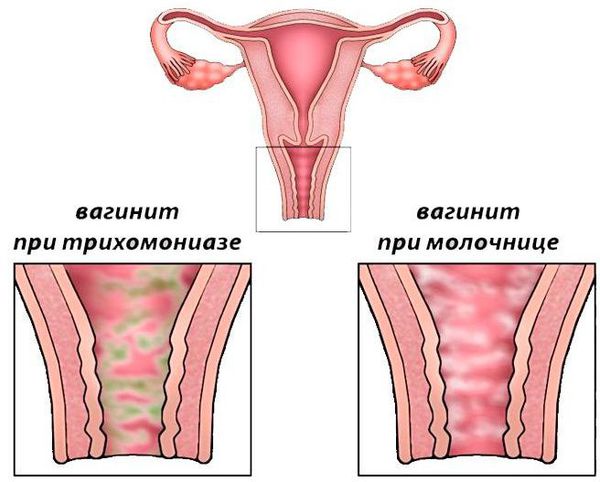
1. Молочница
Виновницей молочницы становятся дрожжевые грибки Candida Albicans. Их чрезмерное размножение вызывает неприятные симптомы зуда, выделений — вагинального кандидоза. Провоцируют молочницу:
2. Бактериальный вагиноз
Гарднереллез не относят к инфекциям, передаваемым половым путём (ИППП), но его может спровоцировать смена полового партнера. Бактериальный вагиноз обязательно следует вылечить, т.к при нем растут риски:
3. Трихомониаз
Трихомониаз вызывают трихомонады. Ими обычно делятся во время незащищенного полового контакта. Через некоторое время появляются обильные желто-зеленые выделения с сильным запахом. Но в отдельных случаях инфекция себя не проявляет. Трихомониаз также крайне важно скорее диагностировать и вылечить — последствия могут быть такими же, как и при нелеченном бактериальном вагинозе. Подробнее о трихомониазе читайте в этом материале.
Чтобы провериться на половые инфекции, приезжайте к нам на сдачу анализов или на приём к гинекологу. Узнайте больше по телефону: +7 (495) 120-08-07.
Дисбактериоз в гинекологии. Дисбактериоз влагалища, восстановление микрофлоры у женщин
Дисбактериоз влагалища – нарушение соотношения полезных и вредоносных микроорганизмов, населяющих влагалище женщины в здоровом состоянии. Вагинальный дисбактериоз обычно проявляется нарушением кислотности среды, что проявляется ощущением дискомфорта во время интимной близости и рядом других признаков. Кроме того, создаются благоприятные условия для избыточного размножения бактерий и грибов, количество которых в нормальном состоянии минимально.
Следует знать проявления вагиналного дисбактериоза для того, чтобы вовремя принять меры и не допустить осложнений. Ряд инфекций, развивающихся в женском организме при дисбактериозе влагалища, могут вызвать опасные гинекологические заболевания. Наибольшую опасность половые инфекции могут нести во время беременности, это грозит инфицированием младенца, врожденными дефектами и пороками развития плода.
Насколько актуальна проблема сегодня? Врачи утверждают:
(Цитата) Дисбактериоз влагалища – заболевание, которым в той или иной степени страдает большинство женщин! Часто первые проявления незначительны, но если не принять своевременно меры, вагинальный дисбактериоз может привести к ряду серьёзных проблем.
Одним из наиболее частых симптомов вагинального дисбактериоза врачи считают изменение количества и характера влагалищных выделений между менструациями.
Изменение характера выделений:
Преобладание болезнетворных микробов или грибов придают изменениям выделений свой, характерный вид.
Помимо изменения характера выделений, у женщин могут быть проявления страдания, как-то:
(Цитата) Если женщина испытывает боль и дискомфорт во время секса, либо не испытывает удовольствия от близости и не может достичь оргазма, всё это серьёзный повод обратиться к врачу с целью обследоваться на вагинальный дисбактериоз.
К сожалению, заболеванию подвержены пациентки самых разных возрастов. У молодых девушек нарушение состава микрофлоры может являться следствием гормонального взрыва, у взрослых женщин это чаще снижение иммунитета. Существуют и причины общего характера:
Дисбактериоз влагалища: заболевание или нет? Восстановление микрофлоры в гинекологии у женщин
Так что же, можно считать женщину с дисбактериозом влагалища заболевшей, или это всего лишь мелкие женские неприятности, не стоящие особого внимания?
(Цитата) Раньше дисбактериоз влагалища не считался заболеванием, и лечение его ограничивалось использованием методов нетрадиционной медицины. Сейчас дисбиоз (то есть, дисбактериоз) занесен в Международную классификацию болезней (МКБ-10) как «воспалительные болезни вульвы и влагалища».
Теперь врач имеет право официально прописывать диагноз и лечение этого страдания. А консультация врача необходима ещё и по следующей причине. Если дисбактериоз влагалища называют «вагинозом», подчёркивая тем самым ведущее звено недомогания – нарушение нормального микробного пейзажа влагалища, то совсем рядышком расположилось другое понятие – вагинит. Этот термин подчёркивает, что к прочим проблемам присоединилось воспаление стенок влагалища.
Это уже очень серьёзно, и от вагиноза до вагигнита один шаг. Если не принимать мер. Проявления, кстати, схожи: те же дискомфорт и боли при интимной близости, те же выделения зеленоватого или жёлтого цвета с неприятным запахом, зуд и жжение. Но присоединяется и ещё кое-что:
При такой яркой картине обычно сомнений не остаётся – необходимо обратиться к врачу-гинекологу и начинать лечение.
Видов вагинита много, медицинские классификации делят это заболевание на различные виды, формы, варианты течения. Уточнить этот вопрос, определиться с видом вагинита или вагиноза и выбрать правильную терапию – задача специалиста. Поэтому мы здесь ограничимся кратким обзором общих принципов лечения. Они включают диету с исключением сахара, острых приправ, копчёностей и маринадов. Следует также ограничить потребление газированные напитки и кофе. Уделяется большое внимание гигиене интимных зон, к ней предъявляются особые требования.
На период лечения можно подмываться отварами лекарственных трав с противовоспалительными, антисептическими и бактерицидными свойствами. Это календула, шалфей, зверобой, ромашка. При сильном воспалении кожи половых органов можно приготовить отвар коры дуба, мощный антисептик, не уступающий порой лекарственным препаратам.
Первостепенное значение имеет восстановление нормальной микрофлоры женщины. Здесь широко применяются вагинальные свечи с определённым набором пробиотиков: «Ацилакт», «Тержинан», «Пимофуцин», «Гинолакт», «Флагил» и другие. Это местное лечение, направленное непосредственно на больное место. Но могут применяться и системные препараты, оказывающие губительное действие на болезнетворных микробов через кровь. Таковы антибиотики различных групп, Трихопол, Метронидазол или Метрогил, Далацин. Однако не побоюсь повторить: правильную комбинацию этих препаратов, дозы и длительность курса лечения грамотно может назначить только врач на основе результатов обследования.

Ярким примером такого пробиотического кисломолочного продукта со 100% живыми и активными бифидобактериями и лактобактериями может служить применение проверенного и высокоэффективного продукта предприятия ООО «КУБАНЬТЕХНОСЕРВИС» бифилакта БИОТА. Бифилакт БИОТА является вкусным, клинически испытанным функциональным и диетическим пробиотическим кисломолочным продуктом питания для лечения и профилактики нарушений дисбактериозов с живыми бифидумбактериями и лактобактериями.
Здоровья вам, дорогие женщины!
Жжение в интимной зоне у женщин
Жжение в интимной зоне у женщин в основном встречается при поражении влагалища (молочнице, неспецифическом вагините, венерических инфекциях). Причиной дискомфорта может выступать герпетическая инфекция, генитальная аллергия, инфицирование ВПЧ и патология системы мочевыделения. Для диагностики этиологических факторов жжения назначаются гинекологическое обследование, микроскопический и бактериологический анализ влагалищного секрета, инструментальные методы (кольпоскопия, УЗИ, биопсия). Для купирования симптомов применяют вагинальные суппозитории, ванночки, системные этиотропные препараты.
Причины жжения в интимной зоне у женщин
Физиологические факторы
Ощущение жжения в интимной зоне, как правило, беспокоит женщин в климактерическом периоде. Гормональные изменения приводят к нарушению секреторной активности желез, поэтому вагинальная слизистая пересыхает, что доставляет дискомфорт. Жгучие ощущения и ноющая боль в промежности возникают после грубого или слишком продолжительного полового акта, при недостаточной выработке естественной смазки и отсутствии интимных лубрикантов.
Кратковременные эпизоды жжения в промежности бывают после использования слишком агрессивных средств для интимной гигиены, которые вызывают раздражение нежной кожи и слизистых. Симптом наблюдается в случае применения обычного мыла, не предназначенного для чувствительных мест. Женщина ощущает жжение сразу после мытья, неприятные признаки сохраняются в течение 1-2 часов и дополняются сухостью в интимной зоне.
Молочница
Вагинальный кандидоз — самая частая причина жжения во влагалище и промежности. Дискомфортные ощущения появляются внезапно, беспокоят женщин постоянно, периодически усиливаясь или исчезая. Интенсивная жгучая боль отмечается при мочеиспускании, в момент сексуальной близости. Симптом сопровождается мучительным зудом в зоне вульвы. Для молочницы патогномоничны обильные творожистые выделения с кислым запахом, гиперемия и отечность слизистых.
Симптоматика молочницы усиливается после водных процедур, двигательной активности. Проявления зачастую обостряются за несколько дней до начала менструации. Иногда развивается хронический вагинальный кандидоз, для которого характерен умеренный дискомфорт в интимной зоне и скудные густые выделения. При длительном течении грибкового процесса наблюдается атрофия слизистой, вследствие чего пациентка ощущает постоянное жжение и сухость.
Вагинит
Воспаление влагалища проявляется жжением, зудом и болезненностью в интимной зоне у женщин. Симптомы усиливаются во время мочеиспускания, при гигиенических процедурах. Неприятные ощущения дополняются вагинальными выделениями различного характера: при гонорее — густыми желто-зелеными, при трихомониазе — пенистыми, зеленоватыми и зловонными, при хламидиозе — слизисто-гнойными. Для неспецифического вагинита типичны обильные желтоватые бели с неприятным запахом.
Из-за близкого расположения в процесс обычно вовлекаются мочевыделительные пути, поэтому больная ощущает интенсивное жжение во всей интимной зоне, особенно в области уретры и вульвы. Иногда возможны жгучие боли в конце мочеиспускания. У женщин с вагинитом бывают тупые тянущие ощущения в зоне лобка, нижней части живота, которые усиливаются при физической активности, резких поворотах и наклонах туловища. Половой акт становится резко болезненным (диспареуния).
Генитальный герпес
При заражении герпесвирусом женщина ощущает зуд и жжение в зоне гениталий еще до присоединения других признаков инфекции. Симптомы иногда сочетаются с парестезиями, появлением густых белей и дискомфортом при мочевыделении. Спустя 1-2 дня на слизистой гениталий образуются пузырьки с прозрачным содержимым, быстро превращающиеся в эрозии, и в результате жжение резко усиливается.
Бартолинит
При воспалении железы, расположенной в толще больших половых губ, возникает болезненность со жжением на стороне поражения. Дискомфорт становится более сильным при ношении тесного белья, натирающего кожу, интимной близости. Пораженная зона становится гиперемированной, ткани отекают и перекрывают вход в вагину. При осложнении бартолинита абсцессом железы женщин беспокоят сильные боли и неудобства при ходьбе, нарастают лихорадка и общая слабость.
Генитальная аллергия
Мучительный жжение с зудом в интимной области — частые симптомы аллергической реакции у женщин. Жгучим ощущениям предшествуют покраснение и отечность слизистой гениталий. Постоянный зуд провоцирует расчесывание пораженной зоны, как следствие жжение и болезненность усиливаются. Иногда аллергические проявления в интимной зоне выступают как компонент более широкого симптомокомплекса (при крапивнице, экземе, дерматитах).
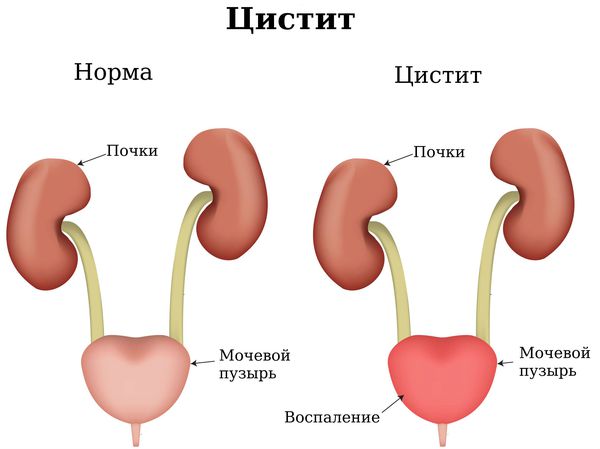
Болезни мочеполовой системы
При уретрите и цистите женщины часто испытывают жжение в промежности. Дискомфорт достигает максимальной интенсивности при мочеиспускании, зачастую сопровождается мучительными резями внизу живота. Жгучим ощущениям сопутствует изменение вида мочи: она становится мутной, приобретает зловонный запах, иногда можно увидеть прожилки крови. Слизистые промежности гиперемированы и отечны, при прикосновениях к ним отмечается сильное жжение.
Остроконечные кондиломы
Кондиломы у женщин вызывают жжение в зоне промежности при случайных прикосновениях, трении нижним бельем, половом акте и проникновении посторонних предметов во влагалище. При постоянной травматизации возникают эрозии и кровотечение, в результате чего жгучая болезненность усиливается. Кондиломы чаще располагаются на малых половых губах и в преддверии влагалища, поэтому женщина может их обнаружить самостоятельно.
Редкие причины
Диагностика
Обследование женщин, жалующихся на жжение в интимной зоне, начинается со стандартного гинекологического осмотра. Врач оценивает состояние наружных половых органов, выполняет вагинальное исследование в зеркалах, бимануальную пальпацию. Для понимания причин патологического состояния информации, полученной при физикальном обследовании, обычно недостаточно, поэтому применяются инструментальные и лабораторные методы:
Лечение
Помощь до постановки диагноза
Для уменьшения жжения женщине необходимо тщательно следить за гигиеной половых органов, применять специальные средства для интимных зон. Лучшие выбирать натуральное белье, которое не вызывает повышенной потливости и не передавливает кожу. При вагинитах стоит регулярно менять гигиенические прокладки, которые будут впитывать выделения и снижать мацерацию кожи вокруг вульвы.
Жжение в интимной зоне часто вызвано размножением патогенных микробов. Для их уничтожения можно орошать наружные гениталии у женщин слабым раствором хлоргексидина, отваром ромашки. Проводить спринцевания влагалища без назначения гинеколога не рекомендуется. Эффективно устранить жжение в области промежности невозможно без этиотропного лечения, поэтому женщине следует обратиться к врачу.
Консервативная терапия
При неосложненных формах заболеваний у женщин зачастую достаточно местного лечения. Терапевтические мероприятия включают назначение суппозиториев с антибактериальным или противогрибковым действием, что зависит от этиологии возбудителя. Для устранения дискомфорта показаны местные ванночки с дезинфицирующими растворами. Купировать сильное жжение и зуд помогают мази с топическими кортикостероидами.
При специфических острых вагинитах терапия подбирается исходя из чувствительности возбудителя: гонорейную инфекцию лечат пенициллинами, тетрациклинами, хламидийную и микоплазменную — макролидами, фторхинолонами, трихомонадную — нитроимидазолами. При хроническом кандидозном вагините эффективны системные антимикотики. Для терапии герпеса у женщин используют препараты группы ацикловира.
Гинекологические болезни сопровождаются дисбиозом влагалища, что усиливает жжение и дискомфорт, поэтому патогенетическое лечение направлено на нормализацию микрофлоры. Эффективно действуют вагинальные свечи с лактобактериями, а также пероральные комбинированные пробиотики. При хронически протекающих заболеваниях рекомендованы иммуномодуляторы.
Хирургическое лечение
Иссечение остроконечных кондилом проводится по медицинским и косметическим показаниям. Для минимизации повреждения слизистой у женщин практикуют лазерный или радиоволновой метод удаления. При неэффективности консервативного лечения предраковых состояний в современной гинекологии применяют малоинвазивные вмешательства: удаление патологических очагов лазером, радионожом или криодеструкцией. При обширном процессе рекомендована экстирпация вульвы.