Звур что это за диагноз
Звур что это за диагноз
Этиология и встречаемость задержки внутриутробного развития (ЗВУР). Диагноз задержки внутриутробного развития (ЗВУР) устанавливают, если плод или новорожденный весит ниже 10-го процентиля (
Фенотип и развитие задержки внутриутробного развития (ЗВУР)
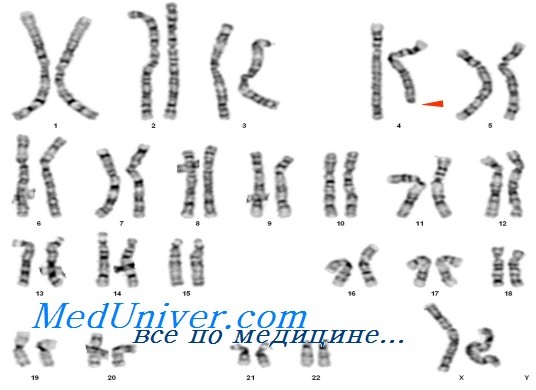
Все беременности, независимо от семейного и медицинского анамнеза или течения беременности, имеют приблизительно 3-5% риска умственной отсталости или врожденного порока развития. Хотя эта пара не была в группе повышенного риска, стандартное обследование II триместра на ультразвуковом аппарате привело к подозрению на анеуплоидию плода. Обнаружение интерстициальной делеции, вероятно, объясняет ультразвуковые данные. Хотя точно такая делеция прежде не описана, большинство делеции короткого плеча хромосомы 4 связаны с врожденными пороками.
Например, синдром Вольфа-Хиршхорна — следствие микроделеции 4р, проявляется как тяжелой умственной отсталостью, так и физическими аномалиями. Анализ FISH этого плода установил, что в хромосоме 4 присутствовала последовательность критического региона Вольфа-Хиршхорна в 4р16.3, так что делеция в этом случае была более проксимальной, в полосе р15.
В этом случае, как и при любом выраженном дефиците или избытке материала в аутосоме, результат, вероятно, включает как соматические, так и неврологические нарушения, тяжесть которых не может быть предсказана.
Особенности фенотипических проявлений внутриутробной задержки роста:
• Возраст начала: пренатальный
• Внутриутробная задержка роста
• Расширенное воротниковое пространство
• Дисморфии лица
Лечение задержки внутриутробного развития (ЗВУР)
Никакого эффективного лечения для хромосомных аномалий не существует. Основной вопрос для большинства семейных пар относительно их будущего ребенка — имеет ли плод риск развития умственной отсталости или значимых врожденных пороков развития. В свете уже имеющихся ультразвуковых аномалий и наличия хромосомной патологии последствия для этого плода непредсказуемы.
В таких случаях пару подробно информируют об ограниченности данных и невозможности уверенно утверждать, каким будет результат беременности. Пара делает выбор — продолжать беременность с последующим лечением ребенка или прерывать беременность.
Повторные ультразвуковые осмотры помогают оценить рост и развитие плода. Продолжительная прогрессирующая задержка внутриутробного развития (ЗВУР) сама по себе предполагает плохой прогноз для плода. В конце II триместра обычно может быть обнаружено большинство пороков и нарушений сердца, требующих вмешательства при рождении.
Консультация с неонатологами и специалистами пренатальной медицины может дать информацию относительно того, что можно ожидать в родах и на что нужно обратить внимание при осмотре после родов. Возможно, потребуется родоразрешение в учреждении третьего уровня, обеспечивающем специализированную интенсивную терапию и хирургию.
В настоящее время в США прерывание беременности разрешено, но не всегда доступно. Во II триместре беременности эта процедура может выполняться как расширением шейки матки и эвакуацией плода, так и стимуляцией родов с помощью простагландинов. Последний метод обычно не выполняется при сроке беременности более 24 нед.
Искусственные роды обеспечивают возможность проведения вскрытия плода, но при известной тяжелой хромосомной аномалии данные вскрытия не дают никакой дополнительной информации, влияющей на риск повторения или выбор метода пренатальной диагностики при следующей беременности. Эмоциональные и физические преимущества и недостатки двух процедур должны быть подробно обозначены перед решением женщины о прерывании беременности.
В Соединенных Штатах прерывание беременности не покрывается страхованием для государственных служащих и получателей страхования Medicaid и только изредка покрываются частным страхованием, даже если показанием является тяжелый врожденный порок развития, диагностированный пренатально. Затраты могут составить тысячи долларов, и финансовое бремя процедуры может повлиять на принятие решения для некоторых семей.
Наконец, родителям можно предложить возможность отказаться от новорожденного, если они решат, что прерывание беременности недоступно или аномалии обнаружены слишком поздно, в конце беременности, чтобы провести ее прерывание.
Риски наследования задержки внутриутробного развития (ЗВУР)
Делеции de novo имеют небольшой риск повторения из-за шанса необнаруживаемого гонадного мозаицизма у одного из родителей. При будущих беременностях показано пренатальное обследование, например БВХ или амниоцентез, хотя риск выкидыша вследствие этих процедур может оказаться сравнимым с фактическим эмпирическим риском повторения.
Пример внутриутробной задержки роста. А.Г., женщина 26 лет, вторая беременность, первые роды, направлена на УЗИ для подробного изучения анатомии плода. Женщина отрицает прием каких-либо лекAPCтв или алкоголя в течение беременности, оба родителя здоровы. Биометрия плода соответствовала 17,5 нед гестации. Тем не менее на основе данных ультразвукового осмотра I триместра и даты последней менструации плод должен быть приблизительно на 21 нед гестации.
Это несоответствие заставило предположить симметричную задержку внутриутробного развития (ЗВУР). Дальнейший осмотр также обнаружил расширение воротниковой складки от 6,1 до 7,3 мм. Родителям сообщено о повышенном риске анеуплоидии плода, выполнен амниоцентез. В результате хромосомного анализа выявлена интерстициальная делеция хромосомы 4р, с кариотипом 46,XX,del(4) (pl5.1pl5.32).
Хромосомы родителей оказались нормальными. После расширенного генетического консультирования пара решила прервать беременность. Вскрытие обнаружило плод, соответствующий 19 нед гестации (на сроке 22,5 нед) с двусторонним эпи-кантом, низко посаженными и деформированными ушными раковинами, выступающей переносицей и микрогнатией. Отмечена также излишняя кожа в воротниковой области.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Недостаточный рост плода
Общая информация
Краткое описание
Внутриутробная задержка развития плода (ЗВУР, ВЗРП) – патологическое состояние, являющееся подгруппой МГВП (30-50%), при котором плод не достигает антропометрической или предполагаемой массы тела к конкретному гестационному возрасту. Характеризуется высоким уровнем заболеваемости и смертности новорожденных.
Название протокола: “Недостаточный рост плода”
Код протокола:
Код(ы) МКБ-10:
O36.5 Недостаточный рост плода, требующий предоставления медицинской помощи матери
Дата разработки протокола: 20.04.2013 года
Категория пациентов: беременные и роженицы
Пользователи протокола: врачи акушеры-гинекологи, врачи-резиденты, акушерки
Указание на отсутствие конфликта интересов: конфликта интересов не выявлено.
Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
1) По времени возникновения:
– ранняя форма;
– поздняя форма.
2) По типу развития:
– симметричная форма: пропорциональное уменьшение всех размеров плода;
– асимметричная форма: уменьшается только окружность живота плода, размер головки и размер трубчатых костей в норме (встречается чаще).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
1) Ведение гравидограммы.
2) Ультразвуковая биометрия.
3) Биофизические тесты:
– модифицированный биофизический профиль плода (бпп);
– измерение количества околоплодных вод;
– нестрессовая кардитокография.
4) Допплерометрия пупочной артерии.
Перечень дополнительных диагностических мероприятий:
1) Консультация врача генетика (в случае симметричной формы ЗВУР).
2) Амниоцентез с целью кариотипирования для исключения хромосомных нарушений.
Диагностические критерии: нарушение состояния плода.
Жалобы и анамнез: плохое шевеление плода в данную беременность, в анамнезе наличие данных о потерях беременности, антенатальной гибели плода, задержке развития плода, нарушения состояния плода по данным КТГ и ДМ
Физикальное обследование: измерение ОЖ и ВДМ.
Лабораторные исследования: нет специфических лабораторных методов при ЗВУР.
Инструментальные исследования: КТГ, ДМ.
1) Ведение гравидограммы
Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы. Данный график должен быть приложением к каждой обменной карты.
Гравидограмма является скрининговым методом для выявления низкой массы плода для данного срока беременности.
Гравидограмма
2) Ультразвуковая биометрия
Окружность живота и предполагаемая масса плода – наиболее достоверные диагностические показатели для определения маловесного плода. Наиболее ценный показатель – это предполагаемая масса плода. Данный показатель базируется на измерении окружности головы, окружности живота и длины бедра.
3) Биофизические тесты:
a) Модифицированный биофизический профиль плода (БПП).
Выполнение полного протокола исследования БПП требует значительных ресурсов: времени, специальной аппаратуры, обученного специалиста. Поэтому в последние годы предложено использование «модифицированного (сокращенного)» протокола БПП, который включает в себя определение АИ и результаты НСТ.
4) Допплерометрия пупочной артерии:
Индексы сосудистого сопротивления:
– индекс резистентности;
– пульсационный индекс;
– систолодиастолическое отношение (наиболее часто используется в практике).
Наиболее часто используемый метод анализа колебаний кровотока пупочной артерии – систоло-диастолическое соотношение (СДО).
Наличие диастолического кровотока более значимо с клинической точки зрения, чем абсолютная величина СДО соотношения.
Нулевой и реверсный кровоток в пупочной артерии является признаком критического нарушения плодово-плацентарного кровообращения, за которым в течение 3-7 суток следует антенатальная гибель плода.
Частота возможных исходов для плодов и новорожденных при различных видах диастолического компонента, измеренного при допплерометрии пупочной артерии (%)
| Исход | Характеристика диастолического компонента кровотока | ||
| положительный | нулевой | отрицательный | |
| Мертворожденные | 3 | 14 | 24 |
| Неонатальная смертность | 1 | 27 | 51 |
| Живые | 96 | 59 | 25 |
Лечение
Цель лечения – динамическое наблюдение за состоянием плода, родоразрешение в оптимальные сроки.
Тактика лечения
Немедикаментозное лечение:
– прекращение курения беременной женщины;
– лечение бессимптомной бактериурии;
– назначение ацетилсалициловая кислота беременным женщинам с преэклампсией в анамнезе;
– лечение фонового заболевания (артериальная гипертензия, сахарный диабет и др.)
Медикаментозное лечение – нет.
Другие виды лечения: альтернативный метод лечения – установка фетальной интраваскулярной порт-системы с целью нутритивной поддержки плода (инновационная технология).
Хирургическое вмешательство показано в случае угрожающего состояния плода – родоразрешение путем операции кесарево сечение в интересах плода (по показаниям).
Показания к досрочному родоразрешению при наличии одного из признаков нарушения функционального состояния плода в зависимости от срока гестации.
Показания к досрочному родоразрешению при ЗВУР:
1) При сроке беременности до 29 нед.+0 дн.:
– по данным допплерометрии: реверсный диастолический компонент кровотока в венозном протоке;
– по данным КТГ значение показателя STV-2,6 и менее.
2) При сроке беременности 29 нед.+0 дн.–31 нед.+6 дн.:
– по данным допплерометрии: нулевой диастолический компонент в венозном протоке;
– по данным КТГ значение показателя STV-2,9 и менее.
3) При сроке беременности 32 нед.+0 дн.–33 нед.+6 дн.
– по данным допплерометрии: нулевой диастолический компонент в венозном протоке и/или реверсный диастолический компонент кровотока в артерии пуповины;
– по данным КТГ значение показателя STV-3,5 и менее.
4) При сроке беременности 34 нед.+0 дн. и более:
– по данным допплерометрии: нулевой диастолический компонент в артерии пуповины и/или венозном протоке;
– по данным КТГ значение показателя STV менее 4,0.
Решение о досрочном родоразрешении принимает консилиум в составе врачей акушеров-гинекологов, неонатолога, при информированном согласии женщины. Предпочтение следует отдавать родоразрешению через естественные родовые пути, однако в каждом случае вопрос решается индивидуально в зависимости от состояния плода.
Профилактические мероприятия с указанием факторов риска
Первичная профилактика:
– профилактические мероприятия по предотвращению воздействия факторов риска на развитие заболевания;
– устранение вредных привычек;
– предгравидарная подготовка.
Факторы риска:
1) Материнские факторы:
– многоплодная беременность;
– переношенная беременность;
– инфекции во время беременности у матери (сифилис, герпес, краснуха, токсоплазмоз, гепатит);
– сердечно-сосудистые осложнения (высокое кровяное давление, некоторые сердечные заболевания)
– преэклампсия или эклампсия;
– эндокринные заболевания;
– врожденные тромбофилии
– любая хроническая или длительная болезнь у матери: серповидно-клеточная анемия, системные заболевания, заболевания легких с развитием дыхательной недостаточности, заболевания почек и т.д.
2) Плацентарные факторы:
– дефекты, связанные с плацентой и пуповиной, которые ограничивают кровоснабжение плода (одна артерия в пуповине, обвитие пуповины вокруг части тела плода; также, истинный узел пуповины, оболочечное прикрепление пуповины);
– недостаточная масса и поверхность плаценты (менее 8% массы тела новорожденного);
– аномалии прикрепления плаценты (низкое расположение плаценты, предлежание плаценты).
4) Наследственные факторы:
– генные и хромосомные нарушения, а так же врожденные аномалии развития плода: трисомия по 13 хромосоме (синдром Патау), 18 (синдром Эдвардса) или 21 (синдром Дауна), 22 аутосомных пары, синдром Шерешевского-Тернера (45 ХО), триплодия (тройной набор хромосом), дополнительная Х или Y хромосома.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: рождение жизнеспособного новорожденного.
Госпитализация
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
Аймагамбетова Г.Н. – кандидат медицинских наук, врач акушер-гинеколог первой категории, старший ординатор отделения акушерство 1 АО «ННЦМД»;
Укыбасова Т.М. – доктор медицинских наук, профессор, руководитель отдела акушерства и гинекологии АО «ННЦМД»
Внутриутробная задержка развития плода
Общая информация
Краткое описание
Министерство здравоохранения Республики Казахстан
Научный центр акушерства, гинекологии и перинатологии
Основные клинические протоколы и приказы МЗ РК по акушерству и неонаталогии
Протокол: “Внутриутробная задержка развития плода”
Код (коды) по МКБ-10: O36.5 Недостаточный рост плода, требующий предоставления медицинской помощи матери
Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация:
1. По времени возникновения:
2. По типу развития:
– симметричная форма: пропорциональное уменьшение всех размеров плода;
– асимметричная форма: уменьшается только окружность живота плода, размер головки и размер трубчатых костей в норме (встречается чаще).
Факторы и группы риска
Материнские факторы:
– инфекции во время беременности у матери (сифилис, герпес, краснуха, токсоплазмоз, гепатит);
– сердечно-сосудистые осложнения (высокое кровяное давление, некоторые сердечные заболевания);
– преэклампсия или эклампсия;
– любая хроническая или длительная болезнь у матери: серповидно-клеточная анемия, системные заболевания, заболевания легких с развитием дыхательной недостаточности, заболевания почек и т.д.
Плацентарные факторы:
– дефекты, связанные с плацентой и пуповиной, которые ограничивают кровоснабжение плода (одна артерия в пуповине, обвитие пуповины вокруг части тела плода; также, истинный узел пуповины, оболочечное прикрепление пуповины);
– недостаточная масса и поверхность плаценты (менее 8% массы тела новорожденного);
– аномалии прикрепления плаценты (низкое расположение плаценты, предлежание плаценты).
Внешние факторы:
– медикаменты (варфарин и фенитоин);
– проживание выше 3000 м над уровнем моря.
Диагностика
Диагностические критерии:
– динамика ВДМ, отраженная в гравидограмме;
– биометрия в динамике;
– биофизический профиль (модифицированный);
– допплерометрия сосудов пуповины, изучение гемодинамики плода.
Перечень основных диагностических мероприятий
Биометрические тесты:
1. Ведение гравидограммы
Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы. Данный график должен быть приложением к каждой обменной карте.
Гравидограмма является скрининговым методом для выявления низкой массы плода для данного срока беременности.
Гравидограмма
2. Ультразвуковая биометрия
Биофизические тесты
1. Модифицированный биофизический профиль плода (БПП).
Выполнение полного протокола исследования БПП требует значительных ресурсов: времени, специальной аппаратуры, обученного специалиста. Поэтому в последние годы предложено использование «модифицированного (сокращенного)» протокола БПП, который включает в себя определение АИ и результаты НСТ.
2. Измерение количества околоплодных вод
Используемые методики для измерения амниотической жидкости:
3. Нестрессовая кардитокография
Антенатальная кардиотокография при сроке беременности свыше 32 недель
Параметры
Нормальная КТГ
Угрожающая КТГ
Патологическая КТГ
Базальный ритм уд./мин.
Менее 100, более 180
Вариабельность базального ритма уд./мин. (средняя)
Амплитуда менее 5 или вариабельность отсутствует
Акцелерации за 30-40 мин.
1-2 или отсутствие при сохранной вариабельности
Отсутствие, при регистрации монотонного, низковариабельного или синусоидального ритма
Нет или неглубокие, вариабельные, ранние
Глубокие пролонгированные вариабельные (до 3-х мин.) или 1-2 поздние единичные
Поздние, неблагоприятные вариабельные (более 70 уд. в 1 мин. и продолжительностью более 60 сек.)
Динамическое наблюдение до родов
Динамический контроль КТГ ежедневный
Общая оценка ситуации, дальнейшее обследование, в некоторых случаях родоразрешение
Приложение
Поздние децелерации возникают в ответ на маточное сокращение, но начинаются либо на высоте схватки, либо с опозданием 15-30 сек. Чаще всего имеет правильную форму, общая продолжительность обычно больше, чем у ранней децелерации, а глубина не превышает 20-25 ударов в 1 мин. Причина поздних децелераций кроется в нарушении кровотока в системе мать-плацента-плод. Поздние децелерации никогда не регистрируются при нормальном состоянии плода и чаще всего сочетаются с другими изменениями кардиотокографических параметров. Поздние децелерации продолжительностью более 1 минуты, являются крайне неблагоприятным прогностическим признаком.
Вариабельные децелерации характеризуются различным временем возникновения. Они вариабельны по форме, продолжительности и глубине. Вариабельные децелерации возникают в силу различных причин, но чаще всего в связи с прижатием петель пуповины. Вариабельные децелерации глубиной от 25 до 60 уд. в 1 минуту и продолжительностью менее 1 минуты не характеризуют выраженное нарушение маточно-плодово-плацентарного кровотока. Децелерации с параметрами, превышающими указанные, относятся к тяжелым.
Знание основных параметров кардиотокограммы и их характеристики позволяют произвести визуальную или рутинную оценку кардиотокографической кривой, которая применима для определения состояния плода после 32 недель беременности. Только к этому сроку заканчивается формирование миокардиального рефлекса и становление цикла «активность-покой» плода. Чем меньше срок беременности, тем изменения на кардиотокограмме менее типичны и, соответственно, тем труднее их интерпретировать.
Для анализа кардиотокографической кривой с 26 недель беременности необходимо использовать автоматический анализ, который позволяет оценивать такие параметры кардиотокографической кривой, которые невозможно учесть при визуальной интерпретации. Эта особенность компьютерной обработки дает возможность расширить сроки проведения исследования. Компьютерный анализ параметров, недоступных при визуальной оценке кардиотокограмм, позволяет исключить субъективную интерпретацию записи и добиться высокой воспроизводимости результатов.
Допплерография (ДГ).
Показания для проведения допплерографии:
– возраст 38 лет и более;
– в анамнезе ЗВРП или гестоз;
Стандартизация проведения допплерографических исследований:
При изучении кривых скоростей кровотока в артериальных сосудах плода наиболее часто оценивают пиковую систолическую скорость кровотока (S), максимальную конечную диастолическую скорость кровотока (D) и усредненную по времени максимальную скорость кровотока (ТМАХ) с последующим расчетом индекса резистентности (ИР) и пульсационного индекса (ПИ).
СД соотношение имеет фиксированное значение и использование его недопустимо, так как численные значения индексов периферического сопротивления как в маточных артериях, так и в артериях плода и пуповины меняются на протяжении беременности.
Частота возможных исходов для плодов и новорожденных при различных видах диастолического компонента, измеренного при допплерометрии пупочной артерии (%)
Исход
Характеристика диастолического компонента кровотока