через какое время приходят месячные после выкидыша без чистки
Когда восстанавливаются месячные после аборта?
Аборт – это вмешательство, которое приносит немалые изменения в организм женщины. В частности, ее интимное здоровье подвергается серьезному стрессовому воздействию. И чтобы женская репродуктивная система смогла полноценно восстановиться, ей потребуется некоторое время. Соответственно, и регулярный менструальный ритм после прерывания беременности возобновится далеко не сразу. Впрочем, это понимает далеко не каждая женщина и отсутствие месячных могут вызвать действительно серьезные переживания.
В этой статье мы разберемся, когда должны появляться месячные после аборта и как на это влияет сам тип прерывания беременности.
Кровянистые выделения после чистки матки
Если женщине выполняли хирургический аборт, практически в первые же дни реабилитационного периода у нее могут появиться кровянистые выделения. По своему типу они будут во многом напоминать менструацию, однако на самом деле месячными они не являются. Так, при прерывании беременности инструментальными методами абсолютно во всех случаях происходят повреждение слизистой матки, что приводит к кровоточивости ткани.
Кровянистые выделения – это стандартная и предсказуемая реакция организма на такие хирургические вмешательства. Обычно выделения продолжаются примерно семь-десять дней. Их количество может варьировать от незначительных мажущих выделений темно коричневого цвета до интенсивных со сгустками. Если они выделяются слишком активно, и за 2 часа наполнилось четыре больших прокладки – срочно обращайтесь к доктору, который после осмотра назначит оптимальное лечение.
Чтобы выделения соответствовали установленным нормам, рекомендуется оградиться от слишком сильных физических нагрузок. Также врачи советуют не слишком рано начинать половую жизнь после проведенного аборта.
Когда должны восстановиться месячные?
Прерывание беременности приносят своеобразные задержки менструального цикла. Это абсолютно нормально и переживать по этой причине совершенно не стоит. Существует несколько основных причин, которые прямо влияет на возобновление менструального цикла:
В среднем менструация после аборта приходят через 28-45 дней. При этом гинекологи отмечают, что первые менструации могут сопровождаться достаточно скудными выделениями, что также является абсолютно нормальным. Так происходит по той причине, что в первое время после прерывания беременности придатки матки работают достаточно плохо, и эндометрий в матке не смог полноценно вырасти, не лучшим образом восстановившись после хирургического вмешательства.
Зависимость срока появления месячных от типа аборта, который был выполнен
При разных видах аборта менструации появляются по-своему рано или поздно:
Могут ли быть отклонения в менструации после аборта?
Первые менструации после аборта могут иметь некоторые отклонения. В частности, первые выделения часто обладают достаточно неприятным запахом. В некоторых случаях меняется и их консистенция: если у женщины всегда были жидкие выделения, они могут стать более густыми и наоборот. При первой послеабортной менструации могут проявляться некоторые нетипичные боли в низу живота.
Нестандартное начало менструации должно стать причиной для обращения за консультацией к лечащему гинекологу, ведь если проблема окажется серьезной, это нередко может привести к дальнейшему бесплодию и разным проблемам интимного характера
Почему месячные задерживаются?
Даже после правильно проведенного аборта менструальный цикл может задерживаться и начинаться относительно не вовремя. В частности, это может быть вызвано медленными темпами заживления слизистого слоя матки. Чтобы его восстановление происходило максимально быстро, рекомендуется в точности выполнять все предписания своего лечащего гинеколога.
Если у вас возникают проблемы с восстановлением менструального цикла после аборта – это повод обращаться за квалифицированной помощью доктора. Помните о том, что организм находится в стрессовом состоянии и реабилитировать его сможет исключительно опытный и высококвалифицированный врач.
Кровотечение после выкидыша
Признаки выкидыша
Самопроизвольный аборт сопровождается симптомами, которые ни с чем не спутаешь:
Выделения при выкидыше на раннем сроке коричневатые с кровью и сопровождаются болями внизу живота. Как только вы заметили у себя эти признаки – обратитесь к врачу! Плод еще можно спасти.
Случается, что процесс невозможно остановить. Сначала крови будет мало, а на следующий день объем увеличится в несколько раз. Выделения станут алыми или коричневыми и прокладка мгновенно пропитается. Выйдут сгустки размером с фасолину. После этого боли могут прекратиться, кровотечение сократится.
ВАЖНО! Иногда выкидыш возникает практически сразу после зачатия. Девушка не подозревает о том, что беременна, поэтому, замечая кровавые выделения, не придает им никакого значения.
Месячные после выкидыша
После выкидыша месячные претерпевают изменения:
Цикл восстановится через три месяца. Если патологий нет, то первые менструации пойдут через 25–35 дней.
Сколько идут выделения
Выделения будут наблюдаться некоторое время после самопроизвольного аборта. Они могут быть розовые, алые, ярко-красные, даже немного бурые. Разберемся, сколько после выкидыша идут выделения.
Без чистки
Выделения будут идти еще 7–10 дней после выкидыша, если вы обошлись без чистки. Постепенно они уменьшатся в объеме. Менструация начнется через 21–35 дней. Сразу после самопроизвольного аборта живот будет болеть, в теле появится слабость.
Кровь после выкидыша может выходить не один день. Когда организм очистится, боли прекратятся, станет значительно легче. Если выделения увеличиваются в количестве и идут более десяти дней, значит вы столкнулись с осложнением после выкидыша.
ВАЖНО! Если после выкидыша поднялась температура и держится несколько дней, без чистки не обойтись. Температура говорит о воспалении в матке, которое вызвано оставшимися частичками плодного яйца. Воспаление представляет угрозу жизни.
С чисткой
После выкидыша с чисткой идут кровянистые выделения по консистенции они как водичка. Процесс очищения займет 3–4 недели.
Сразу после выскабливания начинайте пить оральные контрацептивы, чтобы избежать проблем с яичниками и эндометрием.
Иногда после выкидыша вслед за кровянистыми выделениями могут появиться и коричневые. Если нет температуры и неприятного запаха – все нормально. У некоторых девушек выделения не заканчиваются еще два месяца.
Что делать при выкидыше
Если есть подозрение на выкидыш, вызывайте скорую помощь. Вас отвезут в больницу и дадут антибиотики. Несколько дней покоя и постельного режима приведут вас в норму.
Гигиена
Главное – соблюдать нормы интимной гигиены. Организм ослаб и не может защищаться от проникновения инфекций.
ВАЖНО! Используйте только чистое полотенце. У вас должно быть индивидуальные мыло и гель для душа, чтобы не подхватить болезнь или инфекцию от другого человека.
Питание
Кушайте следующие продукты:
Придерживайтесь таких правил:
Выкидыш или месячные: как определить
Как отличить, выкидыш это или месячные? При самопроизвольном аборте на раннем сроке вместе с выделениями выходят сгустки. Понять, что они представляют собой, несложно: подставьте комочек под струю воды. Если сгусток размывается – это месячные, не размывается – выкидыш.
Если во время месячных выходят сгустки похожие на мясо, есть боли, то можно предположить выкидыш.
На позднем сроке у женщины выделяется только небольшое количество крови, смешанной со слизью. Выделений мало и продолжаются они недолго.
Если крови много, присутствует головокружение, боли в животе, озноб, слабость, учащенное сердцебиение – вызывайте неотложку!
Сколько длится кровотечение в норме?
Длительность кровотечения после выкидыша в первую очередь связана со сроком беременности. Чем меньше срок, тем быстрее закончатся выделения. Так, при самопроизвольном аборте на раннем сроке кровь идет 5-10 дней, но не более 14 суток. После 12 недели беременности выкидыш напоминает родовую деятельность: наблюдаются излитие околоплодных вод, схваткообразные маточные сокращения, отслойка плаценты. Затем открывается кровотечение, которое может носить интенсивный и продолжительный характер.
Чтобы предотвратить развитие осложнений, важно вовремя обратиться к специалисту. Выкидыш требует контроля со стороны гинеколога.
«Вторая попытка. Планирование беременности после выкидыша» (ж-л «9 месяцев», №10, автор акушер-гинеколог, Геворкова Е.В.)
Елена Геворкова Врач акушер-гинеколог, г. Москва
Прерывание желанной беременности оборачивается большой трагедией для каждой женщины, это тяжелейший стресс – не столько физический, сколько моральный. Но приходит время – и женщина снова задается вопросом о рождении ребенка. Что надо иметь в виду при планировании беременности в такой ситуации?

Что такое выкидыш?
Причины выкидыша
2. Гормональные нарушения. К этому фактору риска относятся проблемы, связанные как непосредственно с яичниками женщины (нарушение синтеза половых гормонов – эстрогенов, прогестерона, андрогенов), так и с различными заболеваниями, сопровождающимися гормональными нарушениями (сахарный диабет, болезни щитовидной железы, надпочечников и т.д.). Наиболее часто к выкидышу на ранних сроках приводят недостаточность лютеиновой фазы – НЛФ (состояние, при котором желтое тело в яичнике синтезирует мало прогестерона – основного гормона, сохраняющего беременность) и гиперандрогения (повышенное содержание мужских половых гормонов).
О возможных гормональных нарушениях, как правило, женщина знает еще до наступления беременности, так как они часто препятствуют ее наступлению. Синдром поликистозных яичников (патология яичников, при которой не происходит овуляций и вырабатывается повышенное количество мужских половых гормонов), высокий уровень мужских половых гормонов (андрогенов), пролактина (гормона, поддерживающего лактацию после родов), недостаток прогестерона и другие нарушения дают о себе знать еще на этапе планирования беременности, проявляясь, например, нарушениями менструального цикла. Именно поэтому «неожиданный» выкидыш очень редко бывает связан с гормональными нарушениями. Чаще они приводят к длительной угрозе прерывания беременности, но при ярко выраженных гормональных нарушениях может произойти выкидыш.
3. Аномалии развития и патологии женских половых органов. К патологиям половых органов относятся:
— генитальный инфантилизм (недоразвитие половых органов, когда их размеры меньше, чем в норме);
— двурогая матка (она как бы расщеплена на две части, имеет две полости, которые сливаются в нижней ее части);
— седловидная матка (ее ширина увеличена, а дно вогнуто);
— перегородки в полости матки;
— узлы миомы (доброкачественная опухоль матки), выступающие в полость матки;
— полипы эндометрия (выросты слизистой оболочки матки).
Данные изменения матки мешают эмбриону полноценно прикрепиться к слизистой, а также приводят к тому, что плоду тесно расти и развиваться в условиях дефицита места. Некоторые формы патологий, к сожалению, невозможно исправить. Это относится к врожденным аномалиям строения (например, двурогая, седловидная матка). Другие препятствия вполне устранимы; для этого требуется помощь хирургов (рассечение внутриматочной перегородки, удаление миоматозных узлов, деформирующих полость матки, полипов эндометрия). После операции восстанавливается нормальная форма матки, и теперь у эмбриона есть возможность хорошо прикрепиться и развиваться до родов.
4. Несостоятельность шейки матки, или истмико-цервикальная недостаточность (ИЦН). Это состояние, при котором мышечное кольцо шейки матки перестает выполнять свою функцию, шейка раскрывается преждевременно, не справляясь с растущей нагрузкой за счет роста плода. При этом микробы из влагалища могут проникнуть в матку и привести к инфицированию плодных оболочек или через приоткрывшуюся шейку начнет выступать плодный пузырь, и инфицирование произойдет еще быстрее. Последствием этого будет излитие вод и выкидыш. Как правило, ИЦН проявляется на сроке 16—22 недели.
Причинами ИЦН могут быть травмы шейки матки. Это может произойти при внутриматочных вмешательствах (например, медицинский аборт, выскабливание слизистой матки). Также формирование рубца на месте мышечной ткани может происходить после глубоких разрывов шейки матки во время предыдущих родов.
Еще одной причиной шеечной недостаточности являются гормональные нарушения в организме женщины — как правило, это происходит при переизбытке мужских половых гормонов. Шейка матки размягчается, укорачивается, раскрывается, и происходит излитие вод с последующим выходом плода.
Формирование ИЦН происходит субклинически, т.е. без внешних проявлений.
5. Нарушение свертываемости крови или тромбофилические факторы.
Если у женщины имеется склонность к более активному свертыванию крови, то это может стать одной из важной причин невынашивания беременности. Дело в том, что зародыш получает питательные вещества и кислород от мамы с кровью через тоненькие сосуды плаценты, и если в них образуются тромбы, то эмбрион перестает получать питание с кровью, впадает в состояние голодания и через какое-то время погибает.
Что делать? Если подозрение падет на данную причину выкидыша, то гинеколог назначит гемостазиограмму (или коагулограмму) – анализ, показывающий состояние свертывающей системы на момент сдачи крови. Кроме того, необходимо провести анализы для исключения генетической причины повышения свертывания крови и образования тромбов.
При подтверждении повышенной свертываемости (тромбофилия, антифосфолипидный синдром) врач назначит специальное лечение, делающее кровь менее густой. Лечение продолжают и после наступления беременности, чтобы предотвратить ее осложнения.
Что делать? Диагностику подобных проблем проводят, исследуя молекулярно-генетические анализы (цитокиновый профиль) и выясняя уровень агрессии иммунной системы женщины. Это помогают сделать иммунограмма (анализ крови, в котором исследуются иммунные клетки) и анализ на аутоантитела (антитела к собственным клеткам). При наступлении беременности все эти скрытые «агрессоры» могут атаковать зародыш. Поэтому еще до наступления беременности (при наличии такой активации) необходимо провести коррекцию.
Похожесть супругов определяется по специальному анализу крови на гистосовместимость – HLA II-типирование. По данному анализу можно понять, насколько супруги «схожи» гистологически (т.е. насколько схожи их ткани) и мешает ли этот фактор развитию зародыша. Все возможные варианты иммунологических проблем возможно скорректировать, готовясь к следующей беременности. И даже если у женщины будет обнаружено гистологическое «сходство» с мужем, есть способ лечения. Проводится «курс обучения» организма женщины способности распознавания клеток мужа (лимфоцитоиммунотерапия). Для этого женщине вводят лимфоциты ее мужа (или доноров), что является своеобразной «прививкой», и проблемы несовместимости решаются.
7. Инфекционные заболевания. Причиной невынашивания беременности могут быть как общие инфекционные заболевания, так и инфекции женских половых органов, в том числе болезни, передающиеся половым путем. Уреаплазмоз, хламидиоз, трихомониаз, гонорея, герпес и другие заболевания приводят к возникновению воспалительных процессов сначала в нижних отделах половых органов, затем инфекция поднимается вверх, может произойти инфицирование плодные оболочек, их повреждение и излитие околоплодных вод, ведущее к выкидышу. Также инфекция через зараженные плодные оболочки и околоплодную жидкость попадает в организм плода, что может вызвать формирование пороков развития, иногда не совместимых с жизнью. В этом случае происходит выкидыш.
Инфекционные заболевания внутренних органов грипп и краснуха – это не заболевания внутренних органов (пневмония, аппендицит, пиелонефрит и др.) могут привести к попаданию инфекции из организма матери к плоду через плаценту и стать причиной выкидыша. Интоксикация, сопровождающая инфекционные заболевния, может вызвать гипоксию плода – состояние, при котром плод недополучает кислород и питательные вещества.
Что делать? Для диагностики инфекций женских половых органов гинеколог берет мазок на флору, бактериальный посев из цервикального канала, проводит ПЦР-диагностику инфекций половых путей. При выявлении заболевания необходимо пройти лечения.
При наличии хронических заболеваний,(пиелонефрит, тонзиллит, гастрит, холецистит и т.д.) необходима консультация смежных специалистов – терапевта, хирурга, нефролога и т.д.. Они подберут адекватное лечение, которое приведет к исчезновению на длительное время признаков заболевания, а также дадут рекомендации по лечению, если обострение возникнет при следующей беременности.
Что делать после выкидыша
Если у женщины произошел выкидыш, важно предпринять грамотные меры по восстановлению здоровья. Это поможет справиться морально и подготовить почву для новой беременности. По данным медицинской статистики, 15-20 % беременностей заканчивается самопроизвольным прерыванием по разным причинам. Симптомы произошедшего редко остаются незамеченными, что дает возможность вовремя диагностировать патологию, обратиться к гинекологу, пройти адекватное лечение и запланировать рождение ребенка на будущий период.
Специалисты классифицируют спонтанный аборт по двум категориям:
1. Прекращение биохимической беременности – эмбрион покидает полость матки на первой-третьей неделях после зачатия. Женщина в этот период чаще всего не подозревает о том, что вынашивает ребенка. О беременности становится известно лишь при сдаче анализов на содержание ХГЧ в моче и крови. Вышедшую из организма кровь обычно воспринимают как менструацию, которая по неизвестным причинам началась вне запланированного срока. Обращаются к врачу единицы, тщательно следящие за состоянием здоровья.
2. Спонтанный аборт или выкидыш на раннем сроке беременности – до 22-х недель, когда вес эмбриона не достигает 0,4 кг.
Каким бывает выкидыш
Произошедший выкидыш бывает полным, когда из полости матки выходят все части эмбриона вместе с оболочками и околоплодными водами. Если в матке остаются части плода, говорят о неполном выкидыше, который чаще происходит на ранних этапах беременности. Для нейтрализации негативных последствий, недопущения развития инфекционного процесса в тканях проводится эвакуация продукта зачатия из полости матки методами медицинского прерывания, гинекологического выскабливания, вакуум-аспирации. Терапия может включать применение лекарственных средств, направленных на сокращение матки и выталкивание содержимого наружу. Контрольным методом диагностики считается ультразвуковое исследование.
Почему организм отторгает эмбрион
Причины выкидыша часто кроются в наличии хромосомных аномалий у плода. В числе факторов, провоцирующих отторжение эмбрионов, также значатся:
Список причин выкидыша на ранних сроках беременности и в более поздний период может быть более обширным, в каждом конкретном случае врачи выявляют патологию индивидуально.
Истмико-цервикальная недостаточность (ИЦН)
Одной из наиболее распространенных причин самопроизвольного выкидыша при беременности является ИЦН – раскрытие шейки и перешейка матки в результате усиливающегося на них давления растущего плода. Предшествующие беременности манипуляции с маткой (расширение шейки в связи с абортом, родами или выскабливанием) сказываются на состоянии мышечного кольца. Поврежденные места затягивает рубцовая ткань, не обладающая эластичностью, не поддающаяся растяжению и сокращению. ИЦН имеет и функциональную природу, когда наблюдается гормональный дисбаланс.
ИЦН возникает в период с 11-й по 27-ю недели после зачатия, когда эмбрион начинает продуцировать в организм матери андрогены с запуском работы надпочечников. С учетом гормонов матери их показатель может быть превышен – это смягчает шейку матки, открывает и укорачивает ее. В образованный канал проникают вредоносные бактерии и микроорганизмы, инфицируя плодное яйцо. Явных симптомов начальные стадии ИЦН не имеют, так как не влекут за собой тонус маточной мускулатуры. При потере прочности оболочек околоплодные воды изливаются наружу. Болевые ощущения при этом отсутствуют.
Если женщина пережила самопроизвольное прерывание беременности, начавшееся с излития околоплодной жидкости, при наблюдении за последующей беременностью она должна сообщить об этом врачу.
Лечение истмико-цервикальной недостаточности
Эндокринные нарушения корректируются назначением гормональных препаратов. Оценка состояния матки проводится врачом через пару недель после начала приема лекарственных средств. О положительной динамике говорят, когда открытие приостановлено и не наблюдается дальнейшее расширение шейки. При отсутствии запланированного эффекта назначается оперативное вмешательство. Аналогичные меры применяются при травматической природе деформации шейки. Опасаться операции не стоит, врач действует деликатно, не причиняя пациентке дополнительных травм, не доставляя дискомфорта и растущему в утробе малышу. Наибольшая эффективность процедуры отмечается на ранних сроках беременности. Наложение швов позволяет существенно снизить риск инфицирования эмбриона через нижний край полости.
Хирургическое вмешательство происходит в стационарных условиях. Перед проведением операции беременная проходит обследование. После процедуры проводится санация влагалища, для чего в течение трех дней участок наложения швов обрабатывают хлоргексидином и фурацилином. Пациентке еженедельно нужно проходить контрольный осмотр у лечащего врача, где он оценивает ситуацию, внося при необходимости коррективы в терапевтический протокол. Снятие швов происходит на 38-й неделе беременности. За это время шейка дозревает, подготавливая родовые пути к прохождению плода. Многие роженицы беспокоятся, что при наложенных швах потребуется кесарево сечение, но это не соответствует действительности. В большинстве случаев женщины рожают самостоятельно.
Экстренное принятие мер рекомендовано, если с 16-й по 24-ю неделю плодный пузырь пролабирует (выпадает) в шейку матки. Наложение шва на шейку обязывает женщину соблюдать постельный режим, строго следить за распорядком дня, не допускать физических нагрузок, не пропускать прием лекарственных препаратов. В редких случаях возникают осложнения. В их числе прорезывание швов через ткани, провоцируемое частым напряжением мускулатуры матки. Для предотвращения тонуса назначаются токолитики – лекарственные средства для предотвращения преждевременных родов. Будущей матери следует быть готовой к проведению частых осмотров и сдаче мазков, что может быть вызвано вероятностью скопления патологической микрофлоры на нитках швов.
Немаловажно проведение психологической терапии, где женщину учат приемам релаксации. Поведение будущей матери является решающим фактором успешного вынашивания плода при осложнениях беременности. Паника и суета создают неблагоприятный прогноз в стабилизации ситуации. Если самопроизвольный аборт произошел по причинам ИЦН, когда можно беременеть после выкидыша, скажет врач. В идеале срок должен составлять не менее двух лет. Специалист также должен предпринять меры для недопущения повторной ситуации потери ребенка.
Помимо шва, коррекция ИЦН также проводится с помощью акушерского пессария. Альтернативный метод представляет собой наложение специального кольца из гипоаллергенных материалов на шейку матки. Наиболее часто используется силикон. Кольцо создает дополнительную опору, не допуская раскрытия шейки.
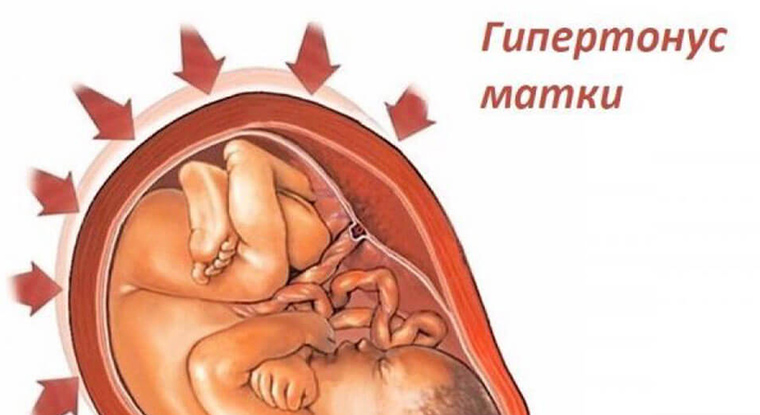
Гипертонус матки – предотвращение рисков
Сокращения матки до момента естественных родов называются гипертонусом. Состояние не является самостоятельным заболеванием, оно сигнализирует о сбоях в организме, нередко проявляясь на ранних сроках беременности. Причинами патологического явления считаются:
Кроме физиологических причин немаловажное значение имеют психологические факторы. Пребывающая в депрессивном состоянии женщина может спровоцировать у себя гипертонус.
Почувствовать напряжение мышц матки можно самостоятельно, без помощи специалиста. Об этом свидетельствует появляющаяся внизу живота тяжесть, тянущие боли в поясничной области. По признакам симптомы схожи с болезненной менструацией. Возникая в первом триместре, состояние провоцирует самопроизвольный аборт, замершую беременность, гибель плодного яйца. В последующий период вероятны преждевременные роды из-за гипертонуса.
Почему напряжение стенок матки вызывает необратимые последствия? Причиной является нарушенное кровоснабжение плацентарных тканей, возникновение гипоксии эмбриона и замедление развития формирующегося ребенка. Вслед за сокращением мышц матки не происходит сокращение плаценты, что становится причиной ее отслойки и провоцированием выхода плодного пузыря.
Гипертонус диагностируется в ходе планового посещения специалиста. Стабилизация ситуации требует назначения седативных лекарственных средств и спазмолитиков. Укрепляющий эффект оказывает терапия с включением витамина B6, магния. В большинстве случаев предпринятых мер достаточно для нейтрализации рисков. Категорически запрещено самолечение, которое может стать причиной необратимых последствий. При гипертонусе основным правилом для беременной является спокойствие и отсутствие физической активности. Некоторые женщины, успешно прошедшие роды, говорят, что «не вставали» всю беременность. При гипертонусе также исключаются половые контакты.
Если угрозу нейтрализовать не удается, рекомендуется госпитализация в стационар. Особенно опасно, когда сильная схваткообразная боль дополняется кровянистыми выделениями. Лечь «на сохранение» – адекватная мера в борьбе за рождение здорового и крепкого малыша. В больничных стенах беременной назначается исследование влагалища, УЗИ. При необходимости женщина сдает анализы мочи и крови, проверяет гормональный фон, обследуется на наличие ИППП.
При начале родовой активности до 34-й недели состояние пытаются стабилизировать токолитиками. Наиболее опасен период с 25-й по 28-ю недели, когда женщине рекомендуется максимально возможный постельный режим. После этого плод имеет все шансы на выживание. Чтобы быстрее сформировалась легочная система эмбриона, позволяющая ему выжить при раннем появлении на свет, назначаются гормоны.
Имея неблагоприятный прогноз по невынашиванию беременности и угрозе выкидыша, необходимо заняться профилактикой на этапе планирования зачатия.
Этапы самопроизвольного прерывания беременности
Существуют определенные признаки, привлекающие внимание и разделяющие течение выкидыша на конкретные стадии:
Симптомы выкидыша – как не пропустить угрозу
Если существует угроза выкидыша на ранних сроках, то могут возникнуть следующие симптомы:
Женщина, не знающая, как происходит выкидыш на ранних сроках, должна прислушиваться к своему внутреннему состоянию.
Должны насторожить:
На поздних сроках к вышеописанным симптомам добавляются:
Начало аборта характеризуется более яркими симптомами выкидыша – похожими на схватки болями, сильными головокружениями, потерей сил. Вместо мажущих выделений появляются сгусткообразные, обильно проявляющиеся при передвижении. Беременность можно сохранить в случае, если участок отслойки плодного яйца небольшой и определяется сердцебиение плода.
Третья стадия бесполезна для спасения плода. Появляется опоясывающая боль поясницы и живота. Вместе с обильной кровопотерей из матки выходит плодное яйцо. Неполный выкидыш требует выскабливания полости матки, если в ней остались части эмбриона или оболочек плодного яйца, иначе велик риск развития осложнений, которые создадут угрозу для жизни матери.
В редких случаях после самопроизвольного аборта могут возникнуть осложнения и серьезные последствия для здоровья. Но в основной массе ситуаций организм самостоятельно справляется с произошедшим, изгоняя оставшиеся в полости матки части естественным сокращением мускулатуры. Не всегда происходит ранний самопроизвольный выкидыш, опасное состояние может возникнуть и на поздних сроках. Некоторые женщины пытаются спровоцировать выход плода отварами трав и медицинскими препаратами. Это чревато осложнениями, в числе которых сепсис, нарушение функций детородных органов, после чего беременность становится невозможной.
Методы диагностики
Симптомы угрозы выкидыша на раннем сроке поможет определить врач при посещении женской консультации. Специалист проверит размеры матки, определит тонус ее мышц, состояние шейки, исследует выделения из половых органов. Надежным методом выявить существующую угрозу является трансвагинальная ультразвуковая диагностика. Врач обращает внимание на сегментарные мышечные сокращения матки, отслоение плодного яйца. Проанализировать вероятные причины выкидыша поможет генетическое тестирование. Тщательно собирается анамнез пациентки.
Медикаментозная терапия
Для сохранения беременности целесообразны любые методы. Квалифицированный врач разрабатывает индивидуальный протокол лечения, основываясь на имеющихся данных диагностики. В числе применяемых препаратов могут быть:
Специалист устраняет угрозу выкидыша на ранних сроках, рассказывает, как предотвратить рецидив. На поздних сроках шейка матки фиксируется специальным наложением швов (обычно на сроке 16-25 недель, если есть ИЦН).
При неудачной попытке остановки самопроизвольного аборта применяются следующие тактики лечебной терапии:
Выскабливание
Имея симптомы выкидыша на ранних сроках беременности и столкнувшись с необходимостью проведения выскабливания (гинекологической чистки), женщина переживает по поводу состояния своей репродуктивной системы. Делать этого не стоит, операция проходит в щадящем режиме, с максимальной деликатностью по отношению к детородной способности пациентки. Выскабливание проводится, когда существует риск неполного выхода эмбриона из маточной полости и развития инфекции в органах малого таза из-за оставшихся в нем элементов. Игнорирование процедуры может привести к заражению крови и формированию патологии, препятствующей повторному зачатию.
Однако чаще проводится вакуумная аспирация – более щадящий способ. Комплексное применение метода с гистероскопией позволяет тщательно обследовать внутреннее содержимое матки, чтобы не допустить плохо вычищенных участков на слизистой оболочке.
Подготовка к гинекологической чистке (кюретажу)
Гинекологическая чистка проводится в диагностических и лечебных целях при разных показаниях:
Проводить выскабливание рекомендовано за несколько дней до начала менструации. В этом случае уменьшается кровопотеря и дается благоприятный прогноз на быстрое восстановление тканей. Операция требует предварительного прохождения обследования, сдачи анализов. Это:
Перед кюретажем прекращается прием любых лекарственных препаратов, биологически активных добавок, которые не оговаривались со специалистом. Опасность могут представлять даже растительные компоненты, способные повлиять на свертываемость крови и спровоцировать кровопотерю при хирургическом вмешательстве. Ваш лечащий врач должен быть предупрежден о принимаемых вами лекарствах, чтобы знать, какие риски могут возникнуть.
Правила подготовки к процедуре:
Проведение чистки
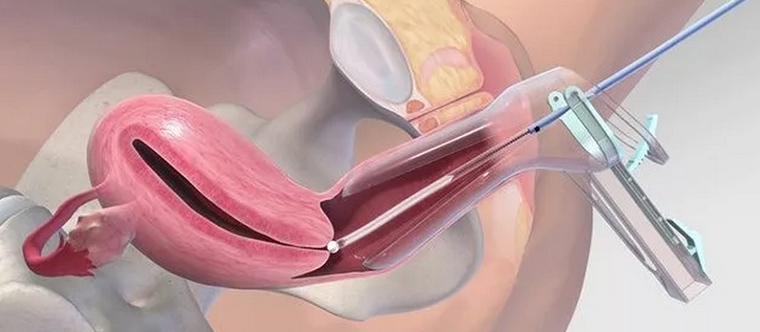
Кюретаж проводится в условиях стационара, женщину размещают на гинекологическом кресле операционного зала. Врач проводит удаление верхнего слоя слизистой, выстилающего полость матки изнутри. Исключение болезненных ощущений предполагает проведение наркоза. Если наблюдались признаки выкидыша на ранних сроках беременности или в более поздний период, после чего произошло ее самопроизвольное прерывание, расширенная шейка матки позволяет проводить кюретаж без наркоза. Для анестезии используется внутривенное введение препарата, подобранного в индивидуальном порядке с учетом особенностей организма пациентки. Через несколько секунд после укола женщина погружается в неглубокий сон, дискомфорт исчезает, что делает действия врача безболезненными.
Введенный в шейку матки расширитель расправляет стенки органа, облегчая доступ во внутреннюю полость. Удерживая шейку, специалист вводит закругленный зонд с небольшим диаметром, после чего заменяет его более объемным аналогом. Специальная видеокамера, закрепленная на конце зонда, позволяет провести гистероскопию – осмотр полости перед выскабливанием. Чистка производится кюреткой, по форме похожей на небольшую ложечку на длинной ручке. Тщательно собранные ткани складируются в специализированную стерильную пробирку, которая позже направляется в лабораторию для проведения гистологического исследования.
Процедура редко выходит по времени за пределы одного часа, обычно врачу хватает 20 минут. Вместе с полостью вычищается канал шейки матки. Манипуляции называют РДВ – раздельное диагностическое выскабливание. Собранные образцы размещаются отдельно. Гистология применяется для выявления структуры тканей, чтобы исключить присутствие в них атипичных клеток, свидетельствующих о раковых поражениях, предраковых состояниях. Исследование проводится в течение двух недель, после получения результатов женщина повторно посещает гинеколога для проведения контрольного осмотра.
Кюретаж часто проводится в диагностических целях для выяснения симптомов патологических состояний в работе органов репродуктивной системы. Это могут быть:
Возможные осложнения
Осложнения могут возникнуть, как и после любого хирургического вмешательства. Серьезное последствие – открытие маточного кровотечения. В целях его недопущения применяется окситоцин – инъекции стимулируют прекращение аномального кровотока. Окситоцин поможет, если кровотечение произошло из-за недостаточного сокращения матки. При нарушении свертываемости крови он неэффективен.
Еще одно осложнение – гематометра, когда в полости матки скапливаются кровяные сгустки, способные стать причиной развития воспалительного процесса в тканях. Его вызывает произошедший сразу после чистки спазм шейки матки, который мешает эвакуации крови. Специалисты рекомендуют использование спазмолитиков, расслабляющих мускулатуру органа и способствующих нормальному оттоку крови. Женщину должны насторожить тянущие боли внизу живота и резкое прекращение выделений.
После чистки возможно возникновение эндометрита, когда воспаление затрагивает слизистую матки. Мерой терапии опасного диагноза является курс антибиотиков. О патологии свидетельствуют боли в животе и резкое повышение температуры тела. О любом опасном изменении состояния необходимо незамедлительно сообщать врачу. В этом случае своевременно будут предприняты меры противодействия, что позволит исключить риски развития более грозных осложнений.
Как вести себя после выкидыша
Произошедший выкидыш требует определенной тактики поведения. В числе рекомендованных врачами мер:
Проконсультируйтесь, какое влияние окажут принимаемые средства на плод, если во время терапии вы забеременеете. Узнайте, через какой период времени можно безбоязненно пытаться зачать ребенка.
Как обнаружить генетические патологии при повторной беременности
Если произошел выкидыш первой беременности по генетическому фактору, особенно страшно решиться на вторую. Но опасаться этого не стоит, при грамотно разработанной терапии шансы на успех более чем велики. Диагностические процедуры сегодня отличаются высокой точностью и позволяют выявить патологию на ранних стадиях. Обследование в этом случае необходимо в обязательном порядке, а также тем:
Ультразвуковая диагностика способна выявить пороки развития в 80-85 % случаев. Однако технология не является безупречно надежной, так как упускает патологии в 20% ситуаций. Валидными данными обладают биохимический скрининг, инвазивные обследования. Последний вариант исследования позволяет выявить до 99% аномалий. Не менее популярен высокоточный тест PANORAMA на определение патологий ДНК.
Планируя новую беременность, следует в обязательном порядке посетить генетика. Скрининговая диагностика на выявление аномальных генов поможет исключить риски возможных патологий, фактор наследственности и генетического сбоя при зачатии. Иногда угроза выкидыша на ранних сроках существует практически у здоровых носителей. Обследование позволит узнать об аномалии заранее и пройти лечение.
Планирование новой беременности
Врачебное сообщество единодушно в вопросе планирования новой беременности после произошедшего самопроизвольного аборта. Зачатие не рекомендуется минимум в течение 3-6 месяцев. За этот срок организм женщины восстановится и наберет силы для вынашивания плода. Важны наблюдение у врача, гармонизация гормонального фона, обследование родителей на выявление возможных патологий. Чтобы не забеременеть в первые месяцы, рекомендуется использовать назначенные врачом методы контрацепции.
Обследование после выкидыша включает анализы крови и мочи, исследование микрофлоры влагалища при помощи мазка, выявление явных и скрытых половых инфекций, анализ на глюкозу и гормоны, обследование партнеров на биологическую совместимость. Планирование – важный шаг на пути к рождению здорового малыша. После проведенных исследований женщине прописывают укрепляющую терапию. Важно полностью пересмотреть привычки питания, исключить вредные для самочувствия факторы. Применяются витамины, фолиевая кислота. Из рациона исключаются продукты быстрого приготовления, содержащая канцерогены и консерванты еда. При соблюдении рекомендованных врачом правил вероятна благополучная беременность с благоприятным исходом.
Нередки ситуации, при которых после выкидыша тест на беременность показывает две полоски. Это объясняется перестройкой организма, органов репродуктивной системы. Важно сообщить о произошедшем лечащему врачу. Провоцировать положительный результат теста может наличие остатков тканей эмбриона в матке. В этом случае необходимо незамедлительное выскабливание, которое нейтрализует риск воспалений и инфекций. Чтобы точно определить свое состояние, женщине необходимо пройти ультразвуковую диагностику, сдать анализы на определение ХГЧ в крови.
Вопрос, можно ли забеременеть после выкидыша, волнует многих родителей. Ответ однозначен – да, если соблюдать рекомендации специалистов, тщательно планировать новое зачатие, следить за самочувствием и состоянием своего здоровья.
Составляющие успеха после выкидыша
Самопроизвольный аборт может спровоцировать не только состояние здоровья пациентки, угрозой может стать несоблюдение простых правил. Чтобы снизить риски потери ребенка на этапе беременности, необходимо:
1. Соблюдать спокойствие – матери важно исключить из жизни все факторы, заставляющие ее нервничать. Раздражение – не самый лучший способ нормализовать состояние. С целью стабилизации эмоционального фона рекомендуется отдых, применение успокаивающих чаев с разрешения врача. Хорошие результаты дают отвары из ромашки, мелиссы, мяты.
2. Исключить прием лишних лекарственных средств и препаратов. Но недопустимо самостоятельное прекращение назначенной врачом терапии. Каждый шаг нужно проговаривать с гинекологом.
3. Исключить вредные профессиональные факторы. Работа в условиях химической промышленности и на других опасных объектах может сформировать нежелательный фон в организме, что препятствует нормальному вынашиванию. Важно понять, что представляет для матери большую ценность – рождение здорового малыша или карьерный фактор. Многие отказываются от работы, чтобы повысить шанс рождения ребенка.
4. Исключить вредные привычки. Женщине, столкнувшейся с невынашиванием, недопустимо употреблять спиртосодержащие напитки и курить. Запрещено это делать и будущему отцу. Это негативным образом сказываются на качестве сперматозоидов, провоцирует сложности с зачатием и риски отклонения в развитии эмбриона.
5. Принимать витаминные комплексы, специально разработанные для подготовки организма к беременности, формирования базисных условий для ее благоприятного течения.
6. Правильно питаться. Полноценный, сбалансированный рацион творит чудеса. При недостатке веса диетолог разработает для женщины адекватную диету с включением большого количества белковых продуктов, насыщенных витаминами и микроэлементами овощей, фруктов, злаков. Рекомендуются жиры, содержащиеся в рыбе, семечках, орехах, авокадо, оливках.
7. Избавиться от лишних килограммов. Ожирение неблагоприятно сказывается на развитии беременности. Наукой доказано, что усиленное питание в этот период не требуется. Главное – его сбалансированность.
Инфекции во время беременности
Перенесенные до беременности инфекционные процессы вырабатывают у матери иммунитет к аналогичным агентам влияния. Большую угрозу несет первичное заражение, поэтому перед планированием зачатия нелишней будет вакцинация. Перинатальная диагностика позволяет обнаружить инфекционный процесс на начальной стадии и предотвратить его пагубное влияние. Это возможно, если беременная состоит на учете с ранних сроков.
Заражение может развиться из-за инфекции, передающейся воздушно-капельным путем. Оно наиболее опасно, так как предотвратить его практически невозможно. Это касается свинки, кори, краснухи. ВИЧ и гепатит поражают организм при половом контакте, аналогично действует хламидиоз. Листериоз передается с некачественными продуктами. Беременная может передать инфекции развивающемуся малышу. Патологию определяют профильные тесты скрытого инфицирования.
Плановое наблюдение за развитием беременности предполагает регулярную сдачу анализов. Половые инфекции определяются при помощи мазка, ультразвук показывает отклонения развития малыша, а КГТ направлено на прослушивание работы сердечной мышцы плода. Если существует подозрение серьезного инфицирования эмбриона, практикуется забор крови из пуповины и взятие анализа околоплодных вод.
Заражение ребенка зависит и от сопутствующих факторов. Учитываются скорость постановки диагноза, грамотность проводимого лечения, тип возбудителя, срок течения беременности. Особого внимания заслуживают следующие инфекционные процессы:
1. Вирусной этиологии – огромное число вирусов создает опасность для беременной. Угрозу представляют генитальный герпес, краснуха, эритема инфекционного типа, цитомегаловирус, гепатит В, корь, свинка, ветрянка.
2. Бактериальные инфекции, обнаруживаемые при анализе биологических материалов (кала, мочи, крови), обследовании отдельных органов тела. Активное размножение провоцирует стремительный рост числа бактерий во влагалище. Не все микроорганизмы создают угрозу ребенку. Опасны кандидоз, стрептококк, хламидиоз, бактериальный вагиноз, цистит.
Благополучному протеканию беременности грозят кишечные инфекции, часто активизирующиеся летом. Их переносчиками могут быть животные и плохо обработанные перед употреблением продукты питания. Особую опасность представляют листериоз, сальмонеллез, токсоплазмоз.
Профилактика инфекций во время беременности
Инфекция матери провоцирует угрозу для жизни плода. С 3-й по 12-ю недели инфицированный организм откликается выкидышем или формированием пороков ребенка. С 11-й по 25-ю – задержкой развития. В более поздние сроки деформируются органы и создаются предпосылки для преждевременных родов. В целях профилактики внутриутробной инфекции рекомендуется применять ряд правил:
Отцу ребенка также важно соблюдать большую часть рекомендованных правил. Если лечение пройдет только мать, вероятен рецидив при половых контактах, нейтрализующий благоприятное действие терапии.
Перенесшую в прошлом выкидыш женщину должны настораживать любые отклонения от нормы в самочувствии. Важно обращать внимание на недомогания, болевые ощущения, слабость, головокружения. Учет в консультации на раннем сроке позволит создать условия для вынашивания плода и появления ребенка на свет. Не нужно бояться, что выкидыш навсегда лишит радости материнства.
Пройдя курс обследований, сдав анализы и соблюдая прописанные врачом меры лечения дисбаланса в организме, вы создадите все условия для благоприятного исхода беременности. Настраивайтесь на позитив, оградите себя от волнений, переживаний, стрессов. Чувствуйте поддержку близких людей, надейтесь на лучшее! Получите консультации хороших специалистов, чтобы исключить любые неблагоприятные прогнозы до зачатия или предпринять меры по их нейтрализации. Здоровья и благополучия вам, вашим семьям и близким людям!