Инактивированная расщепленная вакцина что это
Прививка от гриппа
Варианты вакцин
Первые вакцины против гриппа производились из убитых или обезвреженных вирусов, они называются цельновирионными, а также из аттенуированных штаммов, так называемые, живые вакцины. Практически все современные прививки для профилактики гриппа относятся к инактивированным (убитым) вакцинам со сменяемым штаммовым составом. Вирусы гриппа для всех без исключения прививок выращиваются на куриных эмбрионах, что находит свое отражение в списках противопоказаний при вакцинации.
Большинство инактивированных цельновирионных прививок от гриппа состоят из очищенных и концентрированных вирусов, культивированных на куриных эмбрионах, инактивированных формалином или УФ-облучением. Инактивированные прививки в свою очередь подразделяются на цельновирионные, основу которых составляют неразрушенные цельные вирусы гриппа; предварительно убитые и очищенные, расщепленные, или сплит-вакцины, которые включают в себя частички разрушенных вирионов, то есть полный антигенный состав (наружные и внутренние белки). Также применяются субъединичные вакцины против гриппа, которые состоят из смеси двух белков вируса: гемагглютинина и нейраминидазы. Поэтому эти вакцины имеют минимальное количество побочных реакций.
Виросомальные вакцины – новая технология в изготовлении прививочного материала. Данные прививки содержат инактивированный виросомальный комплекс с поверхностными антигенами вируса гриппа. Виросомы усиливают иммунный ответ на вакцинацию. Виросомальная вакцина не содержит консервантов (тиомерсал) и отличается хорошей переносимостью.
В России используются преимущественно следующие инактивированные трехвалентные прививки против гриппа: «Грипповак», «Ваксигрип», «Бегривак», «Агриппал S1», «Гриппол», «Гриппол плюс», «Инфлювак», «Флюарикс», «Инфлексал V» (вирсомальная вакцина). Всего в России зарегистрировано 18 прививок.
Классификация тривалентных вакцин от гриппа
Живые вакцины
Инактивированные вакцины
Классификация четырехвалентных вакцин от гриппа
Реактогенность – свойство вакцины вызывать при введении в организм какие-либо побочные эффекты (повышение температуры тела, местный отек и т.д.)
Принципы и цели вакцинации
Вакцинация особенно важна для людей из групп повышенного риска развития серьезных осложнений гриппа, а также для людей, живущих вместе с людьми из групп высокого риска или осуществляющих уход за ними. ВОЗ рекомендует ежегодную вакцинацию против гриппа для следующих групп населения: беременные женщины на любой стадии беременности; дети от 6 месяцев до 5 лет; пожилые люди 65 лет и старше; люди с хроническими болезнями; работники здравоохранения.
С 2006 года вакцинация от гриппа включена в Национальный календарь профилактических прививок РФ. Ежегодной вакцинации подлежат: дети с 6 месяцев, дети, посещающие дошкольные учреждения, учащиеся 1-11 классов, студенты высших профессиональных и средних профессиональных учебных заведений, взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.), взрослые старше 60 лет.
Важно отметить, что состав вакцин меняется каждый год. Это делается для обеспечения максимальной защиты от «дикого» вируса гриппа. Данный процесс осуществляется под контролем Всемирной организации здравоохранения. Именно она занимается прогнозированием штаммов вируса гриппа, которые будут циркулировать в ожидаемом сезоне, и рассылает эти штаммы производителям прививок. В большинстве стран вакцинацию против гриппа проводят ежегодно.
Эффективность вакцин
Применение прививки против гриппа снижает уровень заболеваемости в 1,4-1,7 раза, способствует уменьшению тяжести заболевания, предупреждает развитие тяжелых осложнений и смертельных исходов. Прививка эффективна во всех возрастных группах примерно в диапазоне 70-90 % случаев.
В результате иммунизации у здоровых взрослых сокращается число госпитализаций по поводу пневмонии на 40%, а среди пожилых людей — на 45-85%. Кроме того, на 36-69% снижается частота среднего отита, на 20% — обострений хронического бронхита, на 60-70% сокращается количество обострений бронхиальной астмы. В организованных коллективах пожилых людей (дома престарелых, интернаты) смертность от гриппа снижается на 80%.
Иммунитет после введения вакцины формируется через 14 дней и сохраняется в течение всего сезона. К сожалению, иммунитет, вырабатываемый после вакцинации, кратковременный. Это в значительной степени обусловлено высокой изменчивостью циркулирующего вируса гриппа, появлением нового или даже возвратом старого подтипа вируса. В связи с этим противогриппозный иммунитет, выработанный в предыдущем году, не спасает от заболевания в текущем году. Поэтому необходима ежегодная иммунизация с использованием прививки только текущего года производства. Проведение прививок прошлогодними вакцинами эффективно только в 20-40 %.
Поствакцинальные реакции
Цельновирионные прививки от гриппа обладают относительно высокой реактогенностью. Поэтому при их применении могут развиваться общие реакции в виде повышения температуры тела, головной боли, слабости, а также местные реакции в виде отечности, покраснения и болезненности в месте введения. Обычно эти реакции слабо выражены и проходят самостоятельно.
Субъединичные, сплит-вакцины и виросомальные являются наименее реактогенными из всех прививок против гриппа. Только в 3% случаев у привитых допускается развитие побочных реакций.
Риск поствакцинальных осложнений
Противопоказания
Для всех гриппозных вакцин:
Вакцинация от гриппа откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных и других заболеваниях вакцинацию проводят сразу же после установления нормальной температуры у больного.
Живая вакцина не применяется у детей до 3 лет, беременных женщин и у людей с нарушениями иммунитета.
Когда прививать?
Начинать прививки от гриппа детям можно с 6 месяцев. Вакцинация против гриппа проводится ежегодно.
Дети с 6 месяцев до 3 лет ранее не прививавшиеся против гриппа вакцинируются 2-кратно по 0,25 мл с интервалом 1 месяц.
ВАКЦИНА ПРОТИВОГРИППОЗНАЯ ИНАКТИВИРОВАННАЯ (РАСЩЕПЛЕННАЯ) (INFLUENZA VACCINE (SPLIT VIRION), INACTIVATED) ОПИСАНИЕ
Фармакологическое действие
Инактивированная очищенная расщепленная гриппозная вакцина. Предотвращает заболевания, вызванные вирусом гриппа типа A и B.
Индуцирует образование гуморальных антител к гемагглютининам, нейтрализующих вирусы гриппа. Серопротективный уровень антител достигается обычно в течение 7-10 дней после введения вакцины. Длительность поствакцинального иммунитета к гомологичным или родственным штаммам варьирует в пределах от 6 до 12 мес.
Показания активного вещества ВАКЦИНА ПРОТИВОГРИППОЗНАЯ ИНАКТИВИРОВАННАЯ (РАСЩЕПЛЕННАЯ)
Режим дозирования
Для разных возрастных категорий следует применять соответствующие вакцинные препараты с учетом противопоказаний.
Вакцинацию следует проводить перед началом эпидемического сезона гриппа или с учетом эпидемической ситуации.
Вакцину вводят в/м или глубоко п/к. Пациентам с тромбоцитопенией и другими заболеваниями свертывающей системы вакцину следует вводить п/к. Вакцину ни при каких обстоятельствах нельзя вводить в/в.
Побочное действие
Местные реакции: болезненность, покраснение и отечность в месте введения вакцины.
Противопоказания к применению
Острые инфекционные заболевания, обострения хронических заболеваний, повышенная чувствительность к активным или вспомогательным компонентам вакцины; повышенная чувствительность к гентамицина сульфату, формальдегиду, мертиоляту, натрия деоксихолату, яичному куриному белку, используемым в технологическом процессе.
Применение при беременности и кормлении грудью
В настоящее время недостаточно данных об эмбриотоксичности и тератогенности данной вакцины.
Необходимость применения вакцины в период лактации врач решает индивидуально.
Особые указания
Данная вакцина предотвращает заболевания, вызванные вирусом гриппа, и не предотвращает развитие инфекций верхних дыхательных путей, вызванных другими возбудителями.
При нетяжелых ОРВИ, острых кишечных заболеваниях вакцинацию проводят сразу же после нормализации температуры.
При применении вакцины необходимо всегда иметь в наличии средства, которые могут потребоваться в случае развития редких анафилактических реакций после введения. По этой причине вакцинируемый должен находиться под наблюдением врача в течение 30 мин после иммунизации.
После проведения вакцинации против гриппа были отмечены ложноположительные результаты серологических тестов с применением метода ELISA для определения антител против ВИЧ 1, гепатита С и в особенности Т-лимфотропного вируса человека 1 (HTLV 1), что может быть следствием иммунного ответа (образования IgM) на вакцинацию.
Лекарственное взаимодействие
Эффективность иммунизации может быть снижена из-за проводимой одновременно с ней иммуносупрессивной терапией, а также при наличии иммунодефицита.
Вакцина противогриппозная расщепленная инактивированная : инструкция по применению
Лекарственная форма
Суспензия для внутримышечного введения 0,5 мл (взрослая доза)
Состав
Взрослая доза (0,5 мл) содержит
Антигенный состав гриппозной вакцины соответствует рекомендациям Всемирной организации здравоохранения (для Северного полушария) на эпидемиологический сезон 2016-2017 гг.
Описание
Слегка молочно-белая суспензия без посторонних примесей.
Фармакотерапевтическая группа
Вакцины. Противовирусные вакцины. Противогриппозные вакцины.
Вирус гриппа – инактивированный, сплит-вакцина (расщепленный) или поверхностные антигены
Фармакологические свойства
Проведение фармакокинетических исследований для вакцин не требуется.
Вакцина противогриппозная расщепленная инактивированная относится к классу расщепленных (сплит-) вакцин, содержащих как поверхностные, так и внутренние антигены.
Вакцина производится по усовершенствованной технологии: вирус гриппа, выращенный на куриных яйцах, концентрируется и подвергается инактивации формальдегидом, затем расщепляется и проходит фазу глубокой очистки. Такая технология, многоступенчатые контроль и очистка препарата позволяют свести концентрацию балластных веществ до количеств, измеряемых в долях нанограмма, а также отсутствие консерванта сводят к минимуму побочные реакции.
Вакцина формирует развитие специфического иммунитета к эпидемически актуальным штаммам вируса сезонного гриппа типов А и В, содержащихся в данной вакцине за счет выработки антигемагглютининовых антител, которые ингибируют прикрепление гемагглютинина вируса гриппа к рецепторам клеток-мишеней, тем самым нейтрализуя вирус гриппа. Защитный уровень антител обычно развивается через 2-3 недели после прививки. Продолжительность поствакцинального иммунитета к гомологичным штаммам или к штаммам, близким к вакцинным, может различаться, но обычно составляет 6-12 месяцев.
Показания к применению
– профилактика гриппа у взрослых, особенно у лиц с повышенным риском развития осложнений
Способ применения и дозы
Вакцина вводится внутримышечно или глубоко подкожно!
Не вводить внутривенно!
Иммунизацию проводят ежегодно в осенний период с учетом рекомендаций, принятых в стране.
Перед использованием вакцину следует выдержать при комнатной температуре и встряхнуть.
Препарат не следует использовать при наличии в суспензии посторонних частиц.
Применяется вакцина взрослым однократно в дозе 0,5 мл, которая содержит по 15 мкг гемагглютинина каждого штамма вируса гриппа.
Техника введения вакцины
Вакцину вводят внутримышечно или глубоко подкожно предпочтительно в область дельтовидной мышцы плеча.
Остатки вакцины и все отходы должны быть утилизированы в соответствии с местными требованиями.
Побочные действия
Определение частоты побочных эффектов проводится в соответствии с следующими критериями: очень часто (≥1/10, более 10%); часто (≥1/100, но
Противопоказания
– гиперчувствительность к активным компанентам вакцины, к любым вспомогательным веществам, а также присутствующим в остаточных количествах компонентам куриного яйца и куриному белку (овальбумину), а также формальдегиду, расщепляющему реагенту, Тритону Х-100, гентамицину
– повышение температуры тела выше 37 °С
– острое инфекционное заболевание или обострение хронического заболевания
– неконтролируемая эпилепсия, синдром Гийена-Барре или другие заболевания нервной системы
– случаи анафилактической реакции на введение этой или другой аналогичной вакцины в анамнезе
– детский возраст до 18 лет
Лекарственные взаимодействия
Вакцина может применяться одновременно (в один день) с другими вакцинами (за исключением вакцины БЦЖ). При этом препараты вводятся в разные участки тела с использованием разных шприцов.
На эффект иммунизации может повлиять сопутствующая иммунодепрессивная терапия или имеющаяся иммунная недостаточность. У пациентов, находящихся на иммуносупрессивной терапии, иммунный ответ на введение данной вакцины может быть снижен.
Ввиду отсутствия исследований по совместимости, противогриппозную вакцину не следует смешивать с другими лекарственными средствами.
Особые указания
Перед иммунизацией следует собрать аллергологический анамнез о наличии реакций гиперчувствительности на вещества, указанные в главе «Противопоказания» и другие вакцины, а также наличие в анамнезе иммунодефицитных состояний или недавней иммуномодулирующей терапии.
Как и при использовании любых других инъекционных вакцин, на случай развития анафилактической реакции после введения препарата требуется наличие соответствующих медикаментов (адреналин, кортикостероиды и др.) и надлежащее наблюдение за привитым в течение 30 минут после инъекции.
У лиц с эндогенной или ятрогенной иммуносупрессией гуморальный иммунный ответ после прививки может быть недостаточным. Лица, получавшие иммуноглобулин, должны вакцинироваться по истечению одного месяца.
Лица с любыми реакциями нервной системы после вакцинации этим препаратом не должны вакцинироваться снова.
При острых проявлениях болезни и обострении хронических заболеваний вакцинация следует отложить до периода выздоровления.
Вакцина приводит к выработке иммунитета только против 3-х штаммов вируса гриппа, содержащихся в препарате, или против штаммов сходных с указанными. Вакцина не обеспечивает развитие иммунитета против заболеваний, сходных по симптоматике с гриппом, но вызванных иными возбудителями. Вакцинация против гриппа, осуществленная во время предшествующего эпидемического сезона, не может обеспечить надежную защиту на следующий сезон, т.к. для каждого эпидемического сезона характерны свои наиболее распространенные штаммы вируса гриппа.
После вакцинации противогриппозной вакциной наблюдались ложно-положительны результаты ИФА на наличие антител против ВИЧ, гепатита С и Т-клеточного лимфотропного вируса человека в сыворотке крови. Ложно-положительные результаты ИФА можно перепроверить методом вестерн-блоттинга. Временные ложно-положительные реакции могут быть обусловлены выработкой противогриппозных IgM вследствие вакцинации.
Не вводить внутривенно! Как и при использовании любых других инъекционных вакцин, на случай развития анафилактической реакции после введения препарата необходимо иметь средства противошоковой терапии и надлежащее наблюдение за привитым в течении 30 минут после инъекции.
Инъекцию следует вводить с осторожностью во избежание попадания препарата в сосудистое русло.
При наличии дефектов упаковки (трещины контейнера и др.), появлении хлопьев, не исчезающих после встряхивания, или других каких-либо изменений, позволяющих предположить изменение качества, вакцину не следует применять.
Использоваться сразу после вскрытия упаковки.
Перед применением встряхивать.
Беременность и период лактации
Имеющиеся данные не указывают, что инактивированная противогриппозная вакцина наносит вред плоду, если вводится беременной женщине. Вакцина рекомендуется ВОЗ на любой стадии беременности.
Вакцина может применяться в период грудного кормления.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Использование данной вакцины не влияет на способность управлять автомобилем или другой техникой.
Инактивированная расщепленная вакцина что это
Что такое расщепленная или СПЛИТ–вакцина (“split” – расщеплять)?
Выделенные вирусы (вирионы) очищают, а затем разрушают каким–нибудь химическим веществом (например, диэтиловым эфиром). Такая вакцина содержит все вирусные белки: гемагглютинин, нейраминидазу и белки нуклеопротеида вируса. За счет дополнительной очистки в такой вакцине еще меньше токсичных субстанций, в т.ч. липидов, по сравнению с любой цельновирионной вакциной. Следовательно, она значительно менее реактогенная, при этом сплит–вакцина сохраняет максимальную иммуногенность.
Типичными представителями сплит–вакцин являются французский “Ваксигрип”.
Наличие в вакцине внутренних антигенов вируса (нуклеокапсида и матриксного белка), по мнению создателей вакцины “Ваксигрип”, защищает не только от ежегодных вариантов вируса гриппа, но частично и от всех возможных разновидностей вируса, поскольку внутренние антигены не особенно подвержены мутациям.
Итак, теоретически сплит–вакцины выигрывают в иммуногенности, которая напрямую связана с эффективностью вакцины, за счет наличия внутренних антигенов вируса.
Сплит–вакцины разрешено применять у детей с 6–ти месячного возраста, а также у пожилых людей, страдающих хроническими заболеваниями, в том числе у больных бронхиальной астмой.
Что лучше – сплит–вакцина или субъединичная вакцина?
Современные инактивированные вакцины мало отличаются между собой по иммуногенности, т.е. способности вызывать выработку антител и создавать иммунитет против гриппа.
Один из основных доводов в пользу сплит–вакцин – внутренние антигены вируса гриппа имеют определенное, но не основное, значение в формировании противогриппозного иммунитета. Встречаются утверждения, что ввиду отсутствия в субъединичных вакцинах внутренних антигенов вируса, защитная эффективность субъединичных вакцин несколько ниже, чем у сплит–вакцин (на 10–15%). Таким образом, скорее теоретически, сплит–вакцины имеют некоторый “запас” профилактической эффективности по сравнению с субъединичными вакцинами. Исследования, проведенные в Италии, показали, что в группе сплит–вакцин одни обладают достаточно высокой реактогенностью по сравнению с другими.
Сравнивая реактогенность, т.е. переносимость Сплит– и субъединичных вакцин, исследователи показали очень хорошую безопасность для всех сравниваемых вакцин, но результат был лучше у поколения субъединичных вакцин (0,9–1,3% против 1–1,8% для Сплит–вакцин; результаты исследования SVEVA, Италия). Вероятно, Сплит–вакцины проигрывают в безопасности, поскольку все таки содержат некоторое количество липидов вируса.
Много — не значит хорошо: «Ультрикс», «Гриппол», «Совигрипп» — что выбрать?
Много — не значит хорошо: «Ультрикс», «Гриппол», «Совигрипп» — что выбрать?
Изображение вируса «свиного» гриппа (H1N1) из лаборатории CDC
Автор
Редакторы
Статья на конкурс «био/мол/текст»: Наступила осень, а за ней придет зима с вечными простудами и гриппом, поэтому вопрос как сделать так, чтобы не болеть, снова актуален. Но если с обычными сезонными вирусами ничего не поделаешь, то уберечься от гриппа можно попытаться, например, при помощи вакцинации. И тут встают два вопроса: насколько эффективны вакцины против гриппа и какой из них лучше привиться?
Конкурс «био/мол/текст»-2019
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2019.
Генеральный спонсор конкурса и партнер номинации «Сколтех» — Центр наук о жизни Сколтеха.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий выступила компания BioVitrum.
Несмотря на то, что к прививкам против гриппа многие относятся довольно скептически, с каждым годом количество привитых людей растет, и если в 1998 году против гриппа привилось около 6,5 млн россиян [1], то спустя 20 лет прививки сделало рекордное количество жителей нашей страны – 70,8 млн (практически 50% населения)! Однако все это время нас прививали только трехкомпонентными вакцинами, при этом в других странах еще семь лет назад появились вакцины нового поколения, состоящие из четырех компонентов [2]. В 2019 году два таких препарата — «Гриппол® Квадривалент» и «Ультрикс® Квадри» — появятся на отечественных просторах. И хотя в первую очередь ими планируют прививать группы риска (беременных, врачей, студентов, призывников, а также людей с хроническими заболеваниями), это — отличная новость для всех, ведь такие вакцины более эффективны, потому что защищают от двух штаммов вируса гриппа типа А и от обеих линий вируса типа В.
Мутации и вариации
Известно три разновидности вируса гриппа, опасных для человека:
Если бы все типы вируса гриппа были похожи на тип С, больших проблем с ними не было. Однако тип А постоянно мутирует, поэтому довольно часто появляются его новые вариации (штаммы), с которыми наша иммунная система еще не знакома [2]. Из-за этой изменчивости классификация вирусов гриппа достаточно сложная: внутри каждого типа существуют подтипы (в случае с типом В — линии), в которые объединяют штаммы вируса. Причем, штаммы подтипов могут быть как родственными (то есть эволюционно недалеко ушедшими друг от друга), так и непохожими.
Иногда различия между штаммами подтипа имеют довольно серьезные последствия: например, в феврале 2019 года циркуляция двух таких генетически неоднородных «родственников» — штаммов H3N2 — стала причиной задержки решения ВОЗ по поводу состава вакцины сезона 2019–2020 [3]. Экспертам потребовался целый месяц дополнительного мониторинга, чтобы принять решение, какой из штаммов рекомендовать для вакцины. В итоге эта задержка скажется на более поздних сроках поставки некоторых вакцин (в основном для пожилых людей старше 65 лет), которые попадут на рынки только в ноябре 2019 года.
Кому опасен грипп?
ВОЗ называет сезонный грипп «непредсказуемой угрозой» [4], имея в виду его быстрое распространение (то есть риск развития пандемий) и постоянную изменчивость. Ежегодно в мире регистрируется 3–5 млн случаев его тяжелого течения, 290 000 – 650 000 из которых заканчиваются смертельным исходом [5]. В северном полушарии гриппом обычно заболевают около 5–10% населения, при этом наиболее уязвимы перед ним дети (они составляют около 20–30% заболевших [6]), беременные женщины, пожилые люди, врачи, учителя, люди с хроническими заболеваниями и ВИЧ-инфицированные [5]. Тяжесть течения гриппа зависит от многих факторов, из которых чаще всего выделяют возраст (смертность выше среди детей до 5 лет и пожилых [2], [5]), сопутствующие заболевания (ВИЧ, хронические болезни легких, сердца и т.д.) и беременность.
Причем в случае с беременными женщинами риск касается не только будущей мамы, но и ее ребенка: грипп во время беременности более чем в 7 раз повышает риск госпитализации, а также может привести к преждевременным родам (около 30% случаев), мертворождению и малому весу при рождении [2], [6]. Поэтому во многих странах мира (США, Великобритания, Австралия, Италия) беременным рекомендована вакцинация против гриппа. Делают это по двум причинам:
Основную роль в эволюции вирусов гриппа (рис. 1) играют антигенный дрейф (antigenic drift) и антигенный сдвиг (antigenic shift). В результате антигенного дрейфа происходит постепенное изменение свойств вируса из-за мутаций в вирусном геноме и естественного отбора наиболее «удачных» вариантов, способных с легкостью заражать животных и человека. Антигенный сдвиг связан с реассортацией и представляет собой «рождение» новой вирусной частицы от двух разных штаммов (часто в этом процессе принимают участие вирусы, заражающие различных сельскохозяйственных животных). Реассортация очень напоминает то, как у двух родителей «получаются» дети: когда два разных вириона вируса попадают в одну клетку и начинают размножаться, они могут обменяться частями своего генома. В результате получится новая вариация вируса, которая может значительно отличаться от своих предков. Скорее всего, все пандемии гриппа, в том числе и «испанка», были вызваны реассортацией вирусов [12]. Что важно, для вируса гриппа типа В характерен только антигенный дрейф, и это делает его менее проблемным с точки зрения разработки вакцины.
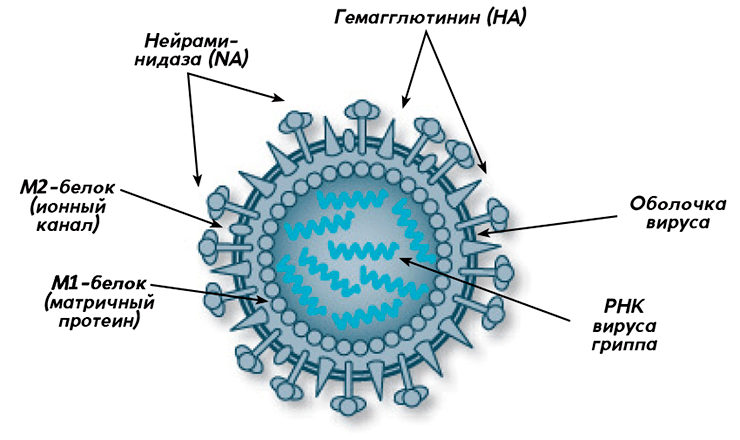
Рисунок 1. Строение вируса гриппа (типы А и В)
Вирус гриппа принадлежит семейству Orthomyxoviridae, куда входят четыре рода (или типа) вируса: А, В, С и D. Наиболее опасен тип А, штаммы которого отличаются друг от друга комбинацией поверхностных антигенов гемагглютинина (Н) — известно 18 его подтипов — и нейраминидазы (N) — 11 подтипов. Для того чтобы различать штаммы между собой, в их названии фигурируют цифры: H1N1 или H3N2. Вирусы гриппа типа В подразделяются на две линии — Yamagata и Victoria — и мутируют только по гемагглютинину. Оболочка вируса гриппа типа С состоит из поверхностного белка HEF, который сочетает в себе функции гемаглютинина и нейраминидазы, и белка М2 [14]. Он практически не мутирует. Тип D не инфицирует людей — только рогатый скот [5]. Вирион вируса гриппа имеет форму сферы и диаметр 100–120 нм. Типы А и В снаружи защищены липидной мембраной с «шипами»: гликопротеинами Н и N, а также матриксным белком М2. Гемагглютинин помогает вириону зафиксироваться на слизистой оболочке и проникнуть внутрь клетки, нейраминидаза разрушает клеточную оболочку, когда приходит время выпускать «на свободу» новые копии [13]. Внутри вириона находятся белок М1 и спираль РНК.
Когда лучше сделать прививку?
Большинству людей прививают одну дозу вакцины, однако детям от шести месяцев до двух лет (и до девяти лет в случае их первой вакцинации [17]) рекомендованы две дозы с минимальным интервалом в один месяц. Исследования показывают, что в этом случае эффективность вакцинации увеличивается [18], [2].
Состав противогриппозных вакцин все время меняется: например, в сезоне 2019–2020 были заменены оба штамма вируса типа А, и в итоге в четырехкомпонентную вакцину вошли:
В трехкомпонентную вакцину, соответственно, рекомендовано включить первые три штамма вируса [16]. Однако бывает и так, что каждый год в составе вакцин повторяется название одного из штаммов. Значит ли это, что постоянно прививают одно и то же? Нет, даже в этом случае штаммы могут существенно различаться, в том числе и по генам, не входящим в классификацию.
Как долго длится иммунитет после вакцинации и имеет ли он пролонгированный эффект на будущий год? К сожалению, эффективность прививок против гриппа недолговечна. Она зависит от времени, прошедшего с момента прививки и штамма вируса: в среднем, считается, что защита снижается примерно на 7% в месяц для H3N2 и штаммов линии В и на 6–11% — для H1N1 [17]. Конечно, скорость и степень снижения могут различаться, но эффективной защиты, скорее всего, хватает на год [11].
В связи с этим возникает вопрос: «Когда лучше сделать прививку?» Оптимальный срок рассчитывают, исходя из начала подъема заболеваемости гриппом (обычно она приходится на январь-февраль), темпов снижения поствакцинального иммунитета и времени, необходимого на выработку защиты после вакцинации (две недели). И, хотя прививочная кампания начинается в сентябре, прививку лучше сделать в середине или даже конце октября [17]. Однако сильно затягивать тоже не стоит — в этом случае увеличиваются шансы подхватить грипп в самом начале эпидсезона.
Как выбирают штаммы и почему четыре лучше трех?
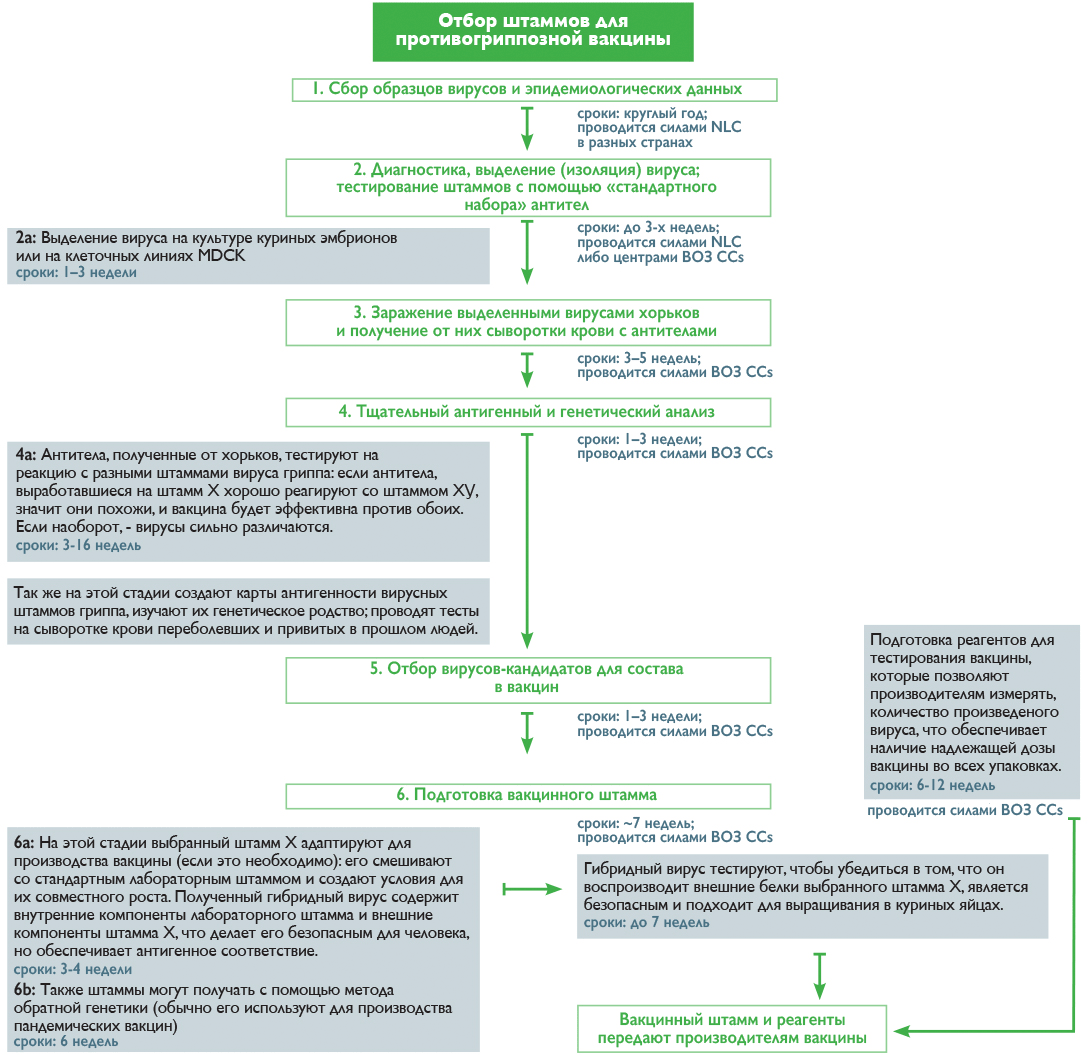
Если в двух словах описать процесс выбора штаммов для состава вакцины, это будет игра в «угадай штамм» (что, впрочем, сильно отличается от «ткни пальцем в небо»). Процесс «угадывания» достаточно сложен и требует отлаженной работы глобальной системы надзора за гриппом под эгидой ВОЗ — Global Influenza Surveillance and Response System (GISRS). В нее входят более 100 национальных центров по гриппу (NICs), находящихся в разных странах.
В течение всего года специалисты NICs анализируют циркулирующие штаммы вирусов на основании лабораторных анализов пациентов с респираторными заболеваниями, выделяют из общей массы пробы с вирусом гриппа и выбирают подходящих кандидатов для дальнейшего изучения в одном из пяти центров ВОЗ (WHO CCs) [19]. Отбор идет по принципу типичности вируса для данного региона и новизне, которую определяют по его реакции с антителами из набора ВОЗ. Дальнейшая работа осуществляется уже в центрах ВОЗ, где штаммы культивируют, анализируют, сравнивают между собой, составляют карты антигенности, строят математические модели и в итоге на основании всех этих данных выбирают претендентов в состав вакцины [19]. Как происходит этот процесс и сколько времени занимает каждая стадия, показано на рисунке 2.
Рисунок 2. Процесс отбора штаммов для противогриппозной вакцины
И наконец, дважды в год проходят Сезонные совещания ВОЗ, посвященные составам противогриппозных вакцин (Seasonal influenza vaccine composition meeting), на которых объявляют рекомендации для будущего сезона: в феврале — для северного полушария, в сентябре — для южного. Как только составы обнародованы, и производители получают вакцинные штаммы, запускается процесс производства, на который уходит около полугода (видео 1). Однако ошибки в планировании могут задержать весь цикл, что скажется на количестве произведенной вакцины или на сроках ее поставки.
Видео 1. Производство противогриппозных вакцин
Почему все-таки четырехкомпонентная вакцина лучше трехкомпонентной, если циркулирующих штаммов гораздо больше? Все дело в линии В, вирусы которой обычно циркулируют вместе, но в разных пропорциях [3], поэтому в случае с вакцинами, состоящими из трех компонентов, штамм линии В всегда является компромиссным вариантом. Экспертам ВОЗ приходится выбирать большее из двух зол, но так как невозможно точно предсказать ситуацию, которая будет наблюдаться через восемь месяцев, периодически случаются ошибки, сказывающиеся на эффективности вакцины. Например, в сезоне 2017–2018 она оказалась ниже ожидаемой, так как ВОЗ прогадала со штаммом вируса типа В, предположив, что доминировать будет линия Victoria, а оказалось — Yamagata [20]. Кроме того, уже не первый год наблюдается низкая эффективность вакцины в отношении штамма H3N2. Точная причина неизвестна, но существует несколько предположений:
Какой должна быть идеальная вакцина?
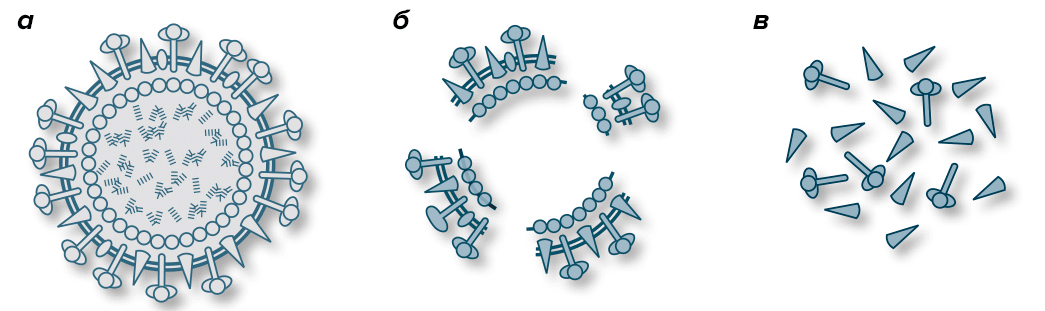
Вакцины против гриппа бывают живыми (интраназальные вакцины, применяются редко) и инактивированными. Современные инактивированные делятся на нескольких категорий:
Рисунок 3. Виды антигенов инактивированных вакцин. а — Инактивированный вирусный вирион в цельновирионной вакцине. б — Расщепленный инактивированный вирион в сплит-вакцине. в — Частички антигена в субъединичной вакцине.
В отдельную группу выделяют препандемические и пандемические вакцины. Их производят в случае возникновения угрозы пандемии. Препандемические (зоонозные) состоят из штамма зарождающегося вируса животного происхождения, который, по мнению экспертов, обладает пандемическим потенциалом, пандемические — из штамма, вызвавшего пандемию (такие вакцины появляются на волне заболеваемости) [15].
Однако выбрать штаммы для состава — лишь полдела. Главное, чтобы вакцина была эффективной. Для этого существуют определенные критерии.
Во-первых, за последние 20 лет было проведено множество исследований разных противогриппозных вакцин, и их результаты привели к определенному «стандарту», которому должно соответствовать количество гемагглютинина каждого штамма (далее — антиген) — 15 мкг на дозу вакцины [23]. Однако при этом ВОЗ замечает, что «на основании клинического опыта некоторые страны могут уменьшать количество антигенов» [23].
Во-вторых, существуют требования к титрам антител после вакцинации (в том числе и для вакцин с адъювантами), которые указаны в таблице 1.
| Показатель | Люди от 18 до 60 лет | Люди старше 60 лет |
|---|---|---|
| 1. Кратность нарастания среднего геометрического титра антител после вакцинации (GMT increase) | 2,5 раза | 2 раза |
| 2. Уровень сероконверсии * (процент привитых с нарастанием титра антител минимум в четыре раза по сравнению с исходым) | 40% | 30% |
| 3. Уровень серопротекции (число лиц с защитным титром) ** | 70% | 60% |
| * — В тестах, измеряющих ингибирование гемагглютинина (HI), сероконверсия соответствует отрицательной сыворотке до вакцинации (HI | ||
Для сезонных вакцин необязательно соблюдение всех трех условий; соответствие всем требованиям необходимо только для пандемических [24]. Мало того, сейчас титр HI ≥ 1:40 уже не считается надежным фактором для определения эффективности защиты (50–70% против клинических симптомов гриппа), так как уровни защиты могут варьировать в зависимости от индивидуальных характеристик, групп населения, возрастных групп и даже от типа вакцины [25].
В-третьих, есть отдельные требования к вакцинам, содержащим адъюванты:
Если все это суммировать, то идеальная вакцина должна быть безопасной (низкореактогенной ), содержать 15 мкг гемагглютинина на дозу, вызывать определенные уровни титров антител у привитых в зависимости от их возраста (при этом количество эффективно привитых должно быть не менее 70% среди взрослого населения до 60 лет). Если же вакцина содержит адъювант, он должен быть безопасным, связанным с антигенами и вызывать иммунный ответ в соответствии со строгими стандартами.
Что касается безопасности, то благодаря широкому использованию сплит- и субъединичных вакцин, прививки против гриппа демонстрируют низкую реактогенность. В основном наблюдаются местные реакции (у 10–64 привитых из 100) и повышение температуры (чаще всего у детей: 12 из 100 привитых) [26].
Вакцинация против гриппа и аллергия на куриный белок
В противопоказаниях к вакцинам против гриппа указано, что их нельзя прививать людям, у которых есть аллергические реакции на любой из компонентов, в том числе и на белок куриного яйца [27]. Однако в международной практике людей с аллергией на куриный белок совершенно спокойно прививают как против гриппа, так и против кори, краснухи и паротита, хотя вирусы для этих вакцин выращивают с использованием куриных эмбрионов. Вакцинации аллергиков дали зеленый свет после серии исследований [28–30], в которых изучали реактогенность у людей с аллергическими реакциями на куриный белок: в итоге эти вакцины признали безопасными, и теперь прививают даже людям с анафилактической реакцией на куриный белок (единственное, таких пациентов нельзя прививать в аптеках или школах, как это делают в некоторых странах — только в медицинских центрах, где есть противошоковые медикаменты).
Во время производства вакцины клеточную культуру подвергают сериям центрифугирований и ультрафильтраций, которые позволяют отделить вирусные частицы от остальных белков. Конечно, эта технология не идеальна, но даже если в препарат вдруг что-то и попадает, то лишь следовые количества овальбумина — основного белка куриного яйца: ≤ 1 мкг на 0,5 мл дозы инактивированной и 0,24 мкг на 0,2 мл дозы живой вакцины [31]. Поэтому основным противопоказанием для вакцинации против гриппа являются только тяжелые реакции на введение этих вакцин в прошлом (реакция на предыдущую дозу и аллергия на куриный белок не всегда связаны между собой: человек мог отреагировать на другой компонент, например, на неомицин) [27], [31].
Чем же прививаться?
Это вопрос, который волнует многих. В России прививают следующими вакцинами:
До недавнего времени в нашей стране прививали только трехкомпонентные вакцины, но так как с 2019 года появляются две новые, состоящие из четырех компонентов, вариантов для выбора становится больше. Однако извечный вопрос «Что делать?», то есть какую вакцину выбрать, приобретает все бóльшую актуальность. Дело в том, что из-за пониженного содержания антигенов (5 мкг) и полиоксидония, адъювантные свойства которого часто вызывают у скептиков большие сомнения [32], вокруг «Гриппола Плюс» постоянно ведутся разговоры о неэффективности. И часто из всего разнообразия врачи рекомендуют остановиться либо на импортных препаратах, либо на «Ультриксе», потому что в них соблюден стандарт в 15 мкг антигенов и нет сомнительных адъювантов.
Однако помимо количества антигена важна еще технология выращивания вируса и его очистки, а насколько качественно это делает ООО «ФОРТ», сказать сложно. Да и с количеством антигенов в этой вакцине все не так однозначно, ибо оно может быть меньше или даже больше заявленных 15 мкг. Детальная информация по этому вопросу есть в инструкции, в которой указано, что в одной дозе (0,5 мл) вакцины содержится «(15±2,2) мкг гемагглютинина» [33] (а, например, во французском «Ваксигрипе» антигенов ровно по 15 мкг на дозу [34]).
Мало того, «Ультрикс» — это вакцина-загадка с туманной биографией. Она была зарегистрирована в 2008 году и называлась «Грифор», но в 2012 году была переименована в «Ультрикс». До 2015 года включительно эта вакцина значилась как «цельновирионная» (то есть содержала цельный инактивированный вирион вируса гриппа) и была зарегистрирована под кодом J07BB01 по ATX («цельновирионные инактивированные вакцины»). А в 2016 году «Ультрикс» вдруг превратился в инактивированную расщепленную вакцину с новым кодом J07BB02 [33]. При этом в исследованиях 2013–2016 годов она значится как «виросомальная вакцина» [22], [35–38], и только в последние 2–3 года ее изучали как «расщепленную». К какому именно типу она в итоге относится, сказать трудно, но в актуальной инструкции [33] про виросомы не сказано ни слова (хотя должно было бы — сравните с инструкцией к виросомальному «Инфлексал® V»). Поэтому, чтобы не запутаться, более-менее актуальные данные по иммуногенности «Ультрикса» лучше искать в исследованиях, проведенных позже 2015 года, и на сайте производителя. И тут начинается самое интересное: данные производителя не информативны, так как узнать из них можно лишь то, что вакцина соответствует критериям СРМР (в настоящее время — CHMP), и об уровнях заболеваемости ОРВИ у привитых и непривитых (привитые болели меньше, но как понять, насколько реже они болели именно гриппом?). Кроме того, данные по уровням сероконверсии известны только у «привитых с высокими рисками заболевания гриппом и ОРВИ», но не приведено ни попарное сравнение, ни количество серонегативных привитых [39].
Исследования тоже оставляют желать лучшего, и после отсева тех, которые изучали вирусомальный «Ультрикс», становится совсем грустно, потому что публикаций мало, да и изучают они то безопасность, то сероконверсию, то заболеваемость привитых гриппом и ОРВИ [36], [39], [40]. Какие тут можно делать далеко идущие выводы? Привитые, конечно, меньше болеют, но насколько это заслуга вакцинации — не понятно.
Заболеваемость привитых ОРВИ в нашей стране изучают неспроста: существует мнение, которое приписывают В.К. Таточенко [37], что «некоторые вакцины против гриппа (сплит- и цельновирионные), содержащие РНК вируса гриппа, обладают способностью усиливать выработку эндогенных интерферонов», что может содействовать защите от заболевания не только вирусом гриппа, но и другими респираторными вирусами [37]. Насколько все это соответствует действительности, сказать трудно, однако в международной практике подобное свойство противогриппозных вакцин не рассматривается. А на сайте американских Центров по контролю и профилактике заболеваний (CDC) прямым текстом написано: «Вакцины против гриппа НЕ защищают от инфекций и болезней, вызванных другими вирусами, которые могут вызывать похожую на грипп симптоматику» [18].
Теперь переходим к «Грипполу Плюс». Прародителем этой вакцины был «Гриппол», который в 1996 году разработали специалисты «НПО Петровакс Фарм» в сотрудничестве компанией Solvay Pharma, в 2010 году вошедшей в состав Abbott. В 2008 году ее усовершенствовали (уменьшили количество антигенов штамма вируса линии В до 5 мкг, а также начали использовать куриные эмбрионы для культивации вирусов) и переименовали в «Гриппол Плюс» [41]. Довольно долгое время в него фасовали голландские антигены [41], [42], и, возможно, до сих пор некоторая часть вакцин состоит из импортных «запчастей». Несмотря на пониженное содержание антигена (5 мкг), что, как сказано выше, допускается стандартом ВОЗ [23], вакцина соответствует главному критерию — уровням сероконверсии у привитых, которые, согласно исследованиям, составляют в среднем 80–90% ко всем трем антигенам вируса гриппа [43–45]. При этом понижение количества антигена объясняется довольно просто: это позволяет сделать добавление адъюванта, так как адъюванты усиливают (иногда регулируют) иммунную реакцию на ослабленный возбудитель [46]. Осталось только доказать, что полиоксидоний — адъювант.
Полиоксидоний, или бромид азоксимера, — синтетический иммуномодулятор, адъювант, сополимер, призванный усиливать иммунный ответ на вакцинацию [47], [48]. В его инструкции указано, что он оказывает «прямое воздействие на фагоцитирующие клетки и естественные киллеры», а также стимулирует образование антител и синтез интерферонов. Но так как доказательная база по полиоксидонию не безупречна, несмотря на наличие некоторых отечественных исследований, нельзя с уверенностью утверждать о его адъювантных свойствах.
В какие противогриппозные вакцины добавляют адъюванты?
Противогриппозные вакцины с адъювантами не ограничиваются только «Грипполом Плюс» и «Совигриппом». Разработано более десятка таких вакцин, правда, большинство из них пандемические: Prepandrix и Q-Pan H5N1 с адъювантом AS03; Celtura (MF59); отечественная Orniflu (Al(OH)3) и др. [49]. Что касается сезонных вакцин, то в США широко применяют инактивированную противогриппозную вакцину для пожилых людей FLUAD с масляно-водным адъювантом MF59 на основе сквалена. Что интересно, в 1990-х годах сквален пытались связать с аутоиммунными процессами, однако в ходе расследования выяснилось, что он безопасен и может использоваться в вакцинах [50].
Безопасен ли полиоксидоний — очень интересный вопрос. С одной стороны, многолетнее применение обоих «Грипполов» говорит в пользу его безопасности. С другой — нет веских доказательств и заслуживающих доверия клинических исследований, которые бы убедительно отвечали на этот вопрос. Однако, по словам Михаила Цыферова, президента «НПО Петровакс Фарм», в компании занимаются обновлением доказательной базы по полиоксидонию и, «чтобы закрепить доверие пациентов и специалистов», препарат тестируют в европейских странах (Словакия [51]) и во «французской лаборатории».
Что касается «Совигриппа», еще одной отечественной адъювантной субъединичной вакцины с пониженным содержанием антигена, то претензии к ней те же, что и к «Грипполу Плюс»: 5 мкг антигена вместо 15 и адъювант совидон, заслуживающих доверия исследований которого нет. И хотя «Совигрипп» тоже соответствует критериям ВОЗ по иммуногенности, обеспечивая высокие уровни сероконверсии (не менее 82% — к штамму H1N1; 78,5% — к H3N2; 74,7% — к B/Brisbane/33/2008) и серопротекции (77,2%, 70,9% и 74,7% соответственно) [52], отсутствие крупных сравнительных исследований с зарубежными вакцинами не снимает вопросы о его эффективности и безопасности.
Муки выбора
Ничего не поделаешь: у российских вакцин (в том числе и у разрекламированного «Ультрикса») есть слабые места, и чтобы снять с них подозрение в неэффективности, необходимо провести крупные клинические исследования, в которых будут сравнивать уровни сероконверсии, серопротекции и заболеваемость гриппом среди привитых (или хотя бы «гриппоподобными заболеваниями), а не ОРВИ. Справедливости ради, стоит сказать, что подобные исследования есть у «Гриппола Плюс» [43], [45], [53], [54] (правда, они небольшие, и по их результатам выходит, что у него «сходная эффективность» с импортными препаратами [43]). В качестве примера я выбрала, наверное, наиболее крупное исследование, в котором участвовали 300 взрослых добровольцев [43]. Сравнивались полимер-субъединичная вакцина «Гриппол Плюс», субъединичная вакцина «Ифлювак» и сплит-вакцина «Ваксигрип» (табл. 2).
| Параметр иммуногенности* | Требование СРМР** | Результаты исследования | ||
|---|---|---|---|---|
| Группа 1 («Гриппол Плюс») | Группа 2 («Инфлювак») | Группа 3 («Ваксигрип») | ||
| Штамм А/H1N1 | ||||
| Фактор сероконверсии | Более 2,5 | 7,20 | 7,57 | 8,06 |
| Уровень сероконверсии | Более 40% | 93,2%*** | 94,6% | 94,4% |
| Уровень серопротекции | Более 70% | 95% | 95% | 96% |
| Штамм A/H3N2 | ||||
| Фактор сероконверсии | Более 2,5 | 3,78 | 4,59 | 4,32 |
| Уровень сероконверсии | Более 40% | 67,4% | 77,8% | 92,5% |
| Уровень серопротекции | Более 70% | 90,9% | 90% | 96% |
| Штамм линии В | ||||
| Фактор сероконверсии | Более 2,5 | 2,70 | 2,50 | 3,27 |
| Уровень сероконверсии | Более 40% | 71,4% | 90% | 93,8% |
| Уровень серопротекции | Более 70% | 99% | 100% | 100% |
| * — Оценку иммуногенности проводили по уровню специфических антител к гемагглютинину вируса гриппа каждого штамма в сыворотках крови, полученных до прививки и на 28 день после вакцинации. ** — Сейчас эта организация называется CHMP. *** — Проценты привитых. | ||||
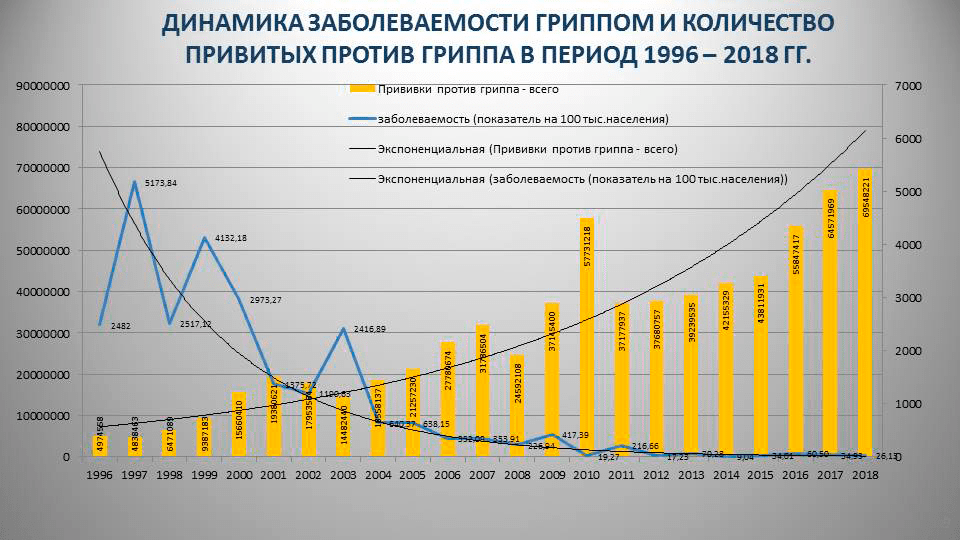
Но, честно говоря, таких исследований единицы, поэтому выводы приходится делать по косвенным данным — официальной статистике заболеваемости гриппом в зависимости от количества привитых в нашей стране (рис. 4).
Рисунок 4. Заболеваемость гриппом и количество привитых против гриппа в России за 1996–2018 годы
За 20 лет заболеваемость гриппом в России сократилась почти в 10 раз, и на графике четко видно, что чем больше привитых, тем меньше случаев гриппа. Вопрос лишь в том, какими вакцинами прививается большинство россиян. Фактически, массовая вакцинация против гриппа в нашей стране осуществляется за счет госбюджета, поэтому львиная доля средств уходит на отечественные препараты: в 2018 году для вакцинации было закуплено 62,3 млн доз «Совигриппа» и «Ультрикса»; в 2017 – 58,4 млн доз. Естественно, большинство россиян прививается бесплатно. Например, в сезоне 2015–2016 из 39,4 млн привитых отечественными вакцинами 15,2 млн привились «Совигриппом»; 13,5 млн — «Грипполом Плюс»; 8,4 млн — «Грипполом»; 2,2 млн — «Ульриксом». Другие вакцины выбрали 5,5 млн человек [55]. При этом заболеваемость привитых гриппом распределилась так (учитываем, что ВОЗ ошиблась с вакцинным штаммом линии В в трехкомпонентных вакцинах):
В то же время для бесплатной вакцинации импортные вакцины практически не закупают, и привиться ими можно в основном в коммерческих клиниках. Не удивительно, что они не выдерживают конкуренции, и их доля постоянно сокращается. Так что в большинстве случаев выбор, действительно, стоит между отечественными вакцинами. И лично мне сложно ответить на вопрос, какая из них «лучший выбор», потому что недостатки можно найти у любой. Мало того, я не уверена в том, что 15 мкг антигенов автоматически сделают вакцину эффективной: эффективность нужно доказать, а если доказательства слабые, антигенный состав не поможет! Поэтому на фоне неизвестной эффективности «Ультрикса» все претензии к «Грипполу Плюс» и «Совигриппу» кажутся больше похожими на маркетинговые войны, нежели на реальные аргументы. По крайней мере, у «Гриппола» есть ограниченная доказательная база (пусть и «отечественного производства», но у «Ультрикса» пока нет и ее). Кроме того, «Петровакс Фарм» настроен по-боевому и будет собирать доказательства в пользу эффективности своей адъювантной вакцины. Но если вы так и не решили, на чем остановить выбор, существует еще один способ: поехать в ближайшее зарубежье и привить импортную противогриппозную вакцину, у которой есть внятные клинические исследования, которая произведена в полном соответствии со всевозможными требованиями и не содержит сомнительных адъювантов.
Автор благодарит врача-биофизика Кирилла Скрипкина за помощь в подготовке материала.