Загноилась заусеница на пальце что делать
Панариций — причины и лечение воспаления тканей пальца
Панариций – это острое гнойное воспаление тканей пальца, возникающее в случае их инфицирования при различного рода травмах: отрывании заусениц, ссадинах, занозах, колотых ранах и т.д.
Панариций вне зависимости от локализации – на пальце руки или на ноге – это не только неприятное и эстетически непривлекательное, но и достаточно опасное явление. Мало кто понимает, какие последствия могут быть от простого откусывания заусеницы или неудачно прищемленного ногтя.
Почему развивается воспаление?
Непосредственной причиной развития воспалительного процесса является проникновение условно-патогенных микроорганизмов, обитающих на теле человека (преимущественно, стрептококков), через поврежденные участки кожи в более глубокие слои.
К предрасполагающим факторам панариция относят:
Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.


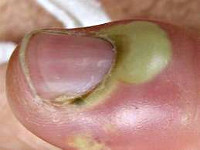
Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.


Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение


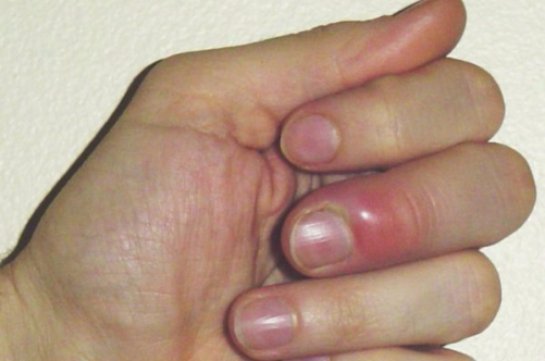
Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.




Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.


При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Лечение панариция
Лечение заболевания любой формы должно проводиться под контролем специалиста. Опасность игнорирования проблемы или самолечения заключается в том, что даже при видимом минимальном воспалении процесс может сочетаться с более тяжелыми формами, а также отсутствие полной асептики, антисептики и стерильности зачастую приводит к распространению гнойного процесса на окружающие ткани.
Лечение кожной формы допускает местную терапию – срезание отслоившегося эпидермиса и полную обработку гнойной раны вне зависимости от ее размеров.
При подногтевом панариции ноготь удаляется полностью под местной анестезией.
Лечение сухожильной, суставной и костной форм также требуют оперативного, причем незамедлительного, хирургического вмешательства: гнойная полость вскрывается, промывается и тщательно обрабатывается антисептиками, при этом возможно повторное проведение манипуляции (в зависимости от распространенности и запущенности процесса).
Терапия также включает в себя:
Категорически запрещается применение горячих ванночек и компрессов, так как это благоприятная среда для более быстрого размножения возбудителя и распространения инфекции.
Залогом успешного лечения панариция на пальце руки или ноги является своевременное обращение за медицинской помощью и грамотно подобранная терапия. Намного легче лечить начальные неосложненные формы, чем запущенные случаи панариция, которые нередко заканчиваются ампутацией пальца.
Что делать если оторвал заусенец и он начал нарывать?
Заусенцы рано или поздно бывают у каждого человека. Они приносят дискомфорт. Кроме того, «задирки» на пальцах выглядят не эстетично. Но это еще не все неприятности. Главные проблемы начинаются, если нарывает заусенец на пальце, что делать в таком случае знает далеко не каждый человек. Можно, конечно, обратиться в больницу. Но этот вариант подходит не всем. Ведь большинство людей работает и не имеет времени на походы по медицинским учреждениям, тем более по такому поводу, как заусенец, хоть и воспалившийся. Поэтому следует знать и меры, которые помогут в домашних условиях. Также необходимо определить круг причин, по которым такое неприятное явление, как нарыв, может случиться. Это важно для того, чтобы выработать принципы профилактики, которые снизят вероятность воспаления заусенца.
Фото с сайта: NogtiPro.com
Почему заусенец на пальце нарывает
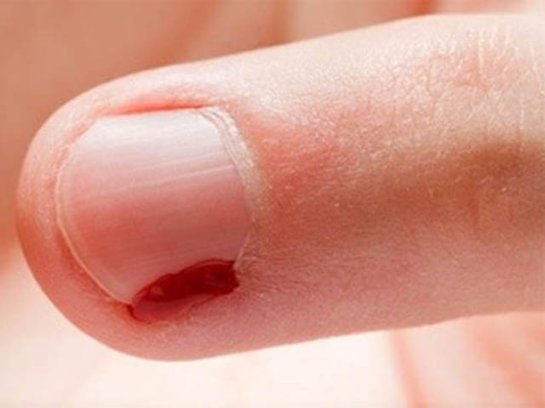
Почему заусенцы начинают гнить? Чаще всего это происходит, если человек оторвал заусенец, загноился палец, что делать в такой ситуации? Вам придется лечить руку. Но чтобы не доводить ее до такого плачевного состояния, стоит бороться с «задирками» цивилизованными методами. Отрывать или отгрызать их нельзя. При таких действиях остается большая вероятность того, что кожа задерется еще больше, на месте заусенца образуется ранка, которую очень легко можно инфицировать. Случаи, когда женщина оторвала заусенец, опух палец затем и начались проблемы, очень часты. Эта причина образования нарыва лидирует, но не является единственной.
Еще одна причина возникновения проблемы – контакт с грязью. Даже если заусенец совсем небольшой, его можно легко воспалить, если работать с химией или грязью. Поэтому важно заниматься клининговыми работами только в перчатках. Это позволит не только снизить вероятность загнивания заусенцев, но и сведет на нет их появление.
Фото с сайта: mirnogotkov.ru
Оторвала заусенец, болит палец, что делать?
Что делать, если оторвал заусенец, и он после этого сильно воспалился? В первую очередь, убедитесь, нет ил гноя в образовавшейся ранке. Если он отсутствует, то меры первой помощи будут следующими:
Такие действия помогут, если женщина оторвала заусенец, палец болит и беспокоит. Также можно в добавок использовать народные средства помощи. Для этого вам понадобится алоэ. Сорвите лист, разотрите его в кашицу. После этого наложите на больной палец и завяжите. Данную процедуру следует делать на ночь.
Помните, что все меры помощи при воспалении заусенца стоит проводить лишь после теплой очищающей антисептической ванночки. В ином случае проблема может усугубиться.
Что делать, если заусенец начал нарывать?
Иногда человек вырвал заусенец, палец нарывает при этом, не просто воспалился. В таком случае помощь нужно подкорректировать. Начинайте действовать с теплой ванночки. Во время ее выдавите гной из раны. Не бойтесь занести инфекцию, ведь в воду вы добавите что-то антимикробное.
Выдавливать гной можно лишь в том случае, если его выход наружу открыт. Если же он внутри кожных покровов, то этого делать категорически нельзя. Во время процедур не вздумайте повредить палец. Это затянет выздоровление.
После того, как вы избавитесь от гноя, проведите антисептические меры, а затем завяжите палец. На следующий день продолжайте его мазать зеленкой или йодом. Можно также обрабатывать перекись. Теплая ванночки при этом уже не нужна. Антисептические процедуры важны для скорого заживления пальца.
Если оторвала заусенец, нарывает палец, и при этом гною некуда выходить, то вам следует применить следующие средства:
Эти средства хорошо помогают, если вырвала заусенец, опух палец. Они способствуют созреванию нарыва и выходу гноя наружу. Наносить их следует на чистые обработанные антисептиком руки.
Если оторвала заусенец, нарывает, опух палец, то дезинфекционные меры следует проводить несколько раз в день. 4-5 раз будет достаточно. Это нужно для того, чтобы в ранку не попадали микробы и состояние руки не ухудшилось.
Бывает, что вырвала заусенец, опух палец, что делать, если домашние средства не помогают? В таком случае не медлите, а скорее идите к врачу. Возможно, у вас слабый иммунитет, поэтому гниющая ранка не заживает. В таком случае вам пропишут специальные препараты, которые помогут уже обязательно. Как долго нужно ждать, чтобы все бросить и пойти к врачу? Смотрите по ситуации. Народные средства от нарывов должны начать действовать уже после первого применения. Сразу заусенец не заживет, то будет видно какой-то прогресс. Если же вы что-то делаете уже несколько дней, а изменений состояния пальца нет, обращайтесь в медицинское учреждение. Совсем отказываться от этого нельзя. Ведь если процесс воспаления и нарыва не остановить, то можно потерять палец. Особенно стоит переживать за ребенка. Дети редко следят за чистотой, поэтому у них один и тот же заусенец может инфицироваться несколько раз. Стоит следить за этим и вовремя отправляться к врачу, если это необходимо.
Фото с сайта: vros-nogot.ru
Если заусенец на пальце нарывает у ребенка…
Очень часто бывает так, что ребенок оторвал заусенец, палец воспалился после этого. Так происходит из-за того, что дети мало думают о своей безопасности и могут даже с уже имеющимися заусенцами играть в песке, редко мыть руки. Все это выливается в воспаление и другие проблемы.
Если ребенок оторвал заусенец, опух палец, что делать? Подойдут те же самые процедуры, что и для взрослых. Но нужно будет следить за тем, чтобы у малыша не появилась аллергия на различные средства. Ее могут вызывать как мази, так и алоэ. Поэтому стоит заранее припасти антигистаминные препараты, чтобы все было под рукой.
Что делать, чтобы нарывы на месте заусенцев не появлялись?
Если оторвала заусенец, нарывает палец, что делать, вы поняли. Но как любой, берегущий себя человек, вам хотелось бы узнать, каким образом можно вовсе избежать нарыва пальца на месте появления заусенца.
В первую очередь старайтесь делать так, чтобы заусенцы вовсе не появлялись. Для этого выполняйте всю грязную работу только в перчатках. Также старайтесь не держать руки много в воде. Все это приводит к пересушиванию кожи и ее повреждению.
Всегда увлажняйте руки кремами и другими средствами. Делайте расслабляющие увлажняющие ванночки. Если ухаживать за руками таким образом, то их кожа будет всегда выглядеть хорошо.
Если же заусенцы все-таки появились, что делать, чтобы они не начали нарывать? Главное, не упускайте время. Сразу же принимайтесь за удаление и дезинфекцию. Чем раньше вы это сделаете, тем быстрее пройдут заусенцы.
Кроме этого, старайтесь избегать контакта с грязью. Именно она, содержащая много микробов, провоцирует воспаление. Если уж у вас появились заусенцы, то берегите себя. Особенно этот пункт касается детей. Они хотят играть, в том числе, и в песке. Это чревато инфицированием ранок, чего допускать нельзя.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
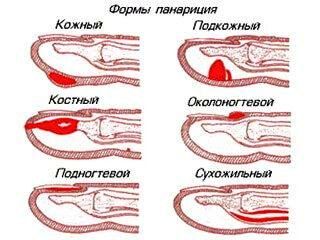
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.