какие вирусы мутируют а какие нет
COVID19. Выявлены новые особенности иммунного ответа к коронавирусу
Международная команда ученых-иммунологов, в числе которых ассистент кафедры клинической иммунологии и аллергологии Института клинической медицины имени Н.В. Склифосовского Сеченовского Университета Инна Тулаева, опубликовала данные о свойствах SARS-CoV-2-специфичных антител.
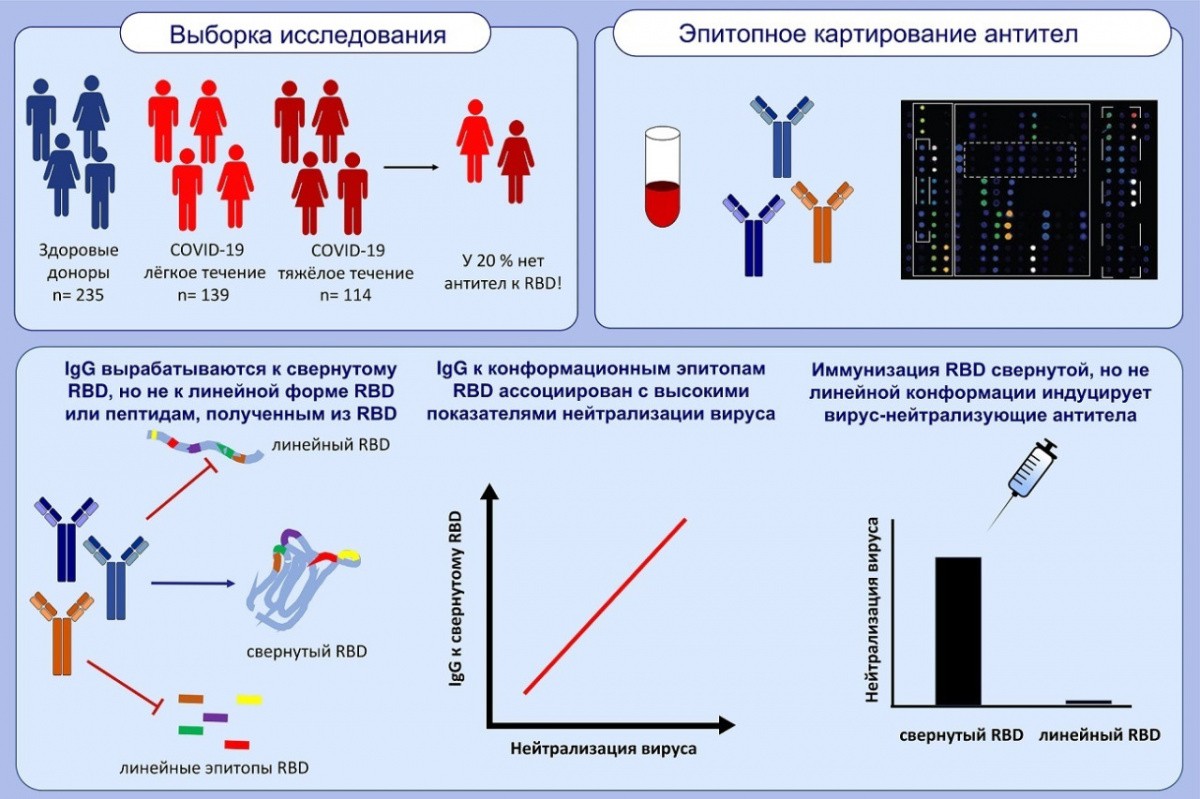
Основной находкой нового ислледования является тот факт, что для успешной нейтрализации вируса необходимы антитела к поверхностному белку правильно свёрнутой конформации.
В исследовании использовалась технология микрочипа, разработанная в Венском медицинском университете, в которой большое количество вирусных антигенов наносится на микроскопический чип с помощью роботизированной установки. Кроме того, перекрывающиеся фрагменты белка (пептиды) этих антигенов были нанесены на чип, покрывая весь «спайк»-белок, на котором расположен рецептор-связывающий домен (RBD). Это участок, с помощью которого коронавирус связывается с рецептором ACE2 клеток человека. Ученые выявили, что антитела перенесших COVID-19 пациентов реагировали только с корректно свернутым белком RBD, что указывает на важность правильной конформации белка для диагностических целей и конструирования вакцин.
Белки приобретают свою трехмерную форму в результате физически индуцированного процесса сворачивания белков. Важнейшее заключение этой работы в том, что белки, использующиеся для диагностики иммунного ответа к коронавирусу, а также для вакцинации, должны находиться в правильной свернутой конформации. Линейные формы белков и пептиды не эффективны в диагностике и конструировании вакцин – этот факт объясняет неуспешность многих проводимых ранее разработок. Также на основании этих данных можно сделать вывод, что люди, которые в достаточной степени вырабатывают антитела против свернутого RBD, защищены от коронавируса.
Напомним, что в прошлом году эта же группа ученых разработала молекулярную тестовую систему на SARS-CoV-2 и исследовала иммунный статус пациентов, выздоровевших после легкого течения COVID-19.
Код вставки на сайт
COVID19. Выявлены новые особенности иммунного ответа к коронавирусу
Международная команда ученых-иммунологов, в числе которых ассистент кафедры клинической иммунологии и аллергологии Института клинической медицины имени Н.В. Склифосовского Сеченовского Университета Инна Тулаева, опубликовала данные о свойствах SARS-CoV-2-специфичных антител.
Основной находкой нового ислледования является тот факт, что для успешной нейтрализации вируса необходимы антитела к поверхностному белку правильно свёрнутой конформации.
В исследовании использовалась технология микрочипа, разработанная в Венском медицинском университете, в которой большое количество вирусных антигенов наносится на микроскопический чип с помощью роботизированной установки. Кроме того, перекрывающиеся фрагменты белка (пептиды) этих антигенов были нанесены на чип, покрывая весь «спайк»-белок, на котором расположен рецептор-связывающий домен (RBD). Это участок, с помощью которого коронавирус связывается с рецептором ACE2 клеток человека. Ученые выявили, что антитела перенесших COVID-19 пациентов реагировали только с корректно свернутым белком RBD, что указывает на важность правильной конформации белка для диагностических целей и конструирования вакцин.
Белки приобретают свою трехмерную форму в результате физически индуцированного процесса сворачивания белков. Важнейшее заключение этой работы в том, что белки, использующиеся для диагностики иммунного ответа к коронавирусу, а также для вакцинации, должны находиться в правильной свернутой конформации. Линейные формы белков и пептиды не эффективны в диагностике и конструировании вакцин – этот факт объясняет неуспешность многих проводимых ранее разработок. Также на основании этих данных можно сделать вывод, что люди, которые в достаточной степени вырабатывают антитела против свернутого RBD, защищены от коронавируса.
Напомним, что в прошлом году эта же группа ученых разработала молекулярную тестовую систему на SARS-CoV-2 и исследовала иммунный статус пациентов, выздоровевших после легкого течения COVID-19.
Почему грипп мутирует
Многие считают, что грипп – это почти синоним тяжелой простуды. Часто при гриппе пациенты даже не посещают врача, переносят болезнь на ногах и никак не лечатся. Но эта вирусная инфекция далеко не так безобидна, как может показаться. Грипп утяжеляет течение хронических заболеваний легочной и сердечно-сосудистой системы.
Распространен грипп практически повсеместно и может поразить любого из нас. Примерно 60% детей и 40% взрослых, обратившихся в поликлинику с симптомами ОРЗ, болеют именно гриппом.
Особенности вирусных инфекций
Вирусы являются возбудителями множества заболеваний, причем поражают они не только человека, но и животных, растения, а некоторые – даже микробов. К вирусным инфекциям относятся такие смертельно опасные болезни, как бешенство, натуральная оспа, полиомиелит.
Формирование иммунитета
Что такое мутация вирусов
Итак, именно белковая оболочка вируса – это субстрат для образования специфических антител. Стоит структуре вирусных белков хоть немного поменяться – и выработанная защита организма уже не будет эффективна. Следовательно, даже в результате небольших изменений оболочки возбудителя болезнь может наступить снова.
Почему мутирует вирус гриппа, версия № 1
Исследуя возбудитель гриппа, ученые заметили, что при заражении клеток вирусом в итоге образуются не только его точные копии, но и частицы с измененной белковой структурой. Как известно, синтез белка происходит на основании последовательности фрагментов нуклеиновой кислоты вируса. Почему изменяются нуклеиновые кислоты? Откуда появляются в них новые фрагменты?
Результаты эксперимента буквально загнали исследователей в тупик. Они не могли ответить на эти вопросы, пока не исследовали вирусные инфекции представителей животного мира. Дело в том, что животные и птицы, например, киты и утки тоже подвержены воздействию вируса, похожего на возбудитель гриппа.
Это открытие привело ученых к предположению о том, что мутация вируса гриппа является результатом взаимодействия живых организмов и обмена вирусными частицами с разной структурой между собой.
Данная гипотеза имеет право на жизнь и поддерживается многими биологами. Но в то же время на ряд вопросов ученым еще только предстоит найти ответы. Например, как новые варианты вирусов, которые образуются в организме животного, могут быть заразны для людей? Ведь чаще всего возбудители болезней птиц и млекопитающих не способны вызвать заболевание у человека (очевидное исключение из этого правила – бешенство).
Кроме того, выведенные в лабораторных условиях гибриды человеческого и животного вирусов гриппа нежизнеспособны или крайне неактивны. Этот факт тоже ставит под сомнение правильность вышеизложенной догадки.
Версия № 2
Существует вид мутационной изменчивости вирусов, который носит название антигенного дрейфа. Изучая кровь пожилых людей, исследователи обнаружили в ней антитела к вирусам, уже не циркулирующим в природе, а также к тем частицам, которые выявлены еще не были.
Это явление объясняется постепенным накоплением небольших мутаций в структуре вируса за счет ошибок в процессе копирования генома. Когда точечных ошибок становится много, организм возбудитель воспринимается организмом как совершенно новый.
Как мутация вируса гриппа влияет на нашу жизнь
Существует немало вирусных заболеваний, переболев которыми, человек получает стойкий иммунитет. Многие из них смертельно опасны. Поэтому разработаны вакцины, формирующие устойчивую защиту организма. К ним относится, например, прививка против полиомиелита.
С гриппом ситуация гораздо сложнее. Новую вакцину приходится разрабатывать каждый год. Соответственно, прививаться тоже рекомендуется ежегодно. Ведь иммунитет выработается только к тому штамму вируса, который циркулирует на данный момент. Вакцина применяется обычно осенью. А уже к весне вирус может мутировать до неузнаваемости.
Именно поэтому человек в течение жизни может болеть гриппом много раз.
Почему же вирус гриппа настолько подвержен мутациям? Наверное, истина где-то посередине двух точек зрения. Науке предстоит совершить еще немало открытий до того, как одна из теорий станет единственно верной и экспериментально доказанной. Возможно, именно тогда человечество сможет разработать и применить такие меры профилактики и борьбы с вирусом, которые позволят навсегда забыть о том, что такое грипп.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Вирусы мутируют и меняются. Как нам с ними жить?
Каждую осень, а потом и зиму с весной мы сталкиваемся с ростом заболеваемости ОРВИ, включая грипп. О том, почему так происходит и что с этим делать, мы беседуем с профессором кафедры молекулярной фармакологии и радиобиологии им. академика Сергеева РНИМУ им. Пирогова, профессором кафедры фармакологии Первого МГМУ им. Сеченова Еленой Каревой.
Елена Николаевна, почему мы каждый раз удивляемся этим вспышкам?
На самом деле не всё так неожиданно. ОРВИ сопровождает человечество на протяжении всей его эволюции. По всей видимости, так будет и дальше – проблема в целом не исчезнет. И медицинская общественность к сезону повышенной заболеваемости готовится неизменно. Против гриппа существуют вакцины, но не все хотят ими пользоваться. Мало внимания уделяется профилактике. Страдают прежде всего группы риска: дети, старики, люди с иммунодефицитом, хроническими инфекциями, эндокринными заболеваниями, те, кто постоянно контактирует с носителями инфекции.
В чём основная опасность вирусных инфекций?
Периодически появляются новые штаммы и виды вирусов. Успевают ли учёные следить за ними?
Какие способы лечения ОРВИ сейчас рекомендуют врачи?
Противовирусные препараты, воздействующие на белки вирусов напрямую. Хорошо известен осельтамивир, но он действует только на вирусы гриппа. Точно определить какой тип вирусов вызвал ОРВИ в клинической повседневной практике не представляется возможным, поэтому нужны препараты широкого спектра действия.
Насколько необходимы иммунномодуляторы при гриппе и ОРВИ?
Вирусы сами отличные стимуляторы иммунитета, больше нужны препараты, обладающие противовирусной активностью с дополнительными противовоспалительными свойствами. Сейчас такой подход входит в стратегию
Есть ли выход?
В аптеках множество препаратов для лечения ОРВИ, но проблема не становится менее острой. Почему?
К одним из них выработалась резистентность, другие действуют только на иммунитет, а в силу того, что он у всех разный, ответ тоже может быть непредсказуемым. Нужны новые противовирусные препараты. И они уже появляются. Наибольшее внимание у научного сообщества вызывают препараты, которые напрямую борются с вирусами гриппа и ОРВИ, препятствуя проникновению вирусов в клетки. Из новых современных молекул с такими свойствами, интерес вызывает энисамия йодид, который известен как Нобазит. Во время гриппа и ОРВИ такой препарат может способствовать, сокращению периода болезни, снижению острых клинических проявлений вирусной интоксикации, усилению сопротивляемости к вирусным инфекциям, и дополнительно оказывать противовоспалительное действие.
Какие способы профилактики ОРВИ Вы рекомендуете?
Сегодня инфекционисты уверены, что ОРВИ передаётся преимущественно контактным, а не воздушно-капельным путём. Поэтому рекомендую профилактические прививки от гриппа, перчатки и маски в общественном транспорте, постоянно мыть руки не менее 45 секунд с мылом. Если вы заболели – немедленно вызывайте врача. И никакого самолечения!
Кратко о коронавирусе SARS-COV-2 и его мутациях
В последнее время в некоторых странах мира зафиксированы случаи повторного заражения (реинфекции) возбудителем новой коронавирусной инфекции под названием COVID-19.
Также установлено, что если человек заболевает снова, то это, скорее всего, связано со встречей с другим вариантом той же инфекции. Кроме того, известно, что в этом случае заболевание может протекать в тяжелой форме.
ЧТО ТАКОЕ ШТАММ КОРОНАВИРУСА SARS-COV-2?
Геном SARS-CoV-2 представляет собой длинную последовательность РНК, состоящую почти из 30 000 символов (нуклеотидов), которые работают в строгой последовательности. Этот порядок может измениться: если каждая новая копия вируса собрана в одном из этих соединений, может произойти ошибка — замена одного нуклеотида другим — и в результате код всей цепи немного изменится. В каждом новом” хозяине” геном вируса изменяется незначительно.
Эти изменения могут быть очень незначительными, но они позволяют установить связь между инфицированными людьми или следовать по пути, который выбрал вирус. Под словом “племя” ученые подразумевают генетически иную ветвь вируса, которая отличается от своего “отца” одной или несколькими мутациями. Разница может составлять лишь долю процента от общего генома, но каждая новая последовательность РНК может вызвать новую ветвь вируса, то есть новый штамм.
Скорость, с которой происходят генетические изменения, варьируется от вируса к вирусу, и SARS-CoV-2 мутирует относительно медленно. Большинство геномов этого вируса отличаются друг от друга небольшим количеством точечных заменителей, а число отличий от исходного варианта не превышает 30-почти 30 тысяч нуклеотидов.
КАКИЕ ШТАММЫ КОРОНАВИРУСА СУЩЕСТВУЮТ?
Основных штаммов нового коронавируса семь, они начинались с букв GR, G, GH, O, S, L и V. С индексом L — вирус был обнаружен в декабре 2019 года в Ухане, Китай. Но теперь он постепенно исчезает.
Остальные штаммы неравномерно распределены по всему миру: на каждом континенте, как правило, наиболее распространены не более двух основных вариаций.
ЧТО НУЖНО ЗНАТЬ О СТРУКТУРЕ И ДЕЙСТВИИ КОРОНАВИРУСА SARS-COV-2?
Последний импортируется не из Китая, а из других азиатских стран. Эти два штамма были обнаружены в 99% образцов, протестированных в России. На рисунке схематически показано, как проявляет себя коронавирус в отношении человека.
КАК РАЗВИВАЛСЯ КОРОНАВИРУС SARS-COV-2 В РОССИИ?
Общее число мутаций, обнаруженных в секвенированных геномах вируса SARS-CoV-2, составляет многие тысячи, но лишь немногие из них были зарегистрированы и стабильно наследуются.
Сейчас таких единичных мутаций насчитывается около 22, они произошли в январе-марте этого года. Позднее новые племена перестали широко распространяться, т. е. до начала эпидемии в России в геноме вируса стабильно регистрировались три основные группы мутаций, которые, согласно исследованию Роспотребнадзора, формировали “три ветви эволюционного развития”.
К концу марта 2020 года развитие этих трех основных направлений и циркулирующих штаммов с мутациями в генах orf1b (P314L) и S (D614G) замедлилось. Эти две мутации были основными долгосрочными изменениями в геноме вируса SARS-CoV-2, подчеркивается в исследовании.
Роспотребнадзор считает, что мутация в гене S связана со снижением патогенности (способности вызывать заболевания, попадающие в организм). Агентство отмечает, что это также связано с улучшением лечения пациентов во время пандемии. Влияние мутации в гене orf1b (P314L) до сих пор плохо изучено.
Вирусы постоянно мутируют, но коронавирусы мутируют гораздо медленнее, чем другие РНК-вирусы. Несмотря на активную циркуляцию по всему миру, SARS-CoV-2 изменился менее чем на 0,1% по сравнению с вирусом, первоначально выделенным в Китае 11 месяцев назад.
Основные изменения были выявлены в первые месяцы размножения, и распространенные в настоящее время варианты вируса аналогичны тем, которые были выделены весной. Штамм S (D614G) в настоящее время является предметом пристального внимания ученых.
Впервые он был обнаружен в Индонезии в августе 2020 года; в то время сообщалось, что этот штамм был в 10 раз более заразным, чем исходный штамм вируса. Некоторые исследования, проведенные в Forerunner (т. е. не рецензируемые и не опубликованные в научных публикациях), заключают, что эта мутация действительно может иметь более высокую инфекционную способность и более высокую вирусную нагрузку при заражении этой разновидностью. Но окончательных решений нет. Вирус быстро замещает S (Спайк) вирион в поверхностном белке, что повышает переносимость (свойство инфекционных заболеваний, венерических организмов — здоровых), но не клиническое течение заболевания, так как другие различия в штаммах вируса минимальны.
Первые варианты вируса двух мутаций, распространенные в России, были обнаружены в конце января 2020 года в Китае, а затем и в Австралии. В феврале 2020 года эти варианты были обнаружены в большинстве западноевропейских стран, Саудовской Аравии, США, Канаде, Мексике, Бразилии, Марокко и Сенегале. Детальное сравнение геномов вирусов в России и за рубежом показывает, что в стране циркулируют штаммы, завезенные из Западной Европы. Они были отправлены в марте и апреле 2020 года.
Коронавирус очень мало мутировал за эти девять месяцев и не изменился в местах, ответственных за проявления эпидемического процесса, за его, скажем так, агрессивность и ожесточенность. Минздрав России считает, что вирус обладает низкой способностью к мутациям — он накапливает всего около двух точечных изменений в месяц, то есть за год может произойти около 24 мутаций. Распространение основных вариантов вируса, циркулирующих в России, в целом аналогично распространению в Европе.
Есть некоторые различия, но у нас нет оснований полагать, что эти различия каким-то образом изменяют клиническое течение или эпидемиологию COVID-19 в России по сравнению с европейскими странами. Роспотребнадзор сообщил, что ежемесячно ученые ФБУН ГНЦ совместно с РИЦ “Вектор” полностью расшифровывают более 150 геномов нового коронавируса. Полученные ими данные будут использованы для анализа актуальности используемых диагностических тест-систем, выявления завозных случаев заболевания и оценки региональных особенностей генетического разнообразия SARS-CoV-2.
Сейчас геномы вирусов секвенируются и собирают данные в различных лабораториях по всему миру, в том числе в российском центре имени Чумакова. Ученые, по ее словам, будут коррелировать геномы вирусов с клинической картиной пациентов, от которых они изолированы, что прольет свет на важность наиболее распространенных мутаций. Она признает, что изучение влияния каждой конкретной мутации на клиническую картину КОВИДА-19 сложно.
Ученые должны изучить важность каждой конкретной мутации для структуры мутировавших белков и определить роль этих мутаций в развитии клинических симптомов и повреждении легких в экспериментах на животных. В настоящее время разрабатываются, анонсируются и регистрируются всё новые вакцины против SARS-CoV-2.
ДОЛЖНЫ ЛИ МЫ БОЯТЬСЯ МУТАЦИЙ?
Важен также вопрос о различном воздействии инфицированных, например, могут ли некоторые штаммы быть более заразными, чем другие. Из заявлений Роспотребнадзора следует, что мутации вируса не так уж плохи. Однако в научной литературе уже сообщалось о нескольких случаях повторной коронавирусной инфекции. Для повторного выявления инфекции ученые каждый раз проверяют генетический состав возбудителя и убеждаются, что штамм вируса отличается от первого, чем вызывает заболевания, — иначе нельзя с уверенностью сказать, что это вторичная инфекция, а не длительный первичный случай. Голландское информационное агентство BNO подсчитывает все повторяющиеся заболевания, когда-либо записанные, и сопровождает их ссылкой на источник.
По данным агентства, во всем мире известно 24 случая повторных инфекций, один из которых был смертельным. 89-летний пациент из Нидерландов скончался от рака. Повторные случаи заражения также произошли в Гонконге, Бельгии, США и Эквадоре. Каждый день в России почти 20 тысяч случаев, некоторые из которых связаны с вирусами, издавна циркулирующими в стране, частично с импортными вариантами, связанными с инфекциями в других странах, часто очень далекими.
Поэтому, конечно, можно импортировать, а затем изолировать вариант вируса, который ранее не был обнаружен в России, как это было недавно в Норвегии. Однако это не означает немедленного изменения эпидемиологической ситуации с Ковид-19.
В октябре 2020 года The Lancet опубликовала исследование, в котором были описаны два случая повторной коронавирусной инфекции. У пациента из американского штата Невада болезнь была более тяжелой после очередной инфекции. 25- летний мужчина должен был попасть в больницу из-за недостатка кислорода, и компьютерная томография показала, что у него вирусная пневмония.
Ученые обнаружили, что он был заражен другим штаммом, генетически отличным от предыдущего возбудителя. Таким образом, более раннее воздействие SARS-CoV-2 не может гарантировать полный иммунитет. Все люди, независимо от того, был ли ранее диагностирован коронавирус или нет, должны принимать те же меры предосторожности.
БУДУТ ЛИ ВАКЦИНЫ ЭФФЕКТИВНЫМИ, ЕСЛИ ВИРУС МУТИРУЕТ?
До сих пор ученые считают, что вакцины, разработанные во всем мире для борьбы с первыми штаммами нового коронавирус, будут столь же эффективны против новых мутаций. Ученые пояснили, что большинство вакцин, разработанных во всем мире, были смоделированы оригинальным штаммом d-вируса, который чаще встречается в последовательностях, опубликованных в начале пандемии.
С тех пор вирус мутировал в штамм G, вариации которого в настоящее время доминируют в мире. Исследователи были обеспокоены тем, что эта мутация негативно повлияет на эффективность разработанных вакцин. Несмотря на мутацию d614g в белке, эксперименты и моделирование подтвердили, что вакцины остаются эффективными.
Наиболее распространенный штамм G, вероятно, не требует частого выбора новых вакцин, в отличие от гриппа, который требует разработки вакцин против циркулирующих штаммов каждый год. Поскольку различия в штаммах, циркулирующих в России, минимальные, они, вероятно, существенно не влияют на структуру вирусных белков.
Таким образом, созданные и применяемые вакцины от COVID-19, не нужно воспроизводить каждый год.
Составили: канд. мед. наук, доцент Гуменюк С.А., врач-оториноларинголог Байчорова О.Х. , 2021 год
Интервью с иммунологом: ответы на вопросы о вакцинации
Интервью с иммунологом: ответы на вопросы о вакцинации
Дорогие друзья, сегодня в нашей рубрике «Интервью с врачом» необычный гость. Наш директор, врач-генетик и к.м.н. Макеева Оксана Алексеевна побеседовала с Еленой Георгиевной Чуриной — д.м.н., профессором, врачом иммунологом-аллергологом. Тема — очень актуальная, будет посвящена вакцинации от новой коронавирусной инфекции.
О. А.: Елена Георгиевна, давайте сразу начнем с главного вопроса. Расскажите, пожалуйста, всех ли можно прививать, какие противопоказания, какие осложнения?
Е. Г.: Всех прививать, конечно, нельзя. Абсолютные противопоказания для вакцинации — беременность, аутоиммунные заболевания, онкологические заболевания, аллергические заболевания в стадии обострения, любые анафилактические реакции в анамнезе. Есть еще много относительных противопоказаний, в этом случае вопрос решается лечащим врачом пациента.
Вакцинация, которая сейчас активно предлагается и реализуется — в действительности продолжение третьей фазы испытаний — клинических исследований. Клинические исследования — это очень длительная и важная стадия и основными ее целями являются: получение объективных и полных данных о безопасности и эффективности вакцины, выявление побочных эффектов, в том числе отдаленных последствий, оценка соотношения риска и пользы при использовании изучаемой вакцины. И этот цикл обычно длится в течение 3-5 лет! Недавно появилась информация о тромбоэмболических осложнениях, в том числе развитии инсультов у людей после вакцинирования вакциной Astra Zeneca в ряде стран Европы. Напомню, что эта вакцина, по аналогии с вакциной Спутник V, также разработана на аденовирусной платформе.
Таким образом, вакцина Спутник V не прошла развернутую и полномасштабную третью фазу и поступила в гражданский оборот преждевременно, с ускоренной досрочной регистрацией и с мотивацией активной вакцинации населения, для создания коллективного иммунитета и защиты от вируса. На самом деле, все намного сложнее. Вакцинация никогда не защитит от проникновения вируса в организм. Она нужна для того, чтобы избежать тяжелого течения инфекции и фатальных осложнений. Антитела какое-то время находятся в кровотоке и, если они нейтрализующие, то могут связать определенные белки вируса, например, S-белок коронавируса. Но эта защита сработает только тогда, когда вирус минует первую линию защиты на слизистой ротоглотки и попадет в кровоток. У абсолютного большинства пациентов вся динамика ОРВИ, от проникновения вируса в организм до выздоровления разворачивается в верхних дыхательных путях.
О. А.: Давайте разграничим базовую вакцинацию ребенка по национальному календарю и вакцинацию взрослого населения от респираторных вирусных инфекций, то есть от гриппа и вот сейчас, от COVID-19.
Е. Г.: Особенности иммунного реагирования у каждого человека отличаются, в этом отношении мы все уникальны. С чего начинается иммунный ответ? Вирус внедряется в организм и сразу садится на слизистую оболочку носоглотки и ротоглотки — входные ворота для инфекции. Активируется врожденный иммунитет, его ключевые клетки — макрофаги — и сразу запускается воспаление. Для чего мы делаем прививку? Для того, чтобы в крови образовался пул протективных антител, которые будут блокировать вирусные белки и не давать вирусу размножаться и поражать другие клетки, уже в нижних отделах респираторного тракта. Они сработают только тогда, когда наступит генерализация инфекции, а не в первые 5-7 дней, когда весь процесс происходит на слизистых верхних дыхательных путей, для этого нужны эффективные механизмы местной защиты — секреторный IgА, макрофаги, местные Т-киллерные клетки и антимикробные белки. Таким образом, вакцина не защитит от заражения, она защитит от возможных осложнений, и только при условии выработки именно нейтрализующих антител к S-протеину.
Что касается вакцинации детей от особо опасных инфекций в соответствии с национальным календарем профилактических прививок, то здесь совсем другие механизмы реализации иммунного ответа на инфекцию изначально. Эти инфекции имеют раннюю и стойкую стадию вирусемии — присутствия вируса в крови и длительный инкубационный период, в отличие от респираторных вирусов. И после такой вакцинации формируется стойкий пожизненный иммунитет, образуются Т- и В-клетки памяти, которые всю жизнь живут вместе с нами.
О. А.: Чем отличается иммунитет после болезни, естественный, от искусственного иммунитета, достигаемого в ходе вакцинации? В первом случае слизистые защищены, а во втором нет?
Е. Г.: Не совсем так. Слизистые оболочки в полной мере никогда не могут быть защищены. Естественный или врожденный иммунитет — очень мощный и всеобъемлющий, основная масса живых существ на земле прекрасно обходится только врожденными механизмами. Высоко специфический адаптивный иммунитет — более позднее эволюционное приобретение млекопитающих, он связан с уникальной, избирательной специфичностью антигенраспознающих рецепторов на Т- и В-лимфоцитах. Если произошло хотя бы незначительное изменение генома у микроба, то иммунный ответ снова будет развиваться как в первый раз. А все респираторные вирусы, как правило, РНК-содержащие и очень быстро мутирующие. Вы уже читали про разные мутации COVID-19? Итальянская, бразильская, британская и т.д. мутации, и их будет очень много. У коронавируса есть пока несколько мутаций, но он высокомутирующий, и на каждую геномную последовательность будет разная специфичность рецепторов лимфоцитов. И что, против каждого штамма прививаться? Поэтому, довольно проблематично создать эффективную вакцину от любых респираторных вирусов.
Когда у человека уже реализовался естественный иммунный ответ на определенный вирус, даже если не было клинических признаков болезни, то выработались самые разнообразные защитные факторы, и это не только антитела! Неправильно оценивать противовирусный иммунный ответ, как антительный или гуморальный. Противовирусный ответ — это, прежде всего, Т-клеточный иммунный ответ, первая линия защиты на слизистых, макрофаги, многочисленные антимикробные белки, контактные взаимодействия между клетками, реакции, которые определяют дальнейший сценарий иммунного ответа в целом. Хорошо, если есть антитела, но они не смогут полностью защитить организм, и наоборот, если их нет — это вовсе не значит, что мы без защиты от коронавируса.
О. А.: Если мы вводим вакцину подкожно, то это только стимуляция антительного ответа и другого иммунитета не будет?
Е. Г.: Нет, разовьются разные иммунные ответы. Антиген в структуре вакцины попал в циркуляцию, необходимые процессы формирования Т-клеточного ответа обязательно будут запущены. Но абсолютно экстраполировать эту ситуацию на естественное проникновение вируса через слизистые верхних дыхательных путей нельзя. Почему мы постоянно говорим о том, что очень много «бессимптомных больных» и пациентов с легким течением инфекции? Да, как раз потому, что наши уникальные механизмы внутренней иммунной защиты срабатывают вовремя и блокируют размножение вируса. С вакциной немного другая ситуация — мы вводим в организм антиген в структуре аденовируса (Спутник V) и не можем точно утверждать, по какому механизму пойдет иммунный ответ. Если антитела уже есть, то могут возникнуть очень тяжелые побочные реакции, например, антителозависимое усиление инфекции (АЗУИ).
О. А.: Это реакция организма на вакцинацию или реакция на повторное инфицирование, когда в организме уже есть антитела, и произошло столкновение с вирусом?
Е. Г.: Может быть и та, и другая ситуация. Если человек переболел бессимптомно, хотя мне очень не нравится эта странная формулировка «бессимптомный больной», то есть просто он встретился где-то с вирусом, и у него уже есть активный защитный иммунитет, клетки памяти и антитела. При введении вакцины в этом случае возможно очень острое течение болезни, с осложнениями. Я бы рекомендовала обязательно провести исследование на наличие всех видов антител к COVID-19, прежде чем принять решение о вакцинации. АЗУИ возникает потому, что сразу образуется иммунный комплекс: антитела, которые уже есть в организме, плюс вирус и белки системы комплемента, запускается острое воспаление. Если много антител, то эти комплексы будет поглощаться клетками макрофагами, взаимодействовать с определенными рецепторами, но, вместо того, чтобы разрушиться и погибнуть, вирус продолжит размножаться в макрофагах. И в этой ситуации возможно развитие цитокинового шторма. Поэтому тем, кто уже переболел, я бы не рекомендовала вакцинироваться.
О. А.: Расскажите, пожалуйста, у всех ли после перенесенной коронавирусной инфекции появляются антитела? Можно ли переболеть и не иметь антител?
Е. Г.: Антитела всегда будут изначально, но их может быть мало, и, спустя какое-то время, они просто не будут фиксироваться методом иммуноферментного анализа, иначе говоря, останутся следовые количества антител. И в этом есть важный биологический смысл, что антитела подвергаются быстрой деградации. Это механизм иммунорегуляции, направленный на то, чтобы предотвратить потенциальные аутоиммунные процессы. Ничего хорошего нет в постоянной циркуляции по организму каких-либо антител, это канонические положения иммунологии, в любом учебнике их можно прочесть.
Кроме того, как правило, нет корреляции между клиническим течением заболевания и титром антител в крови при любых вирусных инфекциях. В моей практике есть пациенты с рецидивирующей герпетической инфекцией, но при этом с очень низким количеством антител к вирусам герпеса.
Установление клинического диагноза — это, в первую очередь — клиническое мышление врача. А сегодня мы наблюдаем такую картину, когда вся диагностика сводится лабораторным и инструментальным методам. Например, КТ. Удивляет, с какой легкостью назначается это серьезное, очень высокое по лучевой нагрузке обследование. И что мы видим? Например, 90% поражения легких по КТ? Это просто картина матового стекла, пневмонит, системное воспаление мелких сосудов и отек, это не поражение именно альвеол, если бы так было, то человек бы уже не жил. Мы должны ориентироваться на объективный статус и общее состояние пациента, на его настроение, самочувствие, активность. Если у человека все хорошо, и он прекрасно себя чувствует, а КТ показывает, например, 30% поражения легких, при этом ему все равно в ряде случаев рекомендовали срочную госпитализацию, в результате практически здоровый человек заболевал внутрибольничной бактериальной пневмонией, и все заканчивалось фатально.
О. А.: Чтобы возник цитокиновый шторм, человек должен одномоментно получить большое количество частиц коронавируса?
Е. Г.: Большое количество вирусных частиц, примерно 1000, надо получить для того, чтобы заболеть ковидом. Цитокиновый шторм развивается при синдроме активации макрофагов — самых главных клеток врожденного иммунитета, и это не такое частое осложнение, но его можно спровоцировать применением интерферонов и таких препаратов, как кагоцел и ингавирин. Что происходило год назад, с самого начала эпидемии? На первом этапе даже бессимптомных пациентов только с положительным ПЦР-тестом на коронавирус везли в госпитали, все лежали вместе. Таким образом формировались очаги инфекции внутри больниц, возрастала в геометрической прогрессии антигенная нагрузка на иммунную систему пациентов, а самое страшное — присоединялась внутрибольничная бактериальная суперинфекция, резистентная ко всем антибиотикам, которые на сегодня существуют.
Когда я увидела первые протоколы лечения COVID-19, то поняла, что, насколько это возможно, буду ограждать людей от госпитализации. Несколько видов антибиотиков, противомалярийные препараты и лекарства от ВИЧ-инфекции — от побочных эффектов такого лечения может умереть даже здоровый и молодой человек.
О. А.: Если человек получил небольшую долю коронавируса, то он легче справится с ней, чем если одномоментно получать много?
Е. Г.: Да, конечно. Когда вирусных частиц немного, скорее всего, вообще не будет никаких проявлений инфекции, гораздо опаснее высокая вирусная нагрузка.
О. А.: Полезно ли получить и пережить эту маленькую дозу?
Е. Г.: Очень полезно! Микробиота каждого человека уникальна, и чем она более разнообразна, тем лучше. Компоненты микробиома производят физиологическую микровакцинацию, постоянно стимулируют клетки врожденного иммунитета, держат их на низком старте для того, чтобы иммунитет оперативно сработал при необходимости. Нужно обязательно контактировать с антигенами. Дети, которые не посещают детский сад, все равно переболеют основными вирусными инфекциями, но уже в школе, пока не наработают адаптивный иммунный ответ.
О. А.: В гигиенической теории про вакцинацию так и говорят — она дает возможность иммунитету поработать. Это не так?
Е. Г.: Нет, это искусственная тренировка. Гигиеническая теория привела к резкому росту аллергических и аутоиммунных заболеваний! Невозможно вакцинацией воспроизвести все механизмы естественного иммунного ответа. Препараты микробных продуктов или аутовакцины в этом аспекте работают намного лучше — это вакцинация на уровне местного иммунитета. Таким способом мы помогаем клеткам иммунной системы активироваться, принимая лизаты бактерий. Может быть даже высокая температура, но это всегда хорошо, потому что, например, у часто болеющих людей хроническое воспаление протекает без температуры и затягивается, так как активного иммунного ответа нет.
О. А.: Итак, мы за базовую вакцинацию ребенка по национальному календарю, но против не до конца неизученной вакцины от респираторного вируса?
Е. Г.: Конечно. Мой ребенок — вакцинирован полностью от опасных инфекций по календарю, и даже дополнительно я его провакцинировала от менингококковой инфекции. Вакцинируем обязательно, потому что, как минимум, по туберкулезу у нас по-прежнему, не очень хорошая ситуация. Но когда мы говорим о массовой ежегодной вакцинации взрослого населения от ОРВИ, особенно о людях в возрасте 40+, с повышенными рисками аутоиммунных, сердечно-сосудистых, онкологических заболеваний, с уже накопленными соматическими мутациями в клетках, нужно быть крайне осторожными. Людей, работающих в группах профессионального риска, возможно, и надо провакцинировать, но только после тщательного сбора анамнеза и обследования.